Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Medica Herediana
Print version ISSN 1018-130XOn-line version ISSN 1729-214X
Rev Med Hered vol.18 no.2 Lima Apr./jun. 2007
Implante de un Marcapaso Bicameral realizado por el equipo de los Residentes de Cardiología de la Universidad Peruana Cayetano Heredia en el Hospital Nacional Cayetano Heredia.
Dual-chamber pacemaker implantation: Experience at the Hospital Nacional Cayetano Heredia.
Mori Pinedo Gorki1, Anchante Hernández Henry1, Ruiz Moreno Milagritos1, Medina Palomino Felix2.
1
Médico Residente de Cardiología de la Universidad Peruana Cayetano Heredia. Servicio de Cardiología del Hospital Nacional Cayetano Heredia. Lima Perú.2
Médico Especialista en Cardiología. Servicio de Cardiología del Hospital Nacional Cayetano Heredia. Lima Perú.
Sres. Editores: Entre 1879 y 1883, Walter Gaskell inicia la experimentación con porciones de miocardio y da cuenta de que era posible diferenciar "bloqueos completos de los incompletos" (1); y Wenckeback describió en 1906 - luego de varios años de investigación- el bloqueo que lleva su nombre (2). En 1924, Woldemar Mobitz publicó la clasificación de los bloqueos cardíacos (Mobitz tipo I y tipo II) basado en el electrocardiograma y en la forma de la onda de pulso yugular en pacientes con bloqueo de segundo grado; confirmando sus diferencias patológicas y de pronóstico (3).
El manejo de estas alteraciones tardó unos años más, de tal forma que en 1952, se reportó el primer caso de estimulación externa cardiaca para producir sístole ventricular en pacientes con bloqueo aurículo-ventricular (BAV) completo (4) y en los siguientes 5 años la activación clínica del DRDX inoxidable insertados dentro del miocardio por cirugía y pasados a través de la piel a un marcapaso externo (5). Poco después los catéteres se introdujeron por vía endovenosa (6), y en 1961 se colocó el primer sistema totalmente implantable (7).
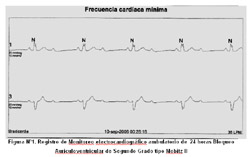
Recientemente evaluamos a una paciente mujer de 64 años, quien acudió por presentar eventos presincopales y disnea a moderados esfuerzos. Luego del monitoreo electrocardiográfico ambulatorio de 24 horas se le diagnosticó BAV de segundo grado tipo Mobitz II con bradicardia nocturna severa de hasta de 36 latidos por minuto (Figura N°1), decidiendose implante de un Marcapaso Definitivo Bicameral (MDB).
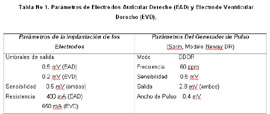
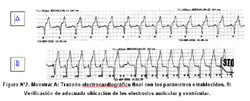
El procedimiento siguió la técnica convencional y fue realizado íntegramente por un equipo de Médicos Residentes en entrenamiento en la especialidad de Cardiología, supervisado por los especialistas del área. Se implantó primero el electrodo ventricular derecho (EVD) a través de la disección de la vena cefálica izquierda a nivel del hombro, y a continuación el electrodo auricular derecho (EAD) por punción de la vena subclavia izquierda. El tiempo estimado de duración del procedimiento fue de 2 horas y 15 minutos; no presentándose complicaciones. Los parámetros finales de los electrodos auricular y ventricular y del generador implantado se muestran en la tabla N°1, así como la verificación de la correcta ubicación de los electrodos (Figura N°2). De acuerdo a los niveles de recomendación y evidencia en lo referente a los procedimientos diagnósticos y terapéuticos; el caso presentado cumple el criterio de clasificación IIA para la implantación de marcapaso definitivo (8,9).
Debemos destacar que una indicación clase IIA significa que la mayoría de las evidencias y de las opiniones están a favor de la validez y eficacia, de que se ejecute tal intervención (10).
La estimulación cardiaca puede ser unicameral (en aurícula o ventrículo) o bicameral. Reportes aparecidos en la década de los 90s, -muchos de estos de tipo retrospectivo-, reconocieron el beneficio de la estimulación bicameral en la prevención de la fibrilación auricular (FA) y el sindrome de marcapaso (SM) (11,12); mas no encontraron diferencia significativa en relación a la sobrevida de los pacientes con BAV mediante la estimulación uni o bicameral (11-13).
El meta-análisis más reciente y de mayor envergadura publicado (más de 7,000 pacientes evaluados), comparando marcapaso bicameral versus unicameral ventricular, incluyó 5 ensayos con grupos paralelos (GP) y 26 ensayos transversales, randomizados y controlados (TRC). Los resultados mostraron que en los datos de los GP no existe preferencia estadísticamente significativa por el marcapaseo "fisiológico" para la prevención de accidente cerebrovascular, insuficiencia cardiaca o muerte (OR 0,94; 95% IC: 0,80 – 1,12), y sí encontró beneficio en la prevención de FA (OR 0,79; 95% IC: 0,68 – 0,93) (14).
Además, ambos tipos de estudios favorecen el uso de marcapaso doble cámara en la prevención del síndrome de marcapaso (en los grupos paralelos: OR 0,11; 95% IC: 0,08 – 0,14; y en los ensayos transversales randomizados - controlados: SMD: OR -0,74; 95% IC - 0,95 - -0,52). Los ensayos TRC, mostraron en forma significativa resultados favorables en la capacidad de ejercicio (SMD -0,24; 95% CI -0,03 a -0,45) en los pacientes con marcapaso dual (14).
Estudios y análisis posteriores en diferentes realidades y subgrupos poblacionales (entre ellos adultos mayores de muy avanzada edad) confirman estos hallazgos (15,16). A lo que se agrega la preservación de la función del ventrículo izquierdo y de la perfusión miocárdica (17,18).
Finalmente, en un análisis de costo-efectividad, la estimulación bicameral resultó con un pequeño pero importante beneficio potencial en poblaciones con enfermedad del nodo sinusal o BAV comparado con la estimulación simple. El síndrome de marcapaso es un factor crucial en la determinación de costo-efectividad (19).
En el caso presentado se optó por la implantación de un MP bicameral, teniendo en cuenta las contundentes evidencias arriba citadas.
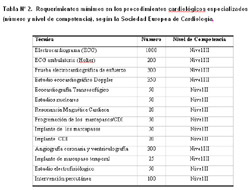
Las recomendaciones internacionales en relación con la formación escolarizada de los médicos cardiólogos están claramente definidas (20,21). Así por ejemplo, la Sociedad Europea de Cardiología exige un número mínimo de procedimientos especializados (Tabla N°2), destacándose que los requerimientos aceptados de implante de marcapasos definitivos, están en el orden de por lo menos cincuenta y con un nivel de competencia II.
El nivel de competencia II significa experiencia práctica pero no como operador independiente y bajo supervisión (9). Nuestro caso representa un nivel III de ejecución, realizada como operador independiente, pero fue realizado bajo supervisión cercana.
En conclusión, el modo de estimulación cardiaca debe decidirse tomando en cuenta: la patología del paciente, el grado de compromiso de sistema de conducción y la función cardiaca; así como el tipo de indicación y nivel de evidencia según las recomendaciones actuales (22).
La experiencia mostrada es estimulante por la necesidad de cumplir con los niveles de competencia mínimos recomendados en otras sociedades cardiológicas; y debe tenerse en cuenta que la formación de los cardiólogos -en nuestro medio- debe plantearse en base a metas medibles y reales; que permitan la adquisición de destrezas necesarias para el adecuado ejercicio de la especialidad.
REFERENCIAS BIBLIOGRÁFICAS
1. Silverman ME, Upshaw, CB Jr. Walter Gaskell and the understanding of atrioventricular conduction and block. J Am Coll Cardiol. 2002; 39: 1574–1580. [ Links ]
2. Wenckebach KF. Beiträge zur Kenntnis der menschlichen Herztätigkeit (Contributions to the knowledge of human cardiac activity). Arch Anat Physiol. 1906;297–354. [ Links ]
3. Silverman ME, Upshaw CB, Lange HW. Woldemar mobitz and his 1924 classification of second-degree atrioventricular block. Circulation 2004;110: 1162-1167. [ Links ]
4. Zoll PM. Resuscitation of the Heart in ventricular standstill by external electric stimulation. N Engl J Med 1952; 247: 768-71 [ Links ]
5. Weirich WL, Gott VL, Lillehei CW. The treatment of complete heart bloch by the combined use of a myocardial electrode and an artificial pacemaker. Surg Forum 1957; 8: 360-63. [ Links ]
6. Furman S, Schawedel JB. An intracardiac pacemaker for Stokes-Adams seizures. N Engl J Med 1959; 261: 943-48. [ Links ]
7. Chardack WM, Gage AA, Greatbatch W. Correction of complete heart block by a self-contained and subcutaneously inmplanted pacemaker. J Thorac Cardiovasc Surg 1961; 42: 814-31. [ Links ]
8. Gregoratos G, Abrams J, Epstein AE, et al. ACC/AHA/NASPE 2002 Guideline update for implantation of cardiac pacemakers and antiarrhythmia devices. J Am Coll Cardiol 2002; 40: 1703–19. [ Links ]
9. Strasberg B, Amat YL, Dhingra R, et al. Natural history of chronic second-degree atrioventricular nodal block. Circulation 1981; 63: 1043–9. [ Links ]
10.Yusuf S, Cairns JA, Camm AJ et al. Grading of recommendations and levels of evidence used in evidence based cardiology. In Evidence Based in Cardiology. Londres: BMJ Books 1998;525-575. [ Links ]
11.Saccomanno G, Fraticelli A, Marini M, Spazzafumo L, Paciaroni E. Permanent ventricular and dual chamber cardiac stimulation: role of pacing mode in relation to chronic atrial fibrillation risk and stroke development. Archives of Gerontology and Geriatrics 1999; 29: 61–74. [ Links ]
12.McComb JM, Gribbin GM. Effect of Pacing Mode on Morbidity and Mortality: Update of Clinical Pacing Trials. Am J Cardiol 1999; 83: 211D–213D. [ Links ]
13.Jahangir A, Win-Kuang Shen, Neubauer SA, et al. Relation between mode of pacing and long-term survival in the very elderly. J Am Coll Cardiol 1999; 33: 1208-16. [ Links ]
14.Dretzke J, Toff WD, Lip GYH, Raftery J, Fry-Smith A, Taylor R. Dual chamber versus single chamber ventricular pacemakers for sick sinus syndrome and atrioventricular block (Cochrane Review). In: The Cochrane Library, Issue 1, 2006. [ Links ]
15.Wong GC, Hadjis T. Single chamber ventricular compared with dual chamber pacing: a review. Can J Cardiol. 2002; 18(3):301-7. [ Links ]
16.Toff WD, Camm AJ, Skehan JD. Single chamber versus dual-chamber pacing for high-grade atrioventricular block. N Engl J Med 2005; 353(2): 145–55. [ Links ]
17.Kindermann M, Hennen B, Jung J, et al. Biventricular versus conventional right ventricular stimulation for patients with standard pacing indication and left ventricular disfunction. J Am Coll Cardiol 2006; 47: 1927 – 37. [ Links ]
18.Cosedis J, Bottcher M, Toftegaard T, et al. Regional myocardial blood flow in patients with sick sinus syndrome randomized to long-term single chamber atrial or dual chamber pacingeffect of pacing mode and rate. J Am Coll Cardiol 2000; 35: 1453 – 61. [ Links ]
19.Castelnovo E, Stein K. The effectiveness and cost-effectiveness of dual-chamber pacemakers compared with single-chamber pacemakers for bradycardia due to atrioventricular block or sick sinus syndrome: systematic review and economic evaluation. Health Technology Assessment 2005; 9: 43. [ Links ]
20.ACCF 2006 Update for training in Adult Cardiovascular Medicine (focused update of the 2002) COCATS 2 Training Statement. J Am Coll Cardiol 2006; 47: 4: 896. [ Links ]
21.Kearney P, Brignole M, Oktay A, et al. Core Curriculum for the General Cardiologist. ESC Education Committee 2004-2006. [ Links ]
22.Gregoratos G. Indications and recommendations for pacemaker therapy. Am Fam Physician 2005; 71:1563-70. [ Links ]