Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Medica Herediana
versión impresa ISSN 1018-130Xversión On-line ISSN 1729-214X
Rev Med Hered v.18 n.3 Lima jul.-set. 2007
Conversatorio clínico patológico en el Hospital Nacional Arzobispo Loayza_2007-03.
Clinical Case at the Hospital Nacional Arzobispo Loayza_ 2007-3
Editor: Dr. Enrique Cipriani Thorne1
Discusión Clínica: Dr. Andres Piñeiro2
Discusión Patológica: Dr. Ernesto Raez3
Colaborador: Dra. Adeliza Manrique4
1
Profesor Principal de Medicina. Universidad Peruana Cayetano Heredia. Lima, Perú.2
Profesor Auxiliar de Medicina. Universidad Peruana Cayetano Heredia. Lima, Perú.3
Profesor Principal de Patología. Universidad Nacional Mayor de San Marcos. Lima, Perú.4
Médico Residente de Medicina. Universidad Nacional Mayor de San Marcos. Lima, Perú.
PALABRAS CLAVE: Metastasis pleural
KEYWORDS: Pleural effusion.
Caso clínico:
Paciente de sexo femenino de 84 años de edad, familiar refiere que la enfermedad se inicia 15 dias antes de venir al hospital. El curso de esta ha sido progresivo.
Inicialmente presenta rinorrea acuosa, tos seca esporadica y episodios repetitivos de dificultad respiratoria asociados a quejido espiratorio que se autolimitan; además notan progresivamente incremento de la frecuencia respiratoria. Desde dos días antes del ingreso presenta tirajes subcostal, supraclavicular e intercostal. El día del ingreso la ven somnolienta, bradilalica y con gran dificultad respiratoria por lo que la llevan a clínica particular de donde es transferida a la emergencia del Hospital Arzobispo Loayza.
Funciones biológicas: hiporexia desde hace 15 días; sed incrementada; nicturia; deposiciones normales; sueño incrementado. Peso: baja ponderal de 3 kilos en los últimos 2 meses.
Antecedentes:
Hipertensión arterial e insuficiencia cardiaca desde hacen 7 años. Enfermedad de Parkinson desde hacen 15 años. Cinco episodios de neumonía; los últimos tres episodios han ocurrido en los seis meses pasados, y recibió tratamiento ambulatorio. Quirúrgicos: histerectomia hace 40 años, hernioplastia umbilical hacen 7 años. Hospitalizaciones previas: hacen 6 y 5 años por neumonía. Hábitos nocivos: niega. Medicacion: levodopa 250mg/carbidopa 25 mg 3 veces al dia; captopril que toma en forma irregular. Es dependiente total para su alimentación e higiene desde hace años.
Examen físico:
Presión arterial: 160/90 mmHg. Frecuencia cardíaca: 84. Frecuencia respiratoria: 34. Temperatura: 37,1° C. En mal estado general, mal estado de nutrición; lucida, en posición semisentada obligada.
Piel: blanca, poco elástica, equimosis en antebrazos, temperatura y humedad conservadas, no hay cianosis, llenado capilar normal. Severa disminución del tejido celular subcutaneo; no hay edemas. Sistema osteomioarticular: cifosis dorsal; presenta discreta contractura en flexion de las cuatro extremidades. El rango de motilidad articular de codos, hombros y rodillas esta disminuido; no hay engrosamiento sinovial.
Sistema linfatico: se palpan ganglios axilares de menos de 1 cm. de diámetro, blandos no dolorosos, no están adheridos. Boca: la mucosa oral esta algo seca; lengua con papilas normales y discreta cianosis. Cuello: No hay ingurgitación yugular ni reflujo hepatoyugular. No se palpa tiroides. No hay adenomegalia cervical. Torax y pulmones: el torax es asimétrico por la presencia de cifosis. Tiraje intercostal multiple. El murmullo vesicular pasa bien en el hemitorax derecho, está disminuido en el tercio superior del hemitorax izquierdo donde también hay egofonía; y el murmullo está abolido en los dos tercios inferiores de este ultimo; no hay otros ruidos agregados. Mamas: péndulas, hipoplasicas, no se palpan masas; pezones y areolas atroficos. Los resultados de los examenes auxiliares aparecen en la tabla Nº1.
Aparato cardiovascular: ruidos cardiácos ritmicos, de buena intensidad, no existen soplos. Los pulsos periféricos están presentes. Abdomen: plano, blando depresible, no doloroso a la palpación, no se palpan masas: no hay visceromegalia; ruidos hidroaereos normales. Genito urinario: no hay dolor a la puño percusión lumbar. El examen ginecológico no muestra anormalidades. Sistema nervioso: paciente despierta, orientada parcialmente. Moviliza las 4 extremidades con discreta limitación funcional articular. El tono muscular esta con un moderado incremento difuso. Está presente el signo de "rueda dentada". La fuerza muscular es de 4+/5+. Los reflejos osteotendinosos son normales. No hay signos de focalización ni tampoco signos meningeos.
Ecocardiograma: funcion sistolica del ventrículo izquierdo (VI) normal (FE: 75%); patron de llenado del VI tipo relajacion anormal (disfunción diastolica grado I); motilidad global y regional normal, hipertrofia concentrica leve a moderada del VI; el tamaño de las cavidades es normal; esclerosis leve de las valvulas aortica y mitral con funcion conservada; existe regurgitacion pulmonar leve; presión sistólica de la Arteria pulmonar: 45 mmHg. El septum interauricular está aneurismatico; no hay masas intracavitarias. No existe efusion pericardica. Conclusion: cardiopatia hipertensiva, cardioesclerosis, hipertensión pulmonar leve.
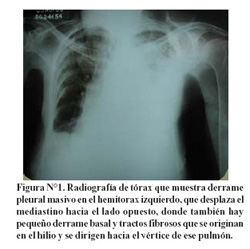
La radiografía de torax (Figura N°1) muestra derrame pleural masivo que ocupa todo el hemitorax izquierdo, produciendo atelectasia pulmonar y desplazamiento del mediastino hacia el lado opuesto.
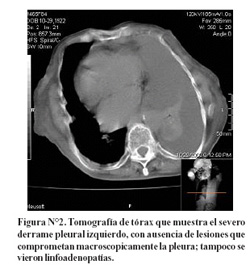
En la tomografía de tórax (Figura N°2) se ratifican los hallazgos radiograficos y además se observa que no existe lesión tumoral en el pulmón colapsado ni tampoco linfadenopatia mediastinal.
Evolución: Se hizo un drenaje toraxico de emergencia y posteriormente se realizo un procedimiento diagnostico.
Discusión Clínica:
Dr. Andrés Piñeiro
El contexto es el de una señora de edad avanzada con historia de enfermedad de Parkinson, con antecedente de neumonías a repetición. Debemos concluir que es una persona que se esta aspirando; entre el 30 y 40% de pacientes con síndrome de Parkinson mueren por una neumonía. Mi primer diagnostico es el de neumonía aspirativa crónica, la historia me lo esta diciendo sin ninguna duda (1).
El antecedente de enfermedad de Parkinson tiene importancia además, porque hay medicamentos para esta enfermedad que pueden provocar problemas pulmonares, principalmente al alterar la deglución y el reflejo tusigeno.
El examen clínico es muy importante en ella por las siguiente razones: confirma la situación de dependencia total de la paciente; describe la presencia de discreta cianosis, asociada a una frecuencia cardiaca de 84, esto ultimo resulta extraño a menos que la paciente estuviera tomando beta bloqueadores; la frecuencia respiratoria esta elevada; el examen del corazón es normal; en el tórax hay una disminución del murmullo vesicular en el lado izquierdo y no pasan las vibraciones vocales. Las manifestaciones clínicas del examen de tórax se dan en dos circumstancias: derrame pleural y atelectasia . La diferenciación en el examen físico puede establecerse observando la posición de la traquea; cuando esta se desvía hacia el lado opuesto donde se encuentra la matidez, este dato indica la presencia de derrame pleural.
Insisto en la posibilidad de atelectasia porque la paciente ha tenido episodios repetidos de neumonía aspirativa; y, ciertamente es factible que tenga una forma crónica de neumonía con hepatizacion de parte del pulmón; o, que se haya aspirado un cuerpo extraño que ha condicionado esta lesión.
Otras alternativas son: que estemos frente a un derrame pleural; o, que como consecuencia de sus múltiples aspiraciones tenga una neumonía con un empiema secundario; o, un derrame paraneumonico. El diagnostico de empiema debe de hacerse con gran premura y obliga a un drenaje pleural inmediato.
No hay signos ni antecedentes de cáncer de mama para pensar en metástasis; la otra posibilidad que queda en un paciente con un derrame masivo es la de una tuberculosis.
Con la historia como se presenta hasta ahora de tener un derrame pleural masivo aun sin contar con una radiografía, una toracocentesis diagnostica es de suma importancia, pues se esta planteando la posibilidad de un empiema, esto implica la necesidad de drenaje inmediato (2).
Una radiografia de torax es indispensable porque va ha indicar la presencia de un derrame pleural masivo, que puede provocar muerta súbita al condicionar un cor pulmonar agudo al traccionar el mediastino.
¿Cómo van ha ayudar los exámenes auxiliares? Lo importante es que no hay reacción inflamatoria en el hemograma: no hay leucocitosis, ni desviación izquierda; no aparenta como un cuadro infeccioso agudo.
Al estudiar las primeras radiografías de tórax, se observa una opacidad total del hemitorax izquierdo y una franca desviación del mediastino hacia el lado contralateral, esto esta implicando que hay una gran cantidad de liquido; la posibilidad de empiema sigue presente, pero un derrame pleural masivo plantea la posibilidad de una neoplasia, en primer lugar un cáncer de pulmón. Pero cuando hay un cáncer de pulmón, generalmente los ganglios están comprometidos y el derrame masivo que ustedes verían, no desviaría el mediastino, pues este se congela. En cambio, cuando hay metástasis lo que esta sembrado es la pleura parietal y va a haber libertad en la distribución del líquido pleural con la consecutiva desviación del mediastino (3).
Otra entidad que puede dar derrame pleural, pero que no es masivo es la embolia pulmonar; se estuvo considerando este diagnostico pues se solicitó la determinación del dimero D; esta prueba del diagnostico tiene un valor bastante limitado (4).
El dimero D tiene un valor predictivo para el diagnostico cuando el resultado es negativo, resulta difícil sostener la posibilidad de infarto pulmonar con un resultado negativo; pero los resultados falsos positivos en los valores de dímero D, si son más o menos frecuentes (5). Un resultado del dimero D positivo en una persona que no se mueve, que es anciana, que tiene posibilidad de cáncer, su uso como prueba diagnostica de embolia pulmonar es cuestionable.
A la paciente le toman otras radiografias de torax y una TAC toraco-abdominal, pero las hicieron sin inyectar contraste en el espacio pleural, esta técnica ayuda mucho a definir la presencia de lesiones en la pleura parietal en caso de enfermedad metastasica. En las imágenes se vuelve a observar la presencia de un derrame pleural masivo.
Lo único que al radiólogo le llamo la atención fue la presencia en el riñón izquierdo de una lesión hipodensa de difícil interpretación y que no nos ha ayudado en el diagnostico.
El resultado del examen del liquido pleural revela que es de color amarillo, de aspecto claro, con presencia de un coagulo, que probablemente contiene gran parte de las proteínas y de las células, invalidando los estudios bioquímicos y citológicos correspondientes. Si podemos descartar la posibilidad de un empiema.
El líquido tiene las características de trasudado, la relación de la concentracion de la proteína del líquido con la del plasma es menor de 0,5 (7), pero no tenemos el estudio de la relación de la DHL en el líquido pleural y en el suero, que también sirve para diferenciar entre trasudado y exudado; relación que no se altera con la presencia del coágulo que ha sido mencionado.
En referencia a la adenosina deaminasa (ADA), su determinación es usada con frecuencia como una prueba de diagnostico complementario de tuberculosis. El ADA es una medida indirecta de la reactividad de los linfocitos; el derrame pleural tuberculoso es un derrame de hipersensibilidad, no es un derrame de invasión sobre la pleura; la mayoría de veces el derrame se reabsorbe y desaparece. La presencia de ADA nos esta indicando que hay una infección a nivel pulmonar; esta es un enzima que esta presente en todas las células que confieren inmunidad (8).
En nuestra paciente el resultado de la determinación del ADA fue normal: 47, se considera anormal por encima de 50.
En presencia de un líquido pleural con contenido linfocitario y con un nivel elevado de ADA casi hay la certeza de estar frente a un diagnóstico de tuberculosis.
El ADA es casi una prueba de selección del paciente. Pero siempre se debe hacer la biopsia pleural; sobre todo ahora que estamos viendo muchos casos de tuberculosis resistentes a drogas. No se debe confiar en un ADA positivo para iniciar el tratamiento, lo ideal es tomar una biopsia y mejor aun con cultivo.
La posibilidad de tener cáncer con trasudado pleural esta presente, pero solo ocurre en el 5% de los pacientes. En el caso de la embolia pulmonar esta combinación es algo mayor; hasta un 25% de los pacientes con embolia pulmonar pueden tener trasudado.
¿Que otras consideraciones merece la posibilidad de un trasudado? La atelectasia, puede producir un trasudado por cambio de la presión hidrostatica dentro del sistema de la pleura, generando un flujo de liquido hacia el espacio pleural; el pasaje de líquido al espacio pleural ocurre en pequeñas cantidades; nunca una atelectasia va a provocar un derrame pleural masivo.
Los trasudados ocurren por cambios en la presión hidrostática, como se ve en la insuficiencia cardiaca; también por hipoalbuminemia, como en la cirrosis hepática.
Pero ninguna de estas alternativas concuerdan con esta paciente: ni está en insuficiencia cardiaca, ni tiene enfermedad hepática; la atelectasia no da un trasudado importante; buscando otras causas raras de trasudado, el derrame pleural en tuberculosis se presenta con estos caracteres en menos del 1% de los pacientes. Pero estas son cosas extrañas. Con un coagulo importante en el liquido pleural obtenido los resultados del examen del liquido pleural están falseados; esta paciente tiene un exudado de todas maneras.
Una paciente mayor con Parkinson, con una enfermedad progresiva, que debuta con un derrame pleural masivo unilateral, las dos posibilidades a plantear son: neoplasias malignas y tuberculosis; no podemos descartar a esta ultima por el hecho de tener un ADA de 47 (9).
Lo que hace inclinar la balanza a favor de una neoplasia maligna es la magnitud del derrame, en tuberculosis este hallazgo es infrecuente, no más de un 5 % de los pacientes con derrame pleural tuberculoso lo hacen como derrame masivo.
En todas las estadísticas, la primera causa de metástasis pleural es el cáncer de pulmón, la segunda es el cáncer de mama, la tercera es linfoma (3).
Nos vamos quedando con la posibilidad de enfermedad metastasica pleural cuyo origen mas probable son el pulmon y la mama; el hipernefroma no suele dar siembra pleural, mas bien da metastasis al parenquima pulmonar e incluso a veces pueden ser lesiones endobronquiales y provocar atelectasia; menciono el cancer renal por la sospecha planteada por el radiólogo en la TAC de una zona hipodensa en un riñón. La posibilidad de mesotelioma es muy alejada, este tumor infiltra la pleura como dedos de guante y da una imagen característica en la TAC, la cual definidamente no esta presente en nuestro caso (10).
El uso del tubo para drenaje pleural es un punto que esta en discusión. ¿Está o no indicado el tubo de drenaje en un paciente con derrame pleural maligno? Para algunos autores si esta indicado. En este caso yo no le hubiera puesto el tubo de drenaje al inicio; mas bien hubiera obtenido unos 15 mL para hacer los estudios iniciales o hubiera evacuado entre 500 mL y 1 litro para ver radiograficamente si habia alguna lesión pulmonar, y de acuerdo a eso considerar la colocación del tubo de drenaje. Si la paciente tuviera una tuberculosis no tiene ningún sentido ponerle un tubo de drenaje; en tanto que si es un cáncer metastásico a pleura, el tubo va a ser colocado para realizar un drenaje total y posteriormente una pleurodesis y evitar la recurrencia del derrame pleural.
El cáncer primario de pleura lo he descartado, pues seria raro no ver la imagen característica del mesotelioma en la TAC de tórax.
Para terminar, mi primera posibilidad diagnostica es un cáncer metastasico de mama; como alternativa anecdótica, una neoplasia de origen renal. La tuberculosis es una posibilidad bastante mas alejada.
Dr. E. Cipriani: La tomografía ha sido tomada antes de la punción, esto es lo correcto ¿Podrías hacer algún comentario al respecto?
Dr. A. Piñeiro: A mi me gusta tomar la TAC después de haber evacuado el derrame para ver el parenquima pulmonar. Pero, con las técnicas actuales, con la inyección de contraste, la pleura infiltrada se va a pintar delineando claramente las lesiones; en cambio al retirar el líquido no se va a ver la pared (6).
La siguiente interrogante es: ¿Qué procedimiento diagnostico se hizo?
La citología es bien importante, se suele mandar líquido para hacer un "block cell", asi como para estudiar el frotis de este.
Cuando se piensa en neoplasia maligna, la citología es la prueba mas sensible, con el 60% de positividad en la primera muestra (3). No todas las veces hay positividad porque tiene que haber ruptura de la pleura parietal donde ocurre la siembra, para que las células pasen al espacio pleural.
Con la segunda muestra para citología se obtiene un aumento del 27% de positividad y con la tercera se incrementa entre el 9 y 10 %.
Si se toma una biopsia después de la primera muestra para citologia, solo se añade 10% de positividad. En otras palabras el estudio citologico es la forma mas fácil de hacer un diagnostico de enfermedad metastasica, y ahora con los procedimientos de inmuno-histoquimica se logra establecer el origen de las neoplasias en la mayoria de casos.
Discusion patologica:
Dr. Ernesto Raez
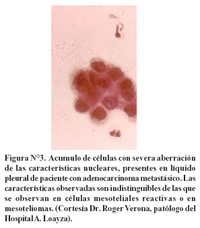
Recibimos una biopsia que mostro una gran cantidad de colágeno como reaccion desmoplasica con unas células grandes con grandes núcleos bizarros con mitosis (Figura N°3).
Nuestro diagnostico fue mesotelioma maligno.
Dr. A. Piñeiro: Yo discrepo con el diagnóstico
Dr. E. Raez: El diagnostico del mesotelioma sigue siendo muy difícil; ahora con los marcadores esto se ha simplificado.
Dr. A. Piñeiro: El diagnostico diferencial con una neoplasia metastasica sin contar con los marcadores es prácticamente imposible; así como sin microscopia electrónica (11).
Antes de que existieran los marcadores era necesario tomar biopsias a cielo abierto.
La lesión del mesotelioma tiene que ser vista en la tomografía axial, en ausencia de una imagen pleural es muy difícil plantear la posibilidad de mesotelioma. En la tomografía de tórax de nuestra paciente no se observa lesión pleural (Figura N°2).
Por frecuencia la posibilidad de mesiotelioma es mucho menor que la posibilidad de un cáncer metastasico pleural de cualquier origen. En el 10% de los adenocarcinomas metastasicos nunca se llega al diagnóstico. Las lesiones metastasicas a pleura no son infrecuentes; en mujeres se piensa en primer lugar en cáncer de mama, y en varones, cáncer de pulmón (11).
El diagnostico de mesotelioma es muy difícil desde el punto de vista patológico, el patólogo sigue pidiendo una muestra grande que no la proporciona la biopsia con aguja de Abrams tal como fue en el presente caso.
La otra consideración importante concierne a la célula mesotelial reactiva, que tiene caracteres que semejan atipicidad y hacen el diagnostico diferencial anatomo patológico prácticamente imposible; a mi me ha ocurrido en un paciente que hizo esta reacción a consecuencia de un infarto pulmonar que fue diagnosticado por toracotomía, cuya lesión se originó por el consumo de cocaína.
Dr. E. Cipriani: ¿Cómo evolucionó nuestra paciente?
Médico Residente: La paciente falleció pocos días después de la biopsia pleural y no se logro identificar un posible origen primario para la lesión metastásica.
REFERENCIAS BIBLIOGRAFICAS
1. Nakashima K, Maeda M, Tabata M , Adachi Y, Kusumi M, Oshiro H. Prognosis of Parkinsons disease in Japan. Tottori University Parkinsons Disease Epidemiology (TUPDE) Study Group. Eur Neurol 1997;38 Suppl 2:60-3. [ Links ]
2. Maskell N, Butland R. BTS guidelines for the investigation of a unilateral pleural effusion in adults. Thorax 2003; 58:8-17. [ Links ]
3. Rahman N, Davies R, Gleeson F. Investigating suspected malignant pleural effusiion. BMJ 2007; 334:206-207. [ Links ]
4. Kluetz O, White C. Acute pulmonary embolism: Imaging in the emergency departament. Radiol Clin N Am 2006; 44: 259-271. [ Links ]
5. Stein P, Hull R, Patel K, et al. D-Dimer for the exclusion of acute venous thrombosis and pulmonary embolism. Ann Intern Med 2004; 140:589-602. [ Links ]
6. Qureshi N, Gleeson F. Imaging of pleural disease. Clin Chest Med 2006;27:193-213. [ Links ]
7. Light R. Pleural effusion. N England J Med 2002; 346 (25): 1971-1977. [ Links ]
8. Banales JL, Pineda PR, Fitzgerald JM. Adenosine deaminase in the diagnosis of tuberculosis pleural effusions. A report of 218 patient and review of the literature. Chest 1991; 99: 355-357. [ Links ]
9. Orriols R, Coloma R, Ferrer J. Adenosine deaminase in tuberculosis pleural effusion. Chest 1994; 106: 1633-1634. [ Links ]
10.West SD, Lee G. Management of malignant pleural Mesothelioma. Clin Chest Med 2006; 27:335 – 354. [ Links ]
11.Kobzik L. The lung. En: Cotran R, Kumar V, Collins T. Robbins Pathologic Basis of Disease. Philadelphia: Saunders Company. 1999. p. 751-753. [ Links ]