Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Medica Herediana
versão impressa ISSN 1018-130Xversão On-line ISSN 1729-214X
Rev Med Hered v.18 n.4 Lima out./dic. 2007
Conversatorio clínico patológico en el Hospital Nacional Arzobispo Loayza-2007-04.
Clinical Case at the Hospital Nacional Arzobispo Loayza_ 2007-4.
Editor : Dr. Enrique Cipriani Thorne1
Discusión Clínica : Dra. Silvia Pintado Caballero2
Discusión Patológica : Dr. Cesar Chian3
Residente responsable : Dra. Isabel Lozano4
Colaborador : Braulio Valencia5
1
Profesor Principal de Medicina. Facultad de Medicina Alberto Hurtado. Universidad Peruana Cayetano Heredia. Lima, Perú.2
Médico Internista.. Universidad Nacional Mayor de San Marcos. Lima, Perú.3
Profesor Auxiliar de Patología Facultad de Medicina Alberto Hurtado. Universidad Peruana Cayetano Heredia. Lima, Perú.4
Médico residente de medicina interna. Universidad Nacional Mayor de San Marcos. Lima, Perú.5
Interno. Facultad de Medicina Alberto Hurtado. Universidad Peruana Cayetano Heredia. Lima, Perú.
Caso Clínico
Paciente mujer de 46 años, natural de Ancash, procedente de San Juan de Lurigancho, acude por enfermedad de un año de evolución caracterizado por leucorrea, tumoraciones cervicales y dolor en miembros inferiores.
Un año previo al ingreso inicia leucorrea en pequeña cantidad, la cual se incrementa en volumen en el transcurso de los meses. Niega sangrado vaginal y prurito vulvar. Ocho meses antes del ingreso nota disminución progresiva de peso (8Kg) y debilidad generalizada que limitaban la realización de sus actividades diarias. Dos meses antes del ingreso presenta dolor en miembros inferiores que persiste en el reposo y calma parcialmente con analgésicos y que limita el sueño.
Un mes antes de su ingreso, nota la presencia de tumoración cervical izquierda, no dolorosa, de 4 x 3 cm., que va aumentando progresivamente de tamaño. En otro hospital le realizan biopsia cervical por aspiración y no encuentran enfermedad neoplásica. Dos semanas antes de su ingreso nota aumento de volumen de miembros inferiores asociado a dolor en miembro inferior derecho y mayor debilidad, por lo que la paciente permanece postrada en cama. Desde una semana antes de ingresar refiere disfagia a alimentos sólidos.4 días antes del ingreso presenta disuria sin poliaquiuria.
Antecedentes:
Niega tuberculosis, diabetes mellitus, hepatitis, fiebre malta, fiebre tifoidea, asma. Niega hospitalizaciones previas. Hace 10 años extirpación de tumoración de la mano derecha, desconoce resultados de estudio anatomopatológico. Niega hábitos nocivos. No toma medicamentos con regularidad. FUR: Hace 1 año. Menarquia: 12 años. G2 P2002
Examen físico:
Funciones vitales: Presion arterial: 100/70 mmHg Frecuencia cardiaca: 80x´Frecuencia respiratoria: 20x´ T: 36.5°C. Paciente en mal estado de nutrición, en decúbito dorsal obligado, quejumbrosa, con tendencia al sueño. Piel: tibia, poco elástica, seca, pálida. Tejido celular subcutáneo: marcado edema de miembros inferiores, principalmente en el lado derecho.
Sistema osteo-mio-articular: Cabeza, ojos y fosas nasales: sin alteraciones. Cavidad oral: lesiones en placa, blanquecinas en lengua y paladar blando que se desprenden fácilmente. Sistema linfático: tumoración cervical izquierda de aproximadamente 4x5 cm., no dolorosa, dura, superficie irregular, de bordes definidos, poco móvil y otra tumoración en región supraclavicular izquierda de 2x3 cm. de iguales características. Cuello: asimétrico con presencia de las tumoraciones anteriormente descritas, no se palpa tiroides, no hay ingurgitación yugular ni reflujo hepato-yugular. Mamas: simétricas, péndulas, no presentan tumoraciones, ni secreción por el pezón. Aparato respiratorio: amplexación conservada, murmullo vesicular disminuido en 1/3 inferior del hemitórax derecho, donde se evidencia matidez, egofonía y vibraciones vocales disminuidas. Aparato cardiovascular y abdomen: sin alteraciones. Genito urinario: no hay dolor a la percusión lumbar. Vagina amplia con el cuello uterino friable, no se logaran palpar anexos. Neurológico: paciente somnolienta, responde al interrogatorio; orientada. No presenta signos meníngeos; no hay signos de focalización ni reflejos patológicos.
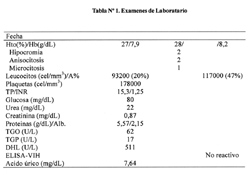
Exámenes Auxiliares: (Tabla Nº1)
Estudio Citoquímico de Liquido pleural: aspecto turbio, color amarillo claro; pH= 8; citológico: 16 células/campo; 100% mononucleares; Bioquímica: Glucosa: 95 mg/dl; Proteínas: 1,82 gr/dL, Albúmina: 0,62 gr/dL ADA: 5,1 U/L
Block cell: abundantes polimorfonucleares, linfocitos, células mesoteliales reactivas, no se encontró células neoplásicas.
Ecografía abdómino pélvica: presencia de derrame pleural bilateral; y de una masa retroperitoneal con presencia de escasa cantidad de líquido en cavidad abdominal.
PAP de cérvix: negativo.
Estudio citológico de aspirado con aguja fina de la tumoración cervical izquierda: citología compatible con neoplasia maligna de origen no definido.
Discusión clínica:
Dra. Silvia Pintado Caballero2.
Se trata de una paciente de 46 años de edad que tiene un tiempo de enfermedad de un año con leucorrea que ha sido progresiva en volumen, sin mal olor; pérdida de peso importante, con debilidad generalizada y posteriormente dolor en miembros inferiores; tumoración cervical izquierda que progresa en tamaño; edema en miembros inferiores; disuria y por último disfagia a sólidos.
Es una paciente con diversos problemas: pérdida severa de peso; adenopatía cervical; leucorrea; anemia microcitica; reacción leucemoide; hipoalbuminemia con tiempo de protrombina elevado; derrame pleural bilateral; masa retroperitoneal e imágenes nodulares en la radiografía de tórax.
En mi opinión los más importantes son:
· Tumoración cervical.
· Reacción leucemoide.
· Masa retroperitoneal.
En relación con las lesiones del cuello, estas parecen corresponder a ganglios con alteraciones tumorales. La región cervical está constituida por diversas estructuras, pero lo más frecuente es que la tumoración cervical sea el resultado de una alteración de los ganglios linfáticos, los cuales en su mayoría se deben a procesos infecciosos o tumorales. En pacientes mayores de 40 años, más del 60% van ha ser neoplasias malignas (1).
Además de tener en cuenta la edad, deben considerarse otros factores como uso habitual de fármacos (alopurinol, hidantoínas o hidralacina que puede provocar la aparición de adenopatías) y forma de presentación (aparición repentina con síntomas generales orienta a un proceso de tipo infeccioso a diferencia de la aparición progresiva en la cual deberá sospecharse una neoplasia)(1-3). La localización nos orienta al diagnóstico, por ejemplo si el compromiso es de ganglios cervicales posteriores en una paciente mayor de 40 años pensaré en linfoma, neoplasia de piel o un carcinoma de cabeza y cuello, pero si la lesión es de ganglios supraclaviculares probablemente se trate de una neoplasia del tracto gastrointestinal, genitourinario o pulmonar(1,2).
Las causas de linfadenopatía son diversas: infecciosas, inmunológicas, neoplásicas, endocrinas, enfermedades de depósito de lípidos y misceláneas; simplificando, se pueden agrupar en dos grandes grupos: a) no neoplásicas y b) neoplásicas (cuadro N°1).
Las adenopatías supraclaviculares tienen especial significado, suelen revelar enfermedad neoplásica; si está en el lado derecho, lo más probable es que la neoplasia primaria sea intratorácica, pero si es izquierda (ganglio de Virchow) su origen generalmente es gastrointestinal o genito-urinario. El compromiso supraclavicular derecho es en el 40% de casos de origen pulmonar, en el 20% de origen tiroideo, en el 12% del tubo digestivo y en el 8% del sistema genito urinario (1).
La paciente tiene un primer estudio citológico de la lesión cervical informado como negativo; pero se debe tener en consideración que hasta el 60% de los pacientes con citología ganglionar inicial negativa son portadores de linfoma, carcinoma, enfermedad del tejido conectivo, infecciones, etc., cuyos diagnósticos se establecen con otros estudios o nuevas biopsias (4).
La interpretación de las biopsias por aspiración con aguja fina puede ser difícil; por ejemplo, distinguir un linfoma de un carcinoma indiferenciado o un linfoma de una hiperplasia linfoide; o, puede aspirarse material necrótico situado en el centro del ganglio que da un resultado falso negativo; quizás esto ocurrió con nuestra paciente(1).
Del análisis del primer problema planteado en nuestra paciente, pienso que se trata de una enfermedad neoplásica, pero para ello debemos tener en cuenta los otros problemas de la paciente.
Reacción leucemoide de tipo neutrofílica
Dentro de sus causas se encuentran en primer lugar las infecciones. Nuestra paciente tiene granulaciones tóxicas sugiriendo compromiso infeccioso, lo cual es muy probable ya que la paciente esta inmunosuprimida. Existen otras causas para ella, tales como hemorragia intraperitoneal, algunas drogas, alteraciones del cromosoma 21, así como también pueden ocurrir como manifestación de un síndrome paraneoplásico (8-10). En nuestra paciente el proceso infeccioso puede explicar la reacción leucemoide de tipo neutrofílica, pero como manifestación de un síndrome paraneoplásico es una opción interesante.
La reacción leucemoide de la leucemia mieloide crónica (LMC) se caracteriza por una gran leucocitosis así como eosinofilia y basofilia lo cual es raro en la reacción leucemoide. De igual manera el nivel de fosfatasa alcalina leucocitaria que está muy aumentada en la reacción leucemoide y disminuída en la LMC. Finalmente la esplenomegalia no suele estar presente en la reacción leucemoide(8).
En relación con reacciones leucemoides como síndrome paraneoplásico, estas se producen como consecuencia de la liberación de citokinas y otros factores estimulantes de la hematopoyesis, como el factor estimulante de las colonias de granulocitos, por una serie de neoplasias; entre ellas destacan: cáncer pulmonar, gástrico, mama, páncreas, linfomas, sarcomas, tumores de partes blandas entre ellos el fibrohistiocitoma maligno(10-13).
Masa retroperitoneal
Al igual que para la patología de las lesiones cervicales, podemos subdividir las posibilidades en lesiones tumorales y no tumorales (cuadro N°2).
Debido a la presencia de lesiones tumorales cervicales así como a una masa retroperitoneal; pienso que la paciente tiene una neoplasia retroperitoneal probablemente primaria. Los tumores retroperitoneales primarios son poco frecuentes, representan del 0,3 al 0,8% de todas las neoplasias (18). La mayoría son malignas y las manifestaciones clínicas son poco precisas y dependen del tamaño de la lesión y de la compresión que ejercen sobre órganos vecinos.
Luego de haber analizado los diferentes problemas de esta paciente debemos intentar definir si todos ellos pueden obedecer a una sola causa: mi primera posibilidad es la de un linfoma no Hodgkin (LNH), luego una neoplasia retroperitoneal primaria, tal como un fibrohistiocitoma o un liposarcoma y como tercera posibilidad una metástasis de un tumor sólido no conocido.
Dentro del LNH cabe mencionar el linfoma folicular, el cual es más frecuente en varones. Se presenta con adenopatías simétricas e indoloras. Los ganglios retroperitoneales y mesentéricos se hallan afectos en la mayoría de casos (21). El tamaño de las adenopatías en ocasiones puede producir problemas compresivos, lo cual puede explicar el dolor en miembros inferiores que presenta la paciente. Puede haber compromiso extraganglionar como médula ósea, hígado, pulmón y pleura, tal como observamos en la radiografía de tórax (22).
Otro LNH a considerar en la paciente, es el linfoma difuso de células "B" grandes, el cual también es más frecuente en varones, se presenta generalmente a partir de la quinta década, tiene un curso clínico agresivo.
Las adenopatías constituyen la forma de presentación más frecuente y hay compromiso de ganglios cervicales laterales. El compromiso extranodal se da en el 30-50% de los casos entre ellos en el tracto gastrointestinal produciendo anemia; pulmonar en la forma de nódulos; óseo causando dolor y en el sistema nervioso central (22-25). Está descrito que puede producir reacción leucemoide neutrofílica como síndrome paraneoplásico (10,12).
El compromiso pulmonar en el linfoma puede variar desde una sintomatología respiratoria florida hasta ser asintomático y la radiografía de tórax puede ser normal o hallarse masas mediastínales, múltiples lesiones cavitarias, atelectasias, nódulos pulmonares y derrame pleural, estas tres últimas observadas en la radiografía de tórax de nuestra paciente (26).
El tumor primario retroperitoneal, la mayoría de veces es un sarcoma de partes blandas, en un 20% puede estar localizado tanto en el espacio retroperitoneal como el intraperitoneal (27). Los más frecuentes son el fibrohistiocitona maligno y el liposarcoma (16,18,28).
El fibrohistiocitoma maligno es un sarcoma pleomórfico, indiferenciado de alto grado, muy agresivo y de mal pronóstico; es el sarcoma más frecuente en la edad adulta; su localización más frecuente es en extremidades y en región retroperitoneal, también puede haber compromiso pulmonar y puede infiltrar el tracto gastrointestinal. La diseminación linfática en este tumor es rara (29); se describe su asociación con reacción leucemoide como síndrome paraneoplásico (13).
El liposarcoma se presenta en pacientes adultos mayores de 40 años; es el tumor más frecuente del retroperitoneo; se presenta como una masa abdominal palpable de gran tamaño, hace metástasis a otros órganos tales como el pulmón (18,28). También está asociado a reacción leucemoide, pero en menor frecuencia que el fibrohistiocitoma maligno (11).
Mi tercera posibilidad es la de metástasis de un tumor sólido con origen no conocido; entre ellas: neoplasia maligna gastrointestinal por la presencia de adenopatía supraclavicular izquierda y de anemia microcítica, hipocrómica; cáncer de pulmón por la presencia de adenopatías cervicales, nódulos pulmonares, derrame pleural y reacción leucemoide neutrofílica, el cáncer pulmonar es el prototipo de las neoplasias que producen síndromes paraneoplásicos; cáncer de cuello uterino, la negatividad de la citología me hace colocar muy distante esta última posibilidad.
Dra. Isabel Lozano4
A la paciente en el curso de la hospitalización se le realizó una colposcopía con biopsia del cuello uterino, pues en la evaluación por el ginecólogo se encontró un cuello uterino con una aparente lesión exofítica, que no concordaba con el resultado del estudio del PAP.
También se le realizó una biopsia a cielo abierto de una de las tumoraciones de la región cervical, la cual fue reportada como neoplasia metastásica de origen epitelial.
DISCUSION PATOLOGICA
Dr. César Chian3
El tipo de biopsia recibida es el remitido con frecuencia por el servicio de ginecología oncológica; son biopsias de cuello uterino con lesiones visibles que corresponden a cáncer de exocérvix.
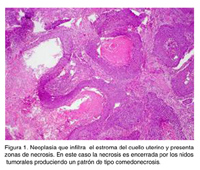
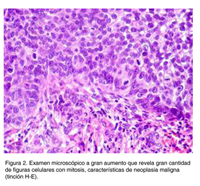
El patrón histológico es muy característico (Figura N°1). Es una neoplasia que infiltra el estroma del cuello uterino y presenta zonas de necrosis. En este caso la necrosis es encerrada por los nidos tumorales produciendo un patrón de tipo comedonecrosis, que es relativamente frecuente en neoplasias epiteliales, sobre todo de cáncer de mama. Macroscópicamente se evidencia salida de material necrótico al apretar el tumor, de allí el nombre de comedonecrosis. Se nota claramente la infiltración del cuello uterino y, a mayor aumento, todas las características histológicas de malignidad, con una gran cantidad de figuras mitóticas (Figura N°2).
Existen tres grados histológicos de carcinoma epidermoide de cuello uterino: carcinoma epidermoide queratinizante (Grado 1), carcinoma epidermoide no queratinizante de células grandes (Grado 2) y el carcinoma epidermoide no queratinizante de células pequeñas (Grado 3), siendo los dos primeros los que dan cuenta de aproximadamente el 95% de casos, aunque no existen mayores diferencias en cuanto a pronóstico entre estos tres tipos (30). Nuestro caso corresponde a un carcinoma epidermoide infiltrante de células grandes, no queratinizante, moderadamente diferenciado. De acuerdo a la presentación clínica este caso corresponde a un estadio clínico IV, en el que hay extensión más allá de la pelvis y diseminación metastásica. El pronóstico en estos casos es pobre y se sabe que la mayoría de pacientes en este estadio de enfermedad fallecen a consecuencia de la extensión local del tumor (31).
Dr. Verona:
Es evidente que la muestra remitida para el estudio de PAP de cerviz, fue mal tomada, al punto que la persona que lo hizo no se percató de la lesión que tenía la paciente; hago el comentario porque en presencia de lesiones cancerosas e incluso precancerosas del cuello uterino el PAP de cérvix tiene una sensibilidad muy buena.
Comentario de médico del auditorio:
En los casos en los cuales hay duda en la lectura del PAP de cervix, principalmente por presencia de células inflamatorias, lo indicado es repetir el examen luego de haber sometido a la paciente a un tratamiento que elimine o disminuya el componente inflamatorio o infeccioso. De esta manera se disminuyen o limitan casos de lectura falsos negativos en el PAP de cérvix.
Pregunta del Auditorio:
¿Cómo evolucionó la paciente?
Dra. Isabel Lozano:
Ella desarrolló una neumonía intrahospitalaria y falleció pocos días después.
REFERENCIAS BIBLIOGRÁFICAS
1. De Castro J, Zamora P, González M. Tumoración Ccrvical indicativa de malignidad: actitud diagnóstica y terapéutica. Med Clin (Barc) 1996; 106: 103 – 10. [ Links ]
2. Basemore AW, Smucker DR. Lymphadenopathy and malignancy. American Family Physian. 2002; 66 (11): 2103 – 10. [ Links ]
3. Puente M, Gutiérrez I, Valles M. Manejo clínico de la adenopatía cervical. Medicina General. 2001; 30: 60 – 64. [ Links ]
4. Laso FJ. Diagnóstico diferencial en medicina interna. 2da edición. España: Elsevier; 2005. [ Links ]
5. Brown JR, Skarin AT. Clinical mimics of lymphoma. The Oncologist 2004; 9: 406 – 16. [ Links ]
6. Costenbader KH, Fidias P, Gilman MD, Qureshi A, Tambouret RH. Case 29 – 06: a 43 year old woman with painful nodules on the fingertips, shortness of breath and fatigue. N Engl J Med 2006; 355 (12): 1263 – 1272. [ Links ]
7. Grasa J, Azùa Romero J, Recaséns V, Alvarez R, Pérez C. Mujer joven con conglomerado adenopático en región supraclavicular izquierda. Zaragoza, España: IV Congreso Virtual Hispano Americano de Anatomía Patológica; 2001. [ Links ]
8. López M, De Miguel D, García J, Burgalete C. Revisiones y actualizaciones: Enfermedades de la sangre. Alteraciones de los leucocitos. Medicine 2001; 8 (52): 2735 – 42. [ Links ]
9. Marinella MA. Extreme leukemoid reaction associated with retroperitoneal hemorrhage. Arch Intern Med 1998; 158 (3): 300 – 1. [ Links ]
10. Schimidt DM, Wallerstein RO, Granulocytic leukemoid reactions associated with malignant disease. California Medicine 1963; 99 (1): 24 -27. [ Links ]
11. Des Guetz G, Mariani P, Freneaux P, Poillart P. Paraneoplastic syndromes in cancer. Leucocytosis associated with liposarcoma recurrence: Original presentation of liposarcoma recurrence. Journal of Clinical Oncology 2004; 22 (11): 2242 – 43. [ Links ]
12. Mukhopadhyay S, Banki K, Mahajan S. Leukemoid reaction: a diagnostic clue in metastatic carcinoma mimicking classic Hodgkin lymphoma. Arch Pathol Lab Med 2004.128 (12): 1445 – 7. [ Links ]
13. Melhem MF, Meisler AI, Saito R, et al. Cytokines inflammatory malignant fibrous histiocytoma presenting with leukemoid reaction. Blood 1993; 83 (7): 2038 – 44. [ Links ]
14. Jiménez L. Fibrosis retroperitoneal idiopática. Cuadernos de Cirugía 2000: 14 (1): 59-61. [ Links ]
15. Poniachik J, Smok G. Mesenteritis retráctil. Comunicación de cuatro casos. Rev Med Chile 2000;128 (11):1250 – 54. [ Links ]
16. Pal DK, Chakraborty, Das S. Retroperitoneal tumours: a ten years retrospective study. J. Indian Med Assoc 2005; 103 (1): 18 – 20. [ Links ]
17. Nishino M, Hayakawa K, Minami M, et al. Primary retroperitoneal neoplasm: CT and MR imaging findings with anatomic and pathologic diagnostic clues. RadioGraphics 2003; 23 (1): 45 – 57. [ Links ]
18. Alvarez T, Gòmez E, Guevara G, et al. Tumores retroperitoneales: Revisiòn de cinco años en material de autopsia. Revista Mèdica del Hospital General de Mèxico 2004; 67 (2): 78 – 82. [ Links ]
19. Mettler F. Essentials of Radiology: Retroperitoneal Adenopathy and Neoplasms. 2nd edition. Philadelphia, PA: Elsevier Saunders; 2005. [ Links ]
20. Lawson T, Foley W, Thorsen M, et al. Magnetic resonance imaging of discrete and conglomerate retroperitoneal lymph node masses. RadioGraphics 1985; 5 (6): 971 – 84. [ Links ]
21. Chen L, Kuriakose P, Hawley RC, Janakiraman N, Maeda K. Hematologic malignancies with primary retroperitoneal presentation: Clinopathologic study of 32 cases. Arch Pathol Lab Med 2005; 129 (5): 655 – 60. [ Links ]
22. Rademaker J. Hodgkins and non Hodgkins lymphomas. Radiologics Clinics of North America 2007; 45: 69 -83. [ Links ]
23. Pileri SA, Zinzani PL, Ascani S, , et al. Diffuse Large B – cell Lymphoma with primary Retroperitoneal presentation: Clinico – pathologic study of nine cases. Annals of oncology 2001; 12: 1445 – 53. [ Links ]
24. Fulignati C, Pantaleo P, Cipriani G, et al. An uncommon clinical presentation of retroperitoneal non-Hodgkin lymphoma successfully treated with chemotherapy: A case report. R World J Gastroenterol 2005. 28; 11(20):3151-55. [ Links ]
25. Lugogo N, Sporn T, Que L. Diffuse large B cell Lymphoma presents as multiple pulmonary nodules. Chest 2006; 130: 333S. [ Links ]
26. De la Campa J, Carnot J, Muñìo J, De Castro R, Pérez G, Suárez L. Manifestaciones pulmonares en pacientes con linfomas. Rev Cubana Med 2002; 41 (2): 79 – 86. [ Links ]
27. Clark M, Fisher C, Judson I, Thomas J. Soft – Tissue Sarcomas in adults. N Engl J Med 2005; 257 (7): 701 – 11. [ Links ]
28. Migoto W, León M, León L, et al. Sarcoma de Tejidos blandos en el Instituto de Enfermedades Neoplásicas. Acta Cancerológica 2000; 30 (2). [ Links ]
29. Dávila M, Castell J, Valderràbano S, Mateo A, Rodrìguez J. Fibrohistiocitoma maligno. Aportaciòn de tres casos. Cirugía Española 2000; 67 (6): 612 – 15. [ Links ]
30. Crum C, Rose P. Cervical squamous neoplasia. En: Crum C, Lee K (eds). Diagnostic gynecologic and obstetric pathology. Philadelphia: Elsevier Saunders; 2006.p.334. [ Links ]
31. Robins y Cotran Patología Estructural y Funcional. 7ma Ed. Madrid: Elsevier;2005.p. 1079. [ Links ]