Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Medica Herediana
versión impresa ISSN 1018-130Xversión On-line ISSN 1729-214X
Rev Med Hered v.19 n.3 Lima jul./set. 2008
Conversatorio clínico patológico en el Hospital Nacional Arzobispo Loayza_2008-03.
Clinical Case at the Hospital Nacional Arzobispo Loayza- 2008-3.
Editor de sección : Dr. Enrique Cipriani Thorne1
Discusión Clínica : Dr. Danilo Salazar2
Discusión Patológica : Dr. Roger Verona3
Residente Responsable : MR3 Víctor Rodríguez
Colaborador de edición : Sr. Braulio Valencia
1
Profesor Principal de Medicina. Universidad Peruana Cayetano Heredia. Lima, Perú.2
Profesor Auxiliar de Medicina. Universidad Peruana Cayetano Heredia. Lima, Perú.3
Profesor Auxiliar de Patología. Universidad Nacional Mayor de San Marcos. Médico Asistente del Servicio de Patología del Hospital Nacional Arzobispo Loayza. Lima, Perú.
PALABRAS CLAVE: Malformacion bronquial, broncorrea
KEYWORDS: Bronchopulmonary malformations, bronchorrhea.
Enfermedad actual
Mujer de 31 años natural de Huancayo, procedente de Lima, secretaria, soltera. Tiempo de enfermedad: 16 años. Forma de inicio: insidioso. Curso: Crónico. Signos y síntomas: tos productiva, roncantes y sibilantes recurrentes.
La paciente refiere que presenta síntomas respiratorios desde los 15 años de edad con episodios recurrentes de tos productiva y sensación falta de aire, "siente que le ronca y le silba el pecho". Además, presenta episodios de fiebre por lo que recibe cursos de terapia con antibióticos y broncodilatadores no bien precisados, presentando mejoría temporal.
Desde hace dos años los síntomas se hacen más intensos, le realizan exámenes de descarte de tuberculosis con resultados negativos, y la transfieren a nuestro hospital. Una tomografía computada de tórax reveló lesiones quísticas en ambas bases pulmonares. En esa oportunidad le realizaron una lobectomía inferior derecha, luego de lo cual persistió con tos productiva de expectoración mucopurulenta con rasgos hemáticos y fiebre, recibiendo alternativamente ciprofloxacino, levofloxacino, cefuroxima, con leve mejoría.
Una nueva tomografía de tórax evidenció el crecimiento de las cavidades quísticas en la base del hemitórax izquierdo, por lo que se decidió practicar lobectomía inferior izquierda.
Antecedentes:
Transfusión de un paquete de glóbulos rojos durante la lobectomía pulmonar derecha. Menarquia: a los 15 años; G = 0 P = 0.
Examen físico al ingreso:
Frecuencia cardíaca: 84. Frecuencia respiratoria 20. Presión arterial: 120/70 mm/Hg; Temperatura: 37ºC.
Regular estado general, bien hidratada, en decúbito dorsal voluntario. Piel: tibia, elástica, no cianosis. No presentaba edemas. Tenía dedos en palillo de tambor. Cuello: a la palpación no evidencia de tumoraciones, tiroides normal, no había ingurgitación yugular. Tórax y pulmones: el murmullo vesicular disminuido en ambas bases y respiración ruda en ambos campos pulmonares. Cardiovascular: ruidos cardiacos rítmicos, de buena intensidad, no había soplos. Pulsos periféricos presentes. Reflujo hepatoyugular negativo. Abdomen: ruidos gastrointestinales presentes; no doloroso a la palpación; no se habían masas. Genitourinario: normal. Sistema Nervioso: despierta, orientada, no evidencia de déficit motores, sensitivos ni de coordinación.
Exámenes auxiliares:
Hemoglobina: 9,8 gm/dL VCM: 77 (VN:82-100)
Leucocitos: 8 180/mm3; fórmula (1,63,4,0,4,28). Plaquetas: 562,000/mm3
Tiempo de protrombina: 15". INR: 1,2
AGA: FiO2=0,21 pH: 7,44 PCO2: 36 mm Hg. PO2: 98 mm Hg
HCO3: 25 mEq/L. Sa 02: 96%
Sedimento urinario: 0-2 leucocitos por campo; no había hematíes.
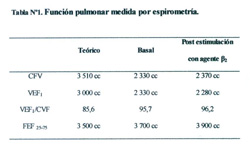
La espirometría luego de dos meses de la lobectomía inferior derecha y previa a la lobectomía izquierda mostró un patrón restrictivo leve ( Tabla Nº1 ).
Discusión Clínica:
Dr. Danilo Salazar.
En resumen, los datos de la historia revelan la presencia de una enfermedad pulmonar crónica de 16 años de evolución en una mujer de 31 años de edad. Cuyas manifestaciones clínicas fueron: Tos productiva recurrente, dedos en palillo de tambor, roncantes y sibilantes, episodios de fiebre y mejorías temporales con antibióticos y broncodilatadores.
La presencia de tos productiva asociada a la fiebre intermitente que mejoraba con antibióticos, indica la presencia de una infección broncopulmonar recidivante. Los roncantes y sibilantes expresan compromiso bronquial, ya sea por gran cantidad de secreciones o por espasmo bronquial aislado o asociado a estas. Los dedos en "palillo de tambor" se observan en una serie de entidades clínicas, entre ellas: enfermedades cianóticas del corazón, cáncer de pulmón, absceso pulmonar y en general infecciones pulmonares supuradas, cirrosis hepática, etc.
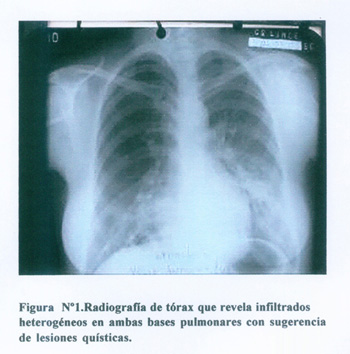
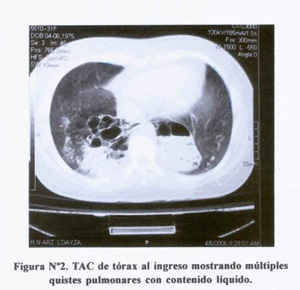
En nuestra paciente los estudios de imágenes, tanto las radiografías de tórax ( Figura N°1 ) como las TAC de tórax ( Figura N°2 ) mostraron: compromiso pulmonar bilateral a predominio de las bases, consistentes en bronquiectasias, grandes lesiones quísticas con contenido hidroaéreo y atrapamiento de aire.
La espirometría mostró un patrón restrictivo con reducción de volumen pulmonar observado en las imágenes radiográficas; además de un aumento de la relación volumen espiratorio forzado al primer segundo con la capacidad vital. Indicando la ausencia de un componente obstructivo bronquial.
Con el cuadro clínico descrito y los hallazgos radiográficos y tomográficos, las posibilidades diagnósticas que se deben plantear son:
- Secuestros pulmonares
- Bronquiectasias
- Malformación adenomatoidea congénita.
El secuestro pulmonar (1) se caracteriza por ser lesión única que no tiene conexión normal con la vía aérea, cuya irrigación proviene de la circulación sistémica (aorta o una de sus ramas), que se asocia con infecciones pulmonares recurrentes. En nuestro caso las lesiones que se evidencian son múltiples, por lo tanto este diagnóstico puede descartarse.
Los bronquiectasias (2) se caracterizan por una dilatación irreversible de los bronquios, con destrucción de sus capas muscular y cartilaginosa, cuyas causas son múltiples ( Tabla N°2 ); algunas son congénitas ( Tabla N°3 ), como el síndrome de cilio inmóvil, o la hipogammaglobulinemia y otras son adquiridas por factores primarios mecánicos, como por ejemplo tumores endobronquiales; pero, todas ellas se caracterizan por tener un componente infeccioso, que es el que prima la mayoría de veces.
En el Perú, la causa de infección bronquial crónica mas frecuente es la tuberculosis. En esta enfermedad es común la presentación de bronquiectasias, que suelen ser sintomáticas haciendo difícil la diferenciación con la persistencia de enfermedad activa tuberculosa. Existen otras causas infecciosas de bronquiectasias ( Tabla N°4 ).
Las bronquiectasias generalmente son lesiones pequeñas, múltiples, tal es el caso de las lesiones que se observan en las enfermedades reumáticas y las asociadas a enfermedad inflamatoria intestinal; que ciertamente no corresponden al caso que estamos analizando.
La cronicidad en la evolución de la enfermedad, lo precoz de la presentación en la vida de la paciente y la ausencia de otras manifestaciones clínicas o de laboratorio restringen el diagnóstico a una lesión anatómica congénita.
Por último, debo revisar la posibilidad de la llamada malformación adenomatoidea quística congénita, ahora catalogadas como malformaciones congénitas de la vía aérea (3). Esta enfermedad de inicio insidioso, se presenta con todas las características clínicas y radiológicas de esta paciente; con la salvedad que suele ser unilateral y la mayoría se diagnostica en natimuertos y en recién nacidos con "distress" respiratorio; pocas veces en la adolescencia y rara vez en adultos.
El tejido pulmonar afectado tiene una arquitectura anómala, con quistes de diferentes tamaños, cubiertos de una mucosa polipoide, con tejido elástico en las paredes y ausencia de cartílagos. En la pared de los quistes, hay células mucogénicas, y estos se comunican con las vías aéreas normales. El aporte vascular habitual es por la circulación pulmonar, los quistes pueden contener líquido, aire o ambos, y puede asociarse a otras anormalidades congénitas. La TAC muestra los componentes líquidos y sólidos de esta anomalía mejor que la radiografía simple de tórax.
Se han descrito tres tipos (I, II, III), con las siguientes características:
- Tipo I: Algunos quistes > 1 cm, con músculo liso y tejido elástico en la pared del quiste. Se observan con mayor frecuencia en adultos.
- Tipo II: Quistes < 1 cm. De más frecuencia en niños.
- Tipo III: Lesiones sólidas compuesto por estructuras que semejan bronquiolos.
El tratamiento de esta entidad tiene un componente médico basado en controlar las infecciones con antibióticos según su necesidad, y un componente quirúrgico, para resecar las lesiones mas avanzadas. El tratamiento quirúrgico está reservado para lesiones localizadas, infecciones recurrentes, hemoptisis y por la sospecha de malignización (4,5,6). En una revisión de la histopatología de las lesiones de esta enfermedad se ha encontrado que en el tipo I sobre un total de 16 casos, cinco estaban asociados con focos microscópicos de carcinoma bronquiolo alveolar, dos mostraban hiperplasia de las células mucosas; y en otros dos casos se halló hiperplasia atípica en el parénquima pulmonar adyacente (6).
Discusión anatomo - patológica:
Dr. Roger Verona Rubio
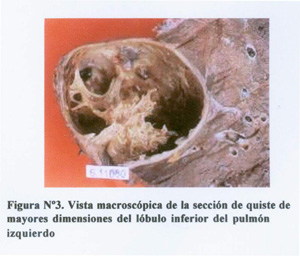
Se recibió el producto de una lobectomía inferior izquierda que incluía una lesión quística de 9 cm de diámetro mayor ( Figura N°3 ), que comprometía aproximadamente en 30% del todo el parénquima pulmonar. La lesión estaba bien delimitada por una cápsula fibrosa y contenía material mucoide transparente en su interior. En los cortes seriados se encontraron múltiples loculaciones incompletas, con escaso componente sólido.
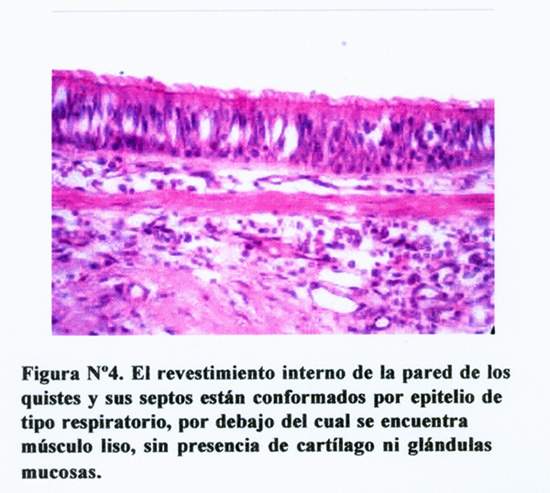
Al examen microscópico se encontró que el revestimiento interno de la pared y los septos del quiste estaban formados por epitelio de tipo respiratorio (pseudoestratificado, cilíndrico y ciliado), por debajo del cual se encontraba músculo liso de tipo bronquial, sin presencia de cartílago ni glándulas mucosas ( Figura N°4 ). No se evidenció transformación maligna de los componentes celulares.
La malformación adenomatoide quística es una alteración pulmonar congénita poco frecuente (1 de 25 a 30 mil embarazos) (7), representa el 25% de malformaciones pulmonares congénitas y el 95% de las enfermedades quísticas pulmonares y consiste en una proliferación anormal de elementos mesenquimales pulmonares, conteniendo epitelio respiratorio de los bronquiolos terminales con formación de estructuras
adenomatosas y quistes. Su presentación clínica es en la edad neonatal o primera infancia; el diagnóstico prenatal de esta anomalía está seguido por un pronóstico bueno cuando no se presentan signos de "distress" fetal severo (8). No tiene predilección por sexo. Usualmente compromete un lóbulo pulmonar (inferior). Las paredes de las lesiones están constituidas por fibras elásticas y músculo liso, pocas veces se identifica la presencia de glándulas mucosas y cartílagos (9).
Esta entidad fue descrita por vez primera en 1697 por Bartholin y más detalladamente por Chin y Tang en 1949. Stocker (10) en 1977, hace una clasificación patológica en tres tipos, basada principalmente en el tamaño de los quistes, y se considera es el factor responsable de las características clínicas y del pronóstico.
Tipos según Stocker:
- Tipo I: quistes de 2 o más centímetros, únicos o múltiples, hacen un 50% de los casos; son de buen pronóstico.
- Tipo II: quistes que miden entre 0,5 y 2 cm, representan el 40% de los casos; son de mal pronóstico al igual que el tipo III.
- Tipo III: quistes microscópicos, que miden menos
de 0,5 cm, representa el 10% de los casos. Este tipo es el de peor pronóstico.
Diagnóstico final: Malformación adenomatoide quística pulmonar tipo I.
REFERENCIAS BIBLIOGRÁFICAS
1. Kobsik L, Schoen FJ The Lung. En: Cotran R, Kumar V, Robbins S Ed. Robbins´s Pathologic basis of disease. 5th Ed. Philadelphia: WB Saunders Company; 1994.p. 730-731. [ Links ]
2. Fraser R, Colman N, Muller N, Pare P. Bronchiectasis and other bronchial abnormalities. En: Fraser RS, Muller. NL, Colman N, Pare PD, Eds.. Diagnosis of Diseases of the chest. 4th ed. Philadelphia: WB Saunders Company; 1999.p. 2265-2297. [ Links ]
3. Jones KD, Colby TV. Developmental and pediatric lung disease. En: Leslie KO, Wick MR. eds. Practical pulmonary pathology. Philadelphia: Churchill Livingstone; 2005.p. 61-2. [ Links ]
4. Ribet ME, Copin MC, Soots JG, et al. Bronchiolo alveolar carcinoma and congenital cystic adenomatoid malformation. Ann Thorac Surg 1995; 60:1126-1128. [ Links ]
5. Morresi A, Wockel W, Karg O. Adenomatoid cystic lung abnormality in adults with associated bronchioloalveolar carcinoma. Pathologe 1995; 16(4):292–8. [ Links ]
6. MacSweeney F, Papagiannopoulos K, Goldstraw P, et al. An Assessment of the expanded classification of congenital cystic adenomatoid malformations and their relationship to malignant transformation. Am J Surg Pathol 2003; 27:1139-1146. [ Links ]
7. Laberge JM, Flageole H, Pugash D, et al. Outcome of the prenatally diagnosed congenital cystic adenomatoid lung malformation: a Canadian experience. Fetal Diagn Ther 2001; 16(3): 178-86. [ Links ]
8. Davenport M, Warne SA, Cacciaguerra S, Patel S, Greenough A, Nicolaides. K. Current outcome of antenally diagnosed cystic lung disease. J Pediatr Surg 2004; 39(4):549-56. [ Links ]
9. Cagle P, Allen T, Barrios R, et al. Color atlas and text of pulmonary pathology. Philadelphia :: Lippincott Williams and Wilkins; 2005.p. 605. [ Links ]
10. Stocker JT, Madewell JE, Drake RM. Congenital cystic adenomatoid malformation of the lung: Classification and morphologic spectrum. Hum Pathol 1977;8:155-71. [ Links ]