Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Medica Herediana
versión impresa ISSN 1018-130Xversión On-line ISSN 1729-214X
Rev Med Hered v.19 n.4 Lima oct./dic. 2008
Características clínicas, perfil hormonal y marcadores de autoinmunidad de pacientes con enfermedad de Graves.
Clinical characteristics, thyroid function profile and autoimmune markers in patients with Graves disease.
Cieza Diaz Deysy1, Centeno Clemente Carmen1, Pinto Valdivia Miguel2
1
Médico Cirujano. Egresado de la Facultad de Medicina Alberto Hurtado. Universidad Peruana Cayetano Heredia. Lima, Peru.2
Servicio de Endocrinología, Departamento de Medicina. Hospital Nacional Cayetano Heredia. Lima, Perú.
RESUMEN
Objetivo: Describir las características clínicas, el perfil hormonal y los marcadores de autoinmunidad de pacientes con enfermedad de Graves (EG), atendidos en el servicio de endocrinología de un hospital general. Material y métodos: Estudio descriptivo, retrospectivo de pacientes con diagnóstico de EG atendidos en el servicio de endocrinología del Hospital Nacional Cayetano Heredia durante el año 2005. Los pacientes fueron identificados utilizando el Registro Diario de Atención y Otras Actividades del consultorio externo. Para el análisis estadístico se utilizó el programa SPSS versión 12,0. Resultados: Se revisaron 111 historias clínicas. La edad promedio fue de 40,6 ± 14 años. El 71,2% eran mujeres. El 20,7% tenía antecedente familiar de otra enfermedad autoinmune. El tiempo de enfermedad promedio antes de la consulta fue 18,9 ± 30,4 meses. Los síntomas más frecuentes fueron: tremor, piel delgada, palpitaciones y baja de peso. El peso promedio de la glándula tiroides estimado por palpación fue 69 ± 27,5 gr, 38,7% presentaba exoftalmos y 18,9% mixedema pretibial. El perfil hormonal mostró TSH suprimida, T4 libre y T3 total elevados. El 86,7% de los casos tenía autoanticuerpos anti-peroxidasa tiroidea (anti-TPO) positivo. En 95,5% el tratamiento incluyó el uso de tionamidas. El análisis bivariado mostró que las mujeres tuvieron antecedente familiar de enfermedad tiroidea autoinmune en mayor frecuencia que los varones (27,8 vs. 9,4%) (p=0,04). Conclusión: La población estudiada con EG fueron con mayor frecuencia mujeres entre la tercera y sexta década de la vida. El peso estimado de la glándula tiroides fue tres veces lo normal, con alta frecuencia de oftalmopatía y mixedema. La mayoría tiene marcadores humorales de autoinmunidad y el tratamiento inicial se basa en el uso de tionamidas. (Rev Med Hered 2008; 19:152-157).
PALABRAS CLAVE: Enfermedad de Graves, hipertiroidismo, bocio difuso, enfermedad tiroidea autoinmune.
SUMMARY
Objective: To describe the clinical characteristics, thyroid function profile and autoimmune markers in patients with Graves disease (GD) treated at the endocrine service of a general hospital. Material and methods: Descriptive and retrospective study in patients with GD treated at the Hospital Nacional Cayetano Heredia during 2005, identified in the Daily Registry of Attention and Other Activities of the Endocrine Service. For statistical analysis, SPSS software was used. Results: We reviewed 111 medical charts. The mean age was 40.6 ± 14 years. 71.2% were women. Twenty three patients (20.7%) reported familial history of autoinmune disease. The mean time of disease was 18.9 ± 30.4 months before diagnosis. The most frequent symptoms were: tremor, thin skin, palpitations and weight loss. The mean thyroid weight was 69 ± 27.5 grams. In 38.7% exophthalmos was present and 18.9% had myxedema. Hormonal profile showed suppressed TSH, elevated levels of free T4 and total T3. In 86.7% autoantibodies against thyroid peroxidase (anti-TPO) were positive. The initial treatment included thionamides in 95.5% of patients. Further statistical analysis showed that women had more frequent familiar history of autoinmune thyroid disease than men (27.8% vs. 9.4%) (p = 0.04). Conclusions: Most of our patients with GD were women between third and sixth decade of life. The estimated weight of the thyroid gland was three times the normal weight and ophthalmopathy and myxedema were frequent. Most of our patients had positive autoimmune markers and the initial treatment included thionamides. (Rev Med Hered 2008; 19:152-157).
KEY WORDS: Graves disease, hyperthyroidism, diffuse goiter, autoimmune thyroid disease.
INTRODUCCION
La enfermedad de Graves (EG), es una enfermedad autoinmune, caracterizada por hipertiroidismo, bocio difuso, oftalmopatía y ocasionalmente dermopatía, referida como mixedema localizado (1). La frecuencia de EG en las mujeres es 5-10 veces mayor que en varones y se presenta con mayor frecuencia entre la segunda y quinta década de la vida (2).
El hipertiroidismo es el hallazgo más común y es causado por autoanticuerpos contra el receptor de tirotropina (anti-TSHR). Estos autoanticuerpos producen activación permanente del receptor, estimulación de la síntesis y secreción de hormonas tiroideas (HT), y crecimiento difuso de la glándula tiroides (1,3,4).
El cuadro clínico del hipertiroidismo se caracteriza por nerviosismo, fatiga, palpitaciones, intolerancia al calor y pérdida de peso; estos síntomas se encuentran presentes en más de la mitad de pacientes (1,3). Con el incremento de la edad la pérdida de peso y del apetito son más frecuentes, mientras que la irritabilidad y la intolerancia al calor son menos frecuentes (5). La oftalmopatía se presenta en 44 – 51% de los casos y puede ser severa en 3 – 5% de los casos (6,7). El mixedema localizado, sobretodo de localización pretibial, ocurre en 1-2% de los pacientes, casi siempre en presencia de oftalmopatía severa y en relación con depósito de glucosaminoglicanos y fibroblastos en la dermis y tejido celular subcutáneo (3,8).
Desde el punto de vista bioquímico, la mayoría de pacientes presentan niveles bajos o suprimidos de TSH y niveles incrementados de tiroxina (T4) y triiodotironina (T3), lo cual confirma el diagnóstico (1,3,5).
El tratamiento esta dirigido a reestablecer el estado eutiroideo, existiendo tres modalidades efectivas de tratamiento: drogas antitiroideas (tionamidas), yodo
radioactivo oral y el tratamiento quirúrgico (9).
En nuestro medio, las características clínicas y bioquímicas de los pacientes con EG han sido descritas de manera parcial. El objetivo del estudio fue describir las características clínicas, el perfil hormonal y los marcadores de autoinmunidad de los pacientes con diagnóstico de EG atendidos en forma ambulatoria en un hospital general.
MATERIAL Y MÉTODOS
Estudio descriptivo y retrospectivo. Se revisaron las historias clínicas de todos los pacientes con diagnóstico de EG atendidos en consultorio externo del servicio de Endocrinología del Hospital Nacional Cayetano Heredia durante el periodo enero - diciembre del 2005.
Se utilizó el Registro Diario de Atención y Otras Actividades del consultorio externo para obtener el número de historia clínica de los pacientes con diagnóstico de EG. De 139 pacientes registrados como EG, se excluyeron 28 historias clínicas por no corresponder al diagnóstico de EG o no ser encontradas en el archivo del hospital.
Se definió EG al cuadro clínico caracterizado por hipertiroidismo, bocio difuso u oftalmopatía, niveles incrementados de hormonas tiroideas y autoanticuerpos anti peroxidasa tiroidea (anti-TPO) positivos.
La presencia de exoftalmos o mixedema pretibial fue documentado por el médico endocrinólogo a partir del examen físico realizado durante la consulta ambulatoria y anotado en la historia clínica.
Se utilizó el programa SPSS versión 12.0 para el análisis estadístico. El análisis univariado incluyó medidas de dispersión y tendencia central para variables continuas; frecuencias absolutas y porcentajes para variables categóricas. El análisis bivariado se usó para evaluar la diferencia de medias entre variables continuas mediante la prueba de análisis de varianza; así como asociación entre variables categóricas mediante la prueba de chi cuadrado. Se considero como significativo un valor de p < 0,05.
El estudio fue aprobado por el Comité Institucional de Ética de la Universidad Peruana Cayetano Heredia.
RESULTADOS
Las características clínicas de los pacientes con EG se pueden observar en la tabla N°1. La edad promedio fue 40,6 ± 14 años y el 75,7% de los pacientes tenían una edad comprendida entre los 30 y 60 años. El 71,2% eran mujeres y 87,2% eran procedentes de Lima. El tiempo promedio de enfermedad antes del diagnóstico fue de 18,9 ± 30,4 meses.
Cinco (4,5%) de los pacientes tenían el antecedente de otra enfermedad autoinmune (dos casos de vitíligo, un caso de esclerodermia, un caso de artritis reumatoide y un caso de síndrome de Guillain Barré). Además, el 20,7% de los casos tenían el antecedente familiar de enfermedad tiroidea autoinmune (ETAI).
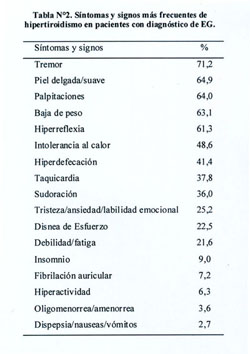
Los síntomas más frecuentes fueron: tremor, piel delgada, palpitaciones y baja de peso ( Tabla N°2). El peso promedio de la glándula tiroides estimado por palpación en el examen físico fue 69 ± 27,5 gramos. Exoftalmos y mixedema pretibial fue documentado clínicamente en el 38,7% y 18,9% de los pacientes, respectivamente.
La media de TSH fue 0,04 uUI/ml (rango normal, 0,3 – 5,0), de T4 libre fue 5,75 ± 3,64 ng/dl (0,8 – 2,0), de T4 total fue 19,7 ± 7,04 ug/dl (4,5 – 12,5) y de T3 total fue 429 ± 197 ng/dl (86 – 190). El anti-TPO fue positivo en 52/60 (86,7%) pacientes. La media del valor de anti-TPO fue 264,31 ± 247,4 U/dl. Autoanticuerpos antitiroglobulina (anti-Tg) fueron positivos en los 5 casos en los que fueron determinados.
En 16 pacientes se realizó gammagrafía tiroidea siendo el hallazgo más frecuente bocio difuso hipercaptador (75%) y en 12,5% de estos pacientes se hallaron nódulos.
Respecto al tratamiento, el 95,5% de los pacientes recibió drogas antitiroideas (metimazol, tiamazol) como parte del manejo inicial, con una dosis promedio de 27,6 ± 10,2 mg/día, 16,2% recibió yodo radiactivo y el 78,8% se indicó –bloqueadores.
El análisis bivariado mostró que 27,8% de las mujeres tenía el antecedente familiar de ETAI frente al 9,4% de varones (p = 0,042).
DISCUSION
La enfermedad tiroidea autoinmune (ETAI) es la enfermedad autoinmune órgano-específica más común, siendo el hipotiroidismo espontáneo más frecuente que EG (10). La incidencia anual de EG encontrada en el estudio de Whickham fue de 80 por 100 000 mujeres/año (11) y es más frecuente en mujeres que hombres (8 a 10:1) (2).
En nuestro estudio se encontró que la mayoría de pacientes con EG son mujeres con edades comprendidas entre los 30 y 60 años. Cáceres (12) encontró en un estudio realizado en el Hospital Nacional Arzobispo Loayza, que la mayoría de pacientes con EG eran mujeres con edad promedio de 38 años. La mayor incidencia de enfermedades autoinmunes en mujeres estaría en relación al rol que juegan los estrógenos sobre la modulación de la respuesta inmune (3,13).
Por otro lado, nuestro estudio demostró que 20,7% de nuestros pacientes tienen algún familiar directo con otra forma de ETAI. Estudios previos en gemelos monocigotes y dicigotes han mostrado una mayor concordancia en los primeros, lo que confirmaría que los factores genéticos juegan un rol importante en la etiología de la enfermedad (14). Como otras enfermedades autoinmunes, la EG es una enfermedad multifactorial, donde interactúan factores genéticos, endógenos y medioambientales (15).
Entre los genes susceptibles identificados en la etiología de la ETAI destaca el gen HLA-DR. Otros genes no relacionados al complejo mayor de histocompatibilidad humano (HLA por sus siglas en inglés) son: el CTLA-4 (antígeno del linfocito T citotóxico), el CD40, el PTPN22 (fosfatasa de la proteína tirosina 22), la tiroglobulina y el receptor del TSH (16,17).
Los síntomas del hipertiroidismo son consecuencia del exceso de HT y la actividad beta adrenérgica incrementada (18). Por otro lado, en la EG existe una alteración entre el sistema simpático adrenal y las HT que se manifiesta con una respuesta exagerada a las catecolaminas (19).
La EG es la causa más frecuente de tirotoxicosis, es decir, los síntomas causados por exceso de hormonas tiroideas (HT). La severidad de los síntomas y signos esta en relación con la duración de la enfermedad, la magnitud del exceso de HT y la edad del paciente (20). Los síntomas más frecuentes son: nerviosismo, fatiga, palpitaciones, intolerancia al calor, baja de peso, insomnio, debilidad muscular proximal, hiperdefecación, irritabilidad, tremor e irregularidad menstrual. Entre los signos más frecuentes tenemos: taquicardia, tremor distal, debilidad muscular, hiperreflexia, piel caliente y húmeda (3,9). En nuestro estudio, los síntomas y signos más frecuentes concuerdan con lo reportado en la literatura médica.
Existen características clínicas que son exclusivas del hipertiroidismo por EG que incluyen: exoftalmos, mixedema y acropatía tiroidea. La oftalmopatía por EG puede ser clínicamente evidente en 30-50% de los pacientes, pero es evidente hasta en el 80% de los pacientes cuando se realizan estudios de imágenes de la órbita (3,21). Los síntomas asociados a esta patología incluyen: retracción palpebral, exoftalmos, disfunción de los músculos extraoculares y dolor ocular. El exoftalmos puede ser evidente hasta en el 62% de los pacientes (22). En el estudio de Cáceres (12), la oftalmopatía ocurrió en el 51% y en nuestro estudio fue 38,7%. Esta menor frecuencia podría ser explicada, porque en las historias clínicas solamente se consignaron los casos más notorios de exoftalmos, no existe un formato estructurado de registro de oftalmopatía y no se consideraron otras manifestaciones más leves de la enfermedad como retracción palpebral, edema palpebral o quemosis.
El mixedema pretibial o dermopatía tiroidea es una manifestación autoinmune de la enfermedad de fondo, donde mecanismos inmunológicos estimulan a los fibroblastos a producir grandes cantidades de glucosaminoglicanos. Generalmente se asocia a casos severos de oftalmopatía (23) y la frecuencia reportada de mixedema es de 1-2% (1,3), pero se puede elevar hasta 15% en los casos de oftalmopatía severa (24). La forma más frecuente es el edema sin fóvea (43,3%), y en la mayoría de los casos (99,4%), se localiza en la zona pretibial (25). Nosotros encontramos 19% de mixedema pretibial. Esta frecuencia elevada, puede explicarse por la confusión entre la dermopatía tiroidea y el edema secundario a otras causas. No se realizaron estudios de anatomía patológica de las lesiones consideradas como dermopatía por EG.
El peso de la glándula tiroides estimado por palpación fue de 69 gramos. En el estudio de Cáceres (12) fue 50 gramos. Estudios previos con ultrasonido realizados en personas sanas, determinaron que el volumen de la glándula tiroides es de 18,6 ± 4,5 ml (26). Este aumento difuso del tamaño de la glándula tiroides, se debe al estímulo permanente del receptor del TSH (3,9).
La peroxidasa tiroidea (TPO) es una enzima localizada en la superficie apical de la célula folicular tiroidea y es el antígeno involucrado en desencadenar la respuesta autoinmune citotóxica de tipo celular (27,28). Además, los anti-TPO pueden estar presentes en personas eutiroideas (12-26%), correlacionan con el grado de infiltración linfocítica de la tiroides y son útiles en determinar personas en riesgo de desarrollar hipotiroidismo (29). En general, los autoanticuerpos (anti receptor de TSH, anti tiroglobulina y anti peroxidasa tiroidea) son útiles para diagnosticar EG y otros desórdenes autoinmunes de la tiroides (30). En nuestro estudio, 87% de nuestros pacientes tuvieron anti-TPO positivos. La literatura reporta en promedio anti-TPO positivos en 75% de los pacientes con EG (3). En general, para determinar el pronóstico de EG, sólo son útiles los autoanticuerpos contra el receptor de TSH, asociado a la edad, el género y la actividad de la enfermedad (31).
Como tratamiento existen tres alternativas igualmente efectivas en el manejo inicial de EG: tionamidas, yodo radioactivo y cirugía; sin embargo, la tasa de recaída es mayor cuando se utilizan drogas antitiroideas (40%) comparado con yodo radioactivo (21%) y cirugía (5%) (9). En nuestro estudio encontramos que 95% de los pacientes recibieron inicialmente drogas antitiroideas. No fue un objetivo de nuestro estudio determinar la tasa de recaída de EG a largo plazo, la información fue tomada de las primeras evaluaciones en la consulta externa. Sin embargo, el estudio de Cáceres (12), encontró que la tasa recurrencia con el uso de drogas antitiroideas y yodo radioactivo fueron 28% y 13%, respectivamente. En general, las tionamidas actúan bloqueando la síntesis de hormonas tiroideas y se utilizan como terapia primaria o en preparación para la cirugía o la terapia con yodo radioactivo (32).
Los resultados de la gammagrafía de tiroides muestran que el 12,5% de nuestros pacientes presentan nódulos. Otros estudios reportan que hasta 12,6% de los pacientes con EG tienen nódulos, la mayoría de los cuales son secundarios a cambios autoinmunes benignos o a la coexistencia de un bocio nodular (33); sin embargo, en un estudio multicéntrico de 557 pacientes con EG y nódulos sometidos a tiroidectomía, se encontró 3,8% de carcinoma de tiroides dentro del nódulo extirpado (34). El desarrollo de nódulos en EG estaría en relación con el crecimiento de la glándula, infartos isquémicos y posterior fibrosis.
En conclusión, nuestro estudio encontró que la enfermedad de Graves se presenta en mujeres entre la tercera y sexta década de la vida, con bocio difuso, cuadro clínico típico de hipertiroidismo y con alta prevalencia de autoanticuerpos.
REFERENCIAS BIBLIOGRÁFICAS
1. Ginsberg J. Diagnosis and management of Graves disease. CMAJ 2003; 168: 575. [ Links ]
2. Vanderpump M, Tunbridge W. The epidemiology of thyroid diseases. In: Braverman LE, Utiger RD, editors. The Thyroid. 8th ed. Philadelphia: Lippincott Williams and Wilkins; 2000. p. 467 - 473. [ Links ]
3. Weetman A. Graves disease. N Engl J Med 2000; 343: 1236. [ Links ]
4. Prabhakar BS, Bahn RS, Smith TJ. Current perspective on the pathogenesis of Graves disease and ophthalmopathy. Endocr Rev 2003; 24: 802. [ Links ]
5. Dabon-Almirante C, Surks, M. Clinical and laboratory diagnosis of thyrotoxicosis. Endocrinol Metab Clin North Am 1998; 27: 25. [ Links ]
6. Burch HB, Wartofsky L. Graves ophthalmopathy: current concepts regarding pathogenesis and management. Endocr Rev 1993; 14: 747. [ Links ]
7. Wiersinga WM, Bartalena L. Epidemiology and prevention of Graves ophtalmopathy. Thyroid 2002; 12: 855. [ Links ]
8.Fatourechi V. Localized myxedema and thyroid acropachy. En: Braverman LE, Utiger RD, editors. The Thyroid. 8th ed. Philadelphia: Lippincott Williams and Wilkins; 2000. p. 548 – 555. [ Links ]
9. Brent G. Graves disease. N Engl J Med 2008; 358: 2594. [ Links ]
10. McIver B, Morris JC. The pathogenesis of Graves disease. Endocrinol Metab Clin North Am 1998; 27: 73. [ Links ]
11. Vanderpump M, Tunbridge W, French J, et al. The incidence of thyroid disorders in the community: A twenty-year follow-up of the Whickham Survey. Clin Endocrinol 1995; 43: 55. [ Links ]
12. Cáceres L. Tratamiento de la Enfermedad de Graves Basedow con Metimazol o Yodo radioactivo: Experiencia en el Servicio de Endocrinología del HNAL. Tesis de Bachiller. Lima, Perú. Universidad Peruana Cayetano Heredia, 1995. 49 pp [ Links ]
13. Paavonen T. Hormonal regulation of immune responses. Ann Med 1994; 26: 255. [ Links ]
14. Brix TH, Christensen K, Holm NV, Harvald B, Hegedüs L. A population-based study of Graves disease in Danish twins. Clin Endocrinol (Oxf) 1998; 48: 397. [ Links ]
15. Brix TH, Kyvik KO, Hegedüs L. What is the evidence of genetic factors in the etiology of Graves disease? Thyroid 1998; 8: 627. [ Links ]
16. Jacobson EM, Tomer Y. The genetic basis of thyroid autoimmunity. Thyroid 2007; 10: 949. [ Links ]
17. Jacobson EM, Tomer Y. The CD40, CTLA-4, thyroglobulin, TSH receptor and PTPN22 gene quintet and its contribution to thyroid autoimmunity: back to the future. J Autoimmun 2007; 28: 2-3: 85. [ Links ]
18. Cooper D. Hyperthyroidism. Lancet 2003; 362: 459. [ Links ]
19. Silva JE, Bianco SD. Thyroid-adrenergic interactions: physiological and clinical implications. Thyroid 2008; 18: 157. [ Links ]
20. Braverman L, Utiger R. Introduction to thyrotoxicosis. En: Braverman LE, Utiger RD, editors. The Thyroid. 8th ed. Philadelphia: Lippincott Williams and Wilkins; 2000. p.515 – 517. [ Links ]
21. Khoo TK, Bahn RS. Pathogenesis of Graves ophthalmopathy: the role of autoantibodies. Thyroid 2007; 17: 1013. [ Links ]
22. Bartalena L, Tanda ML. Graves ophthalmopathy. N Engl J Med 2009; 360: 994. [ Links ]
23. Fatourechi V. Pretibial myxedema: pathophysiology and treatment options. Am J Clin Dermatol 2005; 6: 295. [ Links ]
24. McKenna T. Graves disease. Lancet 2001; 357:1793- 1796. [ Links ]
25. Schwartz KM, Fatourechi V, Ahmed DD, Pond GR. Dermopathy of Graves disease (pretibial myxedema): long-term outcome. J Clin Endocrinol Metab 2002; 87: 438. [ Links ]
26. Hegedus L, Perrild H, Poulsen LR, et al. The determination of thyroid volumen by ultrasound and its relationship to body weight, age, and sex in normal subjects. J Clin Endocrinol Metab 1983; 56: 260. [ Links ]
27. Sinclair D. Analytical aspects of thyroid antibodies estimation. Autoimmunity 2008; 41: 46. [ Links ]
28. Sinclair D. Clinical and laboratory aspects of thyroid autoantibodies. Ann Clin Biochem 2006; 43: 173. [ Links ]
29. Prummel MF, Wiersinga WM. Thyroid peroxidase autoantibodies in eutthyroid subjects. Best Pract Res Clin Endocrinol Metab 2005; 19: 1. [ Links ]
30. Downs H, Meyer AA, Flake D, Solbrig R. Clinical inquiries: How useful are autoantibodies in diagnosing thyroid disorders?. J Fam Pract 2008; 57: 615. [ Links ]
31. Allahabadia A, Daykin J, Holder RL, Sheppard MC, Gough SC, Franklyn JA. Age and gender predict the outcome of treatment for Graves hyperthyroidism. J Clin Endocrinol Metab 2000; 85: 1038. [ Links ]
32. Cooper D. Antithyroid drugs. N Engl Med 2005; 352 (9): 905-917. [ Links ]
33. Carnell NE, Valente WA. Thyroid nodules in Graves disease: classification, characterization, and response to treatment. Thyroid 1998; 8: 647. [ Links ]
34. Kraimps JL, Bouin-Pineau MH, Mathonnet M, et al. Multicentre study of thyroid nodules in patients with Graves disease. Br J Surg 2000; 87: 1111. [ Links ]
Correspondencia:
Miguel Pinto Valdivia
Servicio de Endocrinología, Hospital Nacional Cayetano Heredia (Lima, Perú)
Avenida Honorio Delgado 262, Lima 31, Perú
Teléfono: +511 4814496
Fax: +511 3812631
Correo electronico: miguelpinto72@yahoo.com