Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Medica Herediana
Print version ISSN 1018-130XOn-line version ISSN 1729-214X
Rev Med Hered vol.20 no.1 Lima Jan. 2009
Conversatorio clínico patológico en el Hospital Nacional Arzobispo Loayza_2009-01.
Clinical Case at the Hospital Nacional Arzobispo Loayza- 2009-1.
Editor Responsable : Dr. Enrique Cipriani Thorne1
Editores Asociados :
Dra. Gloria Bravo Muro1
Dr. Jorge Casas Castañeda1
Dr. Abdías Hurtado Arestegui1
Dra. Giovanna Rodríguez Lay1
Discusión Clínica : Dr. Martín Montes2
Discusión Patológica : Dra. Silvia Muñoz3
Colaboración : Sr. Braulio Valencia4
1
Profesor Principal de Medicina. Universidad Peruana Cayetano Heredia. Lima, Perú2
Profesor Auxiliar de Medicina. Universidad Peruana Cayetano Heredia. Lima, Perú3
Profesora del Departamento de Patología. Hospital de Salud José Sabogal. Callao, Perú.4
Interno de Medicina. Facultad de Medicina Alberto Hurtado. Universidad Peruana Cayetano Heredia. Lima, Perú.
Enfermedad actual
Mujer de 56 años, natural de Arequipa, procedente de Lima, comerciante, no ha viajado fuera de Lima durante el último año.
Desde una semana antes de venir al hospital presenta rinorrea blanco amarillenta, que deja sensación amarga en la boca; además sensación de alza térmica no cuantificada. Desde tres días antes del ingreso refiere epistaxis que persiste en escasa cantidad. Dos días antes del ingreso hay malestar general, cefalea a predominio frontal derecha de moderada intensidad, opresivo y además adormecimiento de la hemicara derecha por lo que acude a emergencia.
Funciones biológicas: Apetito: hiporexia. Sed: incrementada. Sueño: incrementado. Orina: espumosa, leve disuria. Deposiciones: pastosas. Sudor:
aumentado. Peso: sin variaciones. Ánimo: decaída
Antecedentes:
Hipertensión desde hace 4 años en tratamiento con amlodipino 1 tab c/12 horas de manera irregular. Diabetes mellitus desde hace 10 años; tratamiento con glibenclamida hasta hace 3 meses en lo que la suprime por presentar hipoglicemia. Insuficiencia renal crónica desde hace 2 años. Infecciones urinarias frecuentes, ha recibido tratamiento médico y además se automedica.
Hospitalización hace 3 años por hipoglicemia.
Hospitalizada hace 4 meses en Hospital María Auxiliadora por "Edema agudo de pulmón"
Antecedentes familiares: hermana con diabetes mellitus. Hermano fallecido tuvo tuberculosis hace 8 años.
Examen físico
PA: 150/80 mmHg; FC: 76 x min.; T: 38,5°C; Peso:64 kg; Talla: 1.57m IMC: 25,9. Regular estado general, hidratada, orientada en tiempo, espacio y persona, algo somnolienta.
Piel: pálida, tibia, llenado capilar < 2"; no había cianosis.
Tejido celular subcutáneo: edema pretibial 1+/4+.
Sistema linfático: no había linfadenomegalia.
Cabeza: normocéfala, ojos: ptosis palpebral derecha, pupila derecha midriática no reactiva, pupila izquierda de 3 mm reactiva. Ausencia de movimiento oculares en ojo derecho.
Nariz: Evidencia de sangrado antiguo en fosa nasal derecha. Boca: lengua papilada, edéntula parcial.
Cuello: no hay ingurgitación yugular, no hay reflujo hepato yugular, no hay tumoraciones.
Tórax y pulmones: normal
Cardiovascular: ruidos cardiacos de buena intensidad, soplo sistólico III/VI en el foco aórtico, pulsos periféricos presentes.
Abdomen: blando; normal no había visceromegalia.
Sistema nervioso: repuesta adecuada al interrogatorio y obedecía adecuadamente las órdenes. Memoria conservada. Parálisis de los pares craneales III, IV y VI del ojo derecho con hipoestesia de la hemicara derecha. Reflejos Osteotendinosos 2+/4+.
No había signos meníngeos ni signo de Babinsky.
Resto del examen era normal.
Evolución
El día del ingreso fue evaluada por el neurólogo quien encontró a una paciente vigil y la TAC cerebral no presentaba anormalidades. La evaluación por oftalmología reveló ptosis palpebral, moderada opacidad corneal, pupila con midriasis paralítica en el ojo derecho y pupila hiporeactiva en el ojo izquierdo. El examen otorrino – laringológico encontró mucosa septal hipervascularizada e hipertrofia cornete inferior.
El 8vo día de hospitalización presentó trastorno del sensorio moderado a severo, somnolencia, agitación hablaba incoherencias, y estaba quejumbrosa: Glasgow 10 (O:3 V: 2 M:5. Se recibió el resultado de Urocultivo positivo: E. coli. Tomando el día del ingreso.
Se realizó punción lumbar líquido céfalo raquídeo cristal de roca, proteínas: 28 mg/dL; glucosa 89 mg/dL, ADA: 3 U. BK esputo negativo.
Se coloca sonda orogástrica.
La rinonasolaringoscopia mostró una lesión amplia en fosa nasal derecha con secreción fétida abundante amarillo – verdosa.
El duodécimo día tenía Glasgow 8 (O:2 V:2 M:4) . y el Servicio de Neurocirugía solicitó Neurospect luego de su evaluación.
El examen Otorrinolaringológico realizado el día 15 de hospitalización encontró fosas nasales comprometidas hasta coanas.
El gram de la secreción nasal mostró bacilos gram (-) y cocos gram (+) y el cultivo. E. coli, Staph coagulasa negativo (++), cándida albicans (+).
La primera biopsia del paladar mostró necrosis más signos inflamatorios y no se encontró hongos. Se realizó una segunda biopsia de masa en paladar y seno maxilar derecho cuyo resultado se presenta en la discusión clínica). La radiografía de tórax fue normal.
Discusión clínica:
Dr. Martín Montes Delgado
Se trata de una paciente de 56 años de edad, con un tiempo de enfermedad de una semana, caracterizada por rinorrea blanco-amarillenta, sangrado nasal, fiebre, cefalea frontal derecha y disminución de la sensibilidad en la hemicara derecha.
Tiene antecedentes importantes, tales como: diabetes mellitus de 10 años de evolución, para lo cual recibió glibenclamida hasta cuatro meses antes del ingreso en que se suspendió por presentar hipoglicemia; además padece de hipertensión arterial desde hace 4 años y refiere haber tenido infecciones urinarias frecuentes. Un hermano falleció de tuberculosis hace ocho años.
El examen físico preferencial revela la presencia de un soplo sistólico de grado III/IV en el foco aórtico; además, ptosis palpebral derecha con midriasis paralítica, asociada a parálisis de los pares craneales III, IV y VI; así como hipoestesia facial derecha. Los signos meníngeos estaban ausentes, al igual que el signo de Babinski; y no se hallaron otros signos de focalización.
Los datos de laboratorio más saltantes revelaron: hemoglobina: 9 gr/dL; leucocitos: 15,500/mm3; glucosa sérica: 560 mg/dL; creatinina sérica: 5,37 mg/dL.
La primera pregunta que surge en el proceso de diagnóstico de esta paciente diabética, hipertensa, con insuficiencia renal crónica, con una enfermedad aguda caracterizada por parálisis unilateral de nervios oculo-motores, disminución de la sensibilidad facial del mismo lado, asociados a un cuadro de sinusitis es: donde esta la lesión?
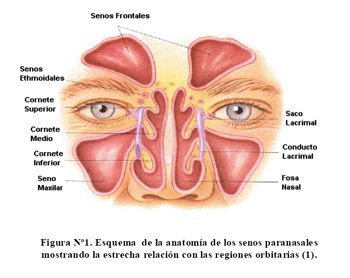
La anatomía de la zona orbitaria con su contenido nervioso y su relación con los senos paranasales ( Figura Nº1) nos permite concluir que es una lesión originada probablemente en senos paranasales invadiendo tejidos contiguos.
Avanzando con nuestro proceso de diagnóstico, pasamos a hacer la siguiente pregunta: ¿Qué tipo de lesiones pueden causar este cuadro clínico?, se pueden señalar varias entidades, las más comunes se muestran en la tabla Nº1.
Pasando a detallar algunas de las caracteristicas más importantes de las entidades señaladas: Los linfomas de senos paranasales son en su mayoria del tipo no- Hodgkin; debiendo señalar que menos del 2% de los linfomas no-Hodgkin son de origen sinusalnasal y generalmente son de tipo células B (3). El linfoma granulomatoso de la linea media (NK/T cell lymphoma); es una entidad rara, predominante en hombres, no tiene edad específica de presentación, es agresivo, con 20% de sobrevida a 5 años y está asociado al virus de Ebstein-Barr (4).
La enfermedad de Wegener es una vasculitis granulomatosa que tiene compromiso sinusal como presentación clínica inicial en el 50-60% casos; en esta entidad, la disfunción de nervios craneales es poco frecuente, aunque puede haber compromiso del sistema nervioso central por contiguidad o por vasculitis. Puede ocurrir sobre infección bacteriana y frecuentemente se presenta con fiebre (5).
Los mucoceles son lesiones benignas que contienen mucus y células epiteliales; su localización más frecuente son los senos frontales (65%) y luego las celdas etmoidales (25%); pueden invadir tejidos vecinos, su sobre infección es frecuente produciendo pioceles (6).
Dentro de las infecciones, la tuberculosis es una posibilidad a considerar por el antecedente de contacto cercano a la paciente, y puede producir lesiones abscedadas de los senos paranasales y compromiso meníngeo.
Una sinusitis crónica con infección polimicrobiana con extensión a órbita ocular y absceso cerebral es otra entidad para tener en consideración (7).
La sinusitis fúngica tiene diferentes formas que merecen las siguientes consideraciones: la bola fúngica y sinusitis alérgica crónica, que no suelen estar asociadas a diabetes mellitus; la aspergillosis que se puede ver en relación con sinusitis crónica (8).
Las otras formas de infección por hongos se asocian con diabetes mellitus, principalmente en casos de hiperglicemia severa y cetoacidosis; factores que interfieren con la acción leucocitaria y del complemento; esto facilita la acción patógena de estos organismos en los senos paranasales para luego desencadenar invasión a tejidos vecinos.
Las especies de hongos que producen esta lesión con mayor frecuencia ocasionan la denominada mucormicosis rino-cerebral y pertenecen a la clase Zygomicetae, géneros mucor, rizhopus y abdisia (9).
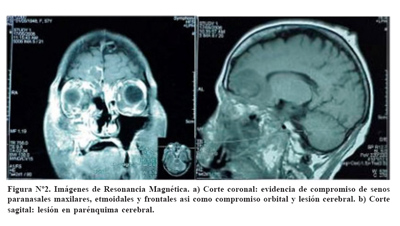
Evolución de la paciente y resultados de los estudios de imágenes. Al ingreso se le realizó una tomografía axial computarizada del encefalo que fue reportada como normal. Posteriormente una resonancia magnética cerebral reveló lesiones heterogéneas en lóbulo frontal además de una pansinusitis ( Figura Nº2).
Setentaidos horas después de realizada la resonancia magnética presenta trastorno del sensorio, y se realiza una punción lumbar, el estudio del líquido céfalo raquídeo muestra: proteínas: 28 mg/dL; glucosa: 89 mg/dL; ADA 3 unidades; BK: negativo.
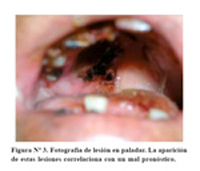
Luego se practicó una rinolaringoscopía que mostró una lesión verdosa con secreción fétida; posteriormente se observó la aparición de una lesión en el paladar de la que se tomaron muestras para cultivo y además biopsias ( Figura Nº3).
Impresión diagnóstica:
Sinusitis fúngica: Mucormicosis rino – cerebral – ocular.
Aspergillosis.
Diagnóstico diferencial con:
Linfoma no- Hodgkin; linfoma granulomatoso de la linea media (NK/T cell)
Granulomatosis de Wegener
Sobre infección bacteriana
Tuberculosis
La patogenia de estas micosis se da al inhalar esporas infecciosas, por personas o en modelos animales susceptibles debido a diabetes mellitus, uso de esteroides, neutropenia, transplantes de médula ósea; circunstancias en las cuales se ha perdido la primera barrera de defensa, constituida por los macrófagos y neutrófilos. Una vez establecida la infección las hifas invaden los tejidos con predominio de vasos sanguíneos. Las mucormicosis pueden afectar senos paranasales y dar formas rino-cerebrales como en esta paciente; o dar formas cutáneas, pulmonares, gastro-intestinales y cerebrales (9).
Discusión patológica
Dra. Silvia Muñoz Chavez
El espécimen de la segunda biopsia del paladar está constituido por dos fragmentos de tejido color pardo de consistencia blanda, de 1cc cada uno.
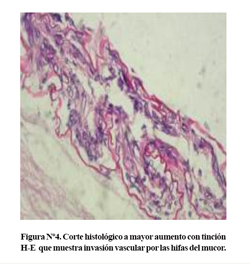
El estudio microscópico reveló extensa necrosis isquémica de los tejidos compacto y blando; además, vasos de mediano calibre obstruidos por agregados de hifas anchas, algunas septadas ( Figura Nº4); existe asociada calcificación distrofica.
Diagnóstico patológico: Micosis nasopalatina consistente con mucormicosis.
La mucormicosis es una infección oportunista esporádica pero cosmopolita que ocurre en pacientes con enfermedades serias subyacentes, como acidosis diabética o leucemia aguda, y en pacientes tratados con corticosteroides o drogas citotóxicas (10).
Los agentes de la mucormicosis humana incluyen especies de los géneros Rhizopus, Absidia, Mucor, Rhizomucor, Apophysomyces, Cunninghamella y Saksenaea. Este hongo saprofito esta distribuido ampliamente en la naturaleza (11). La infección se adquiere por exposición a las espongioesporas. A pesar de ser relativamente poco común, la mucormicosis es la tercera micosis oportunista en los pacientes con enfermedad neoplásica.
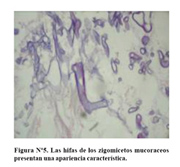
Las hifas de los zigomicetos mucoraceos tienen una apariencia característica en las secciones de tejido. Las hifas son anchas (6 -25 mm.) de pared delgada y pleomórficas, de contornos no paralelos e irregulares ( Figura Nº5). Se ramifican al azar, frecuentemente en ángulo recto a la hifa de la que parten. La mayor parte de hifas se encuentran no septadas (coenociticas), pero pueden presentar septación ocasional. Como estas hifas tienen poca estabilidad estructural frecuentemente están dobladas, enrolladas, arrugadas o colapsadas. Sus paredes tiñen con hematoxilina así como con tinciones especiales para hongos. Rara vez se forman clamidoconidias ovoides en los tejidos y nunca se ven esporangios.
Las infecciones se caracterizan por infarto tisular e inflamación aguda supurativa. Los infartos son causados por invasión de hifas a venas y arterias. La invasión vascular puede dar lugar a una diseminación hematógena. Microscópicamente las lesiones se caracterizan por necrosis coagulativa e infiltrado neutrofílico. En raras ocasiones se encuentra una reacción granulomatosa en infecciones localizadas, indolentes o parcialmente tratadas (12).
Se observan diferentes formas clínicas. La mucormicosis rinocerebral se inicia como una infección fulminante de la cavidad nasal, senos paranasales y tejidos blandos de la órbita. La infección es frecuentemente unilateral y puede extenderse directamente hasta comprometer las meninges y el cerebro y puede complicarse con trombosis del seno cavernoso y de la arteria carótida interna. Los pacientes con acidosis diabética y leucemia están predispuestos a una infección rinocerebral, la cual es mas frecuentemente causado por Rhizopus oryzae, esta infección una vez establecida es difícil de tratar y rápidamente mortal (11,13).
La mucormicosis invasiva pulmonar ocurre preferentemente en pacientes con leucemia aguda o linfoma. Es una enfermedad progresiva caracterizada por invasión vascular pulmonar, infarto parenquimal y diseminación hematógena. La forma limitada endobronquial que ocurre en diabéticos, causa obstrucción bronquial y eventualmente hemorragia secundaria por invasión de los vasos adyacentes (14,15).
La mucormicosis gastrointestinal ocurre como infección secundaria de úlceras preexistentes en pacientes malnutridos, pero también puede ser manifestación de una infección diseminada (16,17).
La mucormicosis cutánea puede ser una manifestación de mucormicosis diseminada o puede ocurrir como manifestación primaria en pacientes quemados.
La mucormicosis diseminada puede comprometer casi cualquier órgano, los más frecuentes son los pulmones, SNC, bazo, riñones, corazón y el tracto gastrointestinal. La trombosis séptica de las arterias coronarias produce infartos miocárdicos micóticos.
El tratamiento depende de un diagnóstico temprano y del control de la enfermedad de fondo.
Evolución: La paciente recibió tratamiento con flucozanole y amfotericina B por el diagnóstico clínico de ingreso, a pesar de ello la progresión de la lesión fue muy rápida y se procedió a intentar una cirugía radical con participación de otorrinolaringología y neurocirugía luego de ver la resonancia magnética cerebral. Ella falleció en el post operatorio inmediato.
REFERENCIAS BIBLIOGRAFICAS
1. American Academy of Allergy Asthma and Inmunology. Tópico del Mes Diciembre 2005: Diagnosis, tratamiento y prevención de la sinusitis. URL disponible en: http:/ /www.aaaai.org/espanol/totm/1205 (Fecha de acceso: 5 de diciembre del 2009). [ Links ]
2. Siccoli MM. Facial pain: clinical differential diagnosis. Lancet Neurol 2006; 5(3): 257-67. [ Links ]
3. Cheung MM, Chan JK, Lau WH. Primary non-Hodgkins lymphoma of the nose and nasopharynx: clinical features, tumor immunophenotype, and treatment outcome in 113 patients. J Clin Oncol 1998; 16(1): 70-7. [ Links ]
4. Sheahan P, Donnelly M, OReilly S, Murphy M. T/NK cell non-Hodgkins lymphoma of the sinonasal tract. J Laryngol Otol 2001; 115(12): 1032-5. [ Links ]
5. Harris ED. Kelleys Textbook of rheumatology. Seventh Edition Philadelphia: Elsevier Saunders 2005. p. 83. [ Links ]
6. Cummings CW. Otolaryngology: Head & Neck Surgery. Fourth Edition. Philadelphia: Mosby 2005.p. 50. [ Links ]
7. Metson RB, Gliklich RE. Clinical outcomes in patients with chronic sinusitis. Laryngoscope 2000; 110(3): 24-8. [ Links ]
8. Mandell GL, Bennett JE, Dolin R. Principles and practice of infectious diseases. Sixth Edition. Philadelphia: Elsevier Churchill Livingstone; 2005. p. 256. [ Links ]
9. Mandell GL, Bennett JE, Dolin R. Principles and practice of infectious diseases. Sixth Edition. Philadelphia: Elsevier Churchill Livingstone 2005. p. 257. [ Links ]
10. Nussbaum ES, Hall WA. Rhinocerebral mucormycosis: changing patterns of disease. Surg Neurol 1994;41:152-156. [ Links ]
11. De Shazo R, Chapin K,. Swain R. Fungal sinusitis. N Engl J Med 1997; 337:254-259. [ Links ]
12. Frater JL, Hall GS, Procop GW. Histologic features of zygomycosis: emphasis on perineural invasion and fungal morphology. Arch Pathol Lab Med 2001;125(3):375-8. [ Links ]
13. Joshi N, Caputo GM, Weitekamp MR, Karchmer AW. Infections in patients with diabetes mellitus. N Engl J Med 1999;341:1906. [ Links ]
14. Bigby TD, Serota ML, Tierney LM Jr, Matthay MA. Clinical spectrum of pulmonary mucormycosis. Chest 1986;89(3):435-9. [ Links ]
15. Lewejohann J, Muhl E, Birth M, Kujath P, Bruch HP. Pulmonary zygomycosis a rare angioinvasive fungal infection. Mycoses. 2005;48 (Suppl 1):99-107. [ Links ]
16. Cherney CL, Chutuape A, Fikrig MK Fatal invasive gastric mucormycosis occurring with emphysematous gastritis: case report and literature review. Am J Gastroenterol 1999;94(1):252-6. [ Links ]
17. Yohai RA, Bullock JD, Aziz AA, Markert RJ Survival factors in rhino-orbital-cerebral mucormycosis. Surv Ophthalmol 1994; 39(1):3-22. [ Links ]