Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Medica Herediana
versión impresa ISSN 1018-130Xversión On-line ISSN 1729-214X
Rev Med Hered v.20 n.3 Lima jul. 2009
Conversatorio clínico patológico en el Hospital Nacional Arzobispo Loayza_2009-03.
Clinical Case at the Hospital Nacional Arzobispo Loayza- 2009-3.
Editor de Sección : Dr. Enrique Cipriani Thorne1
Discusión Clínica : Dra. Adelina Lozano2
Discusión Patológica : Dra. Carmen Asato3
Colaboradores : Dra. Adeliza Manrique4
Dr. Braulio Valencia Arroyo5
1
Profesor Principal de Medicina. Facultad de Medicina Alberto Hurtado Universidad Peruana Cayetano Heredia. Lima, Perú.2
Médico Asistente de Hematología. Hospital Nacional Arzobispo Loayza. Lima, Perú.3
Jefe Departamento de Anatomía Patológica Clínica San Pablo. Lima, Perú.4
Residente de Medicina de Postgrado de la Universidad Nacional Mayor de San Marcos. Lima, Perú5
Interno de Medicina. Facultad de Medicina Alberto Hurtado de la Universidad Peruana Cayetano Heredia. Lima, Perú
Enfermedad actual
Mujer de 28 años, de raza mestiza, natural y procedente de Lima, estado civil casada y de ocupación ama de casa.
Su enfermedad inicia hace aproximadamente tres meses presentando prurito facial, esporádicamente dolor abdominal tipo cólico en cuadrante superior izquierdo por lo que se automedica con antiespasmódicos sintiendo mejoría.
Un mes antes del ingreso el prurito facial se hace constante, aumenta en intensidad y se generaliza a todo el cuerpo. Veinte días antes del ingreso nota coluria y dos semanas antes del ingreso inicia ictericia de escleras que luego progresa a piel.
Tres días antes de su ingreso presenta fiebre y deposiciones semilíquidas 3 a 4 cámaras por día en regular cantidad sin moco, sin sangre, sin pujo, sin tenesmo y un día antes del ingreso presenta nauseas y vómitos en 2 oportunidades por lo que acude al servicio de emergencia, siendo hospitalizada.
Funciones biológicas: apetito y sed disminuidos. Orina: coluria. Deposición usualmente duras 1 vez cada 2 días. Sueño alterado por el prurito intenso. Baja ponderal de 4 kilos en un mes.
Antecedentes
No antecedentes de hipertensión arterial, diabetes mellitus, tuberculosis, reacción alérgica a medicamentos, transfusiones sanguíneas.
Intervenciones quirúrgicas: cesárea en dos oportunidades.
Ginecológicos: FUR 5 días antes del ingreso G: 2 P: 2102; último parto hace 8 años. Métodos anticonceptivos: anticonceptivos de depósito durante 7 años hasta hace 3 meses; desde hace 1 mes y medio inicia píldoras anticonceptivas que consumió hasta hace 3 semanas.
Último viaje hace 1 mes a Cajamarca.
Hábitos Nocivos: consumo de alcohol muy esporádicamente y en poca cantidad.
Examen físico
Presión arterial: 90/60 mmHg; Frecuencia cardiaca: 80/min. Frecuencia respiratoria: 20/min. Temperatura: 36,8 °C. Peso: 58 Kg. Talla: 1,62 m.
Buen estado de nutrición, lúcida, colaboradora. Piel ictérica, tibia, húmeda, con signos de rascado en extremidades y abdomen. Tejido celular subcutáneo: normal. Ojos: escleras ictéricas, pupilas normales. Boca: lengua papilada, mucosas húmedas, ictericia sublingual, dientes en regular estado de conservación. Cuello: no hay ingurgitación yugular, no se palpa tiroides y no hay adenomegalia. Tórax y pulmones: murmullo vesicular normal. Aparato cardiovascular: ruidos cardiacos normales, no soplos, pulsos periféricos normales. Abdomen: plano, blando, depresible, con cicatriz transversal en el hipogastrio, doloroso a la palpación profunda en el hipocondrio derecho, epigastrio y flanco izquierdo, no había hepatomegalia ni esplenomegalia y los ruidos hidroaéreos eran normales. Genito-urinario: Dolor a la puño percusión lumbar izquierda. Examen ginecológico: normal. Sistema nervioso: lúcida, no había déficit motores, ni sensitivos; no había signos de focalización ni asterixis; la coordinación era normal.
Exámenes auxiliares:
ELISA para VIH: No reactivo; Anti VHA Ig M: negativo; HBsAg: negativo; Anti Ag HBc total: negativo; Anti VHC: negativo. Aglutinaciones para brucella, paratíficas y Salmonella typhi: negativas. Anticuerpos antimitocondriales: negativo. Examen completo de orina: normal.
Ecografía de hemiabdomen superior: Hígado aumentado de tamaño (18,3 cm), bordes uniformes, parénquima aumentado de ecogenicidad; vías biliares intrahepáticas no dilatadas, vena porta y colédoco de calibre normal. Vesícula biliar disminuida de tamaño, paredes irregulares, no se evidencia litiasis en su interior. Páncreas y bazo no muestran anormalidades. Riñón derecho: disminuido de tamaño, parénquima heterogéneo, hipoplásico. Riñón izquierdo: aumentado de tamaño, probablemente por compensación.
Ecografía de hemiabdomen inferior sin anormalidades. Se realizó laparoscopía diagnóstica. Los examenes auxiliares se pueden ver en la tabla Nº1.
DISCUSIÓN CLÍNICA
Dra. Adelina Lozano
Tenemos una paciente con un tiempo de enfermedad de tres meses caracterizada por presentar progresivamente prurito, coluria, huellas de rascado, ictericia, diarrea, náuseas vómitos, disminución de 4 kilos, dolor en el hipocondrio del lado derecho, sensación de alza térmica y dolor a la puño percusión lumbar izquierda durante el examen. Estos son los hallazgos positivos de la historia clínica, y como antecedentes relevantes el uso de terapia hormonal anticonceptiva desde hace 7 años.
En los exámenes auxiliares se observa una disminución de la hemoglobina; prolongación en el tiempo de protrombina; elevación de la bilirrubina total a predominio directo; transaminasas elevadas tres veces sobre el valor normal; igualmente elevación de la fosfatasa alcalina, la gamma glutamil transpeptidasa y los triglicéridos.
En la ecografía el hígado esta aumentado de tamaño con un parénquima aumentado de ecogenicidad pero sin dilatación de las vías biliares. El riñón derecho aparece disminuido de tamaño con parénquima heterogéneo. El riñón izquierdo aumentado de tamaño, probablemente por hipertrofia compensadora.
Todas las manifestaciones clínicas desde el punto de vista clínico nos hacen pensar que la paciente tiene colestasis: fosfatasa alcalina elevada, gamma glutamil transferasa elevada, hiperbilirrubinemia con prurito e ictericia.
Para el diagnóstico diferencial de colestasis los exámenes auxiliares que se deben solicitar son la ecografía o eco tomografía, para determinar si la colestasis es intra o extrahepática (1). Si la vía biliar está dilatada, estaremos hablando de un problema de colestasis extra hepática, mientras que si las vías biliares son normales estaremos hablando de una colestasis intrahepática.
La vía biliar en este caso es normal, esto nos lleva a concluir que se trata de una colestasis de tipo intrahepático. Las causas de colestasis intrahepática son múltiples ( Tabla Nº2). Se consideran entre las causas: colestasis por drogas, colangitis esclerosante, colestasias del embarazo; también enfermedades autoinmunes como la cirrosis biliar primaria para lo cual se deben realizar marcadores de autoinmunidad, tales como los anticuerpos antimitocondriales. Los pacientes con colestasis intra hepática suelen requerir una biopsia hepática para establecer el diagnóstico etiológico y esa fue probablemente la razón de la laparoscopia.
Algunos de los fármacos que pueden estar involucrados en el tema de la colestasis intrahepática son: sales de oro, nitrofurantoína, esteroides anabólicos, anticonceptivos orales, cimetidina, eritromicina, tolbutamida, imipenem, penicilina y otros antibióticos con base de penicilina, etc. Las colestasis inducidas por medicamento se resuelven al retirar el fármaco pero pueden llegar a producir algún grado de insuficiencia hepática.
En cuanto a enfermedad hepática alcohólica, no hay el antecedente para sustentar esa posibilidad.
En la hepatotoxidad por drogas, se pueden dar las tres variantes histopatológicas: a) patrón colestásico puro, b) necrosis hepatocelular y c) patrón mixto de colestasis mas necrosis hepatocelular (2). La paciente tiene el antecedente de la ingesta de los anticonceptivos, fármacos que están implicados como causa de colestasis.
Los defectos congénitos de la vía biliar intrahepática son sintomáticos desde la niñez, en una paciente de 28 años que ha vivido muchos años sin sentir molestias, esta posibilidad queda excluida. La colestasis benigna recurrente es típica en mujeres jóvenes con antecedente de tener episodios de colestasis y que generalmente recurren asociadas a los embarazos. La paciente ha tenido 2 gestaciones y en ninguna de ellas ha presentado colestasis.
La cirrosis biliar primaria es una enfermedad autoinmune que es mucho más frecuente en mujeres. Está asociada a colestasis intrahepática. Entre el 90-95% de las pacientes tienen anticuerpos antimitocondriales positivos. Cuando existe la sospecha de cirrosis biliar primaria y los anticuerpos antimitocondriales son negativos se debe solicitar inmunoglobulina M.
La historia de nuestra paciente no corresponde al debut clásico de una paciente con cirrosis biliar primaria (CBP). En esta entidad el inicio no esta asociado a una elevación tan marcada de las bilirrubinas, y las transaminasas pueden ser normales o elevadas hasta dos veces el valor normal. Podría ser un síndrome con sobreposición de hepatitis autoinmune/CBP (3), pero para pensar en esta posibilidad diagnóstica tendríamos que tener ANA o AML positivo con Ig G elevado, niveles de transaminasas más elevados y asociado a historia de otra enfermedad autoinmune, como artritis reumatoidea, síndrome de Sjögren, tiroiditis, o diabetes mellitus que son las más comúnmente asociadas a esta patología.
La colangitis esclerosante primaria (CEP) se presenta principalmente en varones con una relación hacia el sexo femenino de 9 a 1; tiene una fuerte asociación con colitis ulcerativa, 20 a 90% de los casos están asociados con colitis ulcerativa. Esta tampoco es una buena posibilidad para nuestra paciente.
En cuanto a la miscelánea de enfermedades hepáticas colestásicas: tenemos la septicemia, por la historia clínica es una posibilidad muy alejada; los abscesos hepáticos bacterianos tendrían que haber dado alguna visualización ecográfica y van asociados a picos febriles muy altos que no están en la historia de la paciente; nutrición parenteral total, no es el caso de la paciente; linfoma es una posibilidad si bien es cierto que empieza con prurito pueden llegar a tener niveles de bilirrubina muy altos, son pacientes que suelen tener característicamente fiebre persistentemente alta y hallazgos de adenopatías auxilares o cervicales; los datos ecográficos y del examen físico para sugerir un linfoma están ausentes.
Tuberculosis es otra enfermedad que también está
asociada con colestasis intrahepática, entre las características clínicas puede presentarse como fiebre de origen desconocido, con pérdida de peso. Se describen casos de tuberculosis con afectación hepática con marcada colestasis, inclusive con falla hepática por la colestasis marcada. Entonces esta es una posibilidad que desde el punto de vista epidemiológico no debe descartarse a pesar de tener una radiografía de tórax normal.
La sarcoidosis es una enfermedad granulomatosa, rara en el Perú. La amiloidosis de tipo primario compromete el hígado, produce lesiones renales y cardíacas, con edemas; no es el caso de la paciente; El compromiso hepático es frecuente en la amiloidosis sistémica (AL), siendo la hepatomegalia la manifestación más frecuente. Existe disfunción clínica y bioquímicas leves o ausentes, salvo discreto incremento en la fosfatasa alcalina sérica; la hipertransaminemia, hiperbilirrubinemia y signos de hipertensión portal son tardíos. Sin embargo, se describen pacientes con fosfatasa alcalina alta, con ictericia y ascitis imitando a una falla hepática inducida por drogas (4).
Lamentablemente no contamos con información en la historia clínica como: ANA, AML, Ig G, Alfa 1 antritripsina, colangiografìa.
Mis posibilidades diagnósticas son las siguientes y requieren información histopatológica para diferenciarlas son:
1. Ductopenia del adulto con colestasis intrahepática primaria o desencadenada por fármacos.
2. Hepatotoxicidad por fármacos.
DISCUSIÓN PATOLÓGICA
Dra. Carmen Asato
La muestra recibida para estudio corresponde a hígado, es una biopsia por aguja y la consideramos adecuada ya que ha comprometido más de 10 espacios portas. La arquitectura se encuentra conservada; llama la atención la presencia de pigmento verde en la zona 3 del acino hepático, es decir alrededor de la vénula hepática terminal.
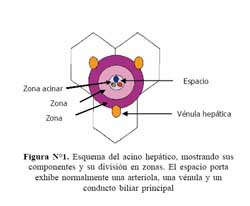
Los espacios portas normalmente presentan una vénula, arteriola y un conducto biliar principal; en términos generales la relación arteriola y conducto biliar es como 1/1 ó más del 50% de los espacios portas deben mostrar el conducto biliar principal ( Figura Nº1).
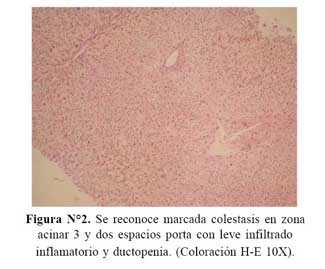
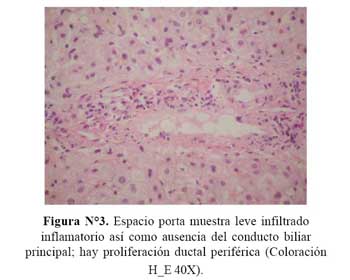
En el presente caso, en muchos de los espacios porta (>50%), no se ve el conducto biliar principal ( Figura Nº2), llama la atención la proliferación de conductos biliares a nivel periférico, y con un poco de infiltrado inflamatorio mixto, con células linfoides y algunos polinucleares, lo cual está indicando que estamos frente a una patología de las vías biliares que se caracteriza por ausencia del conducto biliar principal, es decir ductopenia (5). Por otro lado algunos hepatocitos en las zonas dos y tres tienen degeneración balonante (espumosa) ( Figura Nº3).
En el síndrome de sobreposición de hepatitis autoinmune y cirrosis biliar primaria hay un marcado componente inflamatorio a nivel portal, que rebasa la placa limitante, en éste caso no observamos eso; mas bien más del 50% de los espacios portas no tienen conducto biliar principal definiendo el cuadro histológico de ductopenia con poco infiltrado inflamatorio.
Las colestasis intrahepáticas puede ser de tipo canalicular como lo ha mencionando la Dra. Lozano y entre ellas vamos a ver toxicidad por drogas y el resto de causas están excluidas (Tabla Nº2)(6,7,8). En aquellos casos asociados a hepatitis viral B, C, A, la información clínica es importante y la hipertransaminasemia es un marcador en su definición; y desde el punto de vista morfológico veremos apoptosis y extensa degeneración balomante de los hepatocitos indicando daño agudo de ellos.
Algunas drogas pueden dar una lesión semejante a la cirrosis biliar primaria ( Tabla Nº3), pero el único medicamento al que ha estado expuesta nuestra paciente son los anticonceptivos. Los anticonceptivos dan colestasis pero con un patrón principalmente canalicular mas que ductopénico (5,7).
Debo señalar que esta es una señora que tiene 28 años, el tiempo de la enfermedad es corto, de inicio brusco; la elevación de las bilirrubinas y la alteración del tiempo de protrombina son severas. Eso hace pensar que no se trata de una cirrosis biliar primaria sino de una lesión secundaria a drogas.
La cirrosis biliar primaria pasa por 4 estadios, el último estadio es el único que es cirrótico, al inicio solamente hay infiltrado inflamatorio de linfocitos afectando el epitelio ductal de los conductos biliares (ductulitis), en una segunda fase hay la formación de granulomas, el granuloma se cicatriza quedando como huella un nódulo fibrótico; como el infiltrado portal compromete el acino pueden formarse puentes fibrosos porta-porta y posteriormente llegar al estadio de cirrosis.
Diagnostico anátomo-patológico: Colestásis con patrón ductopénico que semeja cirrosis biliar primaria, probablemente causada por algún medicamento (Figura Nº 4).
Pregunta del auditorio: ¿Cómo diferencia las lesiones por obstrucción de las vías biliares extra hepáticas?
Dra. Asato:
Todas las lesiones que producen algún daño en el conducto biliar desarrollan proliferación periférica. Las lesiones extrahepáticas se caracterizan por edema a nivel portal con presencia de polinucleares, además de la proliferación ductal periférica.
REFERENCIAS BIBLIOGRÁFICAS
1. Pérez T, López P, Tomás E, et al. Diagnostic and therapeutic approach to cholestatic liver disease. Rev Esp Enferm Dig 2004; 96 (1): 60-73. [ Links ]
2. Simon F. Drug induced Cholestasis: Pathobiology and clinical features. Clinics in Liver Disease 1998; (2): 483-499. [ Links ]
3. Beuers U. Hepatic overlaps syndromes. J Hepatol 2005; 42: S93-S99. [ Links ]
4. Gavilan JC, Bermúdez FJ, Marquez A, Sánchez-Carrillo JJ, Gonzalez-Santos P. Amiloidosis hepatica como causa de colestasis severa intrahepatica. An Med Interna 2003; 20(1):25-7. [ Links ]
5. Portmann B, Nakanuma Y. Diseases of the bile ducts. In: MacSween R, Burt A, Portmann BC, Ishak K, Scheuer P, Anthony P. eds. Pathology of the liver. 4th edn. London: Churchill Livingstone, 2001. p. 435–506. [ Links ]
6. Levy C. Drug-induced cholestasis. Clin Liver Disease 2003; 7(2);311-30. [ Links ]
7. Lewis J. Hepatic injury due to drugs, chemicals and toxins In: MacSween R, Burt A, Portmann BC, Ishak K, Scheuer P, Anthony P. eds. Pathology of the liver.4th edn . London: Churchill Livingstone; 2007. p: 650-757. [ Links ]
8. Desmet VJ. Vanishing bile Duct syndrome in drug induced disease. J Hepatol 1997; 26(S1):31-35. [ Links ]