Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Medica Herediana
versión impresa ISSN 1018-130Xversión On-line ISSN 1729-214X
Rev Med Hered v.20 n.4 Lima oct./dic. 2009
Perfil del embarazo prolongado en pacientes de un hospital general.
Prolonged pregnancy profile at general hospital.
Chavarry Valencia Flor de Maria1, Cabrera Epiquen Ronald Alfredo2, Diaz Herrera Jorge Antonio3.
1
Ginecólogo Obstetra,. Hospital Nacional Cayetano Heredia. Lima, Peru.2
Ginecólogo Obstetra, Maestro en Salud Pública, Jefe Del Departamento Materno Infantil Hospital Grau Essalud, Profesor Auxiliar, Facultad de Medicina Alberto Hurtado, Universidad Peruana Cayetano Heredia. Lima, Peru.3
Ginecólogo Obstetra, Doctor en Medicina, Hospital Nacional Cayetano Heredia,Profesor Principal Facultad de Medicina Alberto Hurtado, Universidad Peruana Cayetano Heredia. Lima, Peru.
RESUMEN
Objetivo: Determinar las características maternas y perinatales de las pacientes con diagnóstico de embarazo prolongado (EP) en un hospital general. Material y métodos: Estudio retrospectivo tipo serie de casos, realizado en el Hospital Nacional Cayetano Heredia del 1° de enero de 2000 al 31 de diciembre de 2004. Se incluyeron 341 pacientes con diagnóstico de EP (>42 semanas) basado en la fecha de último periodo menstrual o ecografía del primer trimestre. Resultados: El 76% de pacientes tenían una edad entre 20 a 35 años con una media de 25,8 ± 6,1 años. El 47,5% eran nulíparas. El 71,3% había ya iniciado una labor de parto espontánea; 16,4% fueron inducidas y 12,3% tuvieron indicación de cesárea al ingreso. Del grupo con inicio de trabajo de parto espontáneo el 71,6% terminó en parto vaginal; 19,3% cesárea, y 9,1% parto vaginal instrumentado. De las inducciones, el 71,4% tuvo parto vaginal espontáneo, 23,2% cesárea y 5,4% instrumentado. El 62% terminó en parto vaginal espontáneo, 29,9% en cesárea y 7,4% instrumentado. El 85,9% fue adecuado para EG, 11,1% grande para la EG, y 3% pequeño para la EG. El 53,4% de RN tuvo de 37 a 41 semanas por Capurro; 45,7% fueron >42 semanas y 0,9% tuvo < 37 semanas. El Apgar a los 5 minutos fue de 7 a 10 en 333 casos, < 7 en 4 RN. Ocurrieron 4 óbitos fetales (1,1%). Conclusión: El EP se encontró en mayor frecuencia en pacientes adultas y nulíparas, el inicio del trabajo de parto espontáneo fue el más frecuente y la vía de parto vaginal la más frecuente. Las complicaciones fueron bajas en los RN vivos, sin embargo la tasa de mortalidad fetal fue elevada de 11 por mil. La indicación más frecuente de cesárea fue DCP y sufrimiento fetal agudo. (Rev Med Hered 2009;20:200-205).
PALABRAS CLAVE: embarazo prolongado, características maternas y perinatales, parto.
SUMMARY
Objective: To determine the perinatal and maternal characteristics in patients with post-term pregnancy diagnosis at general hospital. Material and methods: Retrospective study, cases series type, conducted at the Hospital National Cayetano Heredia in Lima, Perú from January 1°, 2000 to December 31, 2004. We included 341 patients with a post – term pregnancy (EP) diagnosis based on trust LMP or first trimester ecography. The data was processed in SPSS 13 program. Results: 76% of patients were 20 to 35 years old, with a mean of 25.8 ± 6.1. The 47.5% of patients had no previous deliveries. After the first evaluation, 71.3% of patients had already began spontaneous labor; 16.4% were induced, and 12.3% had cesarean section indication. From the spontaneous labor group, 71.6% had a spontaneous vaginal delivery; 19.3% had a cesarean section, and 9,1% had a vaginal operative delivery. From the induced group, 71.4% had a spontaneous vaginal delivery, 23.2% had a cesarean section, and 5.4% had a vaginal operative delivery. 62% had a final vaginal spontaneous delivery, 29.9% had a cesarean section, and 7.4% had a final vaginal operative delivery. The newborns (RN) were adequate for the gestational age in 85.9%; 11.1% were big for their gestational age, and 3% were little for gestational age. 53.4% of newborns were 37-41 weeks by Capurro, 45.7% were>42 weeks by Capurro, and 0.9% were < 37 weeks. The 5 minute Apgar was 7 to 10 in 333 RN, < 7 in 4 RN; and there were 4 stillbirths cases. Conclusion: The post – term pregnancy had a higher incidence in adult and nulipare patients. Most of the patients began a spontaneous labor, and the vaginal delivery route was the most frequent. There was a low rate of complications in alive RN, but there was a high mortality rate as well. The cesarean sections indications were CPD and fetal distress. (Rev Med Hered 2009;20:200-205).
KEYWORDS: Prolonged pregnancy, maternal characteristics, perinatal outcome, delivery.
INTRODUCCION
La Federación Internacional de Obstetricia y Ginecología (FIGO) define embarazo prolongado (EP) aquel que se extiende más allá de las 42 semanas de amenorrea completa ó 294 días del último periodo menstrual (1,2).
Se considera que un EP se asocia a mayor morbi-mortalidad perinatal. El riesgo de mortalidad fetal aumenta en 2,5 veces en gestaciones de 41 a 42 semanas, (3,4,5) así mismo está asociado con distocia de labor y cesárea (6).
Se estima que de 4 a 19% de los embarazos alcanzan las 42 semanas y del 2 a 7% completan 43 semanas (5). En otros estudios la incidencia varía entre el 5 y 8% de los partos y es considerado de alto riesgo por condicionar una mayor morbi-mortalidad.
La etiología del embarazo prolongado no ha sido dilucidada. Sin embargo, factores hormonales, mecánicos y fetales han sido relacionados con su génesis. La causa más frecuente de diagnóstico de embarazo prolongado es el error en la determinación de la fecha de última regla (FUR) de la gestante (7,4).
Factores hormonales como la disminución de la producción de estrógenos y progesterona, pueden alterar el determinismo del parto (7). Así mismo, factores mecánicos como la disminución del volumen uterino, impiden o retrasan el inicio del trabajo de parto; o factores fetales, como fetos anencefálicos que tienden a prolongar su gestación debido a los bajos niveles de cortisol, secundario a la insuficiencia suprarrenal provocada por la ausencia de hipófisis (8).
La mortalidad fetal aumenta después de las 42 semanas y se duplica a las 43 semanas. Aproximadamente un tercio de las muertes se deben a asfixia intrauterina por insuficiencia placentaria, contribuyendo además con la mayor incidencia de malformaciones, especialmente del sistema nervioso central. A la asfixia perinatal se agrega además, la compresión del cordón umbilical y el síndrome de aspiración meconial.
El retardo del crecimiento y la macrosomía fetal son condiciones que se observan con mayor frecuencia en el embarazo prolongado. La macrosomía constituye factor de riesgo para traumatismo obstétrico (fractura de clavícula, parálisis braquial, céfalo hematoma). Otros riesgos son la dificultad para regular la temperatura y complicaciones metabólicas como hipoglicemia y policitemia. El 20 a 25% de los recién nacidos postérmino concentra el alto riesgo perinatal(7,9).
El objetivo del estudio fue determinar las características maternas y perinatales de las pacientes con diagnóstico de EP en un hospital general.
MATERIAL Y MÉTODOS
Estudio descriptivo retrospectivo, tipo serie de casos, que incluyó a las gestantes con diagnóstico de EP atendidas en el servicio de Obstetricia del Hospital Nacional Cayetano Heredia (HNCH) desde el 1° de enero del 2000 al 31 de diciembre del 2004. Se revisaron un total de 411 historias clínicas de pacientes con diagnóstico de EP; de las cuales sólo 341 tenían 42 semanas o más por FUR confiable o ecografía del 1er trimestre.
Se evaluaron las siguientes variables:
- Edad, estado civil, paridad, nivel de instrucción, inicio de trabajo de parto, terminación del parto, laceraciones vaginales, características del líquido amniótico.
- APGAR al minuto y a los 5 minutos, edad gestacional por Capurro, peso para la edad gestacional, sexo, complicaciones del recién nacido
Se consideró pequeño para la edad gestacional (PEG) cuando el peso era menor del percentil 10, adecuado para la edad gestacional (AEG) percentil entre 10 y 90 y grande para edad gestacional (GEG) percentil > 90 (10).
Análisis estadístico
Se realizó un análisis univariado con el paquete estadístico SPSS 13 y los resultados se presentan en tablas de frecuencia en el programa Microsoft Excel 2003.
RESULTADOS
De 20 818 pacientes hospitalizadas se registraron 411 pacientes con diagnóstico de EP, de las cuales solo 341 cumplieron con los criterios diagnósticos de EP según FUR confiable o ecografía de primer trimestre, lo que representa una frecuencia de 1,6 % del total de gestantes.
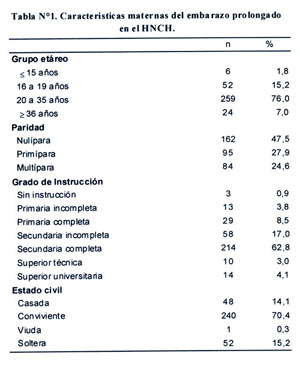
En relación a las características maternas, el grupo etáreo más frecuente fue de 20 a 35 años en 76% (media de 25,8 ± 6,1 años); el nivel de instrucción fue secundaria completa en el 62,8%, y el 85% tenían pareja estable. Así mismo había un predominio de nulíparas (47,5%) (Tabla N°1). Además, 289 pacientes contaban con >4 controles (84,7%) y 31 pacientes no tenían control prenatal (9%).
Se realizó perfil biofísico fetal (PBF) a 43 pacientes de los cuales en 18 se reportó oligoamnios (41,86%). Se realizó test no estresante (NST) a 24 pacientes, siendo no reactivos 7 (29,16%) y reactivos 17 (70%). Se evaluó a 39 pacientes con test estresante (CST), obteniéndose 1 resultado positivo (3%).
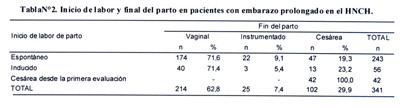
En 243 pacientes (71,3%) el inicio de la labor de parto fue espontáneo, 56 pacientes (16,4%) fueron inducidas y a 42 pacientes (12,3%) se indicó cesárea desde la primera evaluación. De las que iniciaron trabajo de parto espontáneo, 71,6% terminó en parto vaginal, 19,3% en cesárea y 9,1% en parto instrumentado. De las 56 pacientes sometidas a inducción se registró 24 inducciones con oxitocina (42,8%) y 32 con misoprostol (57,2%). Así mismo, observamos que 71,4% de las pacientes inducidas terminó en parto vaginal espontáneo, el 23,2% en cesárea y 5,4 % en parto instrumentado. El 62% terminó en parto vaginal espontáneo (Tabla Nº2).
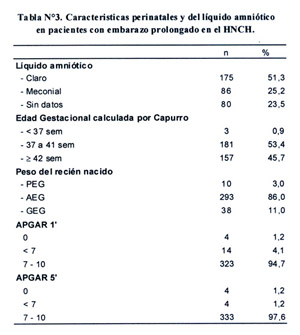
En relación a las características de líquido amniótico 175 pacientes (51,3%) presentaron liquido amniótico claro, 86 (25,2%) liquido meconial y 80 (23,5%) no tuvieron registro de datos.
Las características perinatales y del líquido amniótico se pueden observar en la tabla Nº3, sólo 45,7% de las pacientes tenían 42 semanas o más de gestación, según el cálculo por el método de Capurro.
De acuerdo a las características perinatales encontramos que el 54,3% fueron de sexo masculino y 45,7% de sexo femenino. El peso para la edad gestacional del recién nacido fue AEG en 86% y en 11% GEG. En relación a la evaluación de APGAR al 1 minuto encontramos 14 RN con apgar < de 7 (4,2%) persistiendo a los 5 minutos solo en 4 RN (1,2%). (Tabla Nº3). Se registraron 4 óbitos fetales (1,2%), 1 de los cuales llegó a la institución con diagnóstico previo de óbito fetal y 3 se produjeron durante el trabajo de parto.
En relación con las complicaciones en los RN vivos, 8 de ellos presentaron complicaciones: síndrome de aspiración meconial en 2 casos (0,6%), neumonía congénita en uno, asfixia 1, sepsis 1, sífilis congénita 1, membrana hialina 1; y un caso con hipoglicemia. Dentro de las complicaciones maternas observamos laceración perineal de 1er grado en 32 pacientes (15%), de 2do grado 21 casos (9,8%), de 3er grado 11 casos (5,1%) y 4to grado 2 pacientes (0,9%); cabe mencionar que éstas últimas tuvieron un parto instrumentado con fórceps.
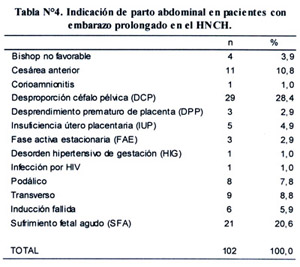
Las indicaciones de parto abdominal de las pacientes se muestran en la tabla N°4.
DISCUSIÓN
Es frecuente que el diagnóstico de EP se base erróneamente en una edad gestacional de acuerdo al último periodo menstrual. El método propuesto para disminuir el diagnóstico erróneo de embarazo postérmino incluye la determinación de la edad gestacional por ultrasonido en el primer trimestre en pacientes con FUR no confiable. En nuestro estudio observamos que 411 pacientes con diagnóstico de EP, 70 (17%) no contaban con una FUR confiable y tampoco con ecografía del primer trimestre para tener un diagnóstico certero de EP. Boyd y col. (8) demostraron que la incidencia de los embarazos que excedieron los 293 días fue de un 7,5% y se redujo a 2,6% con ecografía precoz (8).
De acuerdo a la evidencia, se ha visto que la ultrasonografia precoz disminuye la incidencia de EP. La inducción de rutina de trabajo de parto disminuye la mortalidad perinatal después de las 42 semanas, sin tener efecto en la tasa de cesáreas, parto vaginal o instrumentado y alteraciones cardiacas fetales (5).
Balestena y Col. en Cuba, encontraron mayor frecuencia de EP en gestantes adolescentes y añosas (5). En nuestro estudio encontramos que la mayoría se encuentra en el grupo etáreo de 20 a 35 años, similar a los datos de Argentina, donde encontraron una edad media de 27,7 ±7,8 (11).
En un estudio realizado en Cuba, encontraron que el 60,4% de embarazos postérmino se presentó en nulíparas coincidiendo con nuestro estudio (1).
Se ha encontrado que el peso de los recién nacidos fue superior a 3000g. lo que coincide con nuestro estudio en donde los RN son AEG en el 85,9% (1,5,12). La máxima función placentaria se alcanza alrededor de las 36 semanas de gestación; posteriormente, el proceso de transferencia placentaria declina en forma gradual y puede manifestarse en una disminución de la cantidad de líquido amniótico, reducción de la masa placentaria o en retardo o cese del crecimiento fetal (RCIU) que se observa en 20% de los casos; mientras que en el 80% restante, los recién nacidos son de peso adecuado o grande para la edad gestacional. En la placenta postérmino asociada con dismadurez del recién nacido, se observa disminución de la masa placentaria, aumento de los infartos blancos y mayor depósito de fibrina y calcificaciones. La vellosidad corial demuestra ausencia de fenómenos regenerativos, edema sincitial y trombosis arterial con hialinización y degeneración (12).
Los riesgos del EP están asociados a la disminución de la función placentaria resultando en oligoamnios, disminución del desarrollo fetal, aspiración meconial, asfixia, neumonía, malformaciones, distocia de hombros y potencialmente mortalidad en pacientes con gestaciones de 41 a 42 semanas (4,12). El 10 % presenta incremento de riesgo de muerte perinatal, falla cardiaca intraparto, aspiración de meconio, macrosomía y parto por cesárea (13). El riesgo de mortalidad se incrementa a las 42 semanas al doble en relación a las pacientes a término, 4,7% vs. 2 – 3 muertes por mil nacidos vivos debido a insuficiencia útero placentaria, aspiración meconial e infección intrauterina (4,7). En un estudio de 171 527 nacimientos en Londres se encontró un riesgo de mortalidad perinatal de 0,7 por 1000 en la semana 37, de 2,4 por mil a las 40 semanas y 5,8 por mil a las 43 semanas (3).
Se ha planteado que la presencia de líquido amniótico meconial es 2 a 3 veces más frecuente en embarazos prolongados y que en el 50% es espeso lo cual lleva al síndrome de aspiración meconial (1,5,11). En nuestro estudio encontramos predominio de líquido claro en más de la mitad de las pacientes. De los nacidos vivos el 4,4% tuvo un Apgar < de 7 puntos, pero pasados los 5 minutos casi la totalidad se había recuperado, persistiendo solo en 4 RN (1,2%). Hubo 4 casos de óbitos fetales (1,2%), de los cuales 3 fueron intrahospitalarios. Como complicaciones en los RN vivos se presentaron un caso de asfixia, 2 casos de síndrome de aspiración meconial, uno de hipoglicemia, un caso de membrana hialina, un caso de sepsis y un caso de neumonía congénita.
La conducta obstétrica en el EP ha pasado por diferentes manejos. En nuestro estudio observamos que el 71,3 % inició el parto espontáneamente y sólo en 16,4% se decidió inducción.
En relación al modo de término de la gestación en nuestro trabajo encontramos que 102 pacientes (29,9%) tuvieron parto abdominal. De estas, el 23,2% perteneció al grupo de pacientes sometidas a inducción y 19% de pacientes con inicio espontáneo; confirmado en otros estudios realizados por Rivero (13). Morejon en un estudio encontró que la cesárea se incrementó 5,2 veces en pacientes inducidas que en las que inició parto espontáneo (14). Por otro lado Gelisen (9) concluye que la inducción del parto a las 41 semanas no incrementa el riesgo de cesárea; mientras que Sánchez (13) concluye que la inducción del parto reduce la cesárea y compromiso fetal.
En un estudio encontraron que la principal indicación de parto abdominal en estas pacientes fue sufrimiento fetal agudo 49,9%, inducción fallida 24,4%, desproporción céfalo pélvica (DCP) 12,3% (14). En nuestro estudio la indicación más frecuente la desproporción céfalo pélvica seguida de sufrimiento fetal agudo e insuficiencia útero placentaria. En diferentes estudios se documenta distocia de labor en el 9 a 12% de EP en comparación con 2 a 7% en los embarazos a término, un daño perineal relacionado con la macrosomía 3,3% de EP en comparación con 2,6% a término y el doble en promedio de cesáreas (1). En nuestro estudio encontramos que el 30,8% tuvo laceraciones perineales.
El EP se encontró en mayor frecuencia en pacientes adultas y nulíparas, el inicio del trabajo de parto espontáneo y la vía de parto fueron las más frecuentes. El porcentaje de complicaciones fueron bajas en RN vivos, sin embargo la tasa de mortalidad neonatal fue elevada de 11 por mil. La indicación más frecuente de cesárea fue DCP y sufrimiento fetal agudo. Considerando los resultados obtenidos consideraríamos necesario continuar con estudios referente a EP en forma prospectiva.
REFERENCIAS BIBLIOGRÁFICAS
1. Alvarez V, Lugo A, Alvarez A, Muñiz M. Comportamiento del embarazo prolongado en el servicio de cuidados perinatales. Rev. Cubana Obstet y Ginecol 2004 ; 30(2): 1- 4. [ Links ]
2. Alexander JM, McIntire DD, Leveno KJ. Prolonged pregnancy: induction of labour and caesarean births. Obstet Gynecol 2000; 97:911-915 [ Links ]
3. Corrales A, Carrillo T. Problemática actual del embarazo prolongado: Esperar o inducir. Rev Cubana de Obstet y Ginecol 2002; 28: 3. [ Links ]
4. Crisostomo SP. Pregnancy prolonged. Current Obstetrics y Ginecology 2005; 15: 73-79. [ Links ]
5. Balestena J, Del Pino E. Características maternas y resultados perinatales en el embarazo prolongado. Rev Cubana Obstet Ginecol 2002; 2: 2-11. [ Links ]
6. American College of Obstetricians and Gynecologist. Induction of labor with misoprostol. Washington DC: ACOG;1999. [ Links ]
7. American College of Obstetricians and Gynecologist. Clinical management guidelines for obstetrician-gynecologists. Management of Post-term Pregnancy. ACOG Practice Bulletin 2004; 55(104): 639-646. [ Links ]
8. Gabbe S, Niebyl J, Leigh H. Obstetricia. 4ta edición. Madrid: Editorial Marban; 2006. [ Links ]
9. Gelisen O, Caliskan E, Dilbaz S, et al. Induction of labor with different techniques at 41 weeks of gestation or spontaneous follow up until 42 weeks in women with definitely unfavorable cervical scores. Eur J Obstet Gynecol Reprod Biol 2005; 120(2):164-169. [ Links ]
10. Gomela T, Cunningham FG, Eyal F, Zenk K. Neonatología. 4ta edición. Madrid: Edit. Médica Panamericana S.A. 2002. p. 29. [ Links ]
11. Rivero M. Guiusti SA. Embarazo Prolongado: resultados perinatales. Revista Médica del Nordeste Argentina 2004; 6: 11-13 [ Links ]
12. Olesen A, Westergard JG, Olsen J, Perinatal and maternal complications related to post-term delivery: A national register- based study, 1978-1993. Am J Obstet and Gynecol 2003; 189(1):222- 226. [ Links ]
13. Sanchez R, Ollivier F, Delke I, Kaunitz A. Labor Induction Versus Expectant Management for post-term pregnancies a systematic review with metanalysis. Obstet Gynecol 2003; 101: 1312-7. [ Links ]
14. Morejon TE, Piloto MM, Pino ME, Breijo H. Embarazo prolongado. Rev Cubana de Obstet y Ginecol 2002; 26: 48-53. [ Links ]
Correpondencia
Dra. Flor de Maria Chavarry Valencia
Telefono: 511-99576-2009
Correo electrónico: Flower4850@hotmail.com