Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Medica Herediana
versión impresa ISSN 1018-130Xversión On-line ISSN 1729-214X
Rev Med Hered v.21 n.1 Lima ene. 2010
Sarcoidosis: Reporte de un caso y revisión del tema.
Sarcoidosis: A case report and review of the topic.
Germán Málaga1, Adrián Noriega2, Enma Marín2, Nancy Mayo3.
1
Médico Internista Asistente del Hospital Nacional Cayetano Heredia. Profesor Asociado de la Facultad de medicina Alberto Hurtado, Universidad Peruana Cayetano Heredia. Lima, Perú.2
Médico Cirujano. Egresado de la Facultad de Medicina Alberto Hurtado, Universidad Peruana Cayetano Heredia. Lima, Perú.3
Médico Patólogo, Dpto. de Patología, Hospital Nacional Cayetano Heredia. Lima, Perú
RESUMEN
Se describe el caso de una mujer de 37 anos, procedente de la ciudad de Lima, con cuadro clínico caracterizado por artralgias, sensación de alza térmica no cuantificada, presencia de nódulos eritematosos en miembros inferiores y de pápulas eritematosas en la región dorsal de los dedos de las manos. En la Rx de tórax y en la TAC se encontró linfoadenopatia mediastinal. La biopsia ganglionar fue compatible con sarcoidosis ganglionar. (Rev Med Hered 2010;21:51-55)
PALABRAS CLAVE: Sarcoidosis, linfoadenopatias, nódulos eritematosos.
SUMMARY
We describe the case of a 37 year old woman, from Lima, with a clinical presentation characterized by arthralgia, not quantified fever, presence of erythematous nodules on lower limbs and erythematous papules on the dorsal region of fingers. A mediastinal lymphadenopathy was found on chest x-ray and CT scan. Lymph node biopsy was compatible with sarcoidosis. (Rev Med Hered 2010;21:51-55)
KEY WORDS: Sarcoidosis, lymphadenopathy, erythematous nodules.
INTRODUCCION
La sarcoidosis es una enfermedad sistémica granulomatosa crónica de causa desconocida; caracterizada por la presencia de granulomas no caseosos epitelioides con acúmulo de linfocitos T y fagocitos mononucleares. Su presentación puede ser sistémica o focal con afección de órganos específicos. La enfermedad puede transcurrir con periodos de agudización y resolución que puede llegar a ser completa con reversión ad integrun de las alteraciones anatómicas. Se cree que es causada por una respuesta celular exagerada del sistema inmune a antígenos endógenos o exógenos (1).
Se realiza el reporte por tratarse de una entidad inusual, cuyo diagnóstico es posible sólo si se tiene un índice de sospecha y para lo que resulta de importancia realizar la biopsia ganglionar, sin la que la enfermedad hubiera pasado desapercibida o sido confundida con patologías de mayor prevalencia como tuberculosis, el que constituye el diagnóstico diferencial más frecuente.
Caso clínico
Mujer de 37 años natural de La Libertad, procedente de Lima. Inició su enfermedad, aproximadamente 45 días antes del ingreso con dolor intermitente en rodillas que no calmaban con el reposo y que aumentó progresivamente hasta dificultar la deambulación. Treinta días antes del ingreso se agregó "sensación de debilidad al levantar los brazos y las piernas"; dolor en las manos al sostener o coger objetos y sensación de alza térmica no cuantificada vespertina, que cedía con la ingesta de paracetamol.
Acudió a un establecimiento de Salud donde se le dijeron que tenía "artrosis" y le indicaron ketorolaco intramuscular, una vez al día aplicándose de manera regular por dos semanas, con mejora parcial de los síntomas. Ante, ante la persistencia de síntomas 15 días antes del ingreso acudió a otro establecimiento de salud donde le realizaron serología para brucella, resultando negativa. Debido a la falta de precisión diagnostica, acudió a nuestro hospital.
No tenía antecedentes de importancia.
Al examen Físico se encontró:
PA: 100/60mmHg. FC: 72/min. FR: 16/min.T: 37,6ºC
Peso: 100Kg. Talla: 1,62 cm. IMC: 38,1
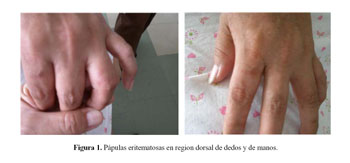
En regular estado general, obesa, en buen estado de hidratación, en posición semisentada y con facies álgica. Palidez leve en piel, presencia de nódulos eritematosos violáceos en miembros inferiores de 2x3cm, dolorosos a la palpación, no pruriginosos y pápulas eritematosas en región dorsal de dedos y manos de 1x1cm, no dolorosas y no pruriginosas (Figura 1). No se encontró linfadenomegalia. Además se encontró limitación del rango de movimiento articular del hombro izquierdo por dolor, sinovitis en muñeca derecha y signo de la tecla (+) en rodilla izquierda. El examen pulmonar, cardiovascular, abdominal y neurológico fue normal.
Los exámenes de laboratorio sólo mostraron VSG elevada.
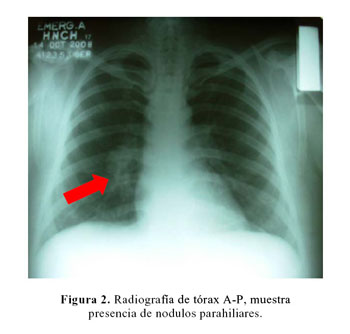
La Rx de tórax mostró la presencia de nódulos parahiliares en ambos campos pulmonares (Figura 2).
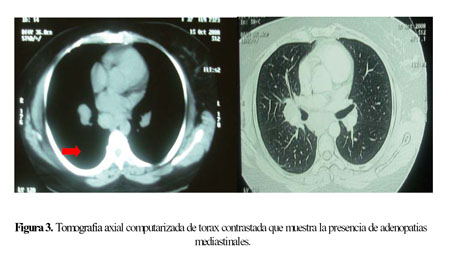
La TAC de tórax con contraste mostró la presencia de adenopatías mediastinales (Figura 3). No se evidenció compromiso pulmonar estructural.
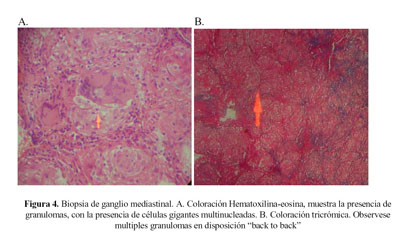
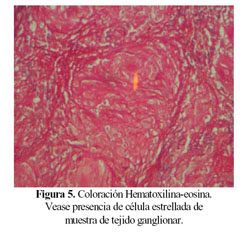
En la biopsia de las lesiones cutáneas, se observó una lesión compuesta de tejido inflamatorio compatible con "granuloma anular". Se realizó biopsia ganglionar y pleural a cielo abierto. En el tejido pleural se observó sólo contenido muscular y fibroadiposo sin alteraciones significativas. En el tejido ganglionar obtenido, se evidenció el reemplazo del tejido ganglionar normal en más del 95% de su extensión por múltiples granulomas no caseificantes, BAAR negativas, en disposición "back to back" y con presencia de células gigantes multinucleadas y cuerpos asteroides ("células estrelladas" en el interior de las células gigantes) hallazgos compatibles con "sarcoidosis ganglionar" (Figura 4 y figura 5).
La evolución fue satisfactoria, los síntomas remitieron lentamente y doce meses después de realizada la toracotomía, la paciente estaba asintomática.
DISCUSIÓN
La sarcoidosis es una enfermedad poco frecuente en Perú, sin embargo, podrían existir casos no diagnosticados, sobre todo en lugares donde realizar una biopsia resulte un proceso complejo, no contamos con datos de incidencia de esta enfermedad en nuestro país. La incidencia anual más alta se ha observado en países del norte de Europa (4 a 50 casos por 100 000 personas) (2). Se presenta con mayor frecuencia en personas de raza negra con una proporción de 3:1 en relación con personas de raza blanca (1-3). Es más frecuente en mujeres, con una relación de 6,3:5,9 (por 100 000 personas/año) frente a los varones (4,5); puede presentarse a cualquier edad, pero con mayor incidencia entre los 20 y 40 años (6).
Aún se desconoce la etiología de la enfermedad, pero se han propuesto múltiples causas: La teoría más aceptada es que la enfermedad se desarrolla en personas expuestas a determinados agentes ambientales que desencadenan una respuesta inflamatoria exagerada lo que conlleva a la formación de granulomas. (1,2,7,8). Se ha descrito asociación con agentes ambientales como: polen de arboles, quema de madera (9); partículas inorgánicas (1); insecticidas (10); berilio y aluminio (11). También ha sido asociada con agentes infecciosos como virus, mycobacterias, Borrelia burgdorferi y Propionibacterium acnes (7).
Histológicamente se describe acumulación de linfocitos T, fagocitos mononucleares y característicamente, la presencia de granulomas no caseificantes asociados con células gigantes multinucleadas. La mayoría de los granulomas no presentan necrosis sin embargo ésta se ha documentado en 4 a 38% de los casos (12). Algunos granulomas se resuelven espontáneamente, pero otros sufren fibrosis.
En pacientes con sarcoidosis hay aumento del complejo mayor de histocompatibilidad clase II y de otras moléculas involucradas en la activación de células T, debido a esto la habilidad de los macrófagos para producir antígenos se encuentra aumentada (2). El papel principal de dichas células es la iniciación de la respuesta inmune mediada por células T, que lleva a la formación de granulomas. La activación de macrófagos se caracteriza por acumulación de linfocitos alrededor de ellos y producción de citoquinas (IL-1, IL-2, IL-6 e IL-8, factor de necrosis tumoral, proteína quimiotáctica monocitaria-1), glucoproteínas (CD14) y moléculas de adhesión. Dichas moléculas estimulan la migración y activación de linfocitos, leucocitos polimorfonucleares y fibroblastos, los cuales participan en la reacción inflamatoria y fibrosis característica. Los macrófagos se incorporan a los granulomas como histiocitos epiteliales y secretan TGF-ß1 (factor transformador de crecimiento), el cual modula la fibrosis del granuloma, debido a su acción antiinflamatoria (2).
Esta enfermedad presenta una amplia variedad de características clínicas y radiológicas.
El 50% son asintomáticos y la enfermedad se detecta como hallazgo casual en una radiografía de tórax (2). En los pacientes que presentan síntomas, el inicio es generalmente insidioso y el mal estado general, pérdida de peso, fiebre, sudoración nocturna y fatiga, son manifestaciones sistémicas presentes. El 90% presentan síntomas respiratorios como tos seca y disnea y sólo un 10% manifiestan síntomas referidos a otros órganos (2,13).
Cerca del 65% presentan alguna limitación en la función pulmonar, encontrando en la espirometría patrones restrictivos como disminución de la capacidad vital forzada (CVF) y del volumen espiratorio forzado en el primer segundo (VEF1). El 80% de los pacientes con espirometría anormal, recupera una función pulmonar normal en dos años (2). Nuestra paciente tuvo espirometria normal.
Según Wurm et al. (14), las alteraciones radiológicas en sarcoidosis torácica se clasifican en:
Etapa I: Únicamente aumento de tamaño de los ganglios linfáticos mediastinales e hiliares.
Etapa II: Aumento de tamaño de ganglios linfáticos, asociado con anormalidades pulmonares
Etapa III: Enfermedad pulmonar difusa, no asociada con aumento de tamaño ganglionar
Etapa IV: Fibrosis pulmonar.
En el caso de la paciente ella presentó un patrón radiológico tipo I.
El agrandamiento de ganglios linfáticos mediastinales ocurre en 75% al 90% de los pacientes (15). Luego de los pulmones y los ganglios, los más afectados son los ojos, la piel y el corazón. La afección ocular se presenta en 25% de los pacientes con uveítis anterior aguda o crónica (16). El 10% presenta alteraciones dermatológicas inespecíficas como eritema nodoso y lupus pernio, que resuelven espontáneamente (3).
Nuestro caso presentó granulomas anulares en la biopsia de piel. Existen pocos reportes sobre la coexistencia de granulomas anulares y sarcoidosis. La serie de casos más grande publicada por Umbert y colaboradores (17) de la Mayo Clinic en 1977; encontró 5 pacientes con coexistencia de ambas enfermedades y con estudios patológicos. El 5% presenta evidencia clínica de afectación cardiaca que puede ser directa como la miocarditis granulomatosa, o indirecta cuando se desarrolla cor pulmonale secundario a fibrosis parenquimatosa (2). En autopsias se encuentra que aproximadamente dos tercios presentan compromiso de hígado, bazo y riñón, que raramente produce sintomatología (18).
En el espectro clínico de esta enfermedad, se puede asociar a dos síndromes: el Síndrome de Lofgren (linfadenopatía hiliar bilateral, eritema nodoso y poliartralgias) (2) y el Síndrome de Heerfordt Waldestrom (fiebre, parotiditis, uveítis anterior y parálisis facial) También se asocia con enfermedades del colágeno (19).
La confirmación del diagnóstico es histopatológica con la identificación de los granulomas no necrotizantes. La biopsia se puede realizar por vía transbronquial o por mediastinoscopía (20). En nuestro caso se decidió realizar la biopsia por minitoracotomía, por la no accesibilidad de los ganglios parahiliares por la mediastinoscopía.
Los granulomas en la sarcoidosis producen enzima convertidota de angiotensina (ECA), por lo que en el 60% de pacientes puede encontrarse nivel sérico de la ECA (2); nuestra paciente no tuvo niveles séricos de ECA elevados. La concentración de ECA puede estar influida por variaciones genotípicas, por lo que su determinación no cuenta con buenos valores de sensibilidad y especificidad para el diagnostico (21).
REFERENCIAS BIBLIOGRÁFICAS
1.Newman L, Rose C, Bresnitz E, et al. A case control etiologic study of Sarcoidosis (ACCESS). Am J Respir Crit Care Med 2004; 170: 1324-1330. [ Links ]
2.Lannuzzi M, Rybicki B, Teirstein A. Sarcoidosis. N Engl J Med 2007; 357: 2153-65. [ Links ]
3.Baughman RP, Alvin S, Teirstein AS, et al. Clinical characteristics of patients in a case control study of sarcoidosis. Am J Respir Crit Care Med 2001; 164: 1885-9. [ Links ]
4.Semenzato G, Pezzzuto A, Chilosi M. Redistribution of T lymphocytes in the lymph nodes of patientswith sarcoidosis. N Engl J Med 1982; 306:48-49[ [ Links ]STANDARDIZEDENDPARAG]
5.Wu J, Rashcovsky K. Sarcoidosis. American Family Physician 2004; 70(2): 312-22. [ Links ]
6.Gordis L. Sarcoidosis: Epidemiology of chronic lung diseases in children. Baltimore: The John Hopkins University Press; 1973. p. 53-78. [ Links ]
7.Thoracic Society (ATS), European Respiratory Society (ERS), World Association of Sarcoidosis and other granulomatous disorders (WASOG). Statement on sarcoidosis. Am J Respir Crit Care Med 1999;160:736-55. [ Links ]
8.Costabel U. Sarcoidosis: clinical update. Eur Respir J Suppl 2001;32:56-68. [ Links ]
9.Bresnitz EA, Strom BL. Epidemiology of sarcoidosis. Epidemiol Rev 1983;5:124-56. [ Links ]
10.Rybicki BA, Amend KL, Maliarik MJ, Iannuzzi MC. Photocopier exposure and risk of sarcoidosis in African-American sibs. Sarcoidosis Vasc Diffuse Lung Dis 2004;21:49-55. [ Links ]
11.Kucera GP, Rybicki BA, Kirkey KL, et al. Occupational risk factors for sarcoidosis in African-American siblings. Chest 2003;123:1527-35. [ Links ]
12.Rosen Y. Sarcoidosis. En: Dail D, Hammer P. (Editors). Pulmonary pathology. New York: Springer-Verlag; 1994. p. 13-645. [ Links ]
13.American Thoracic Society. Statement on Sarcoidosis. Am J Resp Crit Care Med 1999; 160: 736-755. [ Links ]
14.Wurm K, Reindell H, Heilmeyer L. Der Lungenboeck im Rontgenbild. Stuttgart: Georg Thieme; 1958. p. 1-15. [ Links ]
15.Newman L, Rose C, Maier L. Sarcoidosis. N Engl J Med 1997; 336:1224-1232. [ Links ]
16.Karma A. Ophthalmic changes in sarcoidosis. Acta Ophthalmol Suppl 1979; 141:1-94. [ Links ]
17.Umbert P, Winkelmann R. Granuloma annulare and Sarcoidosis. British Journal of Dermatology1977; 97:481-488[ [ Links ]STANDARDIZEDENDPARAG]
18.Maddrey W, Johns C, Boitnott J, Iber F. Sarcoidosis and chronic hepatic disease: a clinical and pathology study of 20 patients. Medicine 1970; 49:375-395. [ Links ]
19.Fraser R, Pare JA. Sarcoidosis. Diagnosis of diseases of the chest. Pennsylvania: Saunders; 1999. p. 1533-1573. [ Links ]
20.Costabel U, Ohshimo S, Guzman J. Diagnosis of Sarcoidosis. Curr Opin Pulm Med 2008; 14(5): 455-461. [ Links ]
21.Kruit A, Grutters JC, Gerritsen WB, et al. ACE I/D-corrected Z-scores to identify normal and elevated ACE activity in sarcoidosis. Respir Med 2007;101:510-5. [ Links ]
Correspondencia:
German Malaga
Calle Chavín 159 CC Monterrico.
Surco. Lima
Correo electrónico: gmalaga01@gmail.com