Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Medica Herediana
versión impresa ISSN 1018-130Xversión On-line ISSN 1729-214X
Rev Med Hered v.21 n.2 Lima abr./jun. 2010
Alteraciones espirométricas en pacientes con secuela de tuberculosis pulmonar.
Spirometrics alterations in patients with pulmonary tuberculosis sequelae.
Félix Llanos-Tejada 1
1
Médico Neumólogo. Hospital Nacional Dos de Mayo. Lima, Perú.
RESUMEN
El pulmón con secuela de tuberculosis es un diagnóstico frecuente de limitación en la función pulmonar que requiere estudio. Objetivo: Determinar las alteraciones espirométricas más frecuentes en pacientes con secuela de tuberculosis pulmonar que requirieron hospitalización, grado de severidad y la respuesta a broncodilatadores. Material y Métodos: Se realizó un estudio descriptivo transversal retrospectivo con revisión de los informes de espirometría realizadas durante el año 2007 en la Unidad de Función Pulmonar del Servicio de Neumología del Hospital Nacional Dos de Mayo. Resultados: Se revisaron 104 espirometrías. El promedio de edad fue 51,2 años. El motivo de hospitalización fue broncorrea infectada en 75%, disnea en 74,04% y hemoptisis en 30,77%. La CVF, VEF1, VEF1%CVF, CVIF% y FEF25-27%, en promedio fue 109%; 72,9%, 57%, 59,7% y 31,4%, respectivamente. Se obtuvo patrón de normalidad ventilatoria en 16,35%; obstructivo en 79,81% y no-obstructivo (restrictivo) en 13,46%. En los pacientes con patrón obstructivo, la presencia de reversibilidad total a los broncodilatadores se obtuvo en 28,92%. Se encontró una correlación negativa (p<0,05) entre disnea y CIVF. Conclusiones: El patrón obstructivo sin reversibilidad a broncodilatadores fue la alteración espirométrica más frecuente encontrada en pacientes con secuela de tuberculosis pulmonar. Existe una relación inversa la disnea y la CI.(Rev Med Hered 2010;21:77-83).
PALABRAS CLAVE: Espirometría, secuela de tuberculosis pulmonar, obstrucción, tuberculosis.
SUMMARY
The sequelae tuberculosis lung is a frequent diagnosis with lung function limitation that might have a study. Objective: To determine the spirometry pattern in the hospitalized patients and get theirs severity and bronchodilator answer. Material and Methods: It´s a descriptive, transversal retrospective study; we reviewed 104 spirometries. Results: The average age was 51,2. The reason to hospitalize was infectious bronchorrea in 75%, dispnea in 74.04% and hemoptysis in 30.77%. The FVC was 109%; FEV1 72.9%; FEV1%FVC 57%; CVIF% 59.7%; FEF25-27%, 31.4%. The spirometric results were normal in 16.35%; obstructive in 79.81% and non-obstructive (restrictive) in 13.46%. There was bronchodilator answer in 28.92% of the obstructive pattern. There was an inverse correlation (p<0.05) between dispnea and CIVF. Conclusions: The obstructive spirometry pattern without bronchodilator answer was the most frequent spirometric pattern in patient with sequelae tuberculosis lung. There is an inverse relation between dispnea and inspiratory capacity.(Rev Med Hered 2010;21:77-83).
KEY WORDS: Spirometry, sequelae tuberculosis lung, obstructive, tuberculosis.
INTRODUCCIÓN
La Tuberculosis (TB) continúa siendo un problema de Salud Pública, reportándose en el año 2008 en el Perú una tasa de morbilidad de 116,30 casos por 100 000 habitantes, correspondiendo aproximadamente el 75% de los casos a tuberculosis pulmonar (TBP). Se considera que cada minuto muere una persona con esta enfermedad en el mundo (1).
La TBP avanzada ocasiona la destrucción del parénquima pulmonar lo que se traduce a lo largo de los años en fibrosis pulmonar u obstrucción crónica de la vía aérea, con un tiempo promedio de inicio de los síntomas de 10 años (2). Los síntomas más frecuentes en el pulmón con secuela por TBP son hemoptisis, disnea y tos con expectoración o broncorrea (3).
La función pulmonar en pacientes con secuelas de TBP, medida por espirometría, es normal entre 5% a 70% (2,4), y la alteración patológica más frecuente es el defecto ventilatorio no obstructivo, con relación directa entre el grado de restricción y el número de episodios de TBP del paciente. Esta alteración espirométrica conlleva a la presentación de grados severos de insuficiencia ventilatoria en pacientes con pulmón destruido por la TBP (2,3). En nuestro medio, entre los estudios que se han podido revisar, se encuentra que la alteración más frecuente es la obstructiva, en su mayoría en estadios leves (4,5,6).
Hay estudios que demuestran que el empleo de broncodilatadores, del tipo salbutamol o bromuro de ipratropio, mejora la función pulmonar de los pacientes con alteración obstructiva, medido por el VEF1, el VEF1/CVF, el FEP o el FEF 25-75%, pero no se han realizado estudios que demuestren mejoría de la sintomatología. Esto se explicaría porque la obstrucción crónica de la vía aérea, secundaria a la TBP, es similar a la enfermedad pulmonar obstructiva crónica – EPOC (7,8). En EPOC se ha visto que el mejor valor para seguimiento es el grado de disnea e hiperinsuflación pulmonar, que en los estudios espirométricos está en relación con la capacidad inspiratoria (CI) (9).
Por cuanto, el pulmón con secuelas de TBP es un diagnóstico frecuente de limitación funcional respiratoria que requiere un estudio que nos ayude a comprender y tratar a los pacientes, se realizó este estudio cuyo objetivo fue determinar las alteraciones espirométricas más frecuentes en los pacientes con secuela de TBP que requirieron hospitalización, su grado de severidad, la respuesta a broncodilatadores para determinar reversibilidad en los pacientes con alteración obstructivo, y la relación entre CI y disnea.
MATERIAL Y MÉTODOS
Se realizó un estudio descriptivo, transversal retrospectivo, con revisión de los informes de espirometría realizadas durante el año 2007 en el Unidad de Función Pulmonar del Servicio de Neumología del Hospital Nacional Dos de Mayo, a los pacientes con secuelas de TBP que requerían hospitalización, a quienes se les realizó el procedimiento una vez resuelto el cuadro de descompensación respiratoria.
Se excluyeron a los pacientes con antecedente de asma, atopia e hiperreactividad bronquial previa a la TBP y pacientes fumadores de más de 5 paquetes-año.
Se utilizó la siguiente definición de términos:
Secuela de TBP: patología pulmonar secundaria a historia de TBP.
Alteración ventilatoria obstructivo: Evidencia en la espirometría de relación VEF1/CVF menor del 70% del predicho.
Alteración ventilatoria no-obstructivo: Evidencia en la espirometría de VEF1/CVF mayor al 70% y CVF menor del 80% del predicho.
Reversibilidad a Broncodilatadores: Evidencia de variación en el VEF1 mayor al 12%, luego de la administración de 400 ug de salbutamol.
Reversibilidad parcial a broncodilatadores: Evidencia de variación en el VEF1 menor al 12%, pero mayor al 6%, luego de la administración de 400 ug de salbutamol.
FIVC: Capacidad Vital Inspiratoria Forzada. Se considera un valor alterado en caso sea menor de 2,2 L en mujeres y 3,3 L en varones (10).
Se analizó la proporción de las alteraciones espirométricas, y se utilizó el índice de correlación de Spearman para determinar el grado de relación existente entre disnea y CIVF.
RESULTADOS
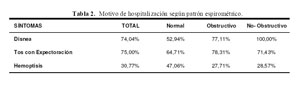
Durante el año 2007 se hospitalizaron, en el Hospital Nacional Dos de Mayo, 145 pacientes con secuela de TBP, siendo el motivo de hospitalización un cuadro de tos con expectoración purulenta en 110 (75,86%) pacientes, disnea en 108 (74,48%) pacientes y hemoptisis en 45 (31,03%) pacientes.
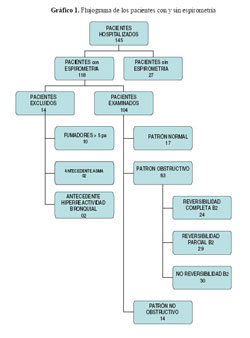
Se realizó espirometría en 118 pacientes, siendo excluidos 14 pacientes: 10 por ser fumadores de más de 5 paquetes-año, 2 por tener antecedentes de Asma Bronquial y 2 por tener síntomas respiratorios compatibles con cuadro de hiperreactividad bronquial previa al episodio de TBP. En total se incluyeron 104 espirometrías en el estudio (Gráfico 1).
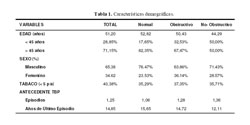
El 65,38% fue de sexo masculino. La edad promedio fue de 51,2 ± 15,25 años (rango 15 a 82 años) (Tabla 1).
No se encontró diferencia estadísticamente significativa en edad, sexo, consumo de tabaco, número de episodios de TBP y promedio de años desde el último episodio y los patrones espirométricos estudiados (Tabla 1).
El motivo de hospitalización de los pacientes incluidos se muestra en la tabla 2.
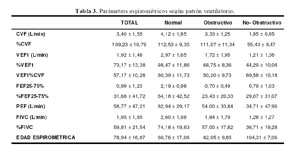
Los parámetros espirométricos de CVF, VEF1, VEF1% y la CVIF%; y sus respectivos porcentajes con respecto al predicho se encuentran en la tabla 3. La respuesta a los broncodilatadores (salbutamol) se determinó según el porcentaje de reversibilidad en el VEF1, y fue 8,5 ± 8,34% (rango: 0 y 40,8%).
Las alteraciones espirométricas encontradas fueron: alteración obstructiva en 83 (79,81%) pacientes, alteración no-obstructivo (restrictivo) en 14 (13,46%) pacientes y en 10 (9,62%) pacientes un comportamiento mixto. En 17 (16,35%) pacientes la espirometría fue normal (Gráfico 1).
En los pacientes con alteración obstructiva, la respuesta a broncodilatadores estuvo presente en 24 (28,82%) pacientes y la reversibilidad parcial en 29 (34,93%) pacientes. No hubo respuesta a broncodilatadores en 30 (36,14%) pacientes (Gráfico 1).
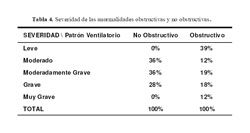
La severidad de las alteraciones no-obstructivas y obstructivas se pueden observar en la tabla 4. No se llegó a encontrar una diferencia con respecto a la edad promedio de los pacientes y al tiempo transcurrido desde el último episodio de ocurrencia de TBP.
Al realizar el análisis de correlación entre disnea y la CIVF se encontró correlación negativa (-0,5476) con p < 0,0005, tanto para mujeres (-0,53), y varones (-0,70).
DISCUSIÓN
La Tuberculosis (TB) continúa siendo una enfermedad infecciosa considerada un serio problema de Salud Pública en el Perú. Considerando que la TBP es una enfermedad que se presenta más frecuentemente en varones en edad económicamente activa, no llama la atención que el sexo masculino represente en la muestra evaluada en nuestro estudio casi dos tercios de la población y que la edad promedio sea de este grupo etario.
La historia natural de la enfermedad tuberculosa nos indica que el riesgo de hacer enfermedad en los pacientes infectados es de 10 a 20%, y que el riesgo de morir sin tratamiento es aproximadamente de 50% (11). Con tratamiento, la respuesta inmune oportuna es la formación de granulomas con centro de destrucción caseosa, que limita el crecimiento y la replicación de la micobacteria (12). Una respuesta inmune no adecuada conduce a la formación de cavitación residual, fibrosis pulmonar, cambios enfisematosos y distorsión en la arquitectura bronquial, lo que se traduce en disminución del volumen pulmonar y en bronquiectasias (12,13,14). A pesar que aún no existe una razón fisiopatológica que explique esta respuesta inmune exagerada, algunas investigaciones han planteado mecanismos celulares y de mediadores químicos que se producirían en el tejido que rodea a la lesión granulomatosa que orquestarían esta respuesta inmune pulmonar del hospedero de forma exagerada y permanente (12,13,15).
Se ha descrito que la secuela de TBP produce alteraciones funcionales según el grado de daño estructural parenquimal y el número de tratamientos que los pacientes reciben (4,5,16,17). Valliere (2) encontró en 33 pacientes con secuela de TBP, que el 94% de las espirometrías realizadas presentaban alguna anormalidad, siendo la alteración restrictiva la más frecuente. Asimismo, Pasipanodya (18) en su estudio de 102 pacientes encontró que el 59% presentaba alguna alteración funcional en la espirometría, siendo la restrictiva la más frecuente. Sin embargo, otros autores han reportado que la alteración obstructiva es la más frecuente encontrada en los pacientes con secuela de TBP (7,17,19). En nuestro medio, la restricción ventilatoria fue la alteración espirométrica más frecuente que encontró Uribe (6) en el 80% de pacientes evaluados con bronquiectasias post TBP y por Solis (20) en el 51% de los pacientes con secuela de TBP. Pero Ruiz (21), Concepción (4) y Cabrera (5), han encontrado la alteración obstructiva como la más frecuente en los pacientes con secuela de TBP. En nuestro estudio encontramos que la alteración obstructiva fue la más frecuente. Es interesante mencionar, que aquellos estudios nacionales que no han reportado este trastorno como el más frecuente, quizás se deba más a problemas en el número de muestra que a la metodología empleada; pues los estudios nacionales que proponen al patrón ventilatorio tipo restrictivo como el más frecuente presentan un número de pacientes menores a treinta.
Jiménez (7) y Solis (20) proponen que la secuela de TBP presenta un comportamiento funcional comparable a la EPOC, sin respuesta de reversibilidad a los broncodilatadores. Esto se puede deber a la ocurrencia de remodelación pulmonar que propone Dheda (12) y a la intervención de mediadores químicos tipo Factor de Necrosis Tumoral alfa en pacientes con TBP activa (22). Lastarria y Salazar (23) han podido realizar espirometrías en pacientes con TBP activa, demostrando respuesta adecuada a broncodilatadores del tipo salbutamol y bromuro de ipratropio. Estos resultados han sido evaluados por Plit (24), quien reporta que la utilización de fármacos antituberculosos mejora la función pulmonar, al disminuir el daño parenquimal y con ello los índices pro-inflamatorios. En nuestro estudio, hemos encontrado que la alteración obstructiva sin reversibilidad o con reversibilidad parcial a los broncodilatadores fue la más frecuente.
Concepción Urteaga (4), propone que los pacientes que presentan patrón obstructivo presentan mayor severidad de la enfermedad que aquellos con patrón No-Obstructivo. En nuestra serie encontramos que el estadio más frecuente en pacientes con alteración obstructiva fue la leve, con casi 40% de la población estudiada, y en los pacientes con patrón No-Obstructivo fueron los estadios moderados y moderadamente grave los más frecuentes, representando más del 75% de los casos. Una explicación a estos hallazgos está en el hecho que los pacientes con cuadro obstructivo bronquial que acuden a la emergencia lo hacen en estadios más tempranos de enfermedad que los pacientes con cuadro restrictivo que semejan a la Fibrosis Pulmonar.
Existe evidencia que en la EPOC la capacidad funcional pulmonar es mejor medida mediante la Prueba de la caminata de los 6 minutos y la capacidad inspiratoria (CI) y su relación con la capacidad pulmonar total, CI/CPT (25). En nuestro estudio, hemos encontrado que existe una relación inversa (correlación negativa) entre el grado de disnea y la CI medida por espirometría en los pacientes con secuela de TBP, independientemente del trastorno ventilatorio encontrado. Este sería un factor más que apoye la hipótesis del comportamiento funcional respiratorio consistente con la EPOC que presentan estos pacientes. Estos hallazgos, que relacionan la existencia de enfermedad obstructiva de la vía aérea por espirometría en pacientes con secuelas de tuberculosis pulmonar están de acuerdo con lo descrito previamente en otros estudios. (4,5,8,17,19,21,23,24,26,27).
El tiempo transcurrido desde el último episodio de TBP antes de la presentación de síntomas en nuestra serie fue 14,85 años, no existiendo una relación entre los años de último episodio y la alteración ventilatoria encontrada en la espirometría. Estudios previos han podido demostrar que la presencia de las alteraciones ventilatorias en los pacientes con secuela de TBP ocurre entre los 5 á 10 años del último episodio de TBP (17).
Reconocemos las limitaciones del estudio, por cuanto se trata de un estudio transversal de revisión de informes, por lo que se ha tratado de disminuir el error de potencia al tener una muestra superior a los 100 pacientes que evitaría la participación del azar en la identificación de los resultados. Otra limitación importante es la muestra sesgada, por cuanto fue una población con secuela de TBP que acudió con síntomas de descompensación a un establecimiento de salud de referencia, como es el Hospital Nacional Dos de Mayo.
Por cuanto las secuelas de la TBP tienen un alto costo social y una elevada mortalidad sin factores pronósticos reconocidos, la importancia del estudio es poder reconocerla como causa predominante de enfermedad obstructiva de vía aérea con limitación al esfuerzo con un comportamiento funcional que semeja a la EPOC.
REFERENCIAS BIBLIOGRÁFICAS
1.Ministerio de Salud. Reporte Estadísticos TB. Unidad Técnica TB MDR. Estrategia Sanitaria Nacional de Prevención y Control de Tuberculosis. Lima: MINSA. URL disponible en:
http://tuberculosis-peru.org/reportes.htm (Fecha de acceso: Setiembre del 2009). [ Links ]2.Valliere S, Baker RD. Residual lung damage alter completion of treatment for multidrug-resistant tuberculosis. Int J Tuberc Lung Dis 2004; 8(6): 767-771. [ Links ]
3.Hernando G, Gispert P, Vidal R. Estudio de las complicaciones en las secuelas graves de la tuberculosis pulmonar. Arch Bronconeumol 2006; 42: 153. [ Links ]
4.Concepción LA. Evaluación funcional pulmonar de los pacientes con bronquiectasias post Tuberculosa y factores asociados a mayor severidad funcional. Tesis para optar el Título de Doctor en Medicina. Lima, Perú. Universidad Peruana Cayetano Heredia, 2003. [ Links ]
5.Cabrera JL. Prevalencia de alteraciones Funcionales Pulmonares de la Tuberculosis Secuelar en pacientes de alta del PCT del HNCH entre los años 1984-1996. Tesis para optar el Título de Bachiller en Medicina. Lima, Perú. Universidad Peruana Cayetano Heredia, 1999. [ Links ]
6.Uribe A, Molina G, Resurrección V, Figueroa M. Bronquiectasias y limitación funcional en la tuberculosis curada. Anales de la Facultad de Medicina 2000; 61(4): 309-314. [ Links ]
7.Hassan IS, Al-Jahdali HH. Obstructive airways disease in patients with significant post-tuberculous lung scarring. Saudi Med J 2005; 26(7): 1155-1157. [ Links ]
8.Jiménez P, Torres V, Lehman P, et al. Limitación crónica al flujo aéreo en pacientes con secuelas de tuberculosis pulmonar: Caracterización y Comparación con EPOC. Rev Chil Enf Respir 2006; 22: 98-104. [ Links ]
9.NHLBI, WHO. Workshop Report: Global Strategy for the Diagnosis, Management and Prevention of COPD (Updated July 2003) URL disponible en: http://www.goldcopd.org/Guidelineitem.asp?l1=2&l2=1&intId=2003 (Fecha de acceso setiembre del 2009). [ Links ]
10.Lisboa C, Leiva A, Pinochet R, Repetto P, Borzone G, Díaz O. Valores de referencia de la capacidad inspiratoria en sujetos sanos no fumadores mayores de 50 años. Arch Bronconeumol 2007;43(9):485-9. [ Links ]
11.Marais BJ, Gie RP, Schaaf HS, et al. The natural history of childhood intra-thoracic tuberculosis: a critical review of literature from the pre-chemotherapy era. Int J Tuberc Lung Dis 2004; 8(4): 392-402. [ Links ]
12.Dheda K, Bunth H, Hugget J, Johnson M, Zumta A, Rook G. Lung remodelling in pulmonary tuberculosis. JID 2005; 192: 1201-1210. [ Links ]
13.Ulrichs T, Kosmiadi G, Trusov V, Jörg S, Pradi L, Titukina M. Human Tuberculosis Granuloma induce peripheral lymphoid follicle-like structures to orchestrate local host defense in the lung. J Pathol 2004; 204: 217-228. [ Links ]
14.Hyae Young K, Koun-Sik S, Jin Mo G, Jin Seong L, Kyoung Soo L, Tae-Hwan L. Thoracic Sequelae and Complications of Tuberculosis. RadioGraphics 2001; 21:839–860. [ Links ]
15.Mohan V, Scanga C, Yu K, et al. Effects of tumor necrosis factor alpha on host inmune response in chronic persistent tuberculosis: possible role for limiting pathology. Infect Inmun 2001; 69 (3): 1847-1855. [ Links ]
16.Long R, Maycher B, Dhar A, Manfreda J, Hershfield E, Anthonisen N. Pulmonary tuberculosis treated with directly observed therapy. Serial changes in lung structure and function. Chest 1998;113;933-943. [ Links ]
17.Hnizdo E, Singh T, Churchyard G. Chronic Pulmonary function impairment caused by initial and recurrent pulmonary tuberculosis following treatment. Thorax 2005; 55: 32-38. [ Links ]
18.Pasipanodya J, Miller T, Vecino M, et al. Post-tuberculosis pulmonary impairment. Chest 2007; 131: 1817-1824. [ Links ]
19.Lee JH, Chang JH. Lung function in patients with chronic airflow obstruction due to tuberculous destroyed lung. Respir Med 2003; 97: 1237-1242. [ Links ]
20.Solis R, Orihuela D, Carazas E. Respuesta a broncodilatadores en pacientes con lesions secuelares postuberculosas. Enferm Tórax 2005; 49 (1): 25-29. [ Links ]
21.Ruiz C, Sánchez J, Tandaypán E, et al. Función pulmonar medida por Espirometría en pacientes con diagnóstico clínico-radiológico de Bronquiectasias. Enferm Tórax 2002; 45: 24-29. [ Links ]
22.Castro J, Taype C, Espinoza J, Accinelli R. Producción de TNF-a por Monolitos de pacientes con formas clínicas diversas de tuberculosis y polimorfismo genético en el locus humano – 308 TNF-a en el Perú. Enferm Tórax 2003; 47 (2): 81-94. [ Links ]
23.Lastarria E, Salazar H. Evaluación de la acción de los broncodilatadores en la tuberculosis pulmonar severa activa. Enferm Tórax 2002; 45: 9-14. [ Links ]
24.Plit M, Anderson R, van Rensburg C, et al. Influence of antimicrobial chemotherapy on spirometric parameters and pro-inflammatory indices in severe pulmonary tuberculosis. Eur Respir J 1998; 12: 351-356. [ Links ]
25.Celli B, Cote C, Marin J, et al. The Body-Mass Index, airflow obstruction, dyspnea and exercise capacity index in chronic obstructive pulmonary disease. N Eng J Med 2004; 350: 1005-1012. [ Links ]
26.Hassan IS, Al-Jahdali HH. Obstructive airways disease in patients with significant post- tuberculous lung scarring. Saudi Med J 2005; 26(7):1155-57. [ Links ]
27.Menezes A, Hallal P, Perez-Padilla R, et al. Tuberculosis and airflow obstruction: evidence from the PLATINO study in Latin America. Eur Respir J 2007; 30: 1180–1185. [ Links ]
Correspondencia:
Félix Konrad Llanos Tejada
Av. Loma Umbrosa 180 – Surco, Lima 33,
Lima, Perú