Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Medica Herediana
Print version ISSN 1018-130X
Rev Med Hered vol.22 no.1 Lima Jan. 2011
Enfermedad de Graves y cáncer de tiroides. Reporte de caso.
Graves disease and thyroid cancer. A case report.
Helard Manrique-Hurtado1, Miguel Pinto-Valdivia2,3, Max Acosta-Chacaltana1.
1
Servicio de Endocrinología, Hospital Nacional Arzobispo Loayza. Lima, Perú.2
Servicio de Endocrinología, Hospital Nacional Cayetano Heredia. Lima, Perú.3
Facultad de Medicina Alberto Hurtado, Universidad Peruana Cayetano Heredia. Lima, Perú.
RESUMEN
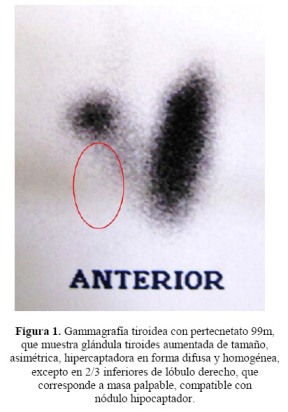
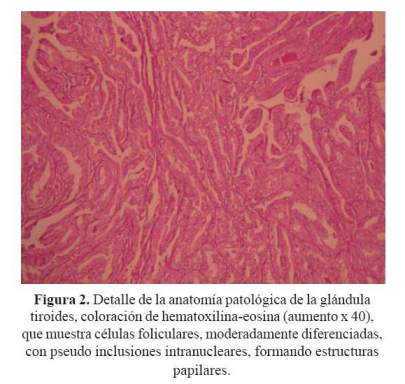
Se reporta el caso de una mujer de 62 años con antecedente de cáncer de recto curado, con Enfermedad de Graves de reciente diagnóstico. El examen físico mostró un bocio difuso y presencia de un nódulo en el polo inferior del lóbulo derecho. El perfil tiroideo mostró un TSH suprimido y hormonas tiroideas aumentadas. Los anticuerpos antitiroideos fueron negativos. La ecografía de tiroides confirmó la presencia de un nódulo sólido en la tiroides y ganglios linfáticos aumentados de tamaño. La gammagrafía de tiroides mostró una glándula aumentada de tamaño, hipercaptadora, con presencia de un nódulo frío en el lóbulo derecho. El estudio histopatológico luego de la tiroidectomía total mostró cáncer papilar moderadamente diferenciado, con invasión local y metástasis ganglionares. La coexistencia de enfermedad de Graves y cáncer de tiroides ha sido reportada hasta en 9% de los pacientes. El tumor es más agresivo presentando metástasis a ganglios o a distancia. En general, se debería incluir a la ecografía tiroidea en la evaluación inicial de los pacientes con enfermedad de Graves, especialmente, en los que presentan nódulos tiroideos palpables. (Rev Med Hered 2011;22:34-37).
PALABRAS CLAVE: Enfermedad de Graves, hipertiroidismo, nódulos tiroideos, cáncer de tiroides.
SUMMARY
We report the case a 62-year-old woman with recent history of hyperthyroidism due to Graves disease. Her medical history included treated rectal cancer. Physical exam showed a diffuse goiter with a nodule in the right thyroid lobe. Her thyroid profile was suppressed TSH and elevated thyroid hormones. Thyroid ultrasound confirmed a solid nodule in the right lobe, and thyroid scan showed increased uptake throughout the gland with a cold nodule in the lower level of right lobe. Histopatology study after thyroidectomy showed a moderately differentiated papillary thyroid cancer with local invasion and lymph node metastasis. Thyroid cancer with Graves disease has been reported in up to 9% of patients. In these cases, thyroid cancer is more aggressive as compared with those arising in patients with non-autoimmune hyperthyroidism or in euthyroid patients. Therefore, we suggest that patients with Graves disease should undergo an accurate examination of the thyroid gland not only by palpation but also by ultrasound. (Rev Med Hered 2011;22:34-37).
KEY WORDS: Graves disease, hyperthyroidism, thyroid nodules, thyroid cancer.
INTRODUCCIÓN
La enfermedad de Graves (EG) es la causa más frecuente de hipertiroidismo (1). El hipertiroidismo también puede ser producido por el bocio nodular tóxico, y en menor frecuencia; por el nódulo solitario hiperfuncionante (2,3). Por otro lado, la presencia de nódulos tiroideos es frecuente en la EG. En 25-30% de los casos de EG, se pueden detectar nódulos tiroideos palpables (4,5); y hasta en 50-60% de los casos, cuando se realiza una ecografía tiroidea (6,7). La mayoría de estos nódulos son benignos y no funcionantes (7,8).
La coexistencia de EG y cáncer de tiroides (CT), se considera poco frecuente, sin embargo, reportes recientes muestran una frecuencia de hasta 9% de CT en pacientes con EG (9,10). Esta se puede incrementar a 17% en pacientes con EG cuyo tratamiento fue la cirugía, debido a reacciones adversas a las tionamidas o por la presencia de nódulos fríos en la gammagrafía (4).
Describimos el caso de una mujer con diagnóstico reciente de enfermedad de Graves, cuya gammagrafía de tiroides mostró la presencia de un nódulo frío. La anatomía patológica mostró un carcinoma papilar de tiroides con invasión local y metástasis a ganglios linfáticos.
Caso clínico
Mujer de 62 años, con antecedente de cáncer de recto curado, acudió con una enfermedad de 7 meses, caracterizado por disfonía, odinofagia, intolerancia al calor y pérdida de peso. En los tres meses previos a su ingreso, se agregaron palpitaciones, tremor fino de manos, nerviosismo y mayor intolerancia al calor. El examen físico mostró PA: 130/80 mmHg, FC: 104 latidos/minuto e IMC: 21 kg/m2. La paciente estaba adelgazada, la piel era fina y húmeda, tenía moderado exoftalmos bilateral y la glándula tiroides estaba aumentada de tamaño en forma difusa (80 grs.), era asimétrica por la presencia de un nódulo, de consistencia dura, no doloroso a la palpación, de bordes regulares, en el polo inferior del lóbulo derecho (2x1,5 cm). Además, se palpaban ganglios linfáticos aumentados de tamaño, no dolorosos, en la cadena cervical superficial.
Los análisis auxiliares mostraron TSH 0,01 uUI/ml (VN: 0,3-5), T4 libre 3,42 ng/dL (VN: 0,7-1,8) y T3 total 4,33 ng/ml (VN: 0,8-1,5). Los anticuerpos antiTPO y antiTg fueron negativos. No se determinó los niveles de anticuerpos antireceptor de TSH. La ecografía de tiroides confirmó la presencia de un nódulo sólido (1,2x1,6 cm) en el lóbulo derecho y ganglios linfáticos aumentados de tamaño (1,8cm) en la cadena carotídea derecha. La gammagrafía de tiroides mostró una glándula aumentada de tamaño, con un nódulo hipocaptador en el polo inferior del lóbulo derecho, siendo el resto de la glándula hipercaptadora ( Figura 1).
La paciente recibió tratamiento con tiamazol 30mg una vez al día y propanolol 40mg tres veces al día, el cual fue suspendido por intolerancia.
Se realizó biopsia por aspiración con aguja fina, cuyo resultado fue sugerente de cáncer papilar de tiroides. Después de 4 semanas de tratamiento, la paciente fue sometida a una tiroidectomía total; el estudio histopatológico mostró cáncer papilar de tiroides, moderadamente diferenciado, con compromiso de cápsula, tejido muscular y ganglios linfáticos ( Figura 2).
La paciente recibió terapia ablativa con I-131 y terapia supresiva con levotiroxina. Su evolución clínica ha sido favorable.
DISCUSIÓN
La prevalencia de nódulos tiroideos palpables en la población general de una zona yodo suficiente es 3-5%. Esta se incrementa con la edad, y es mayor en mujeres que en hombres.
En pacientes con EG, la frecuencia de nódulos tiroideos palpables puede llegar al 15%, y con ecografía tiroidea, la frecuencia de nódulos mayores a 8mm puede llegar al 35% (9,10).
La importancia clínica de detectar nódulos en la tiroides radica en la necesidad de descartar CT, que ocurre en 5-15% de los pacientes, dependiendo de la edad, el sexo, el antecedente de radiación, la historia familiar y otros factores (11). En la población general, el 5% de los nódulos tiroideos son malignos, mientras que en los pacientes con EG, hasta el 16,9%, corresponden a cáncer (9).
El CT, representa el 1-2% de todos los tumores malignos, con una incidencia de 0,5-10 por 100 000. Aproximadamente, el 90% de los carcinomas de tiroides se originan en el epitelio folicular, y tienen variantes bien diferenciadas del tipo papilar o folicular (9, 11). En la EG, la prevalencia de cáncer de tiroides puede llegar a 175 casos por 100 000, con un mayor riesgo de recurrencia o metástasis (12).
Con el uso de ecografía, la prevalencia de CT es mayor en pacientes con hipertiroidismo por EG. La prevalencia de CT es aún mayor, cuando se incluye a pacientes con nódulos (17%) o pacientes con nódulos hipocaptadores (20%) (4,8). Además, el CT puede también ser hallado en el tejido extranodular (6).
La asociación de CT e hipertiroidismo por otras causas también ha sido descrita. Gul y col (7) reportaron una frecuencia de CT de 16% en pacientes con bocio multinodular, 12,6% en pacientes con EG y 6,4% en pacientes con nódulo tóxico hiperfuncionante.
El carcinoma de tiroides, asociado a EG, es más agresivo que el cáncer que se presenta en pacientes con hipertiroidismo de otras causas o con pacientes eutiroideos (5,12-15), encontrándose mayor frecuencia de compromiso multifocal, metástasis ganglionares, metástasis a distancia, invasión local y recurrencia (12,13). El riesgo de recurrencia o la presencia de metástasis a distancia es 3 veces mayor en pacientes con EG (12). El 56% de pacientes con EG y CT presentaron metástasis ganglionares, mientras que sólo 23% de los pacientes con bocio multinodular y CT (13).
Se ha especulado que la mayor agresividad del CT en pacientes con EG guarda relación con la presencia de anticuerpos antireceptor de TSH y a las alteraciones inmunológicas propias de la EG. Estos anticuerpos estimularían la actividad de las cascadas del AMP cíclico y otras fosfatasas tipo PIP2, las cuales estarían involucradas en la regulación del crecimiento de las células foliculares (5, 12).Además estimularían la angiogénesis, al incrementar la expresión de factores de crecimiento vascular y estimulando a sus receptores (12). Adicionalmente, las alteraciones inmunológicas propias de la EG, podrían alterar la respuesta inmune de la persona, afectando la evolución clínica del tumor (11,12).
En conclusión, los pacientes con EG pueden presentar de manera concomitante nódulos tiroideos. En estos pacientes, el riesgo de CT esta aumentado. En la mayoría de casos, se tratan de tumores bien diferenciados con una mayor frecuencia de metástasis a grupos ganglionares del cuello. El riesgo de recurrencia es mayor, si se compara con pacientes eutiroideos. El tratamiento del CT en pacientes con EG es similar al de los pacientes eutiroideos, y debe incluir la tiroidectomía total con exploración ganglionar.
Finalmente, se recomienda el uso de ecografía tiroidea en todos los pacientes con EG, especialmente en aquellos que presentan nódulos palpables.
REFERENCIAS BIBLIOGRÁFICAS
1. Brent GA. Graves disease. N Engl J Med 2008; 358: 2594-2605. [ Links ]
2. Cooper DS. Hyperthyroidism. Lancet 2003; 362: 459-468. [ Links ]
3. Nayak B, Hodak S. Hyperthyroidism. Endocrinol Metab Clin North Am 2007; 36: 617-656. [ Links ]
4. Mishra A, Mishra SK. Thyroid nodules in Graves disease: Implications in an endemically iodine deficient area. J Postgrad Med 2001; 47: 244-247. [ Links ]
5. Kraimps JL, Bouin-Pineau MH, Mathonnet M, et al. Multicentre study of thyroid nodules in patients with Graves disease. Br J Surg 2000; 87: 1111-1113. [ Links ]
6. Erbil Y, Barbaros U, Ozbey N, et al. Graves disease, with and without nodules, and the risk of thyroid carcinoma. J Laryngol Otol 2008; 122; 291-295. [ Links ]
7. Gul K, Di Ri Koc A, Ki Yak G, et al. Thyroid carcinoma risk in patients with hyperthyroidism and role of preoperative cytology in diagnosis. Minerva Endocrinol 2009; 34: 281-288. [ Links ]
8. Sahin M, Guvener ND, Ozer F, Sengul A, Ertugrul D, Tutuncu NB. Thyroid cancer in hyperthyroidism: Incidence rates and value of ultrasound-guided fine-needle aspiration biopsy in this patient group. J Endocrinol Invest 2005; 28: 815-818. [ Links ]
9. Belfiore A, Russo D, Vigneri R, Filetti S. Graves disease, thyroid nodules and thyroid cancer. Clin Endocrinol (Oxf) 2001; 55: 711-718. [ Links ]
10. Kim WB, Han SM, Kim TY, et al. Ultrasonographic screening for detection of thyroid cancer in patients with Graves disease. Clin Endocrinol (Oxf) 2004; 60: 719-725. [ Links ]
11. American Thyroid Association (ATA) Guidelines Taskforce on Thyroid Nodules and Differentiated Thyroid Cancer; Cooper DS, Doherty GM, et al. Revised American Thyroid Association management guidelines for patients with thyroid nodules and differentiated thyroid cancer. Thyroid 2009; 19: 1167-1214. [ Links ]
12. Pellegriti G, Belfiore A, Giuffrida D, Lupo L, Vigneri R. Outcome of differentiated thyroid cancer in Graves patients. J Clin Endocrinol Metab 1998; 83: 2805-2809 [ Links ]
13. Capelli C, Braga M, De Martino E, et al. Outcome of patients surgically treated for various forms of hyperthyroidism with differentiated thyroid cancer: experience at an endocrine center in Italy. Surg Today 2006; 36: 125-130. [ Links ]
14. Stocker DJ, Burch HB. Thyroid cancer yield in patients with Graves disease. Minerva Endocrinol 2003; 28: 205-212. [ Links ]
15. Belfiore A, Garofalo MR, Giuffrida D, et al. Increased aggressiveness of thyroid cancer in patients with Graves disease. J Clin Endocrinol Metab 1990; 70: 830-835. [ Links ]
Correspondencia:
Helard Manrique Hurtado
Servicio de Endocrinología, Hospital Nacional Arzobispo Loayza
Avenida Alfonso Ugarte 848, Lima 1, Perú
Teléfono: 511 997927925
Correo electrónico: helardmanrique@gmail.com