Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Medica Herediana
On-line version ISSN 1729-214X
Rev Med Hered vol.24 no.3 Lima July/set. 2013
Presentación atípica de insulinoma
Atypical presentation of an insulinoma
Giovanna Llerena-García (1), Juan Ferrer-García (2), Alfredo Montoro-Botella (3), Carlos Sánchez-Juan (4)
(1) Servicio de Medicina Interna, Hospital General Universitario de Valencia. Valencia, España.
(2)Unidad de Endocrinología y Nutrición, Hospital General Universitario de Valencia. Valencia, España.
(3) Servicio de Análisis Clínicos, Hospital General Universitario de Valencia. Valencia, España.
(4)Unidad de Endocrinología y Nutrición, Hospital General Universitario de Valencia. Valencia, España.
Sr. Editor:
Los insulinomas son los tumores neuroendocrinos pancreáticos funcionantes más frecuentes. Su incidencia es baja, de 1 a 2 casos por millón de habitantes. Se caracterizan por la hipersecreción de insulina con los consecuentes síntomas autonómicos y neuroglucopénicos derivados de la hipoglucemia (1).
A continuación presentamos un caso de insulinoma con una presentación atípica no sólo por los hallazgos diagnósticos sino por sus características anatomo-patológicas.
Una mujer de 42 años sin antecedentes importantes consultó por mareos, temblores y cefalea durante los últimos 14 meses, con evidencia en alguna ocasión de glucemias digitales entre 38 y 55 mg/dl. Las hipoglucemias se presentaban tanto en ayunas como postprandial. Un primer estudio ambulatorio descartó otras causas de hipoglucemia y con la sospecha de hiperinsulinismo se decidió su hospitalización con el fin de iniciar test de ayuno de 72 horas. A las 6 horas de iniciado el test, la paciente presentó hipoglucemia sintomática, con los siguientes resultados de laboratorio: glucosa 36 mg/dl, insulina 2,7 mU/l (3-20 mU/l), péptido C 0,9 (0-3 mg/dl), índice insulina/glucosa 0,075. Presentó niveles bajos de beta-hidroxibutirato y nunca presentó cetonuria.
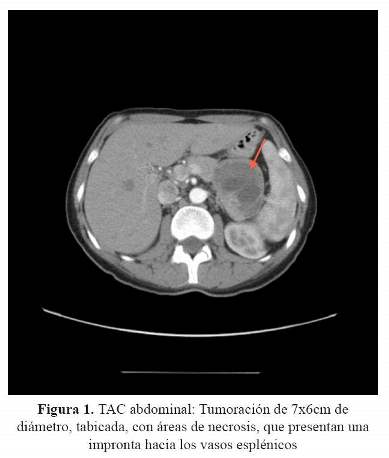
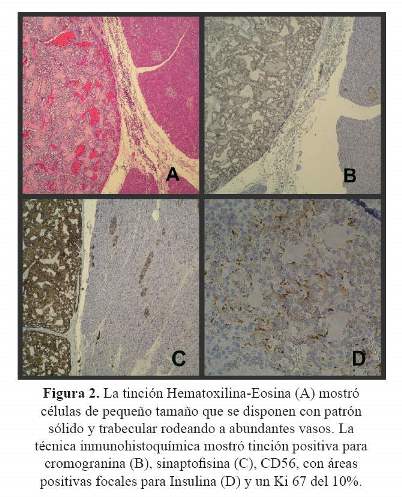
Tras obtener niveles de insulina y péptido C en el límite bajo de la normalidad repetimos el ayuno, obteniéndose resultados similares. El valor de proinsulina fue 20 pg/ml (<10). Después de demostrar la hipoglucemia se realizó un test de glucagon para glucosa, presentando valores basal y a los 10, 20 y 30 minutos de 36, 40, 49 y 52 mg/dl respectivamente. A pesar que los valores de insulina no sugerían claramente hiperinsulinismo, se realizó una TAC toracoabdominopélvico (Figura 1) en la que se observó una tumoración a nivel de la cabeza del páncreas de 7 x 6 cm de diámetro, tabicada, con áreas necróticas. Se decidió la intervención quirúrgica, realizándose pancreatectomía parcial, extirpando la tumoración a nivel de la cabeza del páncreas. El estudio histológico mostró células de pequeño tamaño dispuestas con patrón sólido y trabecular rodeando a abundantes vasos. La inmunohistoquímica mostró tinción positiva para cromogranina, sinaptofisina, CD56, proinsulina, con áreas positivas focales para Insulina y un Ki 67 del 10% (Figura 2). El diagnóstico definitivo fue tumoración neuroendocrina pancreática de tipo insulinoma.
Luego de 3 meses de la intervención quirúrgica, la paciente no presentó nuevos episodios de hipoglucemia, manteniendo glucemias de 80 mg/dl, insulina basal 2,2 mU/l, péptido C 0,8 mg/dl y proinsulina 4 pg/ml. No se halló evidencia de metástasis en el PET-TAC ni en octreoscan y la paciente se mantiene asintomática tras 3 años de seguimiento.
El diagnóstico de elección para demostrar la presencia de un insulinoma está basado en la triada de Whipple durante un test de ayuno de 72 horas supervisado (2), con la presencia de síntomas de hipoglucemia, niveles bajos de glucosa plasmática y la desaparición de los síntomas tras la corrección de la hipoglucemia. La falta de supresión de la insulina en presencia de hipoglucemia orienta hacia hiperinsulinismo. Así, un aumento de la insulina mayor de 6 mU/l, con una disminución de la glucemia por debajo de 45 mg/dl es el mejor criterio para diagnosticar hiperinsulinismo endógeno, alcanzando una sensibilidad y especificidad del 100% (3,4). A su vez una elevación del péptido C mayor a 0,6 mg/dl hace sospechar el diagnóstico de insulinoma, y podría tener una mayor precisión que los niveles de insulina (5).
Existen casos similares en el que los niveles de insulina están por debajo del umbral diagnóstico, pero con evidencia de una secreción predominantemente de proinsulina (6,7). Los niveles de insulina se ven influenciados por el tipo de ensayo utilizado (anticuerpos policlonales o monoclonales). En nuestro caso, para medir la insulina se utilizó un inmunoensayo de quimioluminiscencia de partículas paramagnéticas utilizando anticuerpos monoclonales por lo que tal vez el límite inferior para la detección de hiperinsulinismo debió haber sido menor al habitual > 6 mU/l como lo hemos referido anteriormente. Dicho inmunoensayo presentó 2,6% de reactividad cruzada con la proinsulina. El predominio de proinsulina frente a la positividad focal para la insulina en la inmunohistoquímica orienta sin embargo a la hipersecreción de proinsulina.
Los insulinomas se suelen diagnosticar con un tamaño medio de 1,5 cm, el 24-30% son menores de 1 cm y el 4% aproximadamente son mayores de 3 cm (2,8,9). La incidencia de tumores malignos es menor del 10% y un mayor tamaño se ha asociado a un comportamiento (1,2). Según los criterios clásicos de la OMS, un insulinoma se considera maligno según la presencia de metástasis, el grado de invasión, el tamaño tumoral, el porcentaje de mitosis, el índice proliferativo y la invasión vascular. Nuestro caso presentó un tamaño de 7 cm y un ki-67 del 10%, ambos sugestivos de malignidad, pero el comportamiento clínico ha sido favorable. Por ello, la mayoría de autores siguen considerando la existencia de metástasis por lo general como la única característica definitoria de malignidad (10).
Para concluir, los niveles no aumentados de insulina en una hipoglucemia sospechosa de hiperinsulinismo endógeno obligan a la determinación de proinsulina. Nuestro caso muestra además hallazgos atípicos de insulinoma como el tamaño, la positividad focal para insulina y un Ki-67 elevado, que obligan al estrecho seguimiento clínico de esta paciente pero no son definitorias de malignidad.
Declaración de financiamiento y de conflictos de interés:
Los autores declaran no haber recibido financiamiento como apoyo económico, subvención, donación de equipos o aporte de medicamentos y otro tipo de apoyo. Asimismo, declaran que no existe ningún posible conflicto de intereses del autor o autores, sean estos de orden económico, institucional, laboral o personal.
REFERENCIAS BIBLIOGRÁFICAS
1. González-Palacios JF. Tumores endocrinos pancreáticos. Rev Esp Patol. 2003; 36 (4): 405-412. [ Links ]
2. Vaidakis D, Karoubalis J, Pappa T, Piaditis G, Zografos GN. Pancreatic insulinoma: current issues and trends. Hepatobiliary Pancreat Dis Int. 2010; 9 (3): 234-241. [ Links ]
3. Van Bon AC, Benhadi N, Endert E, Fliers E, Wiersinga WM. Evaluation of endocrine tests. d: the prolonged fasting test for insulinoma. The Netherlands Journal of Medicine. 2009; 67 (7): 274-278. [ Links ]
4. Vezzosi D, Bennet A, Fauvel J, Caron P. Insulin, C-peptide and proinsulin for the biochemical diagnosis of hypoglycaemia related to endogenous hyperinsulinism. Eur J Endocrinol. 2007; 157 (5):693. [ Links ]
5. Oberheim NA, Kim A, Farkas RL, et al. Giant Pancreatic Tumor With Clinical Characteristics of Insulinoma but without Common Pathologic Features. Endocr Pract. 2011; 17 (2): 12-16 [ Links ]
6. Coelho C, Druce MR, Grossman AB. Diagnosis of insulinoma in a patient with hypoglycemia without obvious hyperinsulinemia. Nat Rev Endocrinol. 2009; 5: 628-631. [ Links ]
7. Vezzosi D, Bennet A, Fauvel J, et al. Insulin levels measured with an insulin-specific assay in patients with fasting hypoglycemia related to endogenous hyperinsulinism. Eur J Endocrinol. 2003; 149, 413- 419. [ Links ]
8. Mittendorf EA, Liu YC, McHenry CR. Giant insulinoma: case report and review of the literature. J Clin Endocrinol Metab. 2005;90:575-580. [ Links ]
9. Nikfarjam M, Warshaw AL, Axelrod L, et al. Improved contemporary surgical management of insulinomas: a 25-year experience at the Massachusetts General Hospital. Ann Surg. 2008; 247:165-172. [ Links ]
10. Chia CW, Saudek CD. The diagnosis of fasting hypoglycemia due to an islet-cell tumor obscured by a highly specific insulin assay. J Clin Endocrinol Metab. 2003; 88, 1464-1467. [ Links ]
Correspondencia:
Giovanna Llerena García
Servicio de Medicina Interna
Consorcio Hospital General Universitario de Valencia
Av. Tres Cruces 2
46014 Valencia, España.
Teléfono: 961972000
Correo electrónico: giollerenag@me.com
Recibido: 22/07/2013