Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Medica Herediana
versión impresa ISSN 1018-130X
Rev Med Hered vol.25 no.3 Lima jul. 2014
Gran Ronda de Medicina Interna y Especialidades del Hospital Nacional Cayetano Heredia / Caso clínico 03-2014. Mujer de 52 años con cefalea, lesión facial y compromiso pulmonar
Grand Round of Internal Medicine and Specialties at the Cayetano Heredia Hospital / Clinical Case 03-2014. 52 year old women with headache, facial lesion and lung involvement
Editor de sección: Dr. Sergio Vásquez Kunze.
Editores asociados: Dr. Héctor Sosa Valle, Dr. Leslie Soto Arquiñigo, Dra. Elena Zelaya Arteaga.
Oscar Vallejos1,a, Haline Torres1,a, Elena Zelaya1,b, Sergio Vásquez1,b, Francisco Bravo2,b, Hermes Tejada3,b, Alejandro Escalaya4,b
1 Servicio de Medicina Interna. Dpto. de Medicina, Hospital Nacional Cayetano Heredia. Lima, Perú.
2 Servicio de Dermatología. Dpto. de Enfermedades Infecciosas y Tropicales, Hospital Nacional Cayetano Heredia. Lima, Perú.
3 Servicio de Oncología. Dpto. de Medicina, Hospital Nacional Cayetano Heredia. Lima, Perú.
4 Servicio de Neurología. Dpto. de Medicina, Hospital Nacional Cayetano Heredia. Lima, Perú.
a Médico Residente de 3er año de Medicina Interna ; b Médico asistente
CASO CLÍNICO
Dr. Oscar Vallejos y Dra. Haline Torres
Mujer de 52 años natural y procedente de Lima que cuatro meses antes del ingreso presentó cefalea opresiva holocraneana, sin irradiación y de moderada intensidad. Tenía el antecedente de diagnóstico de cáncer de mama estadio IIIB 8 años antes en un centro oncológico, le realizaron mastectomía y recibió quimioterapia, radioterapia y anastrazole en forma continua. Había sido controlada regularmente cada 6 meses sin evidencia de recidiva de la enfermedad.
Fue evaluada por su oncólogo por la cefalea quien la envió a neurología en su misma institución, donde se le encontró en el fondo de ojo dilatación venosa bilateral y ausencia del pulso venoso, y el resto del examen no contributorio. Por estos hallazgos se sospechó compromiso del sistema nervioso central por la enfermedad de fondo, indicándosele una resonancia magnética nuclear (RMN) con gadolinio (Figura 1), en la que se evidenció captación leptomeningea difusa. Por ello se le realizó punción lumbar cuyos resultados se muestran en la tabla 1.
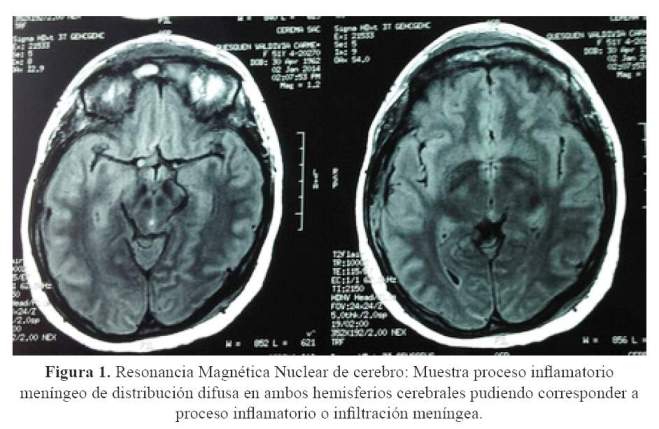
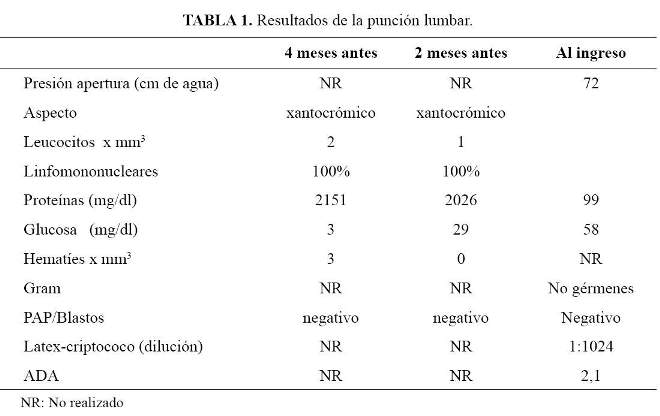
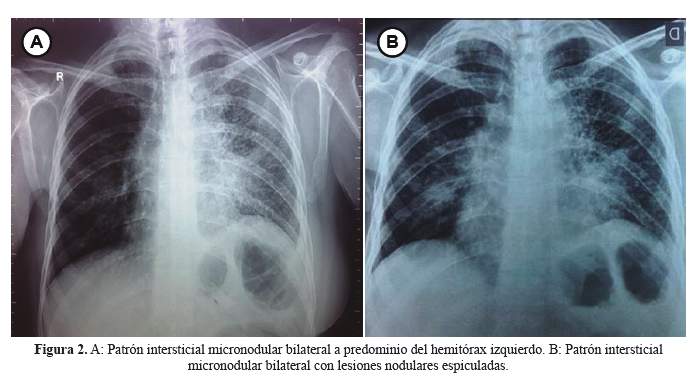
Tres meses antes del ingreso persistía la cefalea y se agregaron náuseas y vómitos; al examen se encontró borramiento del borde de la papila oftálmica izquierda, planteándose el diagnóstico de infiltración leptomeningea, recibiendo dexametasona y analgésicos opioides. Dos meses antes del ingreso se añadieron dolor fronto-orbitario, alteraciones visuales, dificultad para la deambulación con disminución de la fuerza en la pierna derecha y tos; al examen físico se encontró signo de mapache, edema de la región frontal facial de coloración violácea con dilataciones venosas y dolor a la palpación. En el examen de tórax se encontró disminución del murmullo vesicular en hemitórax izquierdo; se le realizó una radiografía de tórax (Figura 2-A) y una nueva punción lumbar (Tabla 1).
Dado que en los estudios de líquido cefalorraquídeo no se encontraron células neoplásicas y que la enfermedad oncológica estaba aparentemente controlada, se planteó buscar otras etiologías para el compromiso meníngeo; se envió a neurocirugía para una biopsia meníngea, la que no se llegó a realizar.
Veinte días antes del ingreso dado el componente cutáneo y la enfermedad de fondo se planteó descartar dermatomiositis e inició prednisona 60 mg/día. Cinco días antes del ingreso evidenció dificultad a la apertura y movimiento ocular, extensión de la lesión facial a tabique nasal y mayor cefalea, siendo derivada a nuestro hospital para ampliar estudios.
En las funciones biológicas tenía hiporexia, sed conservada, deposiciones una vez por día de características normales, orina sin alteraciones y pérdida de peso de aproximadamente 15 kilos en los últimos 4 meses.
Tenía antecedente de diagnóstico de lupus discoide hace 11 años, por el cual recibió tratamiento con cloroquina por 2 años; cáncer de mama derecha de tipo carcinoma ductal infiltrante con receptores de estrógeno (RE), progesterona (RP) y C-ERB B2 positivos, y ganglios axilares con enfermedad metastásica. Recibió quimioterapia neoadyuvante en base a antraciclinicos y taxanos, posteriormente le realizaron mastectomía radical continuando con terapia de mantenimiento en base a tamoxifeno, que fue descontinuado por toxicidad hepática, continuando con anastrazole. Negaba historia de diabetes mellitus, hipertensión arterial, fiebre tifoidea, fiebre Malta, hepatitis B o C y transfusiones previas. No consumía
La revisión anamnésica de sistemas y aparatos no aportó otros hallazgos.
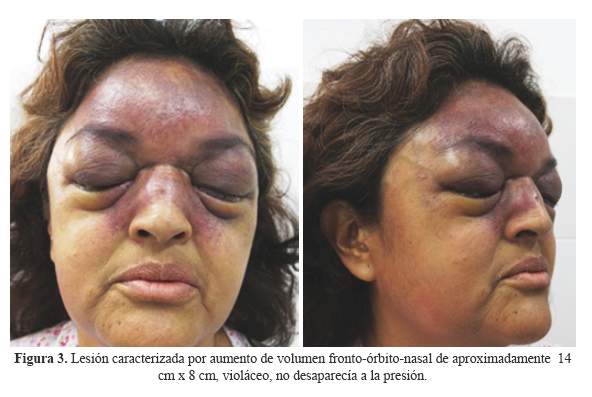
En el examen físico a la admisión su presión arterial fue 110/90 mm Hg en ambos brazos, pulso 100 latidos por minuto, frecuencia respiratoria 20 por minuto y temperatura de 37°C. Lucía en regular estado general. La piel era húmeda, caliente, con palidez leve y sin ictericia, aumento de volumen en la región frontal orbital y nasal tipo placa de 14x8 cm de coloración violácea, que no desaparecía a la presión. Había edema de tabique nasal y palpebral que impedía la apertura ocular (Figura 3). Se evidenció muguet oral. No se palpaban adenopatías.
En pulmones el murmullo vesicular estaba disminuido en el hemitórax izquierdo; no se palpaban tumoraciones en la mama izquierda y tenía una cicatriz en la región pectoral derecha post mastectomía. El examen cardiovascular y de abdomen fue normal.
En los exámenes de laboratorio se encontró anemia (hemoglobina 11,3 g/dl), normocítica y normocrómica, leucocitos 11 420 /mm3 con distribución normal y plaquetas 204 000 /mm3, velocidad de sedimentación 74 mm/h, INR 1,1; glucosa 103 mg/dl, TGO 78 U/L, TGP 41 U/L, aldolasa 17 UI/L, CPK 34 U/L, fosfatasa alcalina 75 UI/L, bilirrubinas totales 1,3 mg/dl con bilirrubina indirecta 0,4 mg/dl, proteínas totales 6,8 g/dl, albumina 3,2 g/dl, urea 39 mg/dl, creatinina 0,6 mg/dl y electrolitos dentro de límites normales. Se solicitó una radiografía de tórax que se muestra en la figura 2-B.
La serología para hepatitis B y C, VIH, HTLV 1 y 2 y aglutinaciones para tifoidea y Brucella, fue no reactiva. ANA 1/320 patrón nucleolar, anti-DNA, C3, C4 y anti-Smith fueron normales. Cinco muestras de BK en esputo fueron negativas y el PPD resultó 0 mm.
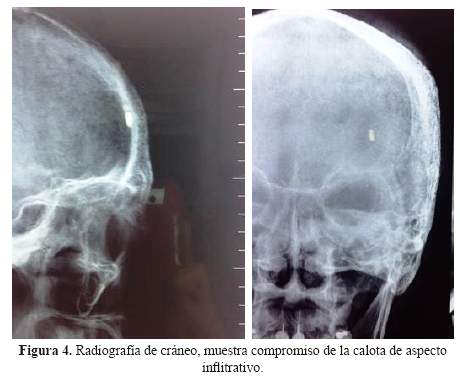
Se solicitó una radiografía de cráneo en la que se evidenció compromiso marcado de la calota a nivel frontal, compatible con probable infiltración neoplásica (Figura 4). La tomografía de macizo facial, mostró compromiso óseo destructivo infiltrante de la región frontal que comprometía también los senos paranasales; además, hallazgos de sinusitis crónica.
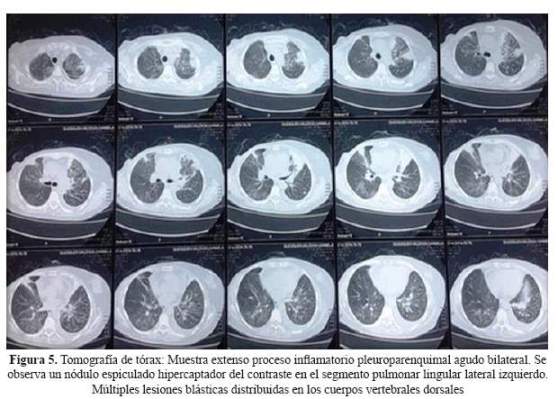
La tomografía de tórax mostró una extensa lesión pleuroparenquimal bilateral y un nódulo espiculado e hipercaptador de contraste en el segmento pulmonar lingular lateral izquierdo (Figura 5).
Se realizó una nueva punción lumbar (Tabla 1), encontrándose látex para Criptococo en líquido cefalorraquídeo (LCR) positivo 1/1024, que motivó el inicio de tratamiento con anfotericina endovenosa y fluconazol. Tres días después presentó distress respiratorio requiriendo terapia con oxígeno; se le realizó una nueva radiografía de tórax la que evidenció compromiso pulmonar bilateral extenso tipo algodonoso, por el que se inició cobertura antibiótica de amplio espectro. Concomitantemente presentó marcado trastorno del sensorio, procediéndose a intubación endotraqueal e ingreso a la unidad de cuidados intensivos (UCI) para manejo ventilatorio. Se realizó una biopsia de la lesión violácea de la región fronto orbitario.
DISCUSIÓN
En este momento se realizó una discusión clínica con la participación de las especialidades de Medicina Interna, Dermatología, Oncología, y Neurología.
Dra. Elena Zelaya Arteaga (Medicina Interna)
La paciente es una mujer de mediana edad que ingresa por una cefalea crónica con signos de alarma entre los cuáles podemos mencionar la edad de inicio después de los 50 años, signos neurológicos expresados por edema de papila y déficit motor, compromiso sistémico (pérdida de peso marcada) y el antecedente del cáncer de mama (1). Atendida primero en una institución oncológica se procedió como corresponde a estudios de imágenes con RMN cerebral con gadolinio mostrando captación leptomeníngea difusa debiendo plantearse infiltración meníngea del cáncer de mama o una infección meníngea.
La paciente fue sometida a tres estudios parciales de LCR. Con respecto a este importante método diagnóstico debo mencionar que se debe aprovechar este procedimiento para obtener toda la información necesaria para confirmar los diagnósticos presuntivos, como la presión de apertura encontrada elevada en el tercer examen; la xantocromía de dos exámenes, en ausencia de hematíes podría interpretarse por el alto nivel de proteínas, y los resultados citológicos negativos. Con estos hallazgos debieron buscarse causas infecciosas del sistema nervioso central (SNC), que en la tercera muestra dio títulos altos de látex para criptococo, planteándose por ello criptococosis meníngea (2).
El compromiso facial progresivo, cuya lesión comprometía desde la piel hasta estructuras del macizo facial, en un inicio pudieron ser interpretadas como manifestaciones dérmicas de enfermedades del colágeno como paniculitis lúpica o heliotropo, pero con la evidencia tomográfica de destrucción ósea se planteó como posibilidades diagnósticas, angiosarcoma, linfoma cutáneo, infiltración del cáncer de mama y más alejado compromiso por criptococo.
Con relación al compromiso respiratorio, la paciente presentaba síntomas y signos pleuroparenquimales con un patrón radiológico retículo nodular y engrosamiento pleural apical bilateral. La tomografía espiral multicorte (TEM) de tórax mostró una extensa lesión pleuroparenquimal bilateral y un nódulo espiculado hipercaptador de contraste en el segmento pulmonar lingular lateral izquierdo. En el contexto de la paciente las posibilidades diagnósticas fueron metástasis del cáncer de mama, que se encuentra en cifras cercanas al 70% y enfermedades infecciosas como tuberculosis y micosis, por lo que se planteó realizar un estudio citológico de esputo seriado, búsqueda de infecciones pulmonares en esputo y fibrobroncoscopía como está recomendado (3).
Dr. Hermes Tejada (Oncología)
Las mujeres que sufrieron de cáncer de mama como antecedente tienen de dos a seis veces más riesgo de padecer una segunda neoplasia.
Las pacientes como en el presente caso tienen cáncer de mama estadio clínico (EC) III-B son considerados portadores de enfermedad localmente avanzada y siendo RE (+), RP (+) y C-ERB B2 (+) son catalogados triple positivos y el tratamiento estándar consiste en neoadyuvancia en base a 4 cursos con esquema ciclofosfamida y doxorrubicina, seguido de paclitaxel semanal concomitante con trastuzumab semanal por 12 cursos. Luego se realiza mastectomía radical con vaciamiento de ganglios axilares.
Luego se debe evaluar la pieza operatoria para valorar la respuesta patológica a la quimioterapia como factor pronóstico y se prosigue con adyuvancia en base a trastuzumab asociado a radioterapia (control local); al término de la radioterapia se continúa con trastuzumab por un año más y hormonoterapia en base a anastrozol por un periodo de 10 años. Desde la aparición de la terapia blanco (trastuzumab) en adyuvancia las recurrencia disminuyeron en 50% y en términos absolutos mejoro la sobrevida libre de enfermedad entre 8 y 11%; en neoadyuvancia la respuesta patológica se da entre 22% y 70% (4). La paciente no recibió trastuzamab debido al elevado costo perdiendo el beneficio descrito.
En cuanto a la recidiva o recurrencias a los 8 años con el antecedente de cáncer de mama hay que tener claro los siguientes conceptos: cuando hablamos de enfermedad no metastásica (estadios clínicos del I al III) no se habla de sobrevida global si no de sobrevida libre de enfermedad, a diferencia de la enfermedad metastásica (como el estadio clínico IV) en la que se habla de sobrevida global; en el presente caso para los estadios clínicos III se da entre el 35% y 70% a los cinco 5 años la sobrevida libre de enfermedad (5). Estos intervalos tan amplios se deben a que la clasificación TNM que clasifica en EC II o III no considera la biología del tumor.
Las metástasis cerebrales de cáncer de mama son supratentoriales en el 85% y de 10% a 15% son en el cerebelo. Solo el 3% ocurre en la leptomeninge; esta última origina hipertensión endocraneana y puede dar clínica focal, radicular o esfinteriana. El diagnóstico es por resonancia magnética y citología de líquido cefalorraquídeo.
Con relación a la carcinomatosis linfangítica pulmonar o linfangitis carcinomatosa, esta se debe a una diseminación linfática intrapulmonar de las células neoplásicas manifestándose como un edema intersticial que se hace cada vez más grueso hasta que evoluciona hasta una condensación alveolar. Las principales neoplasias son el cáncer de mama y el cáncer gástrico. El diagnóstico se hace con tomografía de tórax.
Las metástasis cutáneas de tumores sólidos son muy raras y consisten en un compromiso de la dermis.
Dr. Alejandro Escalaya (Neurología)
El cuadro de cefalea crónica asociado a hipertensión intracranial y signos meníngeos sugieren el diagnóstico de meningitis crónica. El compromiso neoplásico de las leptomenínges se encuentra en el diagnóstico diferencial de meningitis crónica (6). Además, el cáncer de mama es el tumor sólido más frecuente asociado a metástasis leptomeníngea (7). Por otro lado, las infecciones del sistema nervioso central, incluyendo las meningitis infecciosas, causan significativa morbimortalidad en pacientes con cáncer, y sus manifestaciones podrían simular recurrencia neoplásica (8). De este modo, ambas condiciones, carcinomatosis leptomeníngea y meningitis infecciosas, son potenciales explicaciones para el cuadro clínico de la paciente, lo cual implica realizar investigaciones oportunas para el descarte de ambos escenarios.
El diagnóstico de carcinomatosis meníngea es hecho por examen clínico, RMN con gadolinio y análisis de LCR (9). La sensibilidad de la RMN para el diagnóstico de carcinomatosis meníngea varía de 76 a 100%. La RMN debería ser del neuroeje completo (cerebral y cordón espinal), y típicamente revela captación de contraste de los surcos cerebrales, las folias cerebelares, las cisternas basales y la cauda equina, aunque estos hallazgos no son patognomónicos. El estudio de LCR revela generalmente presión de apertura elevada, pleocitosis, proteinorraquia e hipoglucorraquia. La citología positiva en LCR es patognomónica para metástasis leptomeningea, pero su sensibilidad es limitada (71% para una muestra inicial, 86% después de dos muestras y 90% después de tres muestras). De esta forma, ni la citología en LCR o la RMN son adecuadamente sensibles para el diagnóstico de todos los casos de metástasis leptomeníngea. Por otra parte, el diagnóstico diferencial de meningitis crónica infecciosa debería incluir estudios para especies de criptococo, micobacterias y sífilis. El diagnóstico de criptococosis puede ser hecho por visualización directa, histopatología, cultivo, o detección de antígeno criptococo en suero y LCR (10). La detección de antígeno capsular es la herramienta diagnóstica más confiable para criptococosis y puede ser hecha en LCR por pruebas de aglutinación látex con una sensibilidad del 93 a 100% y una especificidad del 93 a 98%.
Los estudios diagnósticos del paciente revelan realce leptomeníngeo, hipertensión intracranial, citología en LCR negativa para neoplasia luego de tres muestras y altos títulos de aglutinación látex para antígeno Criptococo, de tal modo, y por lo expuesto previamente, se establece el diagnóstico de meningitis crónica criptocócica en el contexto de cáncer de mama. Sin embargo, es posible tener el diagnóstico concomitante de carcinomatosis meníngea, para lo cual hubiera requerido la biopsia meníngea de alguna de las lesiones captadoras de contraste para su descarte definitivo.
El tratamiento integral de pacientes con meningitis criptocócica combina medicación antifúngica y el manejo agresivo de la hipertensión intracranial (10,11). La terapia antifúngica involucra una etapa de inducción de 2 semanas (anfotericina B 0,7 - 1mg/Kg/d, más flucitosina 100 mg/Kg/d), una terapia de consolidación de 8 semanas (Fluconazol 400 mg/d), seguido de una etapa de mantenimiento (fluconazol 200 mg/d). Los pacientes que tienen presión de apertura de LCR ≥ 25 cm de agua deberían someterse a punción lumbar diaria hasta que la presión de LCR haya normalizado de manera sostenida. La colocación de un drenaje lumbar o una ventriculostomía pueden servir como una medida temporal para controlar la hipertensión intracranial. La instauración oportuna del tratamiento en meningitis criptocócia es crítico para la sobrevida, lo que refleja, nuevamente, la importancia del diagnóstico precoz en todo paciente con sospecha de meningitis crónica.
Dr. Francisco Bravo Puccio (Dermatología)
El cuadro clínico podría definirse como una placa edematosa infiltrante de color violáceo en región frontal que se extendía a los párpados y a la pirámide nasal.
Desde el punto de vista clínico, la combinación de proceso infiltrativo y color violáceo hace pensar inmediatamente en procesos neoplásicos tipo angiosarcoma o sarcoma de Kaposi. Otros procesos neoplásicos infiltrativos que vienen a la mente son linfomas de origen T, como el linfoma T-NK o el linfoma tipo Hidroa Vacciniforme, aunque tienden a ser más destructivos.
Se describen con frecuencia procesos metastásicos que comprometen regiones palpebrales, incluyendo adenocarcinoma y neuroblastoma, aunque de forma más limitada, con un compromiso unilateral. Las clásicas metástasis cutáneas son lesiones papulares nodulares o tumorales en cuero cabelludo, extremidades, siendo la morfología de tipo placa infiltrante bastante inusual.
Entre los procesos infecciosos con especial predilección por la región afectada en nuestra paciente están las infecciones micóticas como la rinoentomophtoromycosis y en un contexto clínico diferente la mucormicosis.
DIAGNÓSTICO PATOLÓGICO
Dr. Francisco Bravo Puccio
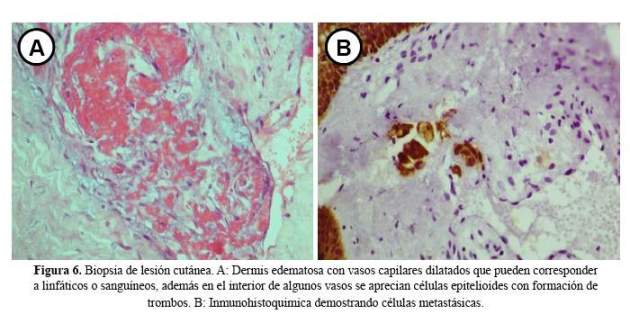
Se recibió una muestra de la biopsia de piel, la cual mostró epidermis normal, dermis edematosa con vasos capilares dilatados que podían corresponder a linfáticos o sanguíneos, además en el interior de algunos vasos se apreciaron células epitelioides con formación de trombos (Figura 6). Las posibilidades incluían metástasis intravascular intralinfática de cáncer de mama e histiocitosis infralinfática. Las tinciones de inmunohistoquimica confirmaron la naturaleza metastásica de los trombos descritos
EVOLUCIÓN
La paciente persistió en ventilación mecánica, recibió antibióticos de amplio espectro y anfotericina, sin mejoría clínica. Evaluada por el servicio de neumología quienes sugirieron iniciar tratamiento antituberculoso y se plantea la posibilidad de realizar fibrobroncoscopía para toma de muestra pensando en criptococosis diseminada, tuberculosis o compromiso neoplásico diseminado; sin embargo, la paciente evolucionó de manera tórpida falleciendo 2 días después.
COMENTARIOS
Dr. Francisco Bravo
Esta morfología de proceso metastásico tan particular ha sido descrita bajo el nombre de carcinoma telangiectática o carcinoma telangiectoide, y aunque los reportes originales ubicaban al proceso a nivel torácico, en la vecindad de la cicatriz operatoria, existen casos de ubicación idéntica a la de nuestra paciente. La morfología es la de pápulas, nódulos o placas, de color purpúrico, que representan infiltración intravascular o intralinfática por el proceso neoplásico metastásico (12,13).
Dr. Hermes Tejada
Este paciente con el diagnóstico de cáncer de mama con enfermedad localmente avanzada recibió un tratamiento estándar en base a cirugía y quimioterapia pero sin trastuzumab, tenía un alto riesgo de recurrencia.
Presentó luego de 8 años una enfermedad recurrente masiva a nivel pulmonar, ósea y cutánea asociada a un proceso infeccioso debido la inmunosupresión por causa oncológica. En estos casos lo indicado es realizar biopsias para inmunohistoquímica ya que desde 5% a 10% de estas neoplasias de mama se pueden transformar en otro tipo de cáncer de mama como triple negativo. Esto es necesario para la toma de decisión terapéutica ya que si el paciente continuaba siendo triple positivo con expresión C-ERB B2 estaría indicado el inicio de quimioterapia con esquema carboplatino, paclitaxel asociado a trastuzumab por el gran volumen tumoral. Si la paciente se encuentra muy deteriorada puede recibir solo trastuzumab con respuesta hasta de 21% (14).
Dr. Sergio Vasquez Kunze (Medicina Interna)
Una enseñanza importante de este caso es que ante un cuadro de meningitis crónica deben de hacerse todos los exámenes básicos que se han mencionado anteriormente incluyendo tinta china, látex para Criptococo, VDRL, BK, Papanicolaou y cultivos, independientemente de la etiología que se sospecha.
Con respecto al cáncer de mama de la paciente y su patrón inmunohistoquimico cuando se le hizo el diagnóstico hace 8 años, el factor de crecimiento epidérmico humano (HER2) fue informado positivo. Puede prestar a confusión qué se define como positivo. Actualmente se define positivo si la inmunohistoquimica informa HER2 3+ (definida como una tinción intensa de la membrana en más de 30% de las células tumorales). Si es 2+ es considerada equivocal y deben hacerse otros tests, si es 1+/0 negativa. Una hibridización in situ positiva también es considerada diagnóstica (15). En el caso de la paciente se asume que fue HER2 3+ y por eso fue informada positiva. Una definición inmunohistoquimica patológica adecuada es de mucha importancia en estos casos pues el trastuzumab es un anticuerpo monoclonal contra HER2 que ha demostrado mejorar la sobrevida (16).
DIAGNÓSTICO FINAL
Metástasis cutánea de cáncer de mama tipo carcinoma telangiectoide
Criptococosis meníngea
REFERENCIAS BIBLIOGRÁFICAS
1. Dodick DW. Clinical practice. Chronic daily headache. N Engl J Med. 2006; 354:158. [ Links ]
2. Dougherty JM, Roth RM. Cerebral spinal fluid. Emerg Med Clin North Am. 1986; 4:281. [ Links ]
3. Libshitz HI, North LB. Pulmonary metastases. Radiol Clin North Am. 1982; 20:437-451. [ Links ]
4. Lazaridis G, Pentheroudakis G, Pavlidis N Integrating transtuzumab in the neoadjuvant treatment of primary breast cáncer: Accumulating evidence of efficacy, synergy and safety. Crit Rev Oncol Hematol. 2008; 66(1):31-41. [ Links ]
5. Nemoto T, Vana J, Bedwani RN, Baker HW Mc gregor. Management and survival of female breast cáncer: result of a national survey by the American college of surgeons. Cancer. 1980; 45(12):2917-2924. [ Links ]
6. Zunt JR, Baldwin KJ. Chronic and Subacute Meningitis. Continuum Lifelong Learning Neurol. 2012; 18(6): 1290-318. [ Links ]
7. Clarke J, Perez H, Jacks L, et al. Leptomeningeal metastases in the MRI era. Neurology. 2010; 74(18):1449-54. [ Links ]
8. Baldwin KJ, Zivkovic SA, and Lieberman FS. Neurologic Emergencies in Patients Who Have Cancer: Diagnosis and Management. Neurol Clin. 2012; 30: 101-28. [ Links ]
9. Clarke J. Leptomeningeal Metastasis from Systemic Cancer. Continuum Lifelong Learning Neurol. 2012; 18(2): 328-42. [ Links ]
10. Makadzange AT, McHugh G. New Approaches to the Diagnosis and Treatment of Cryptococcal Meningitis. Semin Neurol. 2014; 34: 47-60. [ Links ]
11. Perfect JR, DismukesWE, Dromer F, et al. Clinical practice guidelines for the management of cryptococcal disease: 2010 update by the Infectious Diseases Society of America. Clin Infect Dis. 2010; 50(3): 291–322. [ Links ]
12. Dobson CM, Tagor V, Myint AS, Memon A. Telangiectatic metastatic breast carcinoma in face and scalp mimicking cutaneous angiosarcoma. J Am Acad Dermatol.2003; 48(4):635-6. [ Links ]
13. Marneros AG, Blanco F, Husain S, Silvers DN, Grossman ME. Classification of cutaneous intravascular breast cancer metastases based on immunolabeling for blood and lymph vessels. J Am Acad Dermatol. 2009; 60(4):633-8. [ Links ]
14. Tripathy D, Salmon DJ, Cobleigh M, et al Safety of treatment of metastasic breast cáncer with transtuzumab beyond disease progression. J Clin Oncol. 2004, 22(6): 1063-1070. [ Links ]
15. Wolff AC, Hammond ME, Hicks DG, et al. Recommendations for human epidermal growth factor receptor 2 testing in breast cancer: American Society of Clinical Oncology/College of American Pathologist clinical practice guideline update. J Clin Oncol. 2013; 31(31):3997-4013. [ Links ]
16. Slamon D, Eiermann W, Robert N, et al. Adjuvant Trastuzumab in HER2-Positive Breast Cancer N Engl J Med. 2011; 365:1273-1283. [ Links ]
Aceptado: 07/07/2014














