Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Medica Herediana
versión impresa ISSN 1018-130X
Rev Med Hered vol.26 no.1 Lima ene. 2015
Estrategias de reperfusión usadas en pacientes con síndrome coronario agudo con elevación persistente del segmento ST en un hospital general
Reperfusion strategies in patients with acute coronary syndrome and persistent ST-segment elevation in a general hospital
Luis Borda-Velásquez 1,a, Luis Razzeto-Rubio 1,a, Juan Rey-Mendoza 1,a, Félix Medina 1,b,2,c, Wilfredo Mormontoy3,d.
1 Facultad de Medicina Alberto Hurtado, Universidad Peruana Cayetano Heredia. Lima, Perú.
2 Servicio de Cardiología, Hospital Nacional Cayetano Heredia. Lima, Perú.
3 Departamento de Estadística, Facultad de Ciencias y Filosofía, Universidad Peruana Cayetano Heredia. Lima, Perú.
a Estudiante;b Profesor auxiliar ;c Médico Cardiólogo; d Magister en Salud Pública
RESUMEN
Objetivos: Conocer las estrategias de reperfusión en pacientes con síndrome coronario agudo ST elevado (SCASTE) atendidos en el departamento de emergencia de un hospital general, y determinar el tiempo para realizar dichas estrategias a través de los tiempos puerta–aguja (P–A), puerta–balón (P–B), electrocardiograma (ECG) y total de isquemia. Material y métodos: Estudio retrospectivo transversal en pacientes con diagnóstico de SCASTE en el Hospital Nacional Cayetano Heredia (HNCH) desde el 1° de enero de 2011 al 31 de enero de 2013. Se registraron las características demográficas y clínicas, tiempos de reperfusión miocárdica, de síntomas, para toma de ECG. Los factores asociados fueron analizados por análisis bivariado. Resultados: Cuarenta y cinco pacientes fueron elegibles. La edad media fue 60,5 ± 10,98 años, 88,8% fueron varones. El tiempo medio de hospitalización fue 9,79 ± 10,36 días. Se encontró obesidad (IMC ≥ 30) en 61,3%; hipertensión en 40,9%: tabaquismo en 43,1%; y diabetes mellitus II (DM II) en 25%. El tiempo medio P–A de 57 ± 54,1 minutos; en 28,1% se administró el agente trombolítico antes de los 30 minutos. Angioplastia fue realizada en un paciente con un tiempo P–B de 440 minutos. El tiempo total de isquemia (TTI) medio fue 244 ± 143,9 minutos. Conclusiones: Las estrategias de reperfusión fueron usadas en 71,1% de pacientes, siendo trombólisis la más usada; sin embargo, el tiempo P–A se encontró fuera del rango óptimo.
PALABRAS CLAVE: Síndrome coronario agudo, reperfusión, terapia trombolítica, angioplastia. (Fuente: DeCS, BIREME).
SUMMARY
Objectives: To get insight into the reperfusion strategies used in a general hospital among patients with acute coronary syndrome and persistent ST-segment elevation (ACSSTE), and to determine times to door to needle (TDN) and time to door to balloon (TDB), time to EKG and total ischemic time (TIT). Methods: Cross-sectional study in patients with ACSSTE attended at Hospital Nacional Cayetano Heredia from January 1st, 2011 to January 31st, 2013. Variables were analyzed in a bivariate analysis. Results: Forty-five patients were included; mean age was 60,5 ± 10,98 years, 88,8% were males. Mean hospitalization time was 9,79 ± 10,36 days. Obesity was found in 61,3%; blood hypertension in 40,9%; smoking in 43,1%; and type II diabetes mellitus in 25%. Mean TDN was 57 ± 54,1 minutes; in 28,1% of cases a thrombolytic agent was used before 30 minutes. Angioplasty was performed with a TDB of 440 minutes. Mean TIT was 244 ± 143,9 minutes. Conclusions: Reperfusion strategies were used in 71,1% of patients, being thrombolysis the most frequently used. However, TDN was out of optimal accepted ranges.
KEY WORDS: Acute Coronary Syndrome, reperfusion, thrombolytic therapy, angioplasty. (Source: MeSH, NLM).
INTRODUCCIÓN
En la actualidad, las enfermedades cardiovasculares explican gran parte de las muertes en el mundo; siendo la enfermedad coronaria una de sus manifestaciones más frecuentes. El Sindrome Coronario Agudo (SCA) es la primera causa de muerte en muchos países (1); con mayores tasas de mortalidad en los países desarrollados. Según NHANES (National Health and Nutrition Examination Survey), la prevalencia general de enfermedades coronarias entre 2007 y 2010 fue 6,4% en adultos ≥ 20 años de edad (2). No existen datos nacionales recientes de incidencia, prevalencia, mortalidad del SCA; además los datos obtenidos de guías clínicas extranjeras no son necesariamente extrapolables a nuestra realidad (3).
El sindrome coronario agudo ST elevado (SCASTE) es un sindrome clínico definido por sintomas caracteristicos de isquemia miocardica, en asociacion con la elevación electrocardiográfica (ECG) persistente del segmento ST y subsecuente liberación de biomarcadores de necrosis miocárdica (1,4). Ensayos clinicos han demostrado que la reducción de mortalidad por alguna terapia de reperfusión (trombólisis o Intervencion coronaria percutanea (ICP)) en IMA está relacionada al tiempo entre el inicio de los síntomas y el comienzo de tratamiento, siendo de vital importancia la primera hora (hora dorada) (1,2,5,6). El primer contacto médico (PCM) descrito en la guía para el manejo de SCASTE, documenta el tiempo empleado en instalar alguna estrategia de reperfusión. En nuestro estudio se consideró el momento en el cual el paciente llega a la puerta de la Emergencia, con la ficha de atención del hospital.
Los hospitales que atienden este tipo de emergencia médica se dividen según cuenten o no con la infraestructura necesaria para proceder con el intervencionismo coronario percutáneo primario (ICP primario). Segun AHA/ACC 2013; si el paciente acude al hospital con menos de 3 horas de haber iniciado la sintomatología, y si este no cuenta con ICP primario, debe ofrecerse terapia trombolítica de inmediato; en la medida que no existan contraindicaciones y que se inicie su administración dentro de los 30 minutos siguientes al diagnóstico establecido. Se justifica el traslado del paciente a un nosocomio con ICP primario, siempre y cuando el tiempo invertido sea < 90 minutos hasta llegar a la arteria culpable (1). Además el tiempo total de isquemia (TTI), definido como tiempo desde el inicio de síntomas hasta la realización de alguna estrategia de reperfusión miocárdica, no debe ser mayor de 12 horas (1,2). El intervalo de tiempo puerta-aguja (P–A) y puerta-balón (P–B) incluye 3 componentes claves: tiempo puerta-ECG, tiempo ECG – sala de hemodinamica y sala de hemodinamica hasta la realizacion del procedimiento.
En nuestro país, el Registro Nacional de infarto agudo al miocardio (RENIMA) realizado en el 2006 mostró que el 53,1% de los pacientes fueron diagnosticados de SCASTE. El 14,1% recibieron trombólisis mientras que el 11,9% recibieron ICP primario con o sin colocación de stent. Sin embargo, los porcentajes variaron según la región; así por ejemplo, ICP primario se brindó en el 16,4% y 0,7% , en Lima e interior del país, respectivamente (3).
Por todo lo expuesto, se realizó el cuyo objetivo fue conocer las estrategias de reperfusión en pacientes con síndrome coronario agudo ST elevado atendidos en el departamento de emergencia de un hospital general y determinar los tiempos P-A/P-B.
MATERIAL Y MÉTODOS
Estudio descriptivo retrospectivo transversal que se realizó en pacientes con diagnóstico de SCASTE admitidos en el Departamento de Emergencia del Hospital Nacional Cayetano Heredia desde el 1° de enero del 2011 al 31 de enero del 2013; de acuerdo a los recientes criterios diagnósticos establecidos por AHA/ACC 2013 (1,2).
Los criterios de inclusión fueron: edad ≥ 18 años y cumplir con los criterios diagnósticos de SCASTE (AHA/ACC). Fueron excluidos los pacientes con historias clínicas incompletas, que no contabas con ECG de ingreso y portadores de marcapasos.
Los datos fueron obtenidos de las historias clínicas. Los datos epidemiológicos, criterios diagnósticos, factores de riesgo, estrategia de reperfusión usada, tratamiento farmacológico, tiempo P – A/P – B se registraron en fichas de recolección.
Se consideraron variables cualitativas como género, distrito, ocupación, sintomatología al ingreso, tipos de medicación usada antes del ingreso, lectura del ECG y medicación recibida durante la hospitalización, presencia o no de factores de riesgo para SCA: hipertensión arterial, dislipidemia, diabetes, tabaquismo, obesidad y antecedentes familiares de SCA. Las variables cuantitativas consideradas fueron: edad, tiempos de reperfusión, tiempo de sintomatología antes de llegar al hospital, tiempo puerta-ECG, tiempo P – A, tiempo P – B, tiempo total de isquemia, fracción de eyección.
Se elaboró una base de datos en el programa Microsoft Excel 2010. Luego, se procesaron los datos mediante STATA versión 10.0; realizándose un análisis bivariado y así obtener asociación entre dichas variables y tiempo de reperfusión o trombólisis exitosa.
El estudio tuvo autorización del HNCH así como de los comités de ética del HNCH y Universidad Peruana Cayetano Heredia (UPCH). Los datos fueron analizados por los investigadores principales, guardando la confidencialidad en cada caso.
RESULTADOS
Se revisaron historias clínicas de 92 pacientes; 30 no cumplieron con los criterios de inclusión, en 12 no se encontraron las historias, 5 no tenían los datos necesarios para la evaluación posterior. Se incluyeron en el estudio 45 pacientes. La media de la edad fue 60,5 ± 10,9 años. La distribución por grupos etarios fue: 6,7% menores de 40 años, 33,3%, entre 41-59 años, y 60% mayores de 60 años. El 88,8% fue varón. La tabla 1 muestra la distribución de los factores de riesgo en los pacientes estudiados, condiciones médicas asociadas.
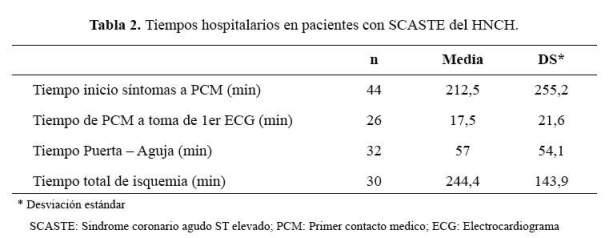
La media del tiempo desde el inicio de los síntomas del SCASTE hasta el primer contacto médico (PCM) fue 212,5 ± 255,2 minutos; sin embargo, 63,6% acudieron antes de las 3 horas, 31,8% entre las 3-12 horas, y 4,5% luego de las 12 horas (Tabla 2).
Solo en 26/45 pacientes se pudo determinar el tiempo transcurrido hasta obtener el ECG al ingreso, la media del tiempo puerta – ECG fue 17,5 ± 21,6 minutos; en la mitad se logró en menos de 10 minutos, en el 30,7% se entre los 10-30 minutos, y en el 19,2% después de los 30 minutos.
Se realizó alguna estrategia de reperfusión en 32 (71.7%) pacientes antes de las 24 horas; en 31 (96.9%) se le administró terapia trombolítica, en 30 se empleó alteplase, y en 1 estreptoquinasa. Sólo un paciente fue trasladado a una clínica privada para ICP primaria, en quien además se colocó un stent metálico (2,2%). en los 13 pacientes a quienes no se les realizo estrategias de reperfusión, en 2 (4,4%) se realizó angiografía diagnostica, 48 horas después del episodio agudo.
La media del tiempo puerta – aguja fue 57 ± 54,1 minutos, en 9/32 (28%) dentro de los primeros 30 minutos. El tiempo puerta – balón de ICP primaria, en el único caso, fue 440 minutos. La media del tiempo total de isquemia de los pacientes sometidos a alguna estrategia de reperfusión (solo disponible en 30 pacientes) fue 244,4 ± 143,9 minutos. Sólo en el 3,3% fue antes de los 60 minutos (¨hora dorada¨), 26,6% entre 1 y 3 horas, en 50% entre 3 y 6 horas, y en 20% después de las 6 horas.
El resultado de la terapia trombolítica fue exitoso en 33,3 %; solo un paciente fue trasladado a un hospital de ESSALUD para la realización de ICP de rescate. El tiempo promedio de hospitalización fue 9,79 ± 10,36 días. En el 81% de casos se identificaron ondas Q patológicas en las caras del infarto reciente. No se presentaron complicaciones mayores en el grupo de los pacientes que recibieron terapia trombolítica como hemorragias masivas, accidente cerebro vascular hemorrágico, choque cardiogénico o hipovolémico, etc.
Una minoría de los pacientes recibía medicación cardiovascular previa al evento actual. Estos incluyeron: inhibidores de enzima convertidora de angiotensina (IECA)/antagonistas de receptores de angiotensina II (ARAII) (22,2%), aspirina 100 mg (4,4%), algún tipo de hipoglucemiante oral o insulina (11,1%); sólo 2,2% recibía alguna estatina.
Al ingreso del paciente a sala de emergencia, el 93,3% presentó angina típica. Otros síntomas consignados fueron: sudoración (57,7%), náuseas (42,2%), disnea (42,2%). La localización del infarto al miocardio fue cara anterior en 62,2%, cara inferior 37,7%, cara lateral 22,2%, y cara posterior 6,6%.
En 40 pacientes se contó con la valoración ecocardiográfica dentro de las 24 horas del SCASTE, 50% mostró función sistólica preservada (> 50% de la fracción de eyección del ventrículo izquierdo (FEVI)), 37,5% FEVI entre 40-50 y 12,5%< 40.
La medicación utilizada al ingreso, incluyó doble terapia antiplaquetaria, 100% pacientes con aspirina, 97,7% pacientes con clopidogrel, anticoagulación 95,5%, y estatinas 91,1%.
En el análisis bivariado, se encontró asociación estadísticamente significativa, en el hecho que el género femenino acudió más tarde al hospital (p ≤ 0,05).
DISCUSIÓN
Las características demográficas de los pacientes de nuestra serie son comparables con estudios nacionales e internacionales previos. En el estudio INTERHEART Latin américa (9) el 74,9% fueron varones, con una media de edad de 59 ± 12 años. En el Perú, en el estudio RENIMA (10), el 72% fueron varones, con una media de 66,3 años. En el estudio de Carcausto et al realizado en el HNCH en el 2007, se encontró que el 87% fueron varones, con una media de edad de 62,8 ± 12,6 años (11).
En relación a los factores de riesgo que condicionaron el primer evento coronario, el estudio epidemiológico más grande disponible en la literatura (9), reveló los siguientes factores más prevalentes: obesidad abdominal (48,6%), tabaquismo (48,1%), dislipidemia (42%), HTA (29,1%), DMII (9,5%), alcoholismo (19,4%). El factor obesidad abdominal fue el más relevante en Latinoamérica, siendo significativa la diferencia con el resto del mundo, con un riesgo atribuible poblacional más alto (9), así mismo con dislipidemia e hipertensión arterial. El alcoholismo, a diferencia de otras latitudes, en Latinoamérica no ofrece un efecto protector. El estudio RENIMA describió un 59,9% de pacientes con índice de masa corporal (IMC) ≥ 25, tabaquismo (22,8%), dislipidemia (41,1%), hipertensión (60,7%), diabetes (20,3%) (11).
Según diferentes estudios, los pacientes tienen al menos un factor de riesgo, nuestra serie con 90%, INTERHEART 88%, y en el estudio RENIMA 84,5%. Recientemente se da extrema importancia a la prevención primaria (12), uso de una poli píldora (capsula única conteniendo IECAS, B-bloqueantes, aspirina, estatinas y diurético tiazida, en dosis controladas), en pacientes en alto riesgo cardiovascular; definidos por el score de Framingham ≥ 20%, o por la presencia de ≥ 3 factores de riesgo mayores, y mayores de 55 años. Se sabe que esta estrategia es costo efectivo y probablemente presente disminución de morbimortalidad por eventos cardiovasculares. En nuestra serie, al menos 30% de los pacientes, tenían indicación de recibir este tipo de estrategia (poli píldora), sin embargo, se encontró el uso de IECAS/ARAS (22,2%), aspirina (4,4%), estatinas (2,2%).
En los últimos 10 años los pacientes con SCASTE no buscaron atención médica por aproximadamente 1,5 a 2 horas después del inicio de síntomas, sin que se haya logrado reducir este tiempo (1). Carcausto et al (11), encontraron una mediana de 75 minutos, con el 76% de casos que acudieron antes de las 3 primeras horas, similar al valor encontrado actualmente.
El tiempo de inicio de síntomas al PCM es una variable no controlable, así AHA/ESC (1,2) recomiendan campañas en medios de comunicación para reconocer los síntomas comunes, llamar a los servicios de emergencia, y aprender acciones a tomar. Se incide en la definición de hora dorada, en la cual hay la oportunidad de reperfusión sin daño irreversible.
El tiempo de demora para ICP es de vital importancia, ya que por cada 10 minutos de demora en ICP, existe 1% de reducción en la diferencia de mortalidad (13); por dicha razón la toma de alguna acción diagnóstica (ECG) debe ser 10 minutos o menos, visto en 50% de pacientes en nuestro estudio. Existen factores que puedan dilatar este tiempo como: alta demanda de pacientes en emergencia, infraestructura ineficiente (ECG descompuesto) o falta de sospecha clínica al ingreso; factores intervenibles para mejorar dicho tiempo. Es necesario resaltar que nuestro estudio es la primera serie en brindar esta información local.
En nuestro medio, en la mayoría de hospitales no se realiza ICP, así la trombólisis es la principal terapia de reperfusión, debiendo ser el tiempo P – A de 30 minutos o menos (1,2). En nuestro estudio se obtuvo una media de 57 minutos; sin embargo a pesar de que no se encuentra dentro del rango óptimo, refleja una mejora en comparación a otros estudios como Carcausto et al, con 75 minutos de mediana, o el de Carrión et al (14), en la cual el tiempo es de 121 min, con solo el 53% de pacientes a los que se les realiza la ICP. La implementación de protocolos de reperfusión como trombólisis pre hospitalaria es necesaria en nuestro medio, ya que se ha demostrado reducción de la tasa de mortalidad a 5 años cuando se administra a las 2 horas del comienzo de los síntomas, incluso describiendo mayor reducción de mortalidad que ICP primaria (Estudio CAPTIM)( 15).
ICP primario es el método recomendado de reperfusión cuando puede ser realizado en el tiempo óptimo por operadores con experiencia en 90 minutos o menos; siendo un tiempo P – B óptimo de 120 minutos en el caso que haya transferencia a un hospital que realice ICP (1,2). Dentro del estudio, un paciente (2,2%) recibió ICP primaria con tiempo P – B de 440 minutos; pero si se anticipa que dicho tiempo será > de 120 minutos, se recomienda que se realice trombólisis (1).
La realización de cualquier terapia de reperfusión (ICP o trombólisis) es factible con un TTI < 12 horas, con un nivel de evidencia IA (2). Con una media de 244,46 minutos, nuestro hospital se encuentra dentro del rango óptimo; sin embargo la reducción de la mortalidad disminuye de manera exponencial conforme al tiempo de demora de reperfusión con una reducción de tasa de mortalidad ínfima después de las 4 horas de demora (16). Por lo tanto, se debe seguir insistiendo a los pacientes a ir a emergencia lo más pronto posible. Dentro del tiempo P – A, existen factores que dilatan dichos tiempos como la falta de un protocolo de manejo de pacientes con SCA, falta de recursos para obtener el trombolítico, procesos administrativos hospitalarios y la falta de Seguro Integral de Salud (SIS) en algunos pacientes.
La mayoría de pacientes con SCSTE evoluciona electrocardiográficamente con IMA Q (1,2), evidenciándose en el 81% de los casos en nuestra serie.
El síntoma más frecuente en los pacientes, sigue siendo angina típica, a pesar que el mayor porcentaje (60%), fueron mayores de 60 años. Se sabe que el porcentaje angina típica disminuye después de los 65 años, y no concuerda con la regla de Milner et al (16). RENIMA (10) describió angina típica y equivalentes anginosos en 83,9% y 19,3% respectivamente; y Carcausto et al. angina típica en 75%. La topografía de los infartos también guardó correlación con la literatura; en el estudio de Carcausto et al. se encontraron infartos de cara anterior en el 57,6% (anterior extenso + anteroseptal), cara inferior en el 38,3% (inferior + posteroinferior + VD) (11), concordando en que la arteria descendente anterior es la más afectada por placas ateromatosas, con una mayor relación de masa cardiaca/irrigación respecto a la coronaria derecha, y a la circunfleja (17).
Finalmente, se concluye que la estrategia de reperfusión principal fue trombólisis.
REFERENCIAS BIBLIOGRÁFICAS
1. OGara P, Kushner F, Ascheim D, et al . 2013 F/AHA Guideline for the management of st-elevation myocardial infarction. J Am Coll Cardiol. 2013; 61(4): e78-e140. [ Links ]
2. Go A, Mozaffarian D. Heart disease and stroke statistics, 2013 Update : A report from the American Heart Association. Circulation. 2013; 127:e6-e245. [ Links ]
3. Jain S, Ting HT, Bell M. Utility of left bundle branch block as a diagnostic criterion for acute myocardial infarction. Am J Cardiol. 2011;107:1111- 6. [ Links ]
4. Spencer FA, Montalescot G, Fox KAA. Delay to reperfusion in patients with acute myocardial infarction presenting to acute care hospitals. Eur Heart J. 2010;31:1328-36. [ Links ]
5. Fleet R, Poitras J. Have we killed the golden hour of trauma?. Ann Emerg Med. 2011; 57(1):73-4 [ Links ]
6. Grundy S. Third Report of the National Cholesterol Education Program expert panel on detection, evaluation, and treatment of high blood cholesterol (Adult Treatment Panell III). Circulation. 2002; 106: 3143. [ Links ]
7. Fontoura D, de Mattos I, Edouard J, et al. Integrated regional networks for st-segment-elevation myocardial infarction care in developing countries: The Experience of Salvador, Bahia, Brazil. Circ Cardiovasc Qual Outcomes. 2013;6:9-178. [ Links ] Peter WF, Wilson F, Ralph B. Prediction of coronary heart disease using risk factor categories. Circulation. 1998; 97: 1837-1847. [ Links ]
9. Lanas F, Avezum A, Bautista L, et al. Risk Factors for acute myocardial infarction in Latin America: The INTERHEART Latin American Study. Circulation. 2007; 115: 1067-1074. [ Links ]
10. Reyes M, Heredia J, Campodónico S, Drago J, Alvarado O. Registro Nacional de infarto miocárdico agudo: RENIMA. Rev Per Cardiol. 2008;34(2):84-98 [ Links ]
11. Carcausto E, Zegarra J. Morbilidad y mortalidad en pacientes con infarto agudo de miocardio ST elevado en un hospital general. Rev Med Hered. 2010; 21 (4):201-207. [ Links ]
12. Weintraub W, Daniels S, Burke L et al. Value of primordial and primary prevention for cardiovascular disease: a policy statement from American Heart Asocciation. Circulation. 2011; 124: 967-990. [ Links ]
13. Nallamothu BK, Bates ER. Percutaneous coronary intervention versus fibrinolytic therapy in acute myocardial infarction: is timing (almost) everything? Am J Cardiol. 2003; 92:824-826. [ Links ]
14. Carrion-Chambilla M, Becerra-Peña L, Pinto-Concha J, et al. Caracteristicas clinicas y seguimiento a 30 dias de pacientes con sindrome isquemico coronario agudo. Rev Soc Peru Med Interna. 2007; 20 (2):53-5915. [ Links ] Bonnefoy E, Steg PG, Boutitie F, et al. Comparison of primary angioplasty and pre-hospital fibrinolysis in acute myocardial infarction (CAPTIM) trial: a 5-year follow-up. Eur Heart J. 2009;30:1598- 606. [ Links ]
16. Gersh BJ, Stone WJ, Harvey DW, Holmes DR. Pharmacological facilitation of primary percutaneous coronary intervention for acute myocardial infarction: Is the slope of the curve the shape of the future? JAMA. 2005; 293(8):979-986. [ Links ]
17. Sudha ML, Sundaram S, Purushothaman KR, et al. Coronary atheroescrerosis in sudden cardiac death: An autopsy study. Indian J Pathol Microbiol. 2009;52 (4): 486-489. [ Links ]
18. Werns S, Bates E, Arbor A. The enduring value of Killip clasification. Am Heart J. 1999; 137: 213-215. [ Links ]
Declaración de Financiamiento y de conflicto de interés:
El estudio fue financiado por los autores Luis Borda Velásquez, Luis Razzeto Rubio y Juan Rey Mendoza. Los autores declaran bajo juramento que no existe algún tipo de conflicto de interés en la investigación realizada.
Contribución de Autoría:
LBV, LRR y JRM participaron en el diseño del estudio, recolección de los datos, interpretación de los resultados y redacción del artículo; FMP participó en el diseño del estudio, interpretación de los datos y revisión crítica del artículo; WM participó en el análisis estadístico.
Correspondencia:
Luis Jerónimo Borda Velásquez,
Jr. Emilio Fernández 741, Dpto 304, Torre 1, Cercado de Lima. Lima, Perú.
Correo electrónico: luis.borda.v@upch.pe
Teléfono: 51-977589998
Recibido: 05/02/2014
Aceptado: 22/12/2014