Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Medica Herediana
Print version ISSN 1018-130X
Rev Med Hered vol.26 no.2 Lima Apr./Jun. 2015
Compresión del plexo lumbosacro por plasmocitoma / mieloma múltiple de cadenas ligeras tipo lambda
Compression of the lumbosacral plexus by light chain lambda plasmacytoma / multiple mieloma
Oscar G. Pamo1,2,a, Robert Cumpa1,2,a, César Chian2,3,b
1 Departamento de Medicina, Hospital Nacional Arzobispo Loayza, Ministerio de Salud. Lima, Perú.
2 Facultad de Medicina, Universidad Peruana Cayetano Heredia. Lima, Perú.
3 Departamento de Patología, Hospital Nacional Arzobispo Loayza, Ministerio de Salud. Lima, Perú.
a Médico internista ; b Médico patólogo
RESUMEN
Se presenta el caso de una mujer de 51 años que desarrolló paraparesia y una masa abdominal palpable más pérdida de peso en el lapso de cuatro meses. La masa destruía la 5ª vértebra lumbar y se extendía a los tejidos blandos adyacentes. En suero se halló un patrón de gamapatía monoclonal por cadenas ligeras de tipo lambda. La punción aspiración de la masa reveló un plasmocitoma. El paciente recibió radiación y quimioterapia. Fue dada de alta con disminución de la paraparesia.
PALABRAS CLAVE: Plasmocitoma, mieloma múltiple, paraproteinemias, cadenas ligeras de inmunoglobulina, compresión nerviosa. (Fuente: DeCS BIREME).
SUMMARY
A 51 year-old woman developed paraparesis, a palpable abdominal mass and weight loss during the last four months. A mass that was destroying the 5th lumbar vertebra and invading the adjacent soft tissues was found. A monoclonal gamopathy pattern in serum due to light chain type lambda was shown. The patient received radiation plus chemotherapy. She was discharged with amelioration of paraparesis.
KEY WORDS: Plasmacytoma, multiple myeloma, monoclonal gammopathy, light chain, vertebral compression. (Source: MeSH NLM).
INTRODUCCIÓN
La proliferación de una sola clona maligna de células plasmáticas puede presentarse como lesión única (plasmocitoma solitario) o como múltiples lesiones (mieloma múltiple). El plasmocitoma solitario (PS) constituye el 5-8% de las discrasias de las células plasmáticas y se presentan con mayor incidencia en varones entre 55 y 65 años de edad, siendo la localización más frecuente el hueso. El plasmocitoma óseo (PO), corresponde al 50 - 70% de los casos, el resto se localiza en los tejidos blandos y se denomina plasmocitoma extra-medulares (PE) (1).
Los huesos más comprometidos son los que tienen una hematopoyesis muy activa (en orden descendente: vértebras torácicas, lumbosacras, cervicales, pelvis, costillas, extremidades superiores, cara, cráneo y fémur). La mayoría de los PE se localiza en cabeza y cuello, especialmente en las vías aéreas y digestivas superiores (2).
Presentación del caso
Mujer de 51 años, natural de Huánuco y procedente de Nazca, con una historia de cuatro meses de parestesias y debilidad en ambos miembros inferiores, dolor abdominal que se intensificó gradualmente, estreñimiento y pérdida de peso de 15 kg. Un mes antes acudió al Hospital de Nazca y al no hallar mejoría decidió venir a este hospital.
Al examen se encontró funciones vitales normales; piel sin lesiones; tejido celular subcutáneo disminuido; no adenomegalia. La orofaringe, cuello, pulmones y cardiovascular sin alteraciones. El abdomen era blando, se palpó una masa entre la fosa ilíaca derecha y el hipogastrio, fija y de consistencia aumentada; urogenital sin alteraciones. El examen neurológico mostró paraparesia fláccida con flexión plantar de los dedos de los pies e hipoestesia de los miembros inferiores.
Exámenes de laboratorio: Hb 10,0 g/dl, leucocitos 7 300/mm3 con recuento diferencial normal, plaquetas 378 000/mm3. Tiempo de protrombina 11,2 seg; INR 0,95. Glucosa 138 mg/dl, creatinina 1,14 mg/dl; Albúmina 4,26 g/dl, globulinas 2,68 g/dl, bilirrubina total 0,56 mg/dl; bilirrubina directa 0,19 mg/dl; calcio 8,7 mg/dl, ácido úrico 8,7 mg/dl; transaminasa glutámico-pirúvica (ALT) 34 U/l; transaminasa glutámico-oxalacética (AST) 12 U/l; fosfatasa alcalina 71 U/l; DHL 206 U/l; beta 2 micro globulinas (B2MG) 1,8 mg/l; proteinuria en 840 mg/24 horas y proteinuria de Bence Jones negativo. El proteinograma electroforético en suero mostró gamapatía monoclonal de cadenas ligeras lambda. El examen de orina mostró densidad 1010; glucosa (-), nitritos (+), proteínas (1+), leucocitos 60-100/campo, hematíes 60-100/campo; el urocultivo fue positivo a E. coli y posteriormente a Pseudomonas aeruginosa.
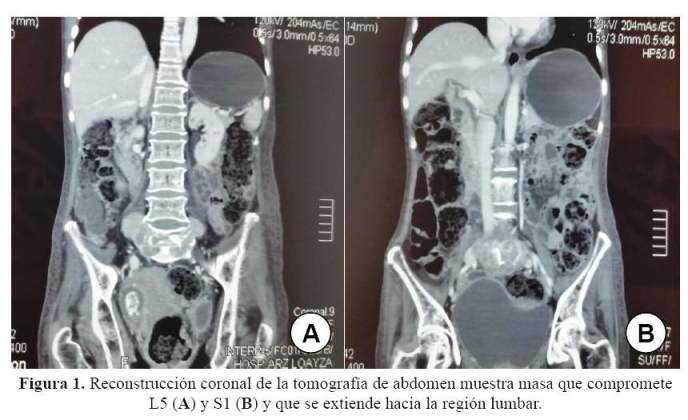
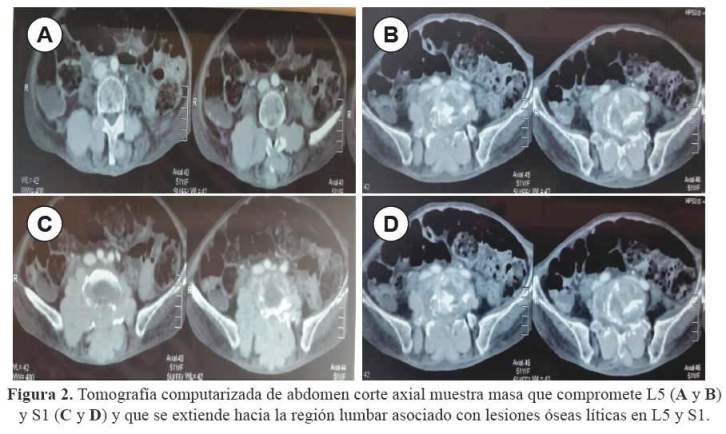
Las radiografías de huesos, incluyendo el cráneo fueron normales. La ecografía abdominal reveló la presencia de una masa heterogénea de 69 mm x 75 mm en la fosa ilíaca derecha adyacente a la pared de la vejiga y ausencia de ascitis. La tomografía computarizada (TAC) mostró masa que compromete L5 y S1 y que se extiende hacia la región lumbar, asociado con lesiones óseas líticas en L5 y S1 ( Figura 1 y figura 2).
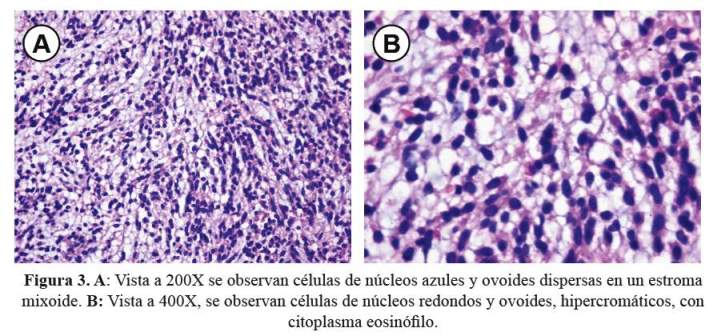
En el aspirado de médula ósea se encontró celularidad 40% (adecuada para la edad); relación mielo-eritroide 1/1; disminución de las actividades mieloide y eritroide y megacariocítica conservada; infiltración plasmocitaria en 40%. La biopsia de médula ósea mostró celularidad en 50-60% (adecuada para la edad), relación mielo-eritroide 4/1; series eritroide, mieloide y megacariocítica con actividades y maduración adecuadas; blastos ausentes, linfocitos (10%), células plasmáticas incrementadas por focos. Presencia de células de tamaño mediano a grande, de citoplasma basófilo, núcleo excéntrico y prominente con cromatina madura, dispersos en un estroma mixoide ( Figura 3).
La biopsia por punción aspiración de la masa reveló: tumoración de células redondas, a descartar plasmocitoma o linfoma. Inmunohistoquimica: cadenas ligeras lambda positivo difuso en las células proliferantes, cadenas ligeras kappa negativo, ACL negativo.
La citometría de flujo de la médula ósea reveló células plasmáticas neoplásicas 4,8%, células plasmáticas normales 0,15%. CD38 ++/+++, CD138 +/+++, c Lambda +/++, CD28 -/++, CD81 -/++, B2MG +, siendo negativos para CD45, CD19, CD27 c Kappa, CD56 y CD117, concluyéndose en fenotipo compatible con mieloma múltiple.
La paciente desarrolló infección urinaria intrahospitalaria a consecuencia de cateterismo repetido por globo vesical.
La paciente recibió ocho sesiones de radioterapia con un total de 2,4 Gy; luego se le administró un pulso de ciclofosfamida, pulsos de dexametasona, talidomida 100 mg diarios, más una infusión de pamidronato. Luego de la radioterapia y quimioterapia la paciente mejoró gradualmente y salió de alta caminando con apoyo.
DISCUSIÓN
Lo que llamó la atención fue la masa palpable que destruía la 5ta vértebra lumbar y producía paraparesia por compresión. Se pensó en carcinomatosis, sarcoma, linfoma y en plasmocitoma como posibilidades diagnósticas. Los estudios dirigidos dieron como diagnóstico plasmocitoma. El siguiente paso fue determinar si se trataba de un plasmocitoma solitario o era parte de mieloma múltiple (MM). Si bien es cierto que en la radiología convencional de huesos no había mayor compromiso, el estudio de la médula ósea mostró una proporción muy importante de células plasmáticas neoplásicas. Además, la paciente tenía anemia. Por tanto, se concluyó que se trataba de un plasmocitoma en el curso de MM.
La mayoría de los casos de plasmocitoma solitario suelen evolucionar hacia MM, incluso después del tratamiento el 50% de los casos de plasmocitoma se convierte en MM en un tiempo promedio de 21 meses (3). La progresión puede ser relativamente muy rápida (4). Así, pueden hallarse casos de plasmocitoma múltiple y el estadio de MM (5). Nuestra paciente desarrolló un plasmocitoma ya en estadio incipiente de MM a juzgar por la evidencia.
MM tiene como patogénesis alteraciones citogenéticas como translocación del locus del gen IgH que lleva a la desregulación de oncogenes en las translocaciones de pares de regiones; deleción de regiones cromosomales que son genes supresores tumorales; y, cambios epigenéticos y mutación de oncogenes activadores. Todo esto lleva a la indiferenciación celular y ausencia de muerte celular con la consiguiente proliferación de células plasmáticas inmaduras, con escasa producción de inmunoglobulinas, mayor actividad de células endoteliales y angiogénesis y mayor actividad de citoquinas, en especial IL-6 que produce activación de los osteoclastos (6).
La RMN es el examen más adecuado para la detección de lesiones focales en MM comparado con los métodos estándares de sondeo óseo para metástasis (7). Las imágenes de RMN de la médula ósea en pacientes con MM demuestran el amplio espectro de compromiso, los resultados del tratamiento, las áreas de las potenciales complicaciones y los sitios de enfermedad focal para biopsias de hueso seguras (8). En general, las anormalidades identificadas suelen ser hipodensidades en las imágenes de T1, hiperdensidades en imágenes STIR y acentuamiento de las imágenes con gadolinio. Estas características de imagen no son patognomónicas de MM y también pueden ser vistas en otras enfermedades que afectan a la columna vertebral como las metástasis. Sin embargo, se debe sospechar en plasmocitoma/MM cuando las imágenes representan una masa focal expansiva; cuando se tiene masas focales múltiples en el esqueleto axial; cuando hay compromiso difuso de la médula, particularmente en sitios conocidos de la hematopoyesis normal o cuando existen múltiples fracturas de compresión en un paciente sin malignidad primaria conocida.
La región lumbosacra puede ser asiento de muchas entidades patológicas focales o como parte de un proceso sistémico. Los procesos neoplásicos son raros en esta zona y fácilmente pueden no ser visibles con las radiografías convencionales por su ubicación y la presencia de gas intestinal. La plexopatía lumbosacra debida a invasión por células tumorales sucede frecuentemente asociada con tumores de recto, cérvix, mama, sarcomas y linfomas. En el compromiso del plexo lumbosacro, el dolor puede ser local, radicular o diferido en la región lumbar, abdominal o de miembros inferiores (9).
La TAC y la RMN facilitan el diagnóstico y la extensión (10). Eventualmente se han descrito casos de compresión vertebral por plasmocitoma/mieloma múltiple (11-14). En la RMN, se ha descrito el aspecto de minicerebro del plasmocitoma como un signo radiológico patognomónico que puede evitar la biopsia para el diagnóstico (15).
El estroma mixoide no es característico de los tumores de células plasmáticas, también ha sido descrito en linfomas, y probablemente es originado por cambios locales que estimulan la proliferación de fibroblastos o miofibroblastos (16).
Algunas veces el plasmocitoma solitario o extramedular puede presentarse como Síndrome de POEMS (acrónimo anglosajón de polineuropatía (P), organomegalia (O), endocrinopatía (E), discrasia sanguínea con paraproteína (M) y lesiones cutáneas (S) (17). Otras veces los plasmocitomas pueden ser múltiples en el contexto de MM (18).
Los pacientes con plasmocitoma que progresaron a mieloma múltiple tienden a tener buena respuesta a la quimioterapia con una supervivencia mediana de 63 meses después de la progresión. Es de esperar que la proteína M del suero u orina desaparezca después de la terapia de radiación adecuada a la lesión lítica y de la quimioterapia para el mieloma múltiple diseminado. Si se ha planeado el trasplante de médula ósea, la exposición a las drogas mielotóxicas debe ser limitada para evitar el daño a la reserva de células madres (19).
MM es una neoplasia que responde favorablemente al tratamiento inicial y a las recaídas pero las respuestas suelen ser transitorias. Actualmente se ha introducido en los esquemas terapéuticos fármacos como talidomida, lenalidomida y bortezomib. Los estudios de citogenética revelan que MM es una enfermedad heterogénea por lo que el tratamiento debe ser individualizado (20). En algunos casos puede ser útil la resección quirúrgica (21).
REFERENCIAS BIBLIOGRÁFICAS
1. Xiao J, Huang W, Yang X, Teng H. Solitary plasmacytoma of bone. Rijeka: INTECH; 2012. (citado el 20 de febrero de 2015) Disponible en: http://cdn.intechopen.com/pdfs-wm/26507.pdf Links ]0pt;font-family:"Arial","sans-serif"; color:#221E1F'>
2. Tarín LC, Velasco I, Hawing JA, Barboza O, Ancer AG, Gómez D. Plasmocitoma solitario: estudio retrospectivo en un Hospital Universitario. Medicina Universitaria. 2011; 13(54):173-178. [ Links ]
3. Hughes M, Soutar R, Lucraft H, Owen R, Bird J. Guidelines on the diagnosis and management of solitary plasmacytoma of bone, extramedullary plasmacytoma and multiple solitary plasmacytomas. London: British Committee for Standards in Haematology; 2009. [ Links ]
4. Yang JS, Cho YJ, Kang SH, Choi HJ. Rapid progression of solitary plasmacytoma to multiple myeloma in lumbar vertebra. Journal of Korean Neurosurgical Society. 2013; 54(5):426-430. [ Links ]
5. Focosi D, Mechán-Méndez V, Chipana-Sotomayor M, Aguilar-Herrera S, Alfaro-Lozano A, Mechán-Escalante D. Mieloma múltiple (MM) a cadenas ligeras asociado a plasmocitomas óseos (PO): Evolución de PO a MM. Rev Soc Peru Med Interna. 2011; 24 (4): 212-217. [ Links ]
6. Kahler O. Mieloma Múltiple. Porto Alegre: Universidade Federal do Rio Grande do Sul; 2014. (Citado el 20 de febrero de 2015) Disponible en: http://www.ufrgs.br/imunovet/molecular_ immunology/pathohomotissuebloodMM.html Links ]0pt; font-family:"Arial","sans-serif";color:#221E1F'>
7. Walker R, Barlogie B, Haessler J, et al. Magnetic resonance imaging in multiple myeloma: diagnostic and clinical implications. J Clin Oncol. 2007; 25(9):1121-8. [ Links ]
8. Angtuaco EJC, Fassas ABT, Walker R, Sethi R, Barlogie B. Multiple myeloma: clinical review and diagnostic imaging. Radiology. 2004; 231:11-23. [ Links ]
9. García LM, Farré M, Montero A. Neoplasic back pain: Diagnosis and conservative therapy. Rev Soc Esp Dolor. 2001; 8:118-123. [ Links ]
10. Figueroa-Pazos E; Kimura-Fujikami K, Criales JL. Plasmocitoma: Presentación de un caso. Gac Med Mex. 2005; 141(4): 335-337. [ Links ]
11. Chakraborti C, Miller KL. Multiple myeloma presenting as spinal cord compression: a case report. Journal of Medical Case Reports. 2010; 4:251. [ Links ]
12. Tahan I, Seale J, Edwards D. IgM multiple myeloma presenting with spinal cord compression caused by a plasmacytoma: A case report. Cases Journal. 2008; 1:207. [ Links ]
13. Wahab S, Ahmad I, Kumar V, Qaseem D. Solitary vertebral plasmacytoma causing compression fracture in a patient with multiple vertebral hemangiomas: a diagnosis easily missed? Orthopedic Reviews. 2011; 3(2):e15. [ Links ]
14. Satija B, Gupta R, Kumar S, Chandoke R. Light chain multiple myeloma presenting with spinal plasmacytoma: Unusual radiological appearance mimicking giant cell tumor. J Can Res; 2015. (Citado el 20 de febrero del 2015) Disponible en: en: http://www.cancerjournal.net/preprintarticle.asp?id=137922 Links ]0pt;font-family:"Arial","sans-serif"; color:#221E1F'>
15. Major N, Helms C, Richardson W. The mini brain: plasmacytoma in a vertebral bodyonmrimaging. AJR. 2000; 175:261-263. [ Links ]
16. Lara-Torres CO, Gómez-Plata E, Ortiz-Hidalgo C. Small cell plasmacytoma with prominent myxoid stroma mimicking a soft tissue neoplasm. Int J Surg Pathol. 2009; 17(5):398-400. [ Links ]
17. Mechán-Méndez V, Chipana-Sotomayor M, Aguilar-Herrera S, Alfaro-Lozano A, Mechán-Escalante D. Mieloma múltiple (MM) a cadenas ligeras asociado a plasmocitomas óseos (PO): Evolución de PO a MM. Rev Soc Peru Med Interna. 2011; 24 (4): 212-217. [ Links ]
18. Franquelo P, Valero B, Syldor M, Gonzalez F. Plasmocitoma óseo solitario. Rev Clin Med Fam. 2010; 3 (3): 229-232. [ Links ]
19. National Cancer Institute. Plasma cell neoplasms: Including multiple myeloma treatment PDQ. Bethesda: National Cancer Institute; 2014. [ Links ]
20. National Comprehensive Cancer Network. NCCN Clinical Practice Guidelines in Oncology: Myeloma mutiple. Philadelphia: National Comprehensive Cancer Network; 2011. (Citado el 20 de febrero de 2015) Disponible en: http://www.cap.org/apps/docs/committees/immunology/myeloma.pdf Links ]0pt; font-family:"Arial","sans-serif";color:#221E1F'>
21. Campos J, Calatayud V, Alcázar A, García RD. Resección en bloque de plasmocitoma. Badajoz, España: Libro de resúmenes del XII Congreso de Neuroraquis; 8-9 de marzo de 2012. [ Links ]
Contribución de autoría:
OGP, RC y CCh participaron en la redacción total del reporte.
Correspondencia:
Dr. Oscar G. Pamo Reyna
Correo electrónico: oscar.pamo@upch.pe
Recibido: 20/02/2015
Aceptado: 30/03/2015