Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Medica Herediana
versión impresa ISSN 1018-130X
Rev Med Hered vol.26 no.3 Lima jul. 2015
Enfermedad oclusiva aorto-iliaca: Del tratamiento quirúrgico al endovascular
Aorto-Iliac Occlusive disease: From surgica lto endovascular treatment
Oscar Talledo1,a,b,c, Luis Manuel Valdez1,d,e,f;2,g, Lourdes Torres1,a, Oscar De la Peña1,h,Alejandro Calle1,h
1 Servicio de Cirugía de Tórax,Cardiovascular e Intervención Endovascular,Clínica Anglo Americana. Lima, Perú.
2 Facultad de Medicina Alberto Hurtado,Universidad Peruana Cayetano Heredia. Lima, Perú.
aCirujano de Tórax y Cardiovascular; b Jefe del Departamentode Cirugía;c Jefe del Servicio deCirugía de Tórax, Cardiovascular e Intervención Endovascular; d Médico Internista ; eEspecialista en Medicina Interna y Enfermedades Infecciosas;fJefe Docencia e Investigación; g Profesor Honorario; h MédicoCirujano
RESUMEN
Objetivos: Evaluar y comparar los resultadosdel tratamiento para la enfermedad oclusiva aorto-iliaca(EOAI) mediante la técnica quirúrgica, endovascularo híbrida. Material y métodos: Estudioretrospectivo, descriptivo se revisaron las historias clínicas de 50pacientes tratados consecutivamente entre marzo 1993 y diciembre 2014. Sedividió a los pacientes en 3 grupos, según tratamiento recibido:Quirúrgico (Grupo Q), Endovascular (Grupo E) eHíbrido (Grupo H) y se evaluó el manejo y evolución encada grupo de acuerdo al tipo de lesión (Clasificación TASC). Resultados:La revascularización de la EOAI fue exitosa en todos los casos, aexcepción de una paciente con oclusión aguda aorto-iliaca post cateterismo de la aorta que falleció por embolismo masivoagudo. Este fue el único caso de mortalidad postoperatoria. En elseguimiento de 48,5 meses (rango: 1 – 204 meses), desaparecieron lossíntomas en todos los pacientes. La permeabilidad primaria y secundariafue 69% y 92% en el grupo Q y 100% en el grupo E. La mortalidad tardíafue de 2 casos en el grupo Q, ninguna en E y 1 en H. Conclusiones:Nuestra serie muestra resultado exitoso utilizando ambas técnicas:quirúrgica o endovascular para el tratamientode la EOAI tanto a 30 días como a 4 años de seguimiento. Losresultados son similares a publicaciones internacionales. Las lesiones menoscomplejas fueron más frecuentemente tratadas con técnica endovascular con buenos resultados. Es crucial utilizar doppler pletismografíaarterial de reposo y ejercicio para detectar los casos sintomáticos en estadíos tempranos (menos complicados).
PALABRAS CLAVE: Enfermedad oclusiva aorto iliaca, stent aorto iliaco, bypass aortoiliaco. (Fuente: DeCS BIREME).
SUMMARY
Objetives: To assess early and late outcomes among differenttreatment techniques in patients with AortoiliacOcclusive Disease (AIOD) and compare surgical, endovascular and hybridtechnique. Methods: We have retrospectively analyzed records of50 consecutive patients treated from March, 1993 to December, 2014. We dividedthem in 3 groups: Surgical (Q Group), Endovascular (E Group) and Hybridtreatment (H group). Successful revascularization was achieved with bothsurgical and endovascular techniques. Results: Clinical andtechnical success was achieved in all cases but one, who presented acute aorticocclusion. This was the only in-hospital postoperative mortality case due toacute massive athero-embolism post endovascularprocedure. During 48.5 months follow up (1 – 204 months) there was norecurrence of symptoms. Primary and Secondary Patency was of 69% and 92% on Qgroup and 100% on E group. Late mortality was of 2 cases in Q Group, none on EGroup and 1 on H Group. Conclusions: Our series show successfuloutcomes using either endovascular or surgical techniques to treat AIOD at 30days and 4 years follow up. Our results are similar to those published oninternational studies. Less complex lesions were treated mostly withendovascular techniques with good results. It is crucial to perform ArterialDoppler plethismography at rest and post exercise in orderto detect these cases in early stages.
KEYWORDS: Aortoiliac occlusive disease, Aortoiliac stent, iliac arteryangioplasty, aorto-iliac bypass, abdominal aorticstent. (Source: MeSHNLM).
INTRODUCCIÓN
Tradicionalmente,la enfermedad oclusiva aorto-iliaca (EOAI) se tratabacon revascularización quirúrgica utilizando endarterectomíao cirugía de bypass. Con la aparición de la tecnología endovascular surge una nueva forma de terapia que ha sidoincluida en el armamento terapéutico.
A diferencia de las arterias de pequeño calibre (< 4mm), que muestranalta recurrencia de obstrucción tanto con la cirugía de bypassutilizando injertos de Politetrafluoroetileno (PTFE)(Dacron®) como con stent(tratamiento endovascular); las arterias de grandiámetro como la aorta e iliacas, presentan alta durabilidad concualquiera de los dos tratamientos. En muchas series, la permanencia del flujoa través del bypass y de los stent iliacos es mayor a 90% a 10 años de seguimiento (1,2).
LaClasificación Trans-Atlantic Inter-Society Consensus (TASC),consiste en dividir las lesiones de EOAI de menor a mayor complejidad con lasletras de la A a la D (3).
El tratamiento de la EOAI ha evolucionado en los últimos años desdeel manejo quirúrgico hacia el endovascular,siendo este último la opción preferida en las lesiones mássimples (TASC A, B e incluso C) y dejando a la cirugía para los casoscomplejos (TASC C, D) o en los que no sea posible su aplicación,así como tratamiento de segunda línea o como tratamientocomplementario en los casos que requieren manejo híbrido (cirugíay endovascular realizados en el mismo procedimiento).En el Perú y Latinoamérica no se han publicado series de casosque comparen ambos tipos de tratamiento y, en los trabajos publicados tampocose ha registrado a los pacientes según la clasificación TASC paramanejo y comparación de resultados (4,5).
El objetivo del estudio fue describir y comparar la evolución de lospacientes con diagnóstico de EOAI intervenidos con técnicaquirúrgica, endovascular e híbrida.
MATERIAL Y MÉTODOS
Estudio descriptivo y retrospectivo, tipo serie de casos. Se revisaron las historiasclínicas de 50 pacientes con diagnóstico de EOAI intervenidosconsecutivamente por nuestro equipo quirúrgico desde marzo de 1993 hastadiciembre de 2014.
Se incluyó a todos los pacientes con EOAI sintomáticos a quienes serealizó revascularización con intervenciónquirúrgica o endovascular. Se excluyó alos pacientes asintomáticos que recibieron sólo tratamiento médico o que no se realizó revascularización. Lospacientes se dividieron en 3 grupos: manejo quirúrgico (Grupo Q), endovascular (Grupo E) e híbrido (Grupo H: cuando seutilizaron ambas técnicas en el mismo procedimiento y, al menos una, fuepara manejo de EOAI).
Se registraron antecedentes patológicos, presentación clínica(según escala de Fontaine que clasifica a lospacientes según el cuadro clínico desde asintomáticoshasta isquemia crítica con úlceras y gangrena) (6), resultados depletismografía Doppler,de estudios de imágenes (para determinar la morfología de lalesión según la clasificación TASC), tratamientorealizado, complicaciones postoperatorias y seguimiento que incluyó periodo de observación, mortalidad, morbilidad, necesidad de reintervención quirúrgica, tasa deéxito de la reintervención yamputación (3).
También se evaluó la presencia de patencia primaria (casos que se mantuvieronpermeables ininterrumpidamente desde el procedimiento inicial hasta el finaldel seguimiento sin necesidad de reintervención);de patencia primaria asistida (casos patentes que incluyen además a loque requirieron reintervenciónprofiláctica por estenosis) y de patencia secundaria (casos patentes queincluyen adicionalmente aquellos que requirieron reintervenciónpor oclusión) definidas según los estándares reporte de laSociedad Europea de Cardiología.(7).
El seguimiento se realizó en base a los controles ambulatorios registradosen la historia clínica de cada paciente y se incluyó laevaluación clínica además de exámenescomplementarios como doppler pletismografía arterial, eco dúplex arterial o tomografía arterial. En los casosen los que se comprobó estenosis u oclusión durante elseguimiento, se realizó arteriografía previa al procedimiento derevascularización. No se cuantificó el tiempo de hospitalizaciónde cada técnica
Se utilizó estadística descriptiva.
El trabajo fue aprobado por la Comisión de Ética enInvestigación de la Clínica Anglo Americana.
RESULTADOS
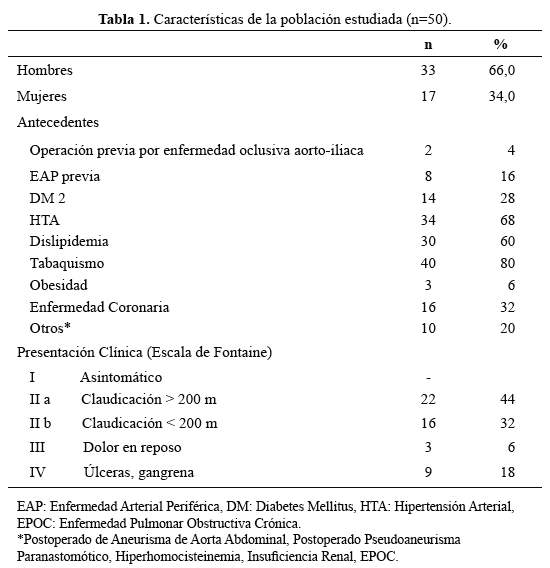
De los 50 casos estudiados 33 (66%) fueron hombres. La edad promedio fue 66,3años (rango: 32 a 85 años). Las características,antecedentes y presentación clínica de los pacientes se muestranen la tabla 1.
Un paciente presentó concomitantemente aneurisma de aortaabdominal infrarrenal y otros dos pseudoaneurismaparanastomótico de injerto aórtico y antecedente de bypass aorto-bifemoral 10 años antes y aorto-iliaco siete añosantes, realizados en otras instituciones.
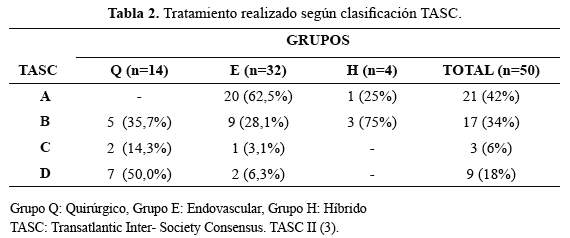
La morfología de la lesión según la Clasificación TASC fue tipo A en 21 (42%) pacientes, tipo B en 17 (34%), tipo C en 3 (6 %) y tipoD en 9 (18%). El tipo de tratamiento fue: Cirugía (Grupo Q) en 14 (28%),endovascular (Grupo E) en 32 (64%) e híbrido(Grupo H) en 4 (8%). En la tabla 2 se muestra la distribución de lospacientes según clasificación TASC y tipo de tratamiento. El 64,3% de pacientes del grupo Q tuvieron lesión más compleja (TASCC y D) mientras que el 90,6% del grupo E presentaron lesión menoscomplicada (TASC A y B).
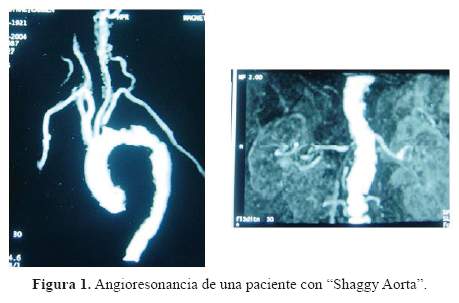
En los pacientes del grupo Q (14 casos), 9 fueron bypass anatómicos, 4extra-anatómicos y un caso de trombo-embolectomía iliacabilateral de emergencia post-angiografía en una paciente consíndrome shaggy aorta (Figura 1). Ocho casos de anastomosis proximal fueron en la aorta, cuatro en la arteriailiaca y una en la femoral común. Nueve bypass fueron pararevascularización bilateral de miembros inferiores y en cuatro,unilateral. Se realizaron los siguientes procedimientos complementarios: bypassfémoro-poplíteos en dos, endarterectomía en tres (una aórtica, una femoral profunda y una femoral superficial), tromboembolectomíaen dos, arterioplastía en cinco, un reparo deaneurisma de aorta abdominal infrarrenal y dos reparos de pseudoaneurisma paranastomóticoen los pacientes antes mencionados. Se utilizó injerto de Dacron® en 9 casos y PTFE en 4 casos.
En todos los pacientes del grupo E (32 casos), se colocó stent con angioplastia transluminalpercutánea (ATP) pre y/o post colocación del stent.En los cinco primeros casos, la estrategia fue colocar stent sólo si la ATP dejaba estenosis o disección residual. En losrestantes 27 casos la estrategia fue colocar stentprimario. Se utilizó la técnica de kissingstent en cuatro casos. En 29 casos se utilizó stent no recubierto (bare stent) dos aórticos y 27 iliacos, y en dos fueron realizados con stent recubierto (stent graft), ambos aórticos. En las iliacas todos fueronauto expandibles, de Nitinol o “Wallstent™”, con diámetros entre 6 y 10 mm. En la aorta, en tres casos, se utilizó stent balón-expandible (CheathamPlatinum Stent™) condiámetros de 10 y 12 mm y en uno fue auto expandible de Nitinol (12 mm de diámetro).
En los pacientes del grupo H (4 casos) los procedimientos endovascularesfueron: stent iliaco (dos de Nitinol y uno con Wallstent™de diámetros entre 7 y 8 mm) en tres casos y angioplastia iliaca en uno.Los procedimientos quirúrgicos fueron: trombo-embolectomía y arterioplastía iliaca con parche de Dacron® en uno, bypass anatómico en dos (fémoro-poplíteo) y extra anatómico enuno.
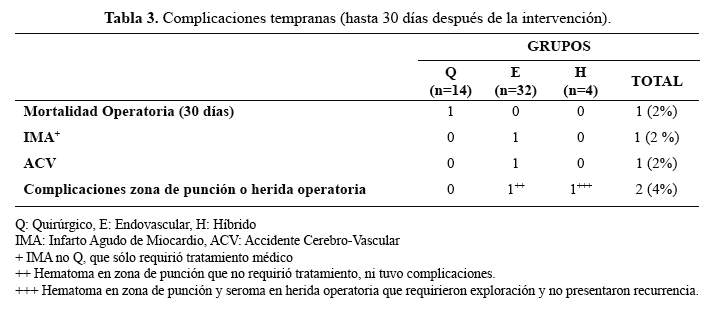
La mortalidad operatoria antes de 30 días (Tabla 3) fue 2%. La muerteocurrió en una paciente operada de emergencia por oclusión aorto-iliaca aguda post cateterismo y fue causada porembolia múltiple masiva. Ella presentaba síndrome de shaggy aorta (un tipo de ateroesclerosis difusa dematerial endoluminal blando y fácilmentedesprendible).
Selogró revascularización técnicamente exitosa en 48/49casos, teniendo que convertir uno de endovascular aquirúrgico. En este caso se realizó un bypass aorto-bifemoral exitoso.
Elgrupo Q no presentó complicaciones perioperatorias.En el grupo E ocurrieron tres casos: un caso de accidente cerebro vascular hemorrágico pequeño, luego del uso de trombolisispor embolia aguda poplítea en el intraoperatoriopost colocación de stent iliaco; uncaso de infarto agudo de miocardio no Q, que sólo requiriótratamiento médico, y otro con hematoma en zona de punción que no requirió intervención. En el grupo H ocurrió uno conhematoma en zona de punción y seroma de heridaoperatoria, que requirió exploración y no presentórecurrencia.
Lapatencia primaria y secundaria a los 4 años fue 90 y 98% respectivamenteen el total de pacientes. Se observó una patencia secundaria similarentre las 3 técnicas de revascularización (Tabla 4).
La mortalidad tardía fue 6%. En el grupo Q ocurrieron dos muertes 10años después de haber sido operados, ninguna relacionada alprocedimiento (una por enfermedad renal crónica y la otra por cáncer de pulmón); en el grupo H un paciente falleció seismeses después de haber sido operado debido a tromboembolia pulmonarmasiva.
Adicionalmente,dos pacientes del grupo Q requirieron reintervenciónpor causas no asociadas a oclusión del segmento aorto-iliaco;uno por ruptura de pseudoaneurisma para-anastomótico de aorta, que fue tratado conéxito con colocación de dos stentgrafts (Talent™26 x 30 mm y Zenith Flex™ 28 x 39 mm) (8) yotro por trombosis e infección de un injerto fémoro-poplíteoe infección de la rama izquierda del bypass aorto-bifemoralque requirió extracción de los segmentos infectados einterposición de nuevos injertos de Dacron®.
DISCUSIÓN
Inicialmente la EOAI se manejaba con tratamiento médico o quirúrgico;tratamiento médico para los asintomáticos o sintomáticosno limitantes, en los que no se plantea el tratamiento derevascularización.
Conla aparición del tratamiento endovascular, elenfoque del manejo cambió y las indicaciones para cada opciónterapéutica han ido evolucionando desde entonces. El grupo de trabajoTASC diseñó una clasificación de las lesiones de la Ahasta la D (según complejidad). Las de tipo A y B fueron consideradaspara recibir tratamiento endovascular, mientras que Cy D recibieron recomendación de manejo quirúrgico (3).
Con el tiempo y la publicación de buenos resultados con la técnica endovascular (9,10,11) las indicaciones cambiaron. En las guía de la ACCF/AHA (12) y de la Sociedad Europea de Cardiología (13) se ha favorecido el uso del tratamiento endovascular para las lesiones A,B y C evaluando cada casoen particular y dejando el tratamiento quirúrgico como elecciónen los casos complejos o como terapéutica de segunda línea. Sibien en las lesiones de mayor complejidad (tipo D) se recomienda intentar eltratamiento con técnica endovascular cuandosea posible, los resultados son aún contradictorios (9,10,11).En la última guía de la Society of Vascular Surgery (14) señalan que latécnica más utilizada en la actualidad es el stenty la recomiendan como línea de tratamiento para la mayoría depacientes, aunque reconocen que la técnica quirúrgica es el gold standard.
Los resultados de nuestro estudio demuestran que es posible tratar todos los tiposde la EOAI con técnicas endovasculares, aunqueen las de tipo C y D, la complejidad de dichas lesiones nos llevó en losprimeros casos de nuestra serie a realizar tratamiento quirúrgico ohíbrido en la mayoría (lesiones multi-nivel)(15,16).
No nos fue posible hacer una comparación directa entre los pacientesintervenidos con cirugía y el grupo endovascular,por cuanto la complejidad de las lesiones (según TASC) fueheterogénea, siendo menos compleja en el grupo endovascular.Esto podría explicar el mejor resultado de patencia primaria del grupo endovascular, en comparación con elquirúrgico.
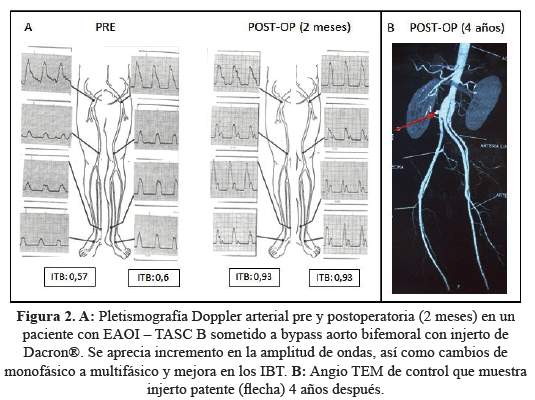
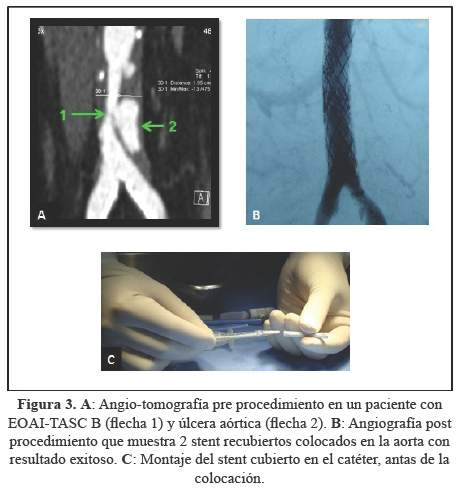
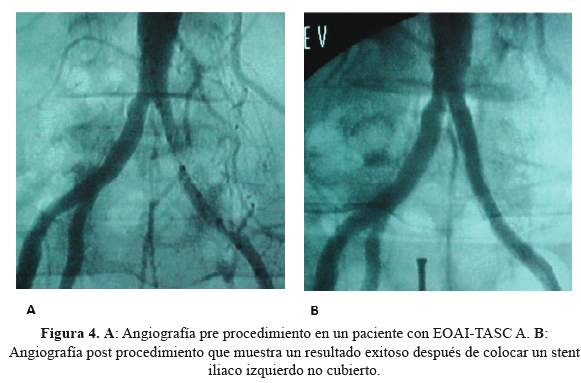
Todas las técnicas tuvieron buenos resultados en el postoperatorio inmediato ytambién en el seguimiento a largo plazo de 4 años (Figura 2, figura 3 y figura 4). En el grupo de tratamiento endovascular, (en losque se trató predominantemente lesiones TASC A o B) los resultados alargo plazo fueron excelentes, por lo que consideramos su uso como tratamientode primera línea para tratar la EOAI. Las diferencias entre losresultados de patencia primaria entre el grupo E y los grupos Q y Hpodrían estar relacionadas a que las lesiones fueron máscomplejas (C y D) en los grupos quirúrgico e híbrido.
El síndrome de Shaggy Aorta sepresentó en el único caso que falleció del grupoquirúrgico. Es una patología rara, agresiva, de difícilmanejo, caracterizada por su alto potencial para generar micro y macroembolia a las ramas de la aorta abdominal y deiliacas. Esto acarrea un pobre pronóstico y alto riesgo para tratamientoendovascular (17,18,19,20)por lo que debe ser sospechada antes de la intervención.
En una revisión de publicaciones nacionales sólo hemos encontradouna serie (5) que describe en un estudio retrospectivo el manejo de 29pacientes con angioplastia o stent iliacoreportando éxito técnico de 100% y necesidad de reintervención en 6% en un seguimiento promedio de18 meses, además de un caso de ruptura de la arteria iliaca querequirió tratamiento quirúrgico. No pudimos realizar unacomparación objetiva con nuestros resultados ya que en ese trabajo no seutilizó la clasificación TASC para definir la complejidad de laslesiones. No hemos encontrado otras publicaciones de revascularizaciónen EOAI ni comparaciones entre ambas técnicas (quirúrgica versus endovascular) en nuestro país. La presente es larevisión nacional más grande y con seguimiento másprolongado (4 años promedio) y la única que contempla en el mismotrabajo las 2 técnicas de revascularización.
La patencia primaria y secundaria en el grupo endovasculares equiparable a los resultados publicados en trabajos prospectivos,retrospectivos y metanálisis de Europa yEstados Unidos (1,2,9,21).
Sin embargo, reconocemos limitaciones del presente trabajo, puesto que el númerode pacientes es insuficiente para realizar comparacionesestadísticamente significativas entre las diferentes técnicas.Además, hubo un sesgo de selección ya que en los primerosaños (entre 1993 a 1999) de la serie contábamos sólo conla técnica quirúrgica.
Si bien no se cuantificó el tiempo de hospitalización, observamosque en el caso del tratamiento endovascular fuemenor.
En conclusión, en nuestra serie la terapia de revascularizaciónquirúrgica y la terapia de revascularización endovascularpara tratar la EOAI muestran resultados similares a 30 días y en elseguimiento a 4 años y son equiparables a las series publicadas deEstados Unidos y Europa. Las lesiones menos complejas (estadíosprecoces) fueron resueltas en su mayoría con el tratamiento endovascular de manera exitosa, de ahí la importancia de su detección temprana, utilizando inicialmente pletismografía Doppler dereposo y post ejercicio en pacientes con síntomas sugestivos deenfermedad arterial periférica.
REFERENCIAS BIBLIOGRÁFICAS
1. Shwindt AG,Panuccio, G, Donas KP, Ferretto L, Asustermann M, Giovanni T. Endovascular treatment as first line approach for infrarenal aortic occlusive disease. Vasc Surg. 2011;53:1550-6. [ Links ]
2.Pulli R, Dorigo W, Fargion A, et al. Early and long- term comparison of endovascular treatment of iliac artery occlusions and stenosis. J Vasc Surg. 2011;53:92-8. [ Links ]
3. Norgren L, Hiatt WR, Dormandy JA, et al. Inter-Society Consensus for the Management of Peripheral Arterial Disease (TASC II). J Vasc Surg. 2007; 45:S5-S61. [ Links ]
4.Ortiz D, Sanchez D, Chercoles L. Caracterización clínica y quirúrgica de pacientes conenfermedad arterial periférica aortoiliaca. Medisan. 2013;17(8):0-0. [ Links ]
5.Rojas R. Intervencionismo vascular no coronario en pacientes con enfermedad aterotrombótica, un reporte de 59 casos. Revista Peruana de Cardiología. 2000; 26 (2):0-0. [ Links ]
6. Smith F, Sharma P, Kyriakides C. Natural history and medical management of chronic lower extremity ischemia. In: Hallet JW. Comprehensive vascular and endovascular surgery. 2nd ed. Philadelphia: Mosby Elsevier; 2009. p. 121. [ Links ]
7. Diehm N, Baumgartner I, Jaff M, et al. A call for uniform reporting standards in studies assessing endovascular treatment for chronic ischaemia of lower limn arteries. Eur Heart J. 2007; 28:798-805. [ Links ]
8.Talledo O, Zuñiga C, Villanueva C. Reparo endovascular de aneurisma aórtico para anastomótico roto. Diagnóstico. 2009; 48 (2):91-93. [ Links ]
9. Jongkind V, Akkersdijk GJ, Yeung KK, Wisselink W. A systematic review of endovascular treatment of extensive aortoiliac occlusive disease. J Vasc Surg. 2010; 52:1376-83. [ Links ]
10. Ichihashi S, Higashiura W, Itoh H, et al. Long-term outcomes for systematic primary stent placement in complex iliac artery occlusive disease classified according to Trans-Atlantic Inter SocietyConsensus (TASC)-II. J Vasc Surg.2011; 53:992-9. [ Links ]
11. Kim TH, KoY G, Kim U, et al. Outcomes of endovascular treatment of chronic total occlusion of the infrarenal aorta. J Vasc Surg. 2011; 53:1542-9. [ Links ]
12. Hirsch AT, Haskal J, Hertzer NR, et al. Guidelines for the management of patients with peripheral arterial disease (Lower extremity, renal, mesenteric, and abdominal aortic). JACC. 2006; 47(6):1239-1312. [ Links ]
13. Tendera M, Aboyans V, Bartelink ML, et al. ESC Guidelines on the diagnosis and treatment of peripheral artery diseases: Document covering atherosclerotic disease of extracranial carotid and vertebral, mesenteric, renal, upper and lower extremity arteries: the Task Force on the diagnosis and treatment of peripheral artery diseases of the European Society of Cardiology. Eur Heart J. 2011;32(22):2851-2906. [ Links ]
14. Conte MS, Pomposelli FB. Guidelines for atherosclerotic occlusive disease of the lower extremities management of asymptomatic disease and claudication. J Vasc Surg. 2015; 61(S3):1S-41S. [ Links ]
15. Dosluoglu HH, Lall P, Cherr GS, et al. Role of simple and complex hybrid revascularization procedures for symptomatic lower extremity occlusive disease. J Vasc Surg. 2012; 51:1425-35. [ Links ]
16. Piazza M, Ricotta JJ, BowerTC, et al. Iliac artery stenting combined with open femoral endarterectomyis as effective as open surgical reconstruction for severe iliac and common femoral occlusive disease. J Vasc Surg. 2011; 54:402-11. [ Links ]
17.Zapata GO, Escalante JP, Chichizola N, Santopolo C. Microembolias distales y aorta peluda. Rev Fer Arg Cardiol. 2011; 40(1):75-76. [ Links ]
18. Hollier LH, Kazmier FJ, Ochsner J, Bowen JC, Procter CD. Shaggy aorta syndrome with atheromatous embolization to visceral vessels. Ann Vasc Sur. 1991; 5: 439-44. [ Links ]
19.Hayashida N, Murayama H, Pearce Y, et al. Shaggy aorta syndrome after acute arterial macroembolism: report of a case. Surg Today. 2004; 34(4):354-6. [ Links ]
20. Yasuhisa F, Yoshimoto K, Miyatake T, Matsu Y. Three cases of Shaggy aorta syndrome. Journal of Japanese College of Angiology. 2005; 45(6):389-393. [ Links ]
21. Powell RJ, Fillinger M, Bettmann M, et al. The durability of endovascular treatment of multisegment iliac occlusive disease. J Vasc Surg. 2000; 31(6):1178- 84. [ Links ]
Declaración de financiamiento y conflicto deinterés:
Elestudio fue financiado por los autores. No existen conflictos de interésde los autores en la investigación realizada
Contribución de autoría:
OT: Concepción y diseño del estudio, análisise interpretación de resultados, redacción del manuscrito yaprobación de la versión final. LV: Análisis einterpretación de resultados, redacción del manuscrito,aprobación de la versión final. LT: Aprobación dela versión final. OD: concepción y diseño delestudio, recolección de datos, análisis e interpretaciónde resultados, estadística, redacción del manuscrito,aprobación de la versión final. AC: recolección dedatos.
Correspondencia:
Oscar De la Peña
Av. Alfredo Salazar s/n.Torre de Consultorios. 5to piso. Oficina 504.
San Isidro. Lima 27.Perú.
Teléfono: 997013568
Correoelectrónico:dela_oscar@hotmail.com
Recibido:16/03/2015
Aceptado:12/06/2015