Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Medica Herediana
versión impresa ISSN 1018-130Xversión On-line ISSN 1729-214X
Rev Med Hered vol.30 no.3 Lima jul. 2019
http://dx.doi.org/10.20453/rmh.v30i3.3586
REPORTE DE CASO
Paciente con lesión medular y trastorno disocial de la personalidad
A patient with medullar lesion and dissocial personality disorder
Verónica D. Neciosup-Tomé 1,a,b, Pedro Enrique Reátegui-Vargas 1,a
1 Instituto Nacional de Rehabilitación Dra. Adriana Rebaza Flores Amistad Perú-Japón. Lima, Perú.
a Psicólogo titulado.
RESUMEN
La lesión medular es una discapacidad mayor, severa y devastadora que altera toda la estructura de personalidad del que la padece, con mayor impacto si se instala en otros cuadros clínicos de base. En este reporte, se presenta el caso de un paciente hospitalizado, con lesión medular traumática y trastorno disocial de la personalidad. Se evalúa el nivel intelectual y patrones clínicos de personalidad, a fin de contribuir a una mejor comprensión y manejo en el proceso de rehabilitación integral de estos pacientes.
PALABRAS CLAVE: Traumatismo de la médula espinal, trastorno de personalidad antisocial, rehabilitación. (Fuente DeCS BIREME).
SUMMARY
Medullar lesion is a major, severe, incapacitating and devastating condition that affects all personality structure. We present here the case of an admitted patient with a traumatic medullary lesion and dissocial personality disorder. The intellectual level and clinical patterns of personality were evaluated to contribute to a better understanding of the rehabilitation process.
KEYWORDS: Spinal cord injuries; antisocial personality disorder; rehabilitation. (Source: MeSH NLM).
INTRODUCCIÓN
La lesión medular es una discapacidad con consecuencias irreversibles y permanentes. Consiste en parálisis de las extremidades, alteraciones de la sensibilidad, falta de control de esfínteres, tanto vesical como rectal; trastornos en el sistema nervioso autónomo y alteraciones en los diferentes componentes de la sexualidad y fertilidad (1).
Los pacientes con trastorno disocial de personalidad se caracterizan por despreocupación por los sentimientos de los demás, falta de capacidad de empatía, irresponsabilidad y despreocupación por las
normas, reglas y obligaciones sociales, incapacidad para mantener relaciones personales auténticas, muy baja tolerancia a la frustración, comportamiento impulsivo y violento, incapacidad para sentir culpa y aprender de la experiencia, predisposición a culpar a los demás o a ofrecer racionalizaciones verosímiles del comportamiento conflictivo e irritabilidad persistente (2).
Emocionalmente, las alteraciones más frecuentes en un paciente con lesión medular son las de ansiedad y depresión; sin embargo, cuando la lesión se suma a un trastorno de personalidad disocial de fondo, que es poco frecuente, el tratamiento se complica debido a que el personal ignora cómo tratarlo, por las características propias mencionadas anteriormente.
El objetivo de este reporte fue describir las características del trastorno disocial de la personalidad en un paciente hospitalizado con lesión medular, lo que contribuirá a un mejor manejo de estos cuadros clínicos, favoreciendo su recuperación y rehabilitación.
PRESENTACIÓN DEL CASO
Varón de 31 años, procedente de Lima, soltero, católico y de ocupación mototaxista, que sufrió accidente de tránsito y estuvo hospitalizado en el servicio de lesiones medulares. Tenía antecedentes de consumo de alcohol semanal y marihuana hasta antes de hospitalizarse.
El personal médico y de enfermería refería que no cumplía las indicaciones médicas, no aceptaba los procedimientos propios de enfermería, y no seguía las reglas y normas del departamento.
Presentaba constantemente cefalea y mareos, no realizaba las actividades programadas. Sufría caídas y golpes que provocaban equimosis en piel, lo cual evidenciaba poco cuidado del cuerpo y conducta de riesgo.
En las entrevistas psicológicas, se le apreció reservado, observador, poco participativo. Se mostró demandante para ser atendido. Refirió trato inadecuado, estuvo muy ansioso, desconfiado, poco tolerante a la frustración, irritable, impulsivo. Por momentos, respondía de forma violenta, tiraba las cosas o golpeaba las piernas. Explotaba cuando se
sentía impotente, amenazado o agredido. Se mostraba desafiante y sarcástico, minimizaba dolencias, con poco control de impulsos y pobre capacidad de darse cuenta (insight), usaba mecanismos de evasión y negación, y mostraba pensamiento rígido, marcada desconfianza, negativismo, sentimientos de tristeza, desmotivación y confusión en sus emociones. Tuvo una actitud marcada y persistente de irresponsabilidad, despreocupación por las normas, reglas y obligaciones, falta de autocuidado. Todo lo anterior coincide con los criterios de un diagnóstico de trastorno disocial de la personalidad según CIE-10 (2)
En relación a sus antecedentes familiares, provenía de núcleo incompleto, familia disfuncional, padres separados con dificultades en la comunicación y antecedentes de maltrato físico y verbal. En la adolescencia, enfrentó al padre para defender a la madre, lo que generó marcados sentimientos de culpa. Desde esa etapa, se independizó económicamente para apoyar a la madre y a sus dos hermanos por ser el hijo mayor. No se identificaba con la figura paterna, existía desapego y poco vínculo con el padre, debido a que este era agresivo y distante con ellos, sobre todo cuando ingería excesivo alcohol. La figura de autoridad no instaló en él adecuados patrones, límites y respeto a las reglas. Sin embargo, a pesar de los problemas, existieron figuras significativas, como los abuelos de ambas líneas parentales, que fueron interiorizados positivamente y que sirvieron como recursos. También contó con apoyo constante del hermano.
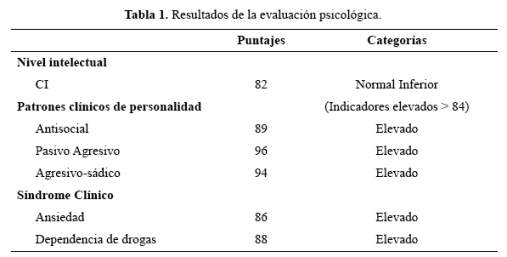
Los instrumentos de evaluación psicológica fueron la Escala de Inteligencia de Weschler para adultos (WAIS), versión abreviada, y el Inventario Clínico Multiaxial de Millon-II (MCMI-II). En la tabla 1, se muestran los resultados del nivel intelectual, así como los patrones y síndromes clínicos de personalidad. Se observó elevadas puntuaciones en los componentes pasivo-agresivo y agresivo-sádico, ansiedad y consumo de drogas, los cuales son propios de un perfil antisocial.
DISCUSIÓN
Este reporte se hizo con el objetivo de dar a conocer el caso de un paciente con trastorno de personalidad disocial, quien, luego de sufrir una lesión medular, presentó una exacerbación de síntomas y de sus características emocionales. Esto provocó una fricción y conflicto permanente con el personal de hospitalización, debido a su dificultad de seguir normas y reglas.
La presencia de un trastorno disocial puede instalarse en la infancia y adolescencia, donde las alteraciones son muy marcadas y se expresan en su estilo de vida, sobre todo en la manera como se relaciona con los demás (1).
En la experiencia clínica, se aprecia que los pacientes con lesión medular desarrollan trastornos como ansiedad y depresión que, con frecuencia, son de tipo reactivo.
Es importante indicar que el servicio de hospitalización, para lograr sus objetivos, se basa en un contexto de disciplina que estos pacientes suelen rechazar. Los signos y síntomas disociales se exacerban dificultando su adaptación y manejo en el tratamiento intrahospitalario conllevando al fracaso generalmente. No obstante, cabe señalar que, en una minoría de pacientes con trastorno disocial, este conjunto de normas y reglas también puede brindarles la oportunidad de ordenarse y sentirse protegidos, logrando un ajuste temporal a su entorno, sobre todo cuando su motivación son las metas que quiere alcanzar con la rehabilitación (independencia y marcha).
Existen pocos estudios que relacionen los trastornos de personalidad disocial con la lesión medular. En Perú no se han encontrado trabajos relacionados a estos aspectos. Solo se ha hallado un estudio similar en México de un paciente disocial que llega por accidente de moto y con complicaciones, como falta de conciencia de enfermedad, poco apoyo familiar, y problemas económicos. Estos factores no facilitaron su adaptación a la hospitalización, se complicó su cuadro clínico y terminó con amputación de extremidad con un mal pronóstico, sobre todo por su inadecuado comportamiento (4).
La similitud con nuestro estudio es la falta de adaptación por sus características propias de personalidad. Si bien es cierto el caso de amputación estaba en la etapa de shock con poco tiempo de accidente, en nuestro caso la diferencia es que nuestro paciente llega con mayor tiempo de evolución para la rehabilitación y con metas más definidas.
Una limitación que se encuentra en el estudio es que estos pacientes pueden presentar de manera asociada otros trastornos como los relacionados al consumo de sustancias o los de somatización y del control del impulso. Así también, pueden tener rasgos de personalidad que cumplen los criterios para otros trastornos de personalidad, como los trastornos límite, histriónico y narcisista (3).
Tomando en cuenta el diagnóstico y dependiendo del grado de agresividad y violencia de estos pacientes, se recomienda que la intervención comprenda el uso de medidas tanto farmacológicas como las de tipo psicológica y de intervención social (4).
Para brindar un tratamiento adecuado, el psicólogo debe sensibilizar y capacitar al personal hacia una visión holística que comprenda el comportamiento del paciente no solo como una persona disocial sino como alguien con una historia de vida.
REFERENCIAS BIBLIOGRÁFICAS
1. Curcoll M, Vidal J. Sexualidad y lesión medular. Barcelona: Fundación Instituto Guttmann; 1992. [ Links ]
2. Organización Mundial de la Salud. Clasificación internacional de enfermedades: CIE 10; Trastornos mentales y del comportamiento. 10ma edición. Ginebra: Organización Mundial de la Salud; 1992. [ Links ]
3. Asociación Americana de Psiquiatría. Manual diagnóstico y estadístico de los trastornos mentales: Texto revisado. Masson: Barcelona; 2002. [ Links ]
4. Herrera J, Lara M. Caso clínico: El trastorno de personalidad antisocial en un hospital general. Psiquiatría. 2010; 1:25-29. [ Links ]
Declaración de financiamiento y de conflictos de interés: Para la elaboración del presente trabajo, se recibió apoyo del Instituto Nacional de Rehabilitación Dra. Adriana Rebaza Flores Amistad Perú-Japón. Los autores declaran que no presentan conflicto de intereses.
Contribución de autoría: VNT: Participó en la evaluación del caso, recojo de los datos, discusión y redacción del manuscrito. PRV: Participó en la discusión del caso y redacción del manuscrito. Ambos autores leyeron y aprobaron la versión final.
Correspondencia:
Verónica D. Neciosup-Tomé
Correo electrónico: canirove266@hotmail.com
Recibido: 01/11/2018
Aceptado: 13/04/2019













