La pandemia de la Covid-19 está produciendo actualmente cerca de 5 millones de fallecidos en todo el mundo, Latinoamérica como una de las regiones más afectadas con cerca de un millón y medio y Perú bordeando las 200,000 muertes. Su alta infección con nuevas variantes y la no optimización del proceso de vacunación nos avizora un panorama nada halagüeño, considerando que el colapso de los diferentes sistemas de salud en el mundo, está afectando tanto a países de altos, medianos, y bajos ingresos.
A la mortalidad por casos infectados por la Covid-19, se agrega una enorme cantidad de muertes en población no infectada, sobre todo en sistemas de salud con recursos limitados, en donde las muertes directas e indirectas durante la pandemia, han producido un importante exceso de mortalidad 1.
En paises desarrollados con sistemas de registros vitales eficientes, con pruebas de confirmaci6n de disponibilidad inmediata y mínimo retraso en la comunicación del resultado, el exceso de muerte ha oscilado entre 20-50%, y dentro de éste, el atribuido a la Covid -19 ha sido de 40-70% 2. En contrate, en países en vías de desarrollo, como Latinoamerica, con sistemas de informaci6n que tienen grandes dificultades estructurales y deficiencias en el diagnóstico oportuno y comunicación de resultados, el exceso de mortalidad ha sido mayor. Perú, uno de los países con mayor mortalidad en el mundo por la Covid-19, tuvo una de las más bajas tasas de diagnóstico por pruebas moleculares y un excesivo retardo en el reporte de resultados confirmatorios, ocasionando inicialmente un gran deficit de informaci6n del exceso de mortalidad durante la pandemia 3.
Un estudio comparativo actual de mortalidad, sitúa al Perú en el primer lugar del mundo, superando las 6000 muertes por millón de habitantes, mientras que otros países aledaños mantienen esta cifra entre 2 000 y 3 700 muertes/ millón como México, Ecuador y Bolivia 5. Datos obtenidos del Sistema Informático Nacional de Defunciones (SINADEF) del Ministerio de Salud (MINSA), durante 2020 en comparación con cifras de prepandemia en 2019, muestran un exceso de muertes por Covid-19 y no Covid-19 en el Perú, de hasta más de 200% en el mes de julio 2020, resaltando la mortalidad por enfermedades crónicas no transmisibles (ECNT) como hipertensión arterial (HTA), enfermedad coronaria (ECOR), diabetes mellitus (DM), insuficiencia renal cr6nica (IRC) y accidente cerebrovascular (ACV) en orden de frecuencia 6) como se muestra en la figura adjunta.
En general, el exceso de muertes durante la pandemia por la Covid- 19, ha sido reportado en la mayoría de países, sin embargo, las estrategias de control y manejo sanitario de cada uno, han mostrado mortalidad diferenciada de muertes por Covid-19 y no Covid-19. En China, analizando el primer trimestre, sólo en Wuhan, se evidenció un aumento del 56% con respecto al 2019, producto del incremento de la neumonía por Covid-19 en 8 veces, pero también por ECNT como enfermedad cardiovascular y diabetes mellitus en 29% y 83%, respectivamente 6. En Reino Unido hasta junio del 2020, el 94% de las muertes cardiovasculares agudas fueron en personas sin Covid-19, mostrando un exceso absoluto con respecto al año previo del 8%; aumentaron en 35% las muertes en domicilio y las condiciones más frecuentes fueron ictus 36%, enfermedad coronaria aguda 25% e insuficiencia cardiaca 23%. En Dinamarca no se presentó exceso de mortalidad del 2020 con respecto al 2019; sin embargo, la tasa de mortalidad domiciliaria aument6 en 4%, siendo más frecuente en aquellos con insuficiencia cardiaca, enfermedad arterial periférica y DM 7.
Una encuesta de la Organización Mundial de la Salud (OMS) realizada en 105 países entre mayo y junio de 2020, describió que el 90% de los países encuestados interrumpieron de manera parcial o completa por lo menos uno de los 25 servicios de salud esenciales, siendo los paralizados con más frecuencia, los servicios de inmunización, enfermedades no trasmisibles y los de planificaci6n familiar 8.
En el caso peruano, la Covid-19, produjo la más severa crisis sanitaria de nuestra historia por sus deficiencias tanto en organización, infraestructura y recursos humanos desde antes de la pandemia, con el 20% de la población marginal sin seguro de salud 9. Tras la detección del primer caso de Covid-19, el 06 de marzo de 2020, se instauró uno de los confinamientos más estrictos en el mundo para disminuir el número de contagios y muertes. A pesar de ello, se mantienen elevadas las prevalencias globales de morbilidad y mortalidad, ahora con nuevas cepas de SARS- CoV-2 en circulación (Figura 1).
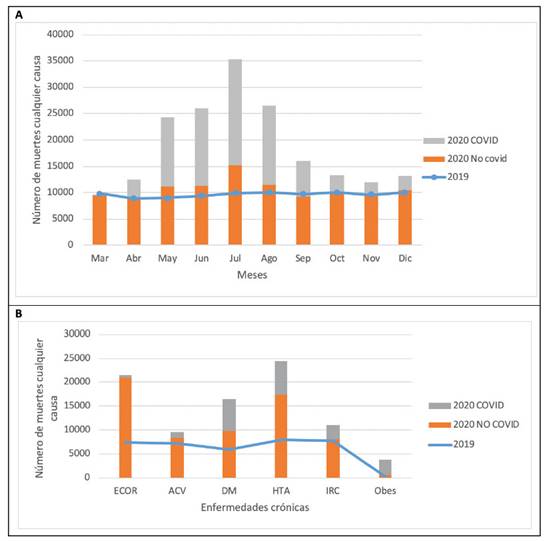
Figura 1 A: Mortalidad por COVID-19 y no COVID-19 marzo-diciembre 2019 -2020. B: Mortalidad por enfermedades cardio metabólicas con COVID-19 y no COVID-19 marzo-diciembre 2019 - 2020. Fuente: Sistema Nacional de Defunciones Marzo a diciembre 2019 y 2020. COVID19 positivo: CIE-10 (U07.1, U07.2, B34.X o J97.X) o por diagnóstico escrito (“COVID”, “Coronavirus”, “SARS CoV-2”). ECOR: Enfermedad coronaria ACV: Accidente cerebrovascular. DM: Diabetes mellitus HTA: Hipertensión arterial IR: Insuficiencia renal. Obes: Obesidad
La mortalidad por ECNT principalmente las cardio-metabólicas afectaron en gran proporción, tanto a la población con la Covid-19 como a la no infectada, siendo esta última la que acusó el mayor impacto. A pesar de las medidas sanitarias y económicas adoptadas tempranamente para combatir la pandemia por Covid-19, existen históricamente deudas sociales con la población peruana que están impidiendo su control. Factores estructurales como la pobreza, la inequidad social, un sistema de salud fraccionado y colapsado desde antes de la pandemia, así como un nivel primario de atenci6n sanitaria ineficiente, explican esta alta mortalidad 10.
Considerando que nuestra población está en una franca transición epidemiológica, en donde la carga de enfermedad principal es producida en más del 60% por ECNT y que la pandemia por Covid-19 ha hecho evidente esta realidad por la alta mortalidad producida en estas patologías; es que necesitamos un modelo de atención a las enfermedades crónicas como lo promueve la OPS/OMS, que implementado desde el nivel primario promueva un acercamiento entre nuestro sistema de salud y la comunidad 11.














