INTRODUCCIÓN
La actual pandemia por SARS-CoV 2 que se originó en Wuhan China en diciembre del 2019 1, lleva 203,662,139 millones de infectados y 4,308,383 fallecidos en el mundo, en el Perú 2,125,848 infectados y 197,029 fallecidos en la actualidad 1,13. La Covid 19, desde el punto de vista clínico se manifiesta con un estadio inicial caracterizado por síntomas virales sistémicos, un segundo estadio inmune y vascular caracterizado por neumonía, compromiso neurológico, miocárdico, renal, coagulopatía, pudiendo llegar a disfunción orgánica múltiple y la muerte. El 80% de pacientes cursa con cuadro asintomático o leve, 16% cuadro moderado a severo que requiere hospitalización y 4 a 5% crítico con necesidad soporte en la unidad de cuidados intensivos (UCI) 1.
Se presenta el caso de un varón de 34 años que ingresó a la UCI por síndrome de distress respiratorio agudo severo secundario a neumonía severa por SARS-CoV 2, quien requirió ventilación mecánica invasiva con ciclos de pronación, soporte vasopresor con noradrenalina. En la evolución cursó con injuria renal aguda oligúrica, con orina de aspecto rojiza y con hallazgo de creatinfosfoquinasa (CPK) en 17 179 UI/ ml, considerando rabdomiolisis secundaria a infección por SARS COV2 como una de las causas, el paciente fue tributario de hemodiálisis, con mejoría progresiva, destete de la ventilación mecánica, extubación y alta de UCI.
Se presenta el caso para resaltar el compromiso multisistémico y la rabdomiolisis e injuria renal aguda secundaria a la infección severa por SARS - CoV2 y de esta manera tomar las medidas de evaluación y soporte precoz para obtener resultados favorables para los pacientes.
PRESENTACIÓN DEL CASO
Varón de 34 años con antecedente de hipertensión arterial en tratamiento con losartán, ingresó con un tiempo de enfermedad de 6 días, con tos seca, fiebre de 38,5°C, dolor faríngeo, medicado en casa con paracetamol, ceftriaxona y dexametasona, sin mejoría. Un día antes del ingreso presentó disnea que progresó rápidamente hasta disnea en reposo, por lo que acudió al Hospital Cayetano Heredia. En el examen clínico al ingreso se encontró PA: 120/70 mm Hg, FC: 95 x min, FR: 28 x min, Sat0 : 96% con mascara de reservorio a 15 litros/min, peso: 130 kg, talla: 1,75 m, IMC: 42 kg/m2, regular estado general, tirajes, aleteo nasal, crepitantes basales bilateral, respiración toraco- abdominal, Glasgow 15. La radiografía de tórax mostro infiltrado alveolar bilateral, hemograma con leucocitos 10 000/mm3, linfocitos 870/mm3, plaquetas 320 000/mm3, hemoglobina 13,9 g/dl, proteína C reactiva 96 mg/dl, dímero D 0,4 mg/l, urea 25 mg/ dl, creatinina 0,9 mg/dl, sodio 144 mEq/l, potasio 4,18 mEq/l, DHL 635 UI/l; lactato 2,1 mmol/l, Pa02/ Fi02 186 y PCR - RT para SARS - CoV2 positivo. En el examen de orina al día 11 de hospitalización, se encontró hemoglobina y proteínas positivo, pH 5 y sedimento con leucocituria mayor de 100 x campo, leucocitos aglutinados 2+ y hematuria 30-40 x campo; el urocultivo fue negativo.
En el manejo inicial recibió terapia oxigenatoria con cánula de alto flujo; sin embargo, cursó con mayor trabajo respiratorio y caída del Pa02/Fi02 a 58,5 por lo cual ingresó a la UCI para apoyo ventilatorio invasivo y soporte total. En UCI requirió uso de noradrenalina 0,01 ug/kg/min; ventilación mecánica protectora con volumen tidal de 6 ml/kg peso ideal, PEEP 16 cm de agua, presión plateau 29 y driving pressure en 15 cm de agua, asimismo ciclos de pronación extendida de 72 h, con mejoría oxigenatoria y de la mecánica ventilatoria. En la evolución cursó con oliguria, orina de aspecto rojizo, e incremento progresivo de urea y creatinina, hiperkalemia, y ante la sospecha de rabdomiolisis, se solicitó creatinfosfoquinasa (CPK) que resultó en 17 179 U/l, pudiendo ser la causa de la injuria renal aguda; el paciente recibió terapia de hemodiálisis, con mejoría progresiva. Los valores de CPK descendieron progresivamente hasta un valor de 6 333 U/l al quinto día del manejo y soporte especifico, con posterior normalización del mismo; asimismo, ocurrió descenso progresivo de la urea y creatinina séricas, y recuperación de la diuresis. Finalmente, el paciente evolucionó de manera favorable, fue extubado y dado de alta de manera exitosa de la UCI.
DISCUSIÓN
En la rabdomiolisis ocurre liberación del contenido intracelular incluido la creatinfosfoquinasa (CPK), electrolitos y deshidrogenasa láctica a la sangre 1,2. Entre las causas de rabdomiolisis por infección viral, la más común es la influenza A/B hasta el 33% de los casos, seguido de Epstein Barr, herpes simple, adenovirus, citomegalovirus y virus de inmunodeficiencia adquirida (VIH); sin embargo, en la pandemia actual por el coronavirus SARS Cov2 se han descrito múltiples casos de rabdomiolisis asociada a esta entidad 3,4. Se han descrito casos de rabdomiolisis asociados a beta - coronavirus como el síndrome respiratorio agudo severo (SARS) en 10% y síndrome respiratorio del medio este (MERS) en 14% 2. Otras causas incluyen trauma, convulsiones, toxinas, drogas, enfermedades autoinmunes, anormalidades electrolíticas y disfunción de la tiroides 5,6; el paciente que se reporta, se descartó la presencia de estas condiciones.
Tabla 1 Parámetros clínicos, mecánica ventilatoria y de laboratorio.
| Parámetro | Día 1 | Día 4 | Día 6 | Día 9 | Día 11 | Día 15 | Día 25 |
|---|---|---|---|---|---|---|---|
| Sat02 (%) | 98,6 | 97,9 | 97,0 | 96,0 | 96,0 | 96,0 | 97,0 |
| Pa02/Fi02 | 186 | 200 | 217 | 313 | 335 | 291 | |
| Lactato (mmol/l) | 2,1 | 1,5 | 1,5 | 1,3 | 0,8 | 0,7 | |
| Mecánica Ventilatoria | |||||||
| Volumen tidal espirado | 420 | 410 | 400 | 400 | 400 | ||
| PEEP | 14 | 16 | 15 | 15 | 14 | ||
| Presión plateau | 29 | 30 | 26 | 27 | |||
| Driving pressure | 15 | 14 | 11 | 13 | |||
| Compliance estática | 27 | 29 | 39 | 33 | |||
| Laboratorio: | |||||||
| Glucosa (mg/dl) | 100 | 100 | 97 | ||||
| Urea (mg/dl) | 35 | 63 | 116 | 138 | 256 | 355 | 146 |
| Creatinina (mg/dl) | 0,9 | 1,4 | 1,5 | 1,2 | 5,0 | 8,7 | 3,4 |
| Sodio (mEq/l) | 144 | 146 | 149 | 156 | 149 | 142 | |
| Potasio (mEq/l) | 4,18 | 5,04 | 5,32 | 5,02 | 5,54 | 8,40 | |
| Cloro (mEq/l) | 102 | 108 | 107 | 110 | 112 | 104 | |
| Fosforo (mg/dl) | 3,8 | 6,3 | 5,4 | 7,4 | 15,6 | ||
| Magnesio (mg/dl) | 2,6 | 2,6 | 3,0 | 2,4 | 3,4 | ||
| Calcio iónico (mmol/l) | 0,95 | 1,04 | 0,92 | 0,90 | 0,67 | ||
| Albumina (gr/l) | 3,00 | ||||||
| Creatinfosfoquinasa (CPK) (UI/l) | 17 179 | 6 333 | 69 | ||||
| TSH (mUI/l) | 4,01 | ||||||
| T4 Libre (ng/dl) | 0,61 | ||||||
| Dímero D (UI/l) | 0,4 | ||||||
| INR | 1,0 | 1,3 | 1,2 | ||||
| TTPa (seg) | 33,4 | 38,8 | 39,3 |
La triada convencional contempla orinas oscuras, mialgias y debilidad muscular transitoria; sin embargo,la orina oscura se presenta en solo 10% de los casos. En ocasiones se confunde con hematuria por la coloración de la orina y por la detección en la tira reactiva por el grupo hemo de la mioglobina, y sedimento con menos de cinco hematíes por campo, pero, es posible encontrar más hematíes en el sedimento de estos pacientes. Los pacientes con la Covid 19 tienen mialgias en el 35% como parte de su sintomatología, por lo que el diagnóstico de rabdomiolisis puede pasar desapercibido y se sugiere en el estudio de un paciente con la Covid 19 evaluar inicialmente el CPK. La severidad va desde cuadros leves sin repercusión del medio interno, hasta cuadros que ponen en riesgo la vida del paciente con injuria renal aguda, trastornos hidroelectrolíticos severos y coagulación intravascular diseminada. El diagnostico requiere documentar una elevación de la CPK de 5 veces por encima del valor normal 1,5,6,7.
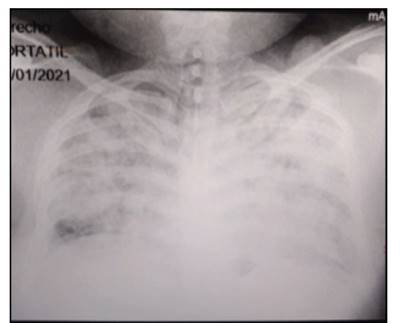
Figura 2 Radiografía de tórax: Infiltrados alveolo-intersticiales compatible con síndrome de distress respiratorio agudo. Compromiso pulmonar 90%.
El incremento de lactato deshidrogenasa (LDH), sin compromiso pulmonar importante nos debe orientar a buscar entre otras causas, el desarrollo derabdomiólisis. Se han reportado casos de pacientes que han desarrollado rabdomiólisis en etapas tempranas y leves, así como en cuadros críticos, como se presentó en nuestro paciente 8.
La fisiopatología no ha sido estudiada, pero se postula que sea provocada por lesión del miocito inducida por invasión viral directa por el SARS Cov2 ya que el musculo esquelético presenta receptor de la enzima convertidora de angiotensina 2 (ECA2) 9. No se deja de lado la influencia de la tormenta de citocinas (citocinas miotóxicas) y la hipoxia 9,10. También se ha postulado mecanismos inmunes de reactividad cruzada entre el miocito y el virus 11,12. El análisis histológico del músculo muestra miositis en 60% y fibras necróticas en 80% de los pacientes; sin embargo, en pacientes que desarrollaron rabdomiolisis no se observó infiltrado inflamatorio 12.
En el manejo del paciente que reportamos, se realizó hidratación y fluidoterapia con monitoreo hemodinámico, debido al alto riesgo de edema pulmonar hidrostático en el contexto de síndrome de distress respiratorio agudo; asimismo, soporte dialítico. La evolución fue con mejoría progresiva de la función renal y del cuadro sistémico, con posterior extubación y alta exitosa de UCI.















