PRESENTACIÓN DEL CASO
Dra. María Fernanda Castañeda (Residente de 3er año de Medicina Interna):
Mujer de 68 años que acudió a un hospital local con historia de 18 meses de enfermedad refiriendo dolor lumbar de intensidad 7/10 que empeoraba a la deambulación y cedía en el reposo. Dieciséis meses antes del ingreso, presentó astenia y el dolor lumbar persistía con la misma intensidad; a esto se agregó dolor tipo hincada en los miembros inferiores. Doce meses antes del ingreso presenta aumento de volumen de lengua, observando alrededor de ella las marcas de la dentadura y además sensación de "atoro" en dos oportunidades. Diez meses antes del ingreso refiere mayor aumento de volumen de lengua que se hace permanente además dolor lumbar persiste por lo que se trata con medicina tradicional (acupuntura). Ocho meses antes del ingreso presenta aumento de volumen de los miembros inferiores que le dificultaba la deambulación, asociado a adormecimiento. Seis meses antes la paciente presenta vesículas no dolorosas en los miembros inferiores con predominio en lado derecho que progresan a ampollas no dolorosas; refiere que el dolor lumbar y las parestesias persistían. Un mes antes del ingreso presenta enrojecimiento en lesiones ampollares asociado a dolor de intensidad 9/10 que cedían con naproxeno. Quince días antes del ingreso la paciente persiste con dolor en miembros inferiores y los síntomas previos persisten. El día del ingreso la paciente presenta vómitos sanguinolentos por lo que acude a emergencia.
Funciones biológicas: sed aumentada; sueño disminuido; orina espumosa; ánimo distímico; peso y apetito sin alteración.
Antecedentes: Tenía el diagnóstico de síndrome del túnel carpiano desde hace 12 años sin tratamiento. Ocupación: médica cirujano. Estado civil soltera y natural de Lima. Hermana y madre con diagnóstico de hipotiroidismo.
En la revisión anamnésica de aparatos y sistemas mencionó orina espumosa desde hace 8 meses.
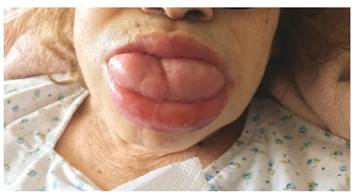
El examen físico en la sala de urgencias mostro funciones vitales: PA: 120/70 mm Hg, pulso: 110 lpm, FR: 18 rpm, saturación de oxígeno 97%. La piel era pálida, con frialdad distal, poco hidratada, elasticidad disminuida, lesión tipo úlcera en miembro inferior derecho con signo de flogosis; edema con fóvea y dolor a la palpación en miembros inferiores. Se observaba una gran macroglosia (Figura 1). El examen de tórax y pulmones y del sistema cardiovascular fue normal. El examen del sistema gastrointestinal era normal excepto por el tacto rectal que evidenció presencia de melena.
Los hallazgos de laboratorio mostraron: hemoglobina 8,4 g/dl, hematocrito 25%, volumen corpuscular medio 90 fl, urea 109 mg/dl, creatinina:0,5mg/dl, proteínas totales 4 g/dl, albumina 2,2g/dl, resto de exámenes séricos sin alteraciones. El examen completo de orina mostró proteinuria (+) y posteriormente la proteinuria resultó en 256 mg/24 horas. El electrocardiograma mostró ritmo sinusal y complejos de bajo voltaje. La radiografía de tórax mostró pulmones sin alteraciones y no evidencia de cardiomegalia.
Una vez hospitalizada se realizó estudio endoscópico por hemorragia digestiva alta donde el resultado fue una úlcera en cuerpo y antro gástrico FORREST III, y duodenopatía inespecífica.
DISCUSIÓN
Dr. Héctor Sosa Valle (Medicina Interna)
Nos encontramos ante una paciente adulta mayor con una historia crónica, que ingresó a emergencia por un cuadro agudo de hemorragia digestiva alta que en la endoscopia digestiva se encontró una úlcera en cuerpo y antro gástrico que podría estar asociada al uso crónico de antiinflamatorios no esteroideos (AINE).
En cuanto al cuadro clínico crónico que tiene la paciente es destacable la presencia de macroglosia crónica adquirida (empieza a manifestarse hace un año aproximadamente) que le ocasiona a la paciente episodios de atoro y hace que la lengua protruya fuera de la boca y queden marcas de los dientes en ella como vemos en la Figura 1. El otro hallazgo clínico importante en esta paciente es el dolor tipo hincada y adormecimiento de los miembros inferiores que podrían corresponder a parestesias y la hiperalgesia al tacto de miembros inferiores en el examen físico, lo que nos hace sospechar de neuropatía periférica sensitiva como la mejor opción diagnóstica.
La macroglosia es el hallazgo más destacable en esta paciente y el que podría ayudarnos más a definir el diagnóstico. La macroglosia constituye un crecimiento anormal del tamaño y volumen de la lengua y se evidencia por una protrusión más allá del reborde alveolar dentario que puede causar dificultades para hablar, deglutir y en casos extremos dificultad respiratoria por obstrucción de la vía aérea 1,2; en nuestra paciente es evidente la macroglosia. Este hallazgo es raro de ver en la práctica diaria y habitualmente se debe a un trastorno sistémico subyacente, se le suele clasificar como congénita o adquirida y además como transitoria o permanente 2. Nuestra paciente tiene macroglosia adquirida permanente. El diagnóstico diferencial de macroglosia adquirida permanente es amplio e incluye patología infiltrativa, inflamatoria e infecciosa; entre las más frecuentes tenemos a la amiloidosis sistémica tipo AL, acromegalia, hipotiroidismo, sífilis, tuberculosis y linfoma 2.
En cuanto a amiloidosis, esta enfermedad constituye la causa más frecuente de macroglosia adquirida en adultos. La presencia de macroglosia en un paciente con amiloidosis hace que la sospecha de amiloidosis tipo AL sea la más probable 3. Nuestra paciente además tiene otros hallazgos que nos harían sospechar de amiloidosis, como la presencia de una probable neuropatía periférica sensitiva, el antecedente de síndrome de túnel del carpo y la historia de "orina espumosa"; estos hallazgos nos harían sospechar de amiloidosis sistémica 4. El plan de trabajo debería estar enfocado a confirmar esta sospecha con una inmunofijación sérica y urinaria, biopsia de labio o grasa abdominal y tinción con Rojo de Congo y determinar el tipo de neuropatía que tiene la paciente mediante una electromiografía y velocidad de conducción 4. Es importante recalcar que el hallazgo clínico de macroglosia es una manifestación que nos permitiría hallar precozmente amiloidosis y dar un tratamiento más rápido y oportuno.
Otro diagnóstico a considerar es acromegalia. En esta entidad la macroglosia es un síntoma que además se asocia a otros síntomas relacionados con el crecimiento exagerado de tejido óseo y blando, como el engrosamiento de los rasgos faciales, el aumento de la prominencia frontal, prognatismo y el aumento del tamaño de manos y pies. Además, estos pacientes pueden tener asociados hallazgos como apnea del sueño e hipertensión arterial; así como síndrome del túnel del carpo 5. El diagnóstico se hace con la presentación clínica y se confirma con los niveles de IGF 1 y GH incrementados 6. En nuestra paciente si bien tiene macroglosia y antecedente de síndrome del túnel del carpo, no tiene las otras características clínicas de acromegalia.
En el caso de macroglosia e hipotiroidismo, esta se ha asociado más a hipotiroidismo en niños, siendo extremadamente raro, en adultos 7. El hipotiroidismo se asocia a síndrome del túnel del carpo y muy raras veces a neuropatía sensorial dolorosa. Siendo extremadamente rara la macroglosia debida a hipotiroidismo en adultos, su presentación en pacientes con hipotiroidismo obliga a descartar otras causas antes de atribuir la macroglosia al hipotiroidismo. En nuestra paciente estamos obligados a descartar esta enfermedad solicitando un dosaje sérico de TSH.
En cuanto a las otras posibilidades etiológicas, la tuberculosis como causa de macroglosia es muy rara y se ve en casos de tuberculosis de larga duración con gran carga bacilar, diseminación sistémica y hallazgos de TBC multisistémica -que nuestra paciente no tiene-, habitualmente son lesiones exofíticas y dolorosas 8. En cuanto a sífilis, se da en el contexto de sífilis terciaria con formación de gomas en la lengua 8. La posibilidad de linfoma es alejada porque la presentación es de lesiones tipo masa en vez de un crecimiento homogéneo de la lengua y se asocian adenopatías cervicales; estos hallazgos no los tenía nuestra paciente.
Por lo anteriormente expuesto, ante las posibilidades diagnósticas planteadas deberíamos solicitar a esta paciente: inmunofijación sérica y urinaria y una biopsia de labio o grasa periumbilical para confirmar el hallazgo de amiloidosis sistémica AL; además del dosaje de GH y IGF1 para descartar acromegalia y TSH para descartar hipotiroidismo. Adicionalmente, solicitar una electromiografía y velocidad de conducción para determinar el tipo de neuropatía periférica de esta paciente.
EVOLUCIÓN
La paciente continuó hospitalizada por los hallazgos clínicos encontrados como macroglosia y parestesias, sin tener causa aparente por lo que se realizó otros exámenes complementarios en busca de la etiología. El dosaje de vitamina B12 fue 400 pg/ ml, TSH 2,7mUI/l; PPD 0 mm, y pro-BNP en 159 pg/ ml. La electromiografía reveló una neuropatía axonal sensitivo motora de evolución crónica en miembros inferiores.
Se realizó biopsia de labio (glándulas salivales menores) cuyo resultado anatomopatológico fue: lóbulos de glándulas salivales con inflamación crónica moderada y atrofia moderada, depósito de material eosinófilo perivascular compatible con amiloide; se realizó coloración Cristal Violeta (Figura 2) y rojo Congo (Figura 3), siendo ambas positivas para tejido amiloide.
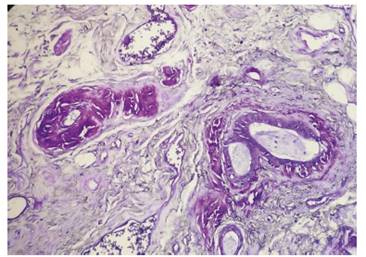
Figura 2 Biopsia de glándula salival menor. Tinción Cristal Violeta. Lóbulos de glándulas salival con inflamación crónica moderada y atrofia moderada, depósito de material eosinófilo perivascular compatible con amiloide.
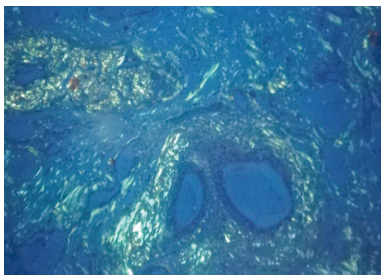
Figura 3 Biopsia de glándula salival menor. Tinción Rojo de Congo positiva y birrefringencia verde manzana en la microscopia de luz polarizada compatible con Amiloidosis.
Se realizó dosaje de inmunoglobulinas y de cadenas ligeras siendo el resultado: IgM 0,95; IgA 1,0; IgG 8,48; cadena Kappa libre 8,2 mg/l (VN: 3,30-19,40), cadena Lambda libre 561,60 mg/l (VN: 5,71-26,30 mg/l), β2 microglobulina 1,01 mg/l, siendo compatible con AMILOIDOSIS PRIMARIA (AL).
Dr. Héctor Sosa
Con estos hallazgos se confirma el diagnóstico de amiloidosis tipo AL. La macroglosia es parte de esta enfermedad en 10% de los casos, pero a su vez la amiloidosis es la causa más frecuente de macroglosia en adultos. Ante la sospecha de amiloidosis, la presencia de macroglosia pone como primera posibilidad a la amiloidosis tipo AL. La neuropatía periférica se encuentra en 30% de los pacientes con amiloidosis tipo AL y es de tipo doloroso y con disestesias en pies. Ante este diagnóstico debemos establecer si hay compromiso cardíaco con la medición de proBNP y una ecocardiografía, además de un estudio de médula ósea para descartar la asociación con mieloma múltiple. En cuanto al manejo, debe recibir terapia sistémica dirigida a la proliferación clonal plasmocítica de la médula ósea, con esto deberíamos esperar una mejoría en los síntomas incluida la regresión de la macroglosia.
Dra. Evelyn Mejía (Hematología)
El pronóstico de la Amiloidosis tipo AL depende de la extensión del daño de órgano blanco, siendo el compromiso cardiaco uno de los factores más importantes a considerar dado que representa la principal causa de morbimortalidad en esta patología. Los marcadores tipo pro-BNP y Troponina T son utilizados para definir enfermedad avanzada. Dependiendo de la estatificación de la enfermedad, la mediana de sobrevida de los estadios iniciales puede ser de 12 años mientras que la de los estadios avanzados puede ser de sólo un año 9,10.
El tratamiento de la amiloidosis se basa en quimioterapia sistémica, dicho tratamiento debe ser individualizado y adaptado al riesgo, valorando factores tales como la severidad del daño de órgano blanco y las comorbilidades del paciente. Una vez realizada la estratificación de riesgo, se puede diseñar la mejor estrategia de tratamiento. Las terapias actuales incluyen trasplante de progenitores hematopoyéticos y terapias de combinación con melfalán, ciclofosfamida, bortezomib y corticoides 11,12. La macroglosia, al ser originada por el depósito de amiloide, requiere también de terapia sistémica; sin embargo, en caso de presentarse lesiones que condicionen obstrucción significativa de la vía aérea puede optarse por escisión quirúrgica. Sin embargo, la cirugía representa una solución temporal dado que las lesiones persisten o recurren 13.
La mayoría de pacientes no son elegibles para trasplante de progenitores hematopoyéticos (como en el caso de esta paciente), por lo que se puede optar por un régimen que combine ciclofosfamida, bortezomib y dexametasona (CyBorD) 11,12.
Actualmente, la adición de anticuerpos monoclonales que tienen como objetivo el CD38, representa una buena alternativa de tratamiento dado que ha demostrado mejorar significativamente la sobrevida en los pacientes estudiados. Así, la combinación de daratumumab con CyBorD evidencia resultados favorables incluso en pacientes con daño cardiaco o renal 14.
Seguimiento del caso
La paciente recibió 6 ciclos de Bortezomib 1,3 mg/ m2 semanal por vía subcutánea, más dexametasona 20 mg vía oral una vez por semana. Los ciclos eran de 28 días. La paciente tuvo una respuesta completa al tratamiento con disminución significativa de la macroglosia. En su último control de dosaje de cadenas ligeras fue: cadena Kappa libre 11, cadena Lambda libre 34,4, índice Kappa/Lambda 0,32.