INTRODUCCION
En Alma-Ata se reconoció a la salud como un derecho humano fundamental y a la atención primaria de salud (APS) como modelo de salud pública a seguir 1. Los modelos actuales promueven la cobertura universal en salud. Identificándose en América dos racionalidades en dichos procesos. La primera basada en cambios en el aseguramiento en salud, para aumentar la cobertura financiera y atender más población. La segunda, impulsando cambios en el modelo organizacional, buscando mejorar las condiciones de acceso 2. En ambos modelos los recursos humanos son el elemento central.
En el Perú la gestión de los recursos humanos en salud (RHUS) tuvo hitos trascendentales que marcaron un antes y un después y buscaron fortalecer sus competencias como: la generada en 1930 por Manuel Núñez Butrón (brigadas Rijchary con participación de curanderos, evangélicos y licenciados del ejército) que realizó las primeras actividades de capacitación pioneras de APS, así como la capacitación y formación salubrista del personal de salud iniciada en 1964 por la Escuela Nacional de Salud Pública - ENSAP 3. Ambas experiencias no constituyeron políticas públicas.
En la década de los 80s, se emiten los primeros lineamientos de política sectorial en salud y el primer lineamiento en RHUS (Lineamiento 8). En el año 2005, a partir de lo dispuesto en el “Llamado a la Acción de Toronto. 2006-2015 Hacia una década de Recursos Humanos en Salud para las Américas”, se emiten los primeros Lineamientos específicos de política de RHUS, que definieron políticas y planes para adecuar la fuerza de trabajo a los cambios en los sistemas de salud 4. No obstante, los logros sanitarios y los objetivos alcanzados en recursos humanos en salud podrían ponerse en riesgo si las políticas al respecto no se consolidan. El objetivo de este estudio fue analizar las políticas de recursos humanos en salud en Perú y describir las herramientas de política utilizadas en su implementación.
MATERIAL Y MÉTODOS
Estudio transversal de análisis de políticas de RHUS. Se revisó la base de datos de la biblioteca del MINSA, de universidades y documentos de internet, identificando los lineamientos de política sectorial del Ministerio de Salud y los lineamientos específicos de política de RHUS. La revisión de diversas fuentes secundarias y estadísticas nacionales permitió examinar el desarrollo y grado de implementación y sostenibilidad alcanzada. Se utilizó el análisis histórico para describir la acción política, respuesta de la sociedad civil y adaptación estatal. 5
Se profundizó el análisis de las políticas a través de un enfoque de gobernanza y el resurgimiento de variables sociales y de contexto en las políticas (policies) públicas 6), enfatizando en su implementación el enfoque de instrumentos específicos descritos por Bemelmans-Videc et al. 7, que los clasificó en: regulación o controles (sticks), medios económicos o incentivos (carrots) e información o persuasión (sermons).
Los controles son herramientas regulatorias de la autoridad. Se agrupan en generales y específicas. Las específicas pueden tener objetivos económicos o sociales, desarrollando acciones obligatorias, de orientación y permisos, que se centran en lograr su cumplimiento 8,9. Los incentivos son instrumentos de política económica afirmativa que buscan motivar el cambio de comportamiento mediante cargos, subsidios o transferencia condicional de fondos y multas. Los cargos y multas establecen límites al aumentar el costo o riesgos asociados a ellos. 10,11. La persuasión (sermons) constituyen programas de información que buscan motivar el comportamiento a través de información, argumentos, base moral, provisión de data fáctica o identificación de objetivos de política. 12,13,14
RESULTADOS
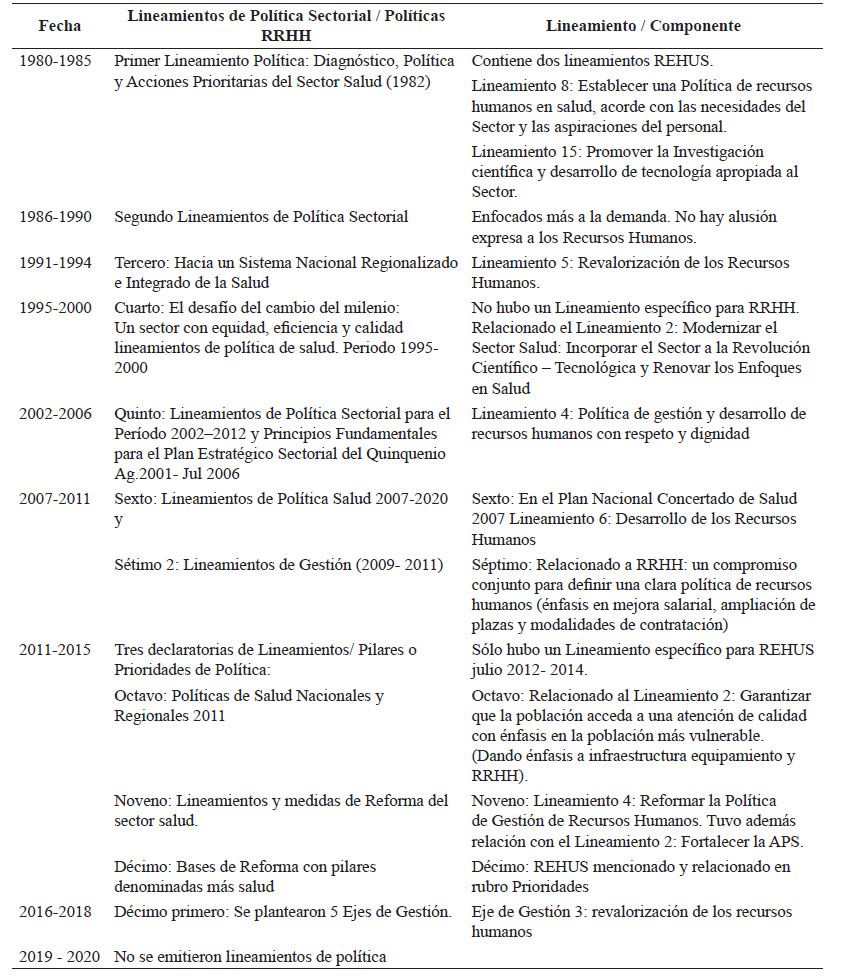
En el periodo 1980-2020, se emitieron 11 lineamientos de política sectorial - LPS (algunos llamados Pilares o Prioridades de Gestión) (15- 23) y dos lineamentos de política específicos de recursos humanos - LE RHS 24,25); cinco de los LPS establecieron específicamente al menos un lineamiento de política en RHUS. El primero en 1980 proyectó establecer una política de RHUS, el segundo en 1991 planteó revalorizar los RHUS, el tercero en 2002, una política de gestión y desarrollo de RHUS con respeto y dignidad, el cuarto en 2007, el desarrollo de los RHUS y el quinto en 2012, reformar la política de gestión de RHUS. Los 6 restantes abordaron el tema como parte de actividades, propuestas diversas o indirectamente en otro lineamiento (Tabla 1).
El primero no logró establecer la política de RHUS. El segundo impulsó el desarrollo integral e interdisciplinario de los RHUS con participación de instituciones formadoras y prestadoras, para generar personal capacitado, actualizado y comprometido institucionalmente y con la población.
El tercero enfatizó la promoción de RHUS a través de sistema de méritos, línea de carrera, remuneraciones idóneas y fomento del desempeño. La ENSAP ente directivo de la gestión de los recursos humanos pasó a ser un organismo público descentralizado denominado Instituto de Desarrollo de Recursos Humanos (IDREH), el cual oficializó los primeros lineamientos de política específicos en recursos humanos en salud - LE RHS (Tabla 2), desarrollando un plan de implementación mediante el cual se creó: El Sistema Nacional de Residentado Médico-SINAREME que integró profesiones, instituyó un sistema tripartito: reguladores (Colegio Médico, Asociación Peruana de Facultades de Medicina (ASPEFAM) y MINSA), prestadores (MINSA, ESSALUD) y formadores (universidades), conformando comités a nivel nacional y regional 26. Realizó un estudio de prioridades de especialización en Medicina. Propuso crear el Sistema Nacional de Articulación de Docencia, Servicio e Investigación en Pregrado de Salud (SINAPRES) como espacio de regulación del acceso y la gestión de los campos clínicos y planteó que el Servicio Rural y Urbano Marginal de Salud (SERUMS) asuma criterios para asignar plazas en espacios de escaso desarrollo y gran pobreza, logrando que el programa social Juntos, financie plazas (medicina, enfermería y obstetricia) destinadas a equipos de trabajo en provincias excluidas y extrema pobreza. Abordó la aprobación de una política integral de remuneraciones, desempeño y riesgo según el nivel de atención y reguló la formación de posgrado para adecuar la oferta de profesional a las necesidades del país. 27
Tabla 2 Gestión y Políticas de RRHH por estructura interna (Dirección encargada) MINSA. Periodo 1964 - 2020.

El cuarto dio énfasis al capital humano como instrumento fundamental para lograr el cambio responsable del sistema de salud, estableció que la gestión de RHUS debe responder a las necesidades del sector; así como, garantizar su formación y motivación con una política de incentivos y énfasis en ámbitos desfavorables, fortaleciendo la oferta en el primer nivel de atención. El quinto, cambió de denominación a Dirección General de Personal de Salud, dirección que posteriormente en el 2018 actualizaría los lineamientos específicos de política de recursos humanos, generando el segundo lineamiento específico de política - LE RHS con 11 postulados (Tabla 2).
Se identificaron un conjunto de herramientas de política con las cuales el MINSA implementó las políticas de REHUS. Los tipos fueron de regulación o controles (sticks), medios económicos o incentivos (carrots) e información o persuasión (sermons) (Tabla 3). Fueron expresiones de control acompañadas con algo de persuasión, las intervenciones que promovieron la rectoría del MINSA como CONAREME; Comité de Articulación, Docencia, Atención en Salud e Investigación (CONADASI); comité central y regionales del SERUMS, entre otros. Las herramientas de persuasión encaminaron la disposición para conformar equipos de salud familiar y comunitaria, como del equipo básico de salud. Las iniciativas que promovieron la articulación con otros actores sociales utilizaron la persuasión (con algo de control), como SINAPRES y SINAREME, en tanto que a través de herramientas de incentivos desarrollaron con universidades el Programa Nacional de Formación en Salud Familiar y Comunitaria (PROFAM) dirigido a los equipos básicos de salud (EBS) y el pago de bonos de salud pública como reconocimiento del desarrollo del PROFAM.
Tabla 3 Herramientas de política utilizadas en implementación de Políticas REHUS MINSA concordancia con Líneas de Acción de Toronto.

Se desarrollaron herramientas de incentivos en el marco de la generación de relaciones laborales saludables. En el caso del SERUMS se aplicó respecto del personal en asignaciones priorizadas (zonas alejada o fronteriza, zona de emergencia). Estos incentivos se plasmaron en mejores salarios y mayores puntajes para cuando los profesionales de salud decidieran postular a plazas para realizar especialidades.
DISCUSIÓN
En los últimos 40 años se emitieron 11 lineamientos de políticas del MINSA, de los cuales 5 tuvieron un lineamiento expreso referente a recursos humanos. En dicho periodo se emitieron dos lineamentos de política específicos, el primero a cargo del Instituto de Desarrollo de Recursos Humanos y el segundo por la Dirección General de Personal de la Salud. No hubo continuidad entre ellos, observándose limitaciones para establecer una Política de Estado (política a largo plazo) para el desarrollo de recursos humanos. Esta realidad es concordante con la premisa del riesgo que representa la alta rotación de ministros y equipos de gestión en la sostenibilidad de políticas de Estado o que dificultan su implementación 28, así como que, en un sistema de salud segmentado y fragmentado, el sistema de salud presenta ineficiencias, debilitamiento del rol rector, del trabajo intersectorial y no suelen darse políticas sostenibles y eficaces. 29-33
Diversos estudios consideran que los avances en el campo del desarrollo y la gestión de los RHUS se orientaron al cumplimiento de metas regionales, a la expansión de la dotación de recursos a nivel nacional y el fortalecimiento de competencias y capacidades (34- 36). Característica que fueron el hilo conductor en los Lineamientos de políticas específicas, que han intentado desde el 2005, fortalecer y consolidar la gobernanza y la rectoría, desarrollar condiciones y capacidades de los RHUS y concertar con el sector educativo la respuesta a las necesidades de los sistemas de salud, más no han podido implementarse adecuadamente. Consideramos que para que las políticas específicas de RHUS sean sostenibles, requieren que exista armonía con los lineamientos de política sectorial; que la alta dirección se apropie, lidere, financie y de continuidad a las políticas de RHUS y que las direcciones de línea al ejecutarlas, armonicen en todo su potencial las herramientas de política.
Conceptualmente los contextos políticos y organizativos de los últimos 40 años determinaron la elección de uno o más instrumentos en la toma de decisiones de política 7, donde la probabilidad de implementación exitosa (o no) del instrumento seleccionado se reprodujo en el proceso de selección. Por lo que los cambios en el sistema de salud, el proceso de descentralización y separación de funciones en los diversos niveles de gobierno, diversificación de actores (Ente rector, instituciones formadoras - universidades, colegios profesionales, sindicatos, SERVIR, sector privado, entre otros), agregaron nuevos componentes contextuales para el análisis.
En ese contexto, las herramientas de política utilizadas no fueron puras, sino que incluyeron elementos de más de una, deviniendo en herramientas mixtas a predominio de regulación e información. Las herramientas normativas que promovieron la rectoría del Ministerio de Salud estuvieron acompañadas con algo de persuasión a efectos de facilitar su implementación; mientras que las iniciativas que promovieron la articulación con otros actores sociales utilizaron herramientas de información (sermon) con algo de control a fin de facilitar la articulación.
En tanto que las herramientas que utilizaron medios económicos e incentivos (carrots), en un contexto de limitación de recursos económicos y recursos humanos en regiones, se orientaron más al personal de salud en su periodo SERUMS, para incentivar su desplazamiento a zonas alejadas, zonas fronterizas, o de emergencia, o realizar una especialidad (beneficio de mayores puntajes al postular a una especialidad). Sin embargo, la experiencia país muestra un uso incompleto de los incentivos económicos (a la par un factor motivador insatisfactorio según Herzber 37, como un mecanismo para mejorar sólo los salarios de los trabajadores en general, con sueldos no acordes con las profesiones, lo cual en lugar de ser un motivador de la sana competencia profesional, generaron resultados secundarios tipo boomerang o perversión de incentivos.
En un contexto de incertidumbre laboral (contratos por terceros, CAS, u otros) e incipiente servicio civil meritocrático, se promulgó la Ley SERVIR, con limitada implementación fáctica en el Ministerio de Salud 38, muchos de estos incentivos propuestos como motivadores de la competencia profesional sana, han terminado convirtiéndose en bonos para todo el personal médico, sin promover mayor competitividad y con alguna discriminación sobre los profesionales no médicos. Las herramientas motivacionales requieren de mayor consenso de los diversos actores, negociaciones, estudios de eficacia y sobre todo de su sostenibilidad financiera.
Lo exhaustiva de la identificación de documentos de gestión ministerial en los periodos anteriores a la década de los 80s, tiene como limitaciones las propias de los archivos oficiales del MINSA.
En conclusión, la mayoría de gestiones ministeriales emitieron lineamientos de política, algunos tuvieron un lineamiento expreso en recursos humanos. En las dos últimas décadas se agregaron lineamientos específicos con diversos grados de implementación e instrumentos específicos de implementación.
Se recomienda que las herramientas de política se complementen con otras intervenciones y estrategias que permitan generar resultados efectivos; enfatizando aspectos comunicacionales y de marketing en su implementación. Así como que el MINSA impulse una Política de Estado sobre RHUS, teniendo en cuenta las lecciones aprendidas al implementar políticas, normativamente sólida, de carácter intersectorial e interinstitucional, con liderazgo integrador, armonización de las herramientas de implementación y financiamiento garantizado.