Dra. Natalí Leiva / Dr. Jesús de la Cruz:
Varón de 43 años, natural y procedente de Satipo, quien dos años atrás presentó dolor lumbar para-vertebral derecho de intensidad moderada, tipo opresivo, irradiado a miembro inferior ipsilateral acompañado de sensación de debilidad generalizada; cuatro meses antes del ingreso se realizó una tomografía axial computarizada (TAC) y una resonancia magnética (RM) lumbar en las que se evidenció lesiones vertebrales, siendo derivado a oncología; dos meses antes del ingreso, el paciente refirió aumento del dolor haciéndose bilateral asociado a debilidad en miembros inferiores. Dos días antes del ingreso la lumbalgia se tornó de intensidad 10/10, con limitación de la deambulación, motivo por el cual acudió a emergencia. Dentro de las funciones biológicas, el paciente presentaba hiporexia, polidipsia, poliuria, estreñimiento y baja de peso de aproximadamente de 10 kg.
Antecedentes: infección del tracto urinario en 1993 y malaria en el año 2005; su madre falleció de cáncer de cérvix y su hermana diagnosticada de una tumoración no especificada. El paciente negó criar animales y contacto con pacientes con tuberculosis. Trabajaba en la agricultura. El resto de los antecedentes no fueron contributorios.
Al examen físico tenía funciones vitales estables, lucía adelgazado y con palidez moderada en piel, no presentó adenopatías ni edemas. En el sistema osteomioarticular se encontró hipotrofia muscular leve y simétrica en miembros inferiores con dolor a la percusión de la cuarta vértebra lumbar. Al examen regional de cabeza y cuello no había bocio, y el examen respiratorio, cardiovascular, abdominal y genitourinario no presentó alteraciones. En el sistema neurológico, el paciente estaba alerta, orientado en las tres esferas, presentaba disminución de sensibilidad táctil en miembros inferiores y signo de Lasegue presente bilateral. Fuerza muscular 4/5 en miembros inferiores, reflejos osteotendinosos conservados y signo de Babinski negativo.
Los exámenes de laboratorio mostraron: Hemoglobina 8 g/dl, hematocrito 24%, VCM 91,7 y HMC 30,2; leucocitos 9 640/mm3, plaquetas 337 000/mm3, glucosa 90 mg/dl, urea 26,6 mg/dl, creatinina 1 mg/dl, sodio 141 mEq/l, potasio 4,2 mEq/l, cloro 111 mEq/l, calcio total 15 mg/dl, calcio iónico 2,8 mEq/l, fósforo 2,2 mg/dl, magnesio 1,6 mg/dl, bilirrubina total 0,6 mg/dl, TGO 18 UI/l, TGP 15 UI/l, fosfatasa alcalina 1287 UI/l, GGT 23 UI/l, LDH 357 UI/l, proteínas totales: 6 g/dl, albumina 3,1 g/dl. PTH intacta: 1257 pg/ml, Beta 2 microglobulina: 1798 mg/l, TSH: 0,08 mU/ml, T4 libre: 0,89 mU/ml. Examen de orina: densidad 1 002; pH 9, glucosa 500 mg/dl, albúmina 10 mg/dl, leucocitos 1/campo, hematíes 1/campo, células epiteliales escasas.
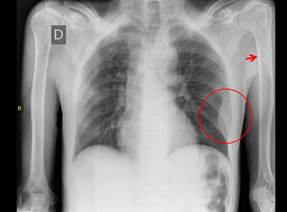
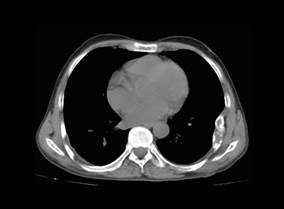
La radiografía de tórax (Figura 1) mostró lesión expansiva en porción media de arco de 6° y 7° costillas izquierdas, sin lesiones parenquimales. Incidentalmente se observó una lesión quística en tercio distal de diáfisis humeral izquierda, la misma que se aprecia mejor en ventana mediastínica de una TEM de tórax (Figura 2).
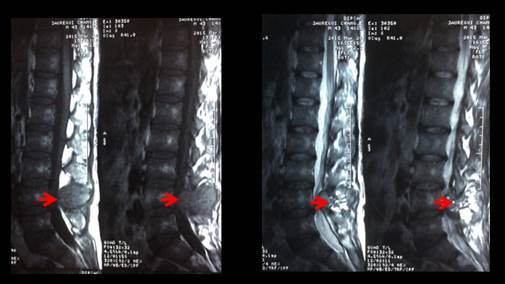
En la TEM de columna lumbosacra (Figura 3) se informó lesión neoformativa que comprometía los pedículos, apófisis articulares y espinosas de L4 con densidad de partes blandas, tenía efecto expansivo, de contornos definidos con captación heterogénea del contraste que comprimía el saco dural posterior y las neuro foraminas de L4 - L5 ocasionando severa estenosis.
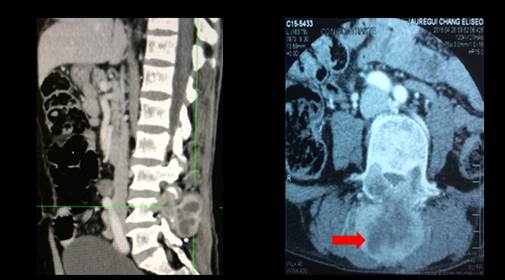
Figura 3 Tomografía de columna lumbosacra, muestra lesión neoformativa a nivel L4 patrón de camiseta de jugador de rugby.
En la RM columna lumbosacra (Figura 4) se observó una lesión estenosante del canal raquídeo a nivel de L4 - L5, deformación del arco posterior de L4 por una estructura heterogénea con múltiples formaciones hiperintensas de diversos tamaños siendo la mayor de 10 mm y que ocasionaba efecto de masa desplazando los tejidos blandos adyacentes.
DISCUSIÓN
Dra. Elena Zelaya (Medicina Interna)
Comenzaremos la discusión clínica de este caso haciendo un abordaje diagnóstico de lumbalgia crónica con ciatalgia en un varón de mediana edad cuyo único factor de riesgo reconocido podría haber sido dedicarse a la agricultura por lo extenuante del mismo en nuestro país no tecnificado. Siendo la lumbalgia un motivo de consulta frecuente en la atención ambulatoria fue pertinente circunscribir los múltiples diagnósticos para poder realizar un plan de trabajo suficiente para llegar al diagnóstico. La pérdida de peso y el dolor en el cuerpo vertebral sustentado en exámenes de imágenes de TEM y RMN nos hicieron plantear un compromiso vertebral por lo que consideramos dentro del diagnóstico diferencial al mieloma múltiple, cáncer metastásico y espondilodiscitis de etiología infecciosa. La presencia de poliuria, polidipsia y constipación hacían presumir que podría estar asociada una hipercalcemia a cualquiera de las condiciones mencionadas.
Los exámenes de apoyo al diagnóstico confirman una anemia moderada normocítica normocrómica probablemente por la enfermedad crónica, cifras de hipercalcemia maligna mediada por paratiroides en el contexto de la elevada cifra de la paratohormona intacta aun cuando faltaban otros indicadores como calcio urinario y dosaje de 25 hidroxi-vitamina D, se interpretó como primera opción hiperparatiroidismo primario.
Es conocido que las manifestaciones clínicas del hiperparatiroidismo pueden ser influenciadas por hipovitaminosis D, que es una característica de países en vías de desarrollo como el nuestro. De allí que podamos interpretar los síntomas de nuestro paciente con afección ósea múltiple, no solo vertebral sino en huesos planos y largos evidenciadas en los exámenes de imágenes, que en los exámenes de laboratorio mostraban una cifra elevada de fosfatasa alcalina aislada que se interpretó como de origen óseo.
La literatura señala que la osteítis fibrosa quística es la manifestación clásica de afección ósea del hiperparatiroidismo primario que se caracteriza por dolor óseo y en las imágenes, reabsorción ósea subperióstica de huesos planos y largos dando la apariencia de sal y pimienta por ejemplo en una radiografía de cráneo. También se puede presentar como quistes óseos y tumores pardos de huesos largos, poca información tenemos de compromiso vertebral y menos de proceso expansivo intraluminal con signos de compresión medular.
Dr. Jaime Villena (Endocrinología)
Es un paciente que acude por lumbalgia crónica con compromiso radicular y posteriormente paraparesia con dolor a nivel de L4, asociado a un síndrome consuntivo y lesiones osteolíticas a nivel costal y lumbar. A la admisión se detecta hipercalcemia severa dependiente de PTH que por los valores tan altos de esta hormona y la severidad clínica hacen sospechar de carcinoma de paratiroides 1. No parece estar asociado a síndromes genéticos como el MEN1. MEN2, MEN 4 o al síndrome Hiperparatiroidismo-Tumor de quijada, por la ausencia de antecedentes familiares y el examen clínico 2. Los exámenes auxiliares muestran una probable diabetes insípida a juzgar por los síntomas y la hipostenuria y una acidosis tubular renal distal por el pH marcadamente alcalino con glucosuria y proteinuria, que se describen en la hipercalcemia del hiperparatiroidismo primario. 3,4
Actualmente el 70 - 80% de los casos son asintomáticos y se detectan en una evaluación de laboratorio 2. El compromiso óseo esta dado por la osteítis fibrosa quística a nivel cortical y los tumores pardos, que están en relación con el tiempo de enfermedad y la severidad del hiperparatiroidismo, y se presentaban hasta en el 69% de los casos 5. La fosfatasa alcalina elevada en este paciente da cuenta del recambio óseo acelerado.
Los tumores pardos son más frecuentes en la quijada, cráneo, pelvis, clavícula, costillas, fémur 5) y menos frecuente en la columna vertebral 6,7. Pueden confundirse con metástasis líticas, se distinguen porque el dolor de los tumores pardos es menor, y se asocian a dos signos que no ocurren en otras patologías: La resorción subperióstica del cráneo (cráneo en sal y pimienta) y por la esclerosis subcondral de las partes distales de los cuerpos vertebrales, semejando las bandas de una camiseta de rugby (rugger-jersey appearance) cuando se observan múltiples vértebras en la radiografía lateral 5 (figura 3).
Por seguridad del paciente se debe hacer una biopsia de la lesión de L4 antes de atribuirla a un tumor pardo.
En este paciente habría que localizar la lesión y para eso se usa la ecografía de alta resolución. La gammagrafía con sestamibi marcado con Tc 99m ha sido reemplazada por el SPECT con el mismo radiofármaco y el SPECT-CT que permite la localización por TAC de la imagen funcional del SPECT 8. Para una mayor precisión para detectar nódulos paratiroideos orto y distópicos se usa la CT-4D (4 dimensiones). Las primeras tres dimensiones en CT-4D son los tres planos de interpretación de imágenes: axial, sagital y coronal, mientras que la cuarta dimensión se refiere al cambio en el patrón de realce con el tiempo, antes del contraste durante la fase arterial y venosa tardía. 8
Tiene un TSH subnormal, con T4 libre normal sin un valor de T3. En ausencia de antecedentes de enfermedad tiroidea ni signos de enfermedad tiroidea actual, esta alteración podría corresponder al de la enfermedad no tiroidea, del paciente crítico. 9
EVOLUCIÓN
El paciente recibió terapia con hidratación enérgica, bisfosfonatos, diuréticos y corticoides, disminuyendo los niveles de calcio sérico.
Se realizó una gammagrafía de paratiroides (Figura 5), la que mostró una imagen inicial de glándula tiroidea con ligera mayor captación a nivel de lóbulo derecho. Las imágenes tardías mostraron persistencia leve de área captante mencionada de bordes mal definidos a nivel del polo inferior del lóbulo derecho de la tiroides con borramiento de la imagen tiroidea.
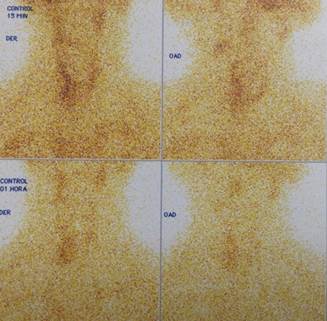
Figura 5 Gammagrafía de paratiroides: imagen inicial de glándula tiroidea con ligera mayor captación a nivel de lóbulo derecho. Las imágenes tardías muestran persistencia leve de área captante mencionada de bordes mal definidos a nivel del polo inferior del lóbulo derecho de la tiroides con borramiento de la imagen tiroidea.
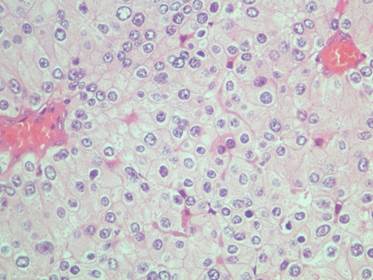
El paciente fue sometido a una descompresión neuroquirúrgica de la lesión lumbar. El estudio anatomo patológico (Figura 6) mostró una reacción fibrohistiocítica con formación de hueso reactivo y cambios de quiste óseo aneurismático en relación con tumor pardo debido a hiperparatiroidismo.
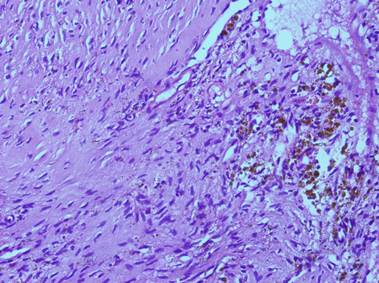
Figura 6 Biopsia de lesión vertebral. El estudio anatomo-patológico mostró reacción fibrohistiocítica con formación de hueso reactivo y cambios de quiste óseo aneurismático en relación con tumor pardo debido a hiperparatiroidismo.
Se realizó una paratiroidectomía (Figura 7) cuyo resultado fue adenoma oxifilico de paratiroides de 24 x 19 mm ubicado en el lóbulo derecho tiroideo.
Dra. Natalí Leiva (Medicina Interna)
Los tumores pardos, también conocidos como, osteoclastomas, son lesiones óseas no neoplásicas reactivas, que ocurren en el contexto de hiperparatiroidismo primario o secundario mal controlado. Esta entidad poco frecuente se produce aproximadamente en el 3% de los pacientes con hiperparatiroidismo primario y en 1,5 a 1,7% con hiperparatiroidismo secundario 10. Se pueden desarrollar lesiones únicas con mayor frecuencia en pelvis, esternón, costillas, huesos largos y mandíbula, comprometiendo rara vez vértebras o de presentación múltiple, simulando lesiones metastásicas. 7,11
Las manifestaciones clínicas de los pacientes con tumor pardo vertebral varían desde asintomáticas, hasta compromiso neurológico rápidamente progresivo asociado a compresión medular o fracturas vertebrales que requieren intervención neuroquirúrgica urgente. 10
En pacientes con hiperparatiroidismo, el exceso de PTH resulta en una actividad osteoclástica incrementada y resorción ósea con fibrosis reactiva subsecuente. Los tumores pardos se producen a partir de la fusión de los quistes que se desarrollan durante la progresión de la resorción focal de la médula ósea y fibrosis 7,12. En la tinción con hematoxilina eosina (H&E) estos tumores están compuestos de focos de hemosiderina y células gigantes tipo osteoclastos, dentro de un estroma fibrovascular consistente en fibroblastos densos en una matriz ricamente vascularizada 7. La coloración macroscópica parda de estos tumores se debe a los depósitos de hemosiderina que contienen. 11
Radiológicamente, los tumores pardos en la radiografía simple se muestran como imágenes líticas, bien definidas, que provocan escasa reacción ósea; la corteza puede estar adelgazada, pero no está comprometida. En la tomografía, la densidad de los tumores pardos varía en el rango de sangre, tejido fibroso o partes blandas. En la resonancia magnética, dependiendo de la proporción relativa de sus componentes, pueden ser apreciados como sólidos, quísticos o mixtos; los componentes sólidos son de intensidad intermedia a baja en T1 y T2, mientras que los componentes quísticos son hiperintensos en T2 y pueden tener niveles líquido-líquido. En la gammagrafía ósea los tumores pardos a menudo muestran captación intensa. 10,11
El diagnóstico diferencial incluye metástasis, mieloma múltiple, tumor óseo de células gigantes, quiste óseo aneurismático, granulomas reparativos de células gigantes, sinovitis villonodular pigmentada y amiloidosis 13. Por lo tanto, los tumores pardos deben considerarse en el diagnóstico diferencial de las lesiones medulares sugestivas de un proceso neoplásico, especialmente en pacientes con hiperparatiroidismo.
El tratamiento de los tumores pardos se centra en tratar el hiperparatiroidismo con paratiroidectomía, que generalmente resulta en la resolución completa del tumor. Sin embargo, además del tratamiento del hiperparatiroidismo, los tumores pardos vertebrales pueden requerir tratamiento neuroquirúrgico de emergencia para descomprimir y estabilizar la médula espinal y prevenir el daño neurológico permanente.
Hasta el momento, se han reportado 30 casos a nivel mundial de pacientes con tumor pardo vertebral, presentándose la mayoría de ellos en pacientes con hiperparatiroidismo secundario (explicado por la mayor prevalencia de este sobre el primario), con localización torácica hasta en el 56% y sólo en el 16% a nivel lumbar 7. En el Hospital Cayetano Heredia, desde el año 2000 al 2015, se han reportado 4 casos de tumor pardo (incluyendo el presente), correspondiendo 3 a localización mandibular, siendo éste el primer caso de tumor pardo vertebral con compromiso neurológico en nuestra institución y a nivel nacional.
La evolución del paciente fue favorable, se le realizó una laminectomía descompresiva con resección del tumor de emergencia, salvándose de este modo la función neurológica y posteriormente la enfermedad de fondo fue tratada con la consecuente paratiroidectomía.
Dr. Jaime Villena
Afortunadamente para el paciente la lesión correspondió a un adenoma paratiroideo con tumor pardo lumbar que es inusual y no a carcinoma paratiroideo. Habitualmente se opera primero la paratiroides, en este caso la inestabilidad de la lesión lumbar llevó a intervenirla de emergencia. Con la remoción del adenoma paratiroideo se espera la resolución de las lesiones óseas.