Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Estomatológica Herediana
versão impressa ISSN 1019-4355
Rev. Estomatol. Herediana vol.28 no.3 Lima jul. 2018
http://dx.doi.org/https://doi.org/10.20453/reh.v28i3.3398
Artículo de Revisión
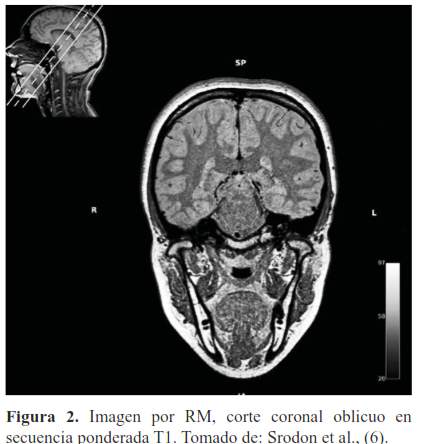
Evaluación anatómica del paladar blando mediante resonancia magnética. Artículo de revisión
Anatomic evaluation of Soft palate using magnetic resonance imaging. Review article
Maria Alejandra Olaechea Ramos 1,a, Abell Sovero Gaspar 1,b, Fredy Gutiérrez-Ventura 1,c.
1 Facultad de Estomatología, Universidad Peruana Cayetano Heredia. Lima, Perú.
a Residente de 2° año Especialidad Radiología Bucal y Maxilofacial; b Especialista en Radiología Bucal y Maxilofacial; c Especialista Cirugía Bucal y Maxilofacial Ortodoncia.
RESUMEN
Objetivos: Revisar las publicaciones sobre la anatomía del paladar blando en imágenes de resonancia magnética (RM), para evaluar esta estructura. Contenido: El paladar blando es una estructura anatómica compuesta por músculos con funciones importantes durante la fonación, deglución y la respiración. La resonancia magnética (RM) es una técnica imagenológica que no utiliza radiación ionizante, obteniendo relevancia en los últimos años, por lo que en la actualidad tiene un rol importante en el diagnostico maxilofacial, específicamente en tejidos blandos como el velo del paladar, razón por la cual el odontólogo debe conocer las estructuras y función mediante imágenes de RM. En secuencias rápidas, se pueden evaluar los movimientos del velo del paladar en la deglución y respiración, así como poder observar cambios en las estructuras de la vía aérea superior tal como se da en el síndrome de apnea obstructiva del sueño. Conclusiones: La revisión muestra la importancia de la RM en el estudio de la anatomía del paladar blando; esto debe promover el uso de esta técnica para analizar tejidos blandos. Está demostrado en los diferentes estudios de imágenes por RM que detallan bien estos tejidos en sus diferentes secuencias y tiene como principal ventaja que no utiliza radiación ionizante.
PALABRAS CLAVE: Anatomía comparada, velo del paladar, imágenes, diagnóstico.
SUMMARY
Objectives: This article aims to review the main research about soft palate anatomy and magnetic resonance imaging to evaluate the soft tissues of this structure. Background: Soft palate is an anatomical structure composed of muscles with important functions during phonation, swallowing and breathing. The magnetic resonance is an imaging technique, which does not use ionizing radiation, getting relevance the last few years, so nowadays it plays an important role in maxillofacial diagnosis, especially in soft tissues such as palate veil, a good reason because of dentist specialist must know all about functional magnetic resonance through images in fast sequences where the movements of the veil of the palate in swallowing and breathing can be evaluated, as well as being able to observe changes in the structures of the upper airway as it occurs in obstructive sleep apnea syndrome. Conclusions: The review shows the importance of MRI in the study of the soft palate anatomy; This should promote the use of this technique to analyze soft tissues, it is demonstrated in the different MR imaging studies that detail these tissues well in their different sequences and its main advantage is that it does not use ionizing radiation.
KEY WORDS: Anatomy comparative, velum palatinum, proton magnetic, diagnostic.
INTRODUCCIÓN
El paladar blando o velo del paladar es una estructura anatómica compuesta por tejido blando, principalmente músculos que cumplen funciones importantes en la fonación articulando las palabras, la deglución mediante la fase bucal de la alimentación permitiendo el paso del bolo alimenticio hacia la faringe.
La importancia de la RM en esta área es útil a diferencia de otras técnicas imagenológicas como la Tomografía Computarizada (TC), que es más específica para tejidos evaluar duros, el uso de la ecografía de alta resolución en esta zona se dificulta por el acceso hacia la cavidad bucal y las imágenes producidas no alcanzan la resolución deseada; y las radiografías convencionales que también evalúan solo tejidos duros, con ello dificulta la evaluación de los tejidos blandos del paladar, así, las patologías que afectan al paladar blando pueden ser evaluadas mediante RM. El trabajo tiene por objetivo hacer una revisión de las principales publicaciones científicas que evalúan la anatomía del paladar blando mediante las imágenes de RM como medio auxiliar útil y eficaz en la evaluación de los tejidos blandos de esta región. con la finalidad de conocer las estructuras normales y cuando se presentan anomalías y patologías. La RM no utiliza radiación ionizante por eso, está obteniendo importancia en los últimos años, en la actualidad tiene un rol trascendente en el diagnostico maxilofacial, razón por la cual el odontólogo debe actualizarse constantemente en la especialidad.
Resonancia Magnética (RM)
La Resonancia Magnética (RM) fue descrita experimentalmente por Bloch y Purcell en 1946 convirtiéndose en ganadores del premio nobel de física del año 1952, la técnica fue evolucionando rápidamente desde ese entonces, siendo aplicado luego al área médica (1).
La primera imagen clínica por RM fue obtenida en 1980 por Nottingham y Aberdeen, actualmente es ampliamente disponible, convirtiéndose en un poderoso instrumento auxiliar, debido a que muestra con detalle la anatomía y patología de los tejidos mediante imágenes (1,2).
La región palatina es una zona anatómica que separa la cavidad oral de la cavidad nasal y está compuesta por el paladar duro y el paladar blando. El paladar duro está compuesto además huesos, por una superficie mucosa que contiene glándulas salivales menores ubicadas entre la superficie mucosa y el hueso adyacente y el paladar blando está formado por mucosa, músculos que contiene un menor número de glándulas salivares menores, siendo la estructura que separa a cavidad bucal de la nasofaringe (3).
La resonancia magnética es una herramienta de imagen útil que combina un excelente contraste de tejidos blandos y resolución espacial (4).
Se basa en la actividad electromagnética del núcleo del átomo, conteniendo neutrones y protones los cuales tienen un spin. En la RM, el átomo del hidrogeno es el más usado por ser el más abundante en el organismo (2).
Los núcleos rotan alrededor de su mismo eje o spin, este movimiento induce a la formación de una fuerza magnética (figura 1). La molécula de hidrógeno inicialmente realiza un movimiento de precesión en varios ángulos, pero cuando están expuestos a una carga magnética externa, ellos se alinean. La suma de todos los momentos magnéticos es llamada Vector Neto de Magnetización (NMV). Cuando un pulso de radio frecuencia es aplicado (RF) el vector neto de magnetización es cambiado a un ángulo, que produce 2 componentes de magnetización: magnetización longitudinal (M Z ) y magnetización transversa (M XY) (2).
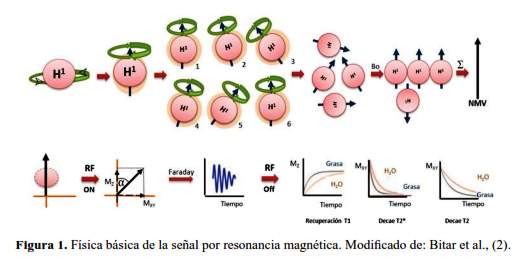
Relajación T1 o relajación longitudinal
Es el tiempo transcurrido cuando alcanza el 63% de la magnetización longitudinal original; depende de la composición del tejido, de la estructura y del ambiente (5).
El T1 tiene que ver con el intercambio de energía térmica, realizado desde los protones al medio. Los protones entregan energía al medio para relajarse; cuando el medio está formado por liquido/agua es difícil para los protones liberar su energía porque las pequeñas moléculas de agua se mueven demasiado por lo que volverán lentamente al nivel de menor energía, a su alineación longitudinal, esto significa que los líquidos/agua tienen T1 largos (5), observándose hipointensos y la grasa se observa brillante o hiperintensa (figura 2).
Relajación T2 o relajación transversal
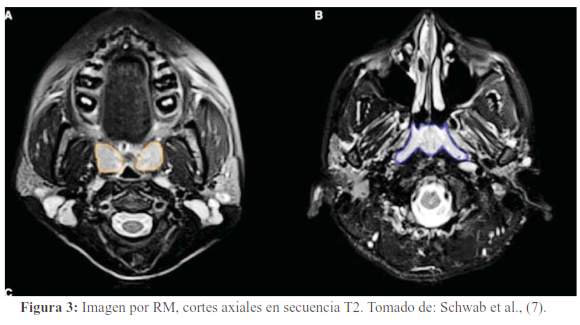
Es el tiempo transcurrido cuando la magnetización transversal ha decrecido hasta el 37% de su valor original. Sucede cuando los protones se desfasan, observamos el líquido brillante o hiperintenso y la grasa hipointensa (5) (figura 3).
En la figura 4 se presenta un diagrama donde nos muestra la intensidad de señal de varios tejidos en T1 y T2, debemos notar que, la señal del tejido proteico varía de acuerdo a la variedad proteica del contenido; los tejidos con alta concentración de proteína deben tener una señal alta en T1 y una señal baja en T2 (2). La secuencia T1 muestra muy bien la anatomía y si se utiliza un medio de contraste también muestra lo patológico, sin embargo, T2 muestra muy bien lo patológico, ya que muchos procesos patológicos contienen gran cantidad de agua y son estas áreas que aparecen brillantes en T2 (2,3).

Paladar blando
Es la parte posterosuperior de la cavidad bucal, constituye un tercio de todo el paladar; es un pliegue musculomembranoso movil que se extiende posteroinferiormente hasta el borde libre que se extiende hasta la uvula, asi mismo es la estructura que separa la cavidad bucal de la nasofaringe (8).
Presenta un esqueleto fibroso que está formado por la aponeurosis del velo del paladar que se continua con el paladar oseo y ocupa la mitad anterior del velo del paladar, del cual constituye el armazón esqueletico (9,10).
Esta lámina fibrosa es más o menos cuadrilatera y tiene 3 límites (9,10):
Borde anterior se inserta en el borde posterior del paladar duro.
Bordes laterales se insertan en el borde inferior y gancho del ala interna de la apofisis pterigoides.
Borde posterior se pierde en el espesor del velo del paladar.
El paladar blando constituye el cierre de la nasofaringe durante la deglución, formando un elemento de cierre en el pliegue de Passavant (11).
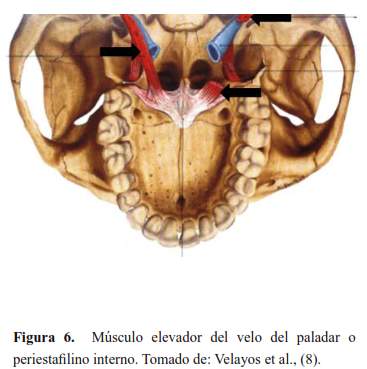
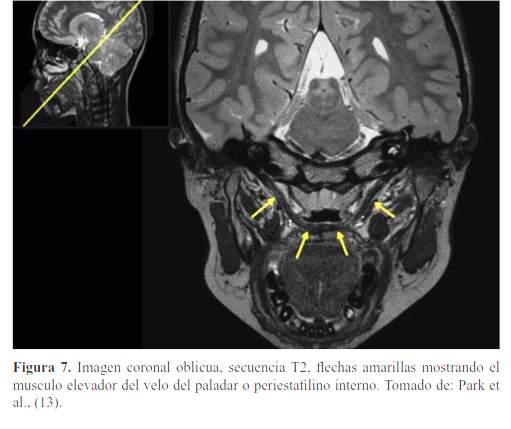
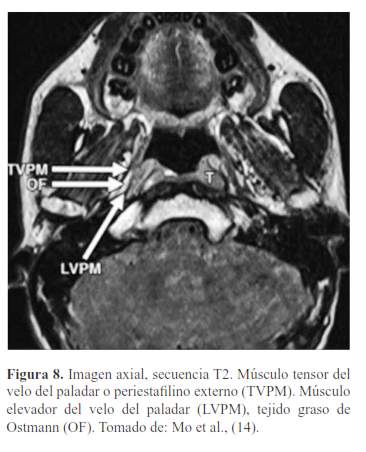
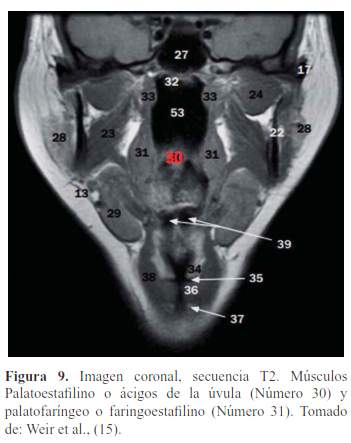
El paladar blando está formado por 5 músculos a cada lado, insertados en el velo, formados de adelante hacia atrás vistas mediante RM (10) (figura 5, figura 6, figura 7, figura 8 y figura 9):
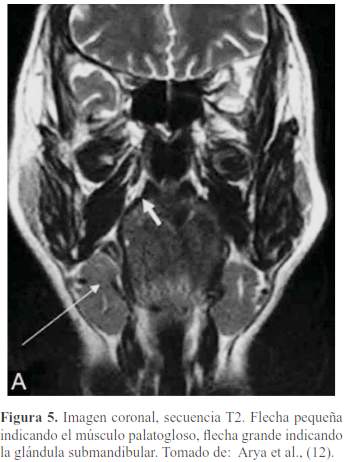
Glosoestafilino o Palatogloso (a veces incluido en músculos de la lengua).
Periestafilino interno o elevador del velo del paladar.
Periestafilino externo o tensor del velo del paladar.
Palatoestafilino o Ácigos de la úvula.
Faringoestafilino o Palatofaríngeo.
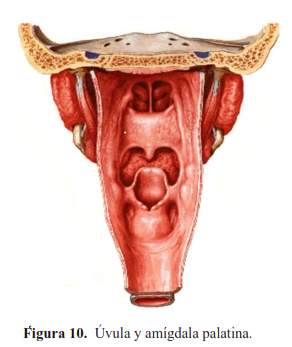
El paladar blando se continúa lateralmente con los pilares del velo del paladar y con el dorso de la lengua, con quienes forman el istmo de las fauces (figura 10 y figura 11). En el espesor del paladar blando se el músculo elevador del velo del paladar, que unido a la contracción del musculo constrictor superior de la faringe, hace que se separen las porciones nasal y oral de la faringe en el proceso de la deglución; al mismo tiempo la contracción del musculo palatofaringeo del pilar posterior colabora con el estrechamiento del istmo de las fauces. El velo del paladar contiene glándulas salivales mucosas y tejido linfático (8).
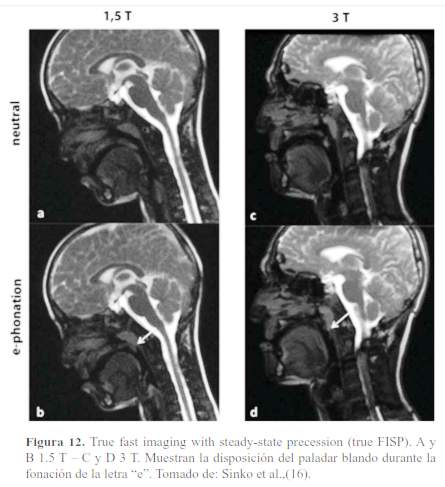
En la respiración tranquila y en la pronunciación de sonidos como la “m” y la “l”, el velo del paladar se relaja. Cuando se le ordena al paciente a decir “a” se produce un ensanchamiento del istmo de las fauces y se hace más visible la porción oral de la faringe. Así mismo, durante la fonación de la “e” el velo del paladar se mueve hacia arriba, hacia la pared faríngea (figura 12). La parálisis de los músculos del velo del paladar da lugar a una regurgitación del alimento hacia la cavidad nasal y una pronunciación nasal de las palabras (8,16).
Evaluación del síndrome apnea obstructiva del sueño (SAOS) por resonancia magnética.
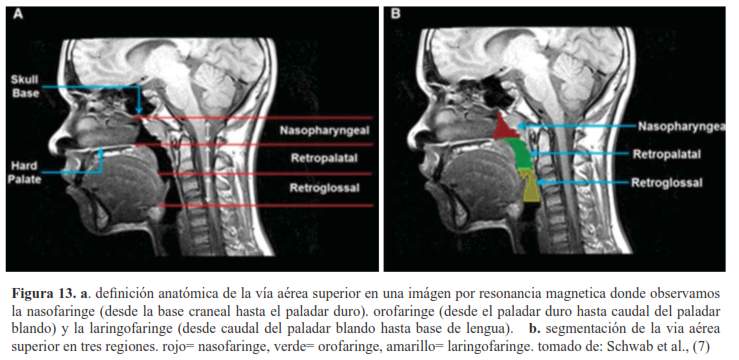
El conocimiento del estudio de la anatomía del paladar blando se puede aplicar al estudio de la vía aérea superior (figura 13) en relación a trastornos como el SAOS en donde la persona sufre o realiza pausas en la respiración o respira de forma superficial durante el sueño.
La Academia Americana de Medicina del Sueño lo define como una entidad que presenta episodios reiterativos de obstrucción total (apnea) o parcial (hipopnea) de la vía aérea superior durante el sueño (17,18). Este trastorno o desorden, según Schwab et al., afecta al menos a 15 millones de americanos, según Carrillo et al., afecta por lo menos a 2,2% mujeres y 4,4% hombres en México y de acuerdo a Bouscoulet et al., quienes estudiaron a 4533 personas (México DF, Montevideo, Santiago y Caracas) reportaron una frecuencia de 12,3% en esta población Latino Americana (17-19).
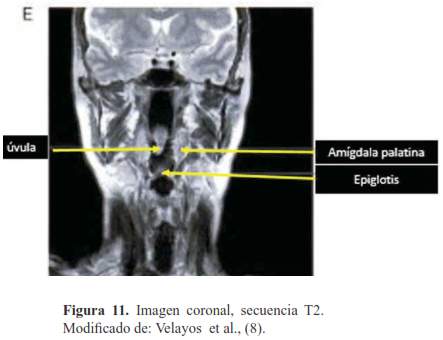
Podemos considerar un paladar blando alargado/ engrosado cuando cubre la lengua, cuando se sitúa posteriormente junto a las adenoides (obstruyendo la nasofaringe) y cuando toca la epiglotis (7,20-22).
Shigeta et al., midieron la longitud del paladar blando en pacientes con SAOS y lo compararon con pacientes sanos, ellos obtuvieron que la longitud del paladar blando fue significativamente mayor en los pacientes con SAOS, así como en hombres en comparación con las mujeres, también sugirieron que la longitud del paladar blando aumenta significativamente con la edad en 0,3 mm por año en hombres (23).
Arnold et al., mencionan en su investigación la siguiente clasificación para este síndrome: SAOS leve: (índice de apnea-hipopnea [IAH] de 5-15) Somnolencia involuntaria en momentos de actividades que exigen poca atención, como mirar televisión o leer. SAOS moderada: (IAH de 15-30): somnolencia involuntaria durante actividades que requieren cierta atención, como reuniones o presentaciones. SAOS grave: (IAH de> 30): somnolencia involuntaria durante actividades que requieren más atención, como hablar o conducir (24).
La vía aérea superior es frecuentemente revisada por los radiólogos durante la adquisición de imágenes neurológicas, maxilofaciales, nasosinusales y de cabeza y cuello. Es invaluable el conocimiento de las características y morfología de los tejidos blandos, tejidos duros y si se observan cambios como el estrechamiento de la vía aérea, nos puede sugerir el diagnóstico del SAOS (25).
La RM proporciona una definición sin igual de estructuras de tejidos blandos y sus relaciones en la vía aérea superior, sin exponer a los pacientes a radiación ionizante. Sin embargo, la resonancia magnética ofrece una definición de contorno óseo menos precisa. Los puntos de referencia óseos podrían ser más difíciles de identificar al analizar las imágenes. Así mismo, deben tenerse en cuenta las contraindicaciones para las imágenes de RM, por ejemplo, marcapasos cardíacos, implantes dentales o algún otro implante metálico, además de la claustrofobia (26).
El tratamiento para el SAOS incluye la presión positiva continua en las vías respiratorias, la colocación de aparatos orales, la cirugía de la vía aérea superior, la pérdida de peso y la terapia posicional. Aunque la mayoría de los pacientes con SAOS moderada a grave presentan colapso multinivel, el paladar blando es la región más colapsable de la vía aérea superior (27).
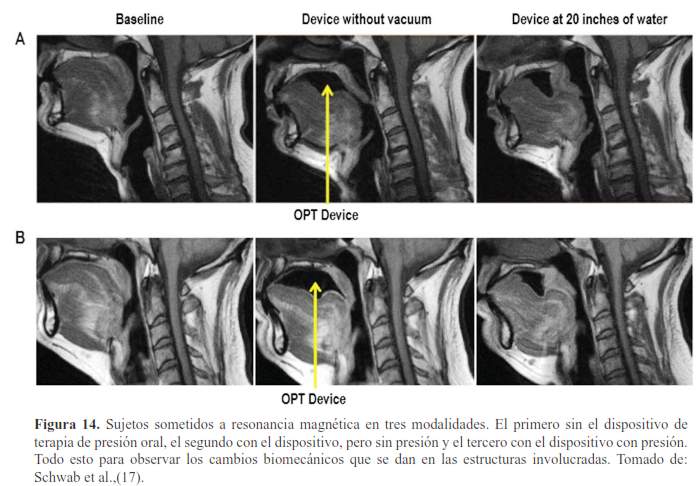
El tratamiento para el SAOS puede mejorar la hipertensión, disminuir el riesgo de infarto al miocardio, accidentes cerebro vasculares, entre otros, en la actualidad se realiza un nuevo tratamiento para este desorden, llamado terapia de presión oral que mediante un dispositivo aplican presión negativa en la boca y tiene como resultado el aumento del calibre de la vía aérea retropalatal, moviendo el paladar blando hacia adelante y arriba, desplazando además la porción antero superior de la lengua hacia adelante (figura 14) (17).
Es importante para el odontólogo conocer acerca de este trastorno ya que la sedación, en este tipo de pacientes, es limitada porque pueden desarrollar hipoxia durante el sueño (durante la sedación) esto debido a la obstrucción reiterativa parcial o completa de la vía aérea superior, por lo que se recomienda anestesia general por el buen control de las vías aéreas. Sin embargo, Kasatkin et al., reportaron un caso de sedación exitosa en una paciente con síndrome obstructivo del sueño usando presión positiva oral intraoperatoria (28)
Los odontólogos tienen un papel importante en la identificación de pacientes con SAOS, ya que hay una serie de signos asociados con el SAOS que cada odontólogo puede observar en su práctica diaria durante el examen de rutina, los odontólogos pueden observar en estos pacientes un paladar duro arqueado, lengua con aumento de tamaño y diversas características de los tejidos blandos (por ejemplo, úvula agrandada, hipertrofia de las amígdalas y el estrechamiento periamigdalino), además de poder reconocer una vía aérea superior estrecha en las imágenes odontológicas de rutina. Se debe conocer también que los pacientes con SAOS pueden presentar bruxismo durante el sueño (29, 30).
En 2004, Bian et al., aplicaron usa encuesta en EstaDos Unidos acerca del conocimiento del SAOS a 500 odontólogos generales,los encuestados informaron una falta general de educación acerca del SAOS. Solamente el 16 % recibieron estudios sobre este tema en pre grado, el 40% sabían poco o nada sobre el tratamiento con dispositivos orales para pacientes con SAOS y el 30% aprendieron sobre el tema en posgrado. Además, ellos informaron que el 93% de los encuestados creyó que el SAOS constituye una enfermedad potencialmente mortal y que el 99% opina que los dentistas deben colaborar con los médicos en el manejo del SAOS. Estos resultados sugieren la necesidad de una mejor educación y capacitación con respecto al SAOS durante la formación de los futuros odontólogos, así como una mayor cooperación entre los odontólogos y los médicos para una mejor atención al paciente (31).
El conocimiento de las funciones de los músculos del paladar blando se puede realizar como hemos visto en tiempo real mediante secuencias rápidas de resonancia magnética. En el estudio de Sinko et al., estudiaron 65 imágenes por resonancia magnética en
1,5 y 3 teslas en secuencia de estado estacionario steady-state precession (trueFISP) de pacientes con historia de paladar hendido, evaluando las estructuras anatómicas en tres estados funcionales (reposo, fonación de la vocal “e” y fonación de la letra “k”). Observaron que la calidad de imagen fue mucho más alta en 1,5 tesla que, en 3 teslas, además demostraron que para una mejor evaluación de las estructuras del velo del paladar (en los tres estados funcionales) es mejor usar la imagen de 1,5 tesla (18).
Adicionalmente, se podría pensar que la posición decúbito supino durante el examen por resonancia magnética pueda alterar las estructuras del velo del paladar, sin embargo, Perry JL demostró que la posición del cuerpo vertical tuvo un efecto mínimo sobre el espesor, longitud y altura del velo del paladar. Por lo que podemos deducir que la posición decúbito supino no altera o no ejerce un efecto desfavorable para el diagnóstico imagenológico (32).
Como hemos observado, el estudio de imágenes por resonancia magnética es importante para poder observar los cambios en las estructuras de la vía aérea superior en el SAOS, que como hemos visto afecta a un importante número de personas en América Latina, siendo la obesidad un factor etiológico importante en el desarrollo de este síndrome que tiende a ser más común en adolescentes que en niños, es por ello que recomendamos la evaluación de la vía aérea superior en sujetos con este factor de riesgo.
Los cambios estructurales que pueden presentar estos sujetos son: el aumento del tamaño de las amígdalas, lengua, almohadillas parafaringeas y paladar blando lo que conlleva a una disminución de la luz de la vía aérea. Schwab RJ et al, determinaron que el tejido linfoide tiene afectación primaria, es decir se deteriora estructuralmente antes que las otras estructuras ya mencionadas (7).
CONCLUSIONES
Este artículo de revisión muestra la importancia de la anatomía del paladar blando y estructuras vecinas a fin de comprender y entender las imágenes por resonancia magnética; así como también promover el uso de esta técnica, que no utiliza radiación ionizante, para analizar estructuras o tejidos blandos.
En el presente artículo de revisión, los músculos del paladar blando se han estudiado más concerniente a su función de deglución, fonación y respiración, sería interesante también evaluar lo que respecta a la función del control de la presión del oído medio al dilatar la trompa de Eustaquio, labor que compete a los músculos periestafilino externo (tensor del velo del paladar, periestafilino interno (elevador del velo del paladar) y faringoestafilino o palatofaríngeo, por ello se sugieren iniciar más estudios para lograr dicho propósito.
REFERENCIAS BIBLIOGRÁFICAS
1.Grover VP, Tognarelli JM, Crossey MM, Cox IJ, Taylor-Robiscon SD, McPhail MJ. Magnetic resonance imaging: Principles and techniques: lessons for clinicians. J Clin Exp Hepatol. 2015; 5(3): 246-55. [ Links ]
2.Bitar R, Leung G, Perng R, et al. MR pulse sequences: What every radiologist wants to know but is afraid to ask. Radiographics. 2006; 26(2):513-37. [ Links ]
3. Yuan Y, Tang W, Jiang M, Tao X. Palatal lesions: Discriminative value of conventional MRI and diffusion weighted imaging. Br J Radiol. 2016;89(1059):20150911. doi: 10.1259/bjr.20150911 [ Links ]
4.Brown MA, Semelka RC. MR imaging abbreviations, definitions and descriptions: A review. Radiology. 1999; 213(3):647-62. [ Links ]
5.Schild H. IRM Hecha Fácil. Madrid: Schering; 1992. [ Links ]
6. Srodon PD, Miquel ME, Birch MJ. Finite element analysis animated simulation of velopharyngeal closure. Cleft Palate Craniofac J. 2012; 49(1):44-50. [ Links ]
7.Schwab R, Kim C, Bagchi S, et al. Understanding the anatomic basis for obstructive sleep apnea syndrome in adolescents. Am Respir Crit Care Med. 2015;191(11): 1295-309. [ Links ]
8.Velayos JL, Diaz H. Anatomía de la cabeza para odontólogos. Madrid: Editorial Panamericana;2007. [ Links ]
9.Bouchet A, Cuilleret J. Anatomía descriptiva, topográfica y funcional. Buenos Aires: Editorial Panamericana; 1979. [ Links ]
10.Rouvierre H, Delmas A. Anatomía humana descriptiva, topográfica y funcional. Barcelona: Masson; 2005 [ Links ]
11. Carlise T, Carthy ER, Glasser M, et al. Upper airway factors that protect against obstructive sleep apnoaea in healthy older males. Eur Respir J. 2014; 44(3):685-93. [ Links ]
12.Arya S, Chaukar D, Pai P. Imaging in oral cancers. Indian J Radiol Imaging. 2012;22:195-20. [ Links ]
13.Park M, Ahn SH, Jeong JH, Baek RM. Evaluation of the levator veli palatine muscle thickness in patiens with velocardiofacial syndrome using mangnetic resonance imaging. J Plast Reconstr Aesthet Surg. 2015;68(8):1100-5. [ Links ]
14. Mo Y, Zhuo S, Tian L, Zhou J, Lu G, Zhang Y, Liu L. Functional MRI of the eustachian tubes in patients with nasopharyngeal Carcinoma: Correlation with middle ear effusion and tumor invasion. AJR Am J Roentgenol. 2016;206(3):617-22. [ Links ]
15.Weir J, Abrahams P, Spratt J, Salkowski L. Imaging atlas of human anatomy. Loanhead: Mosby; 2010. [ Links ]
16.Sinko K, Czerny C, Jagsch R, Baumann A, KulinnaCosentini C. Dynamic 1.5-T vs 3-T true fast imaging with steady-state precession (trueFisp)-MRI sequences for assessment of velopharyngeal function. Dentomaxillofac Radiol. 2015;44(8):20150028. [ Links ]
17.Schwab RJ, Kim C, Siegel L, et al. Examining the mechanism of action of a new device using oral pressure therapy for the treatment of obstructive sleep apnea. Sleep. 2014;1(37):1237-47. [ Links ]
18.Carrillo JL, Arredondo F, Reyes M, Castorena A, Vasquez J, Torre-Bouscoulet. Síndrome de apnea obstructiva del sueño en población adulta. Neumol Cir Torax. 2010;69(2):103-115. [ Links ]
19.Bouscoulet LT, Vasquez-Garcia JC, Muiño A, Marquez M, Lopez MV, De oca MM. Prevalence of sleep related symptoms in four Latin American cities. J Clin Sleep Med. 2008;4(6):579-85. [ Links ]
20.Vuorjoki-Ranta TR, Lobbezoo F, Vehkalahti M, Tuomilehto H, Ahlberg J. Treatment of obstructive sleep apnoea patients in community dental care: Knowledge and attitudes among general dental practitioners and specialist dentists. J Oral Rehabil. 2016; 43(12):937-42. [ Links ]
21. Abdel Razek AA. Diagnostic role of magnetic resonance imaging in obstructive sleep apnea síndrome. J Comput Assist Tomogr. 2015; 39(4):565-71. [ Links ]
22. Morales J, Valencia M, Lozano O. El síndrome de apnea obstructiva del sueño como factor de riesgo para enfermedades cardiovasculares y su asociación con hipertensión pulmonar. Neumol Cir Torax. 2017;76(1):51-60. [ Links ]
23.Shigeta Y, Ogawa T, Tomoko I, Clark GT, Enciso R. Soft palate length and upper airway relationship in OSA and non-OSA subjects. Tex Dent J. 2013;130(3):203-11. [ Links ]
24. Arnold J, Sunilkumar M, Krishna V, Yoganand SP, Kumar MS, Shanmugapriyan D. Obstructive Sleep Apnea. J Pharm Bioallied Sci. 2017; 9(1):26-8. [ Links ]
25. Whyte A, Gibson D. Imaging of adult obstructive sleep apnoea. Eur J Radiol. 2018; 102: 176-87. [ Links ]
26.Barrera JE, Pau CY, Forest VI, Holbrook AB, Popelka GR. Anatomic measures of upper airway structures in obstructive sleep apnea. World J Otorhinolaryngol Head Neck Surg. 2017;3(2):85-91. [ Links ]
27. Avci S, Lakadamyali H, Lakadamyali H, Aydin E, Tekindal MA. Relationships among retropalatal airway, pharyngeal length, and craniofacial structures determined by magnetic resonance imaging in patients with obstructive sleep apnea. Sleep Breath. 20181: 1-13. doi: 10.1007/s11325-018-1667-x [ Links ]
28. Kasatkin AA, Reshetnikov AP, Urakov AL, Baimurzin DY. Continous positive airway pressure prevents hipoxia in dental patient with obstructive sleep apnea síndrome under intravenous sedation. Anesth Essays Res. 2017;11(2):528-530. [ Links ]
29. Jokubauskas L, Pileicikiene G, Zekonis G, Baltrusaityte A. Lithuanian dentists’ knowledge, attitudes, and clinical practices regarding obstructive sleep apnea: A nationwide cross-sectional study. Cranio. 2018;12:1-8. doi:10.1080/08869634.2018.1437006 [ Links ]
30. Quan SF, Schmidt-Nowara W. The role of dentists in the diagnosis and treatment of obstructive sleep apnea: Consensus and controversy. J Clin Sleep Med. 2017;13(10):1117-1119. [ Links ]
31. Bian H. Knowledge, opinions, and clinical experience of general practice dentists toward obstructive sleep apnea and oral appliances. Sleep Breath. 2004;8:85-90. [ Links ]
32. Perry JL. Variations in velopharyngeal structures between upright and supine positions using upright magnetic resonance imaging. Clef Palate Craniofac J. 2011; 48(2):123-33. [ Links ]
Correspondencia
Maria Alejandra Olaechea Ramos
Correo electrónico: maria.olaechea.r@upch.pe
Recibido: 09-03-2018
Aceptado: 17-08-2018














