INTRODUCCIÓN
La lesión central de células gigantes es una proliferación de tipo osteolítico, benigna y localizada, pero a veces agresiva. La mayoría de los casos son asintomáticos y las variantes agresivas o malignas pueden crecer con mayor rapidez y causar dolor o parestesia. Radiográficamente se muestran como lesiones radiolúcidas, expansivas, multiloculares, raramente mixtas, sin bordes definidos 1. Es más común en pacientes por debajo de los 30 años con una incidencia de 1.1/millón/año. Las mujeres se afectan más, con una razón de 1.5-2:1. Es más común el área molar y premolar mandibular 2.
Debido a que el tumor pardo del hiperparatiroidismo es morfológicamente indistinguible de la lesión central de células gigantes, es importante determinar siempre los niveles de la paratohormona, de calcio, de fosforo y de vitamina D.
El tumor central de células gigantes, representa alrededor del 5% de todos los tumores óseos primarios, y varía de tumores inactivos a tumores agresivos con extensión local, que destruyen la corteza y afectan las partes blandas circundantes 4.
Las lesiones centrales de células gigantes agresivas son mayores de 5 cm, recurrentes o cumplen tres de los siguientes cinco criterios: crecimiento rápido, resorción radicular, desplazamiento dental, adelgazamiento del hueso cortical y / o perforación. Se clasifican según el sistema de clasificación de Enneking 3, por comportamiento clínico y radiográfico. Etapa 1 (latente), se refiere a lesiones estáticas o que sanan espontáneamente. Etapa 2, tumores activos que presentan crecimiento progresivo, pero limitados por barreras naturales (corticales). Etapa 3, lesiones localmente agresivas, con destrucción de barreras naturales 3. También son agresivas, aquellas con características clínicas de tamaño mayor a 5 cm, crecimiento rápido o recurrencia después del legrado. Las tasas de recurrencia son altas, llegando hasta el 70% después de la enucleación o legrado. En caso de recidiva la cirugía más extensiva es válida 6,7.
El interferón puede estimular osteoblastos y preosteoblastos, mejorando la formación de hueso. Los efectos nos están completamente fundamentados, sin embargo, la explicación convencional requiere la presencia de periostio y mantenimiento de la brecha ósea, para que ocurra la regeneración. Esta terapia antiangiogénica en combinación con el legrado, es una estrategia prometedora, que da como resultado una alta tasa de control tumoral, y una disminución de la morbilidad operatoria, en comparación con el tratamiento convencional 8.
En este trabajo presentamos un caso clínico tratado de este modo, que ha mostrado una excelente respuesta, sin necesidad de recurrir a cirugías agresivas, que involucren la estética y función facial.
PRESENTACION DE CASO
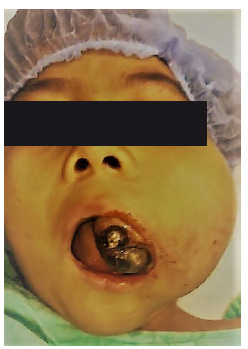
Paciente femenina de 8 años de edad, recibida en el mes de octubre de 2016, asintomática, sin antecedentes patológicos, alérgicos y quirúrgicos. Intraoralmente, presenta una masa tumoral de aproximadamente 6 x 6 cm a expensas de maxilar, que desplaza el primer molar y los molares temporales superiores izquierdos, no álgica a la manipulación (Figura 1). En TAC contrastada se observa una lesión mixta de características osteolíticas, que involucra el seno maxilar, el reborde infraorbitario izquierdo y las celdillas etmoidales anteriores (Figura 2, Figura 3 y Figura 4). Se realiza una biopsia incisional, obteniendo un diagnóstico de lesión central de células gigantes relación con el medicamento, así como malestar general, astenia, somnolencia y afectación del estado general. El Servicio de Psicología diagnostica un estado depresivo leve, que no se considera indicativo para detener tratamiento con interferón alfa 2ª. En junio de 2017, se corrobora la esclerosis de la lesión a través de exploración con TAC de macizo facial, simple y contrastada. La paciente se encuentra sin datos de actividad tumoral, estado físico y psicológico en buenas condiciones, transcurridos 36 meses al día de hoy (Figura 6 y Figura 7).
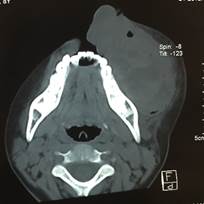
Figura 2 Corte axial de tomografía computarizada contrastada de macizo facial, donde se observa extensión de lesión central de células gigantes a tejidos blandos.
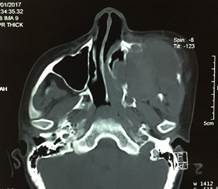
Figura 3 Corte axial de tomografía computarizada contrastada de macizo facial, considerándose involucro de la lesión a estructuras importantes como seno maxilar, fosas nasales y fosa cigomática izquierdas.
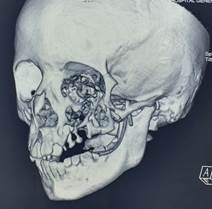
Figura 4 Reconstrucción 3D de tac simple de macizo facial, posterior a intervención quirúrgica, donde se observa derivación de conducto parotídeo izquierdo.
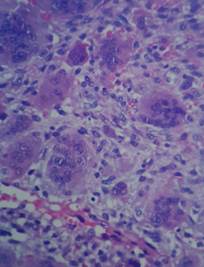
Figura 5 Cortes histológicos muestran neoplasia conformada en su mayoría por células gigantes multinucleadas, de tipo osteoclasto, número de núcleos de 10 a 30 aproximadamente. Con atipia de bajo grado y estroma de tejido fibroconectivo.
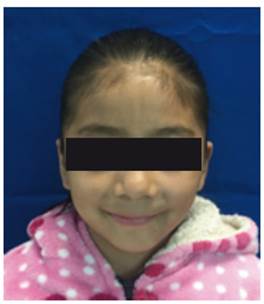
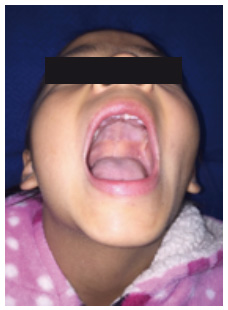
Figura 6 Imagen control tres años después, donde se aprecia armonía en tejidos blandos y ausencia de asimetría facial.
DISCUSIÓN
En los estadios iniciales de esta patología observamos un patrón agresivo, por lo que se manejó realizando una terapia coadyuvante con triamcinolona, con la finalidad de disminuir su tamaño. Sin embargo, solo se obtuvo una evolución tórpida, con un crecimiento rápido y agresivo involucrando estructuras de vital importancia, como la vía aérea o de difícil acceso como las celdillas etmoidales y los senos esfenoidales, donde un abordaje para curetaje quirúrgico del 100% de la lesión sería imposible. Por ello, posteriormente se optó por la terapia antiangiogénica con interferón alfa 2ª, obteniendo unos resultados satisfactorios.
A partir de 1980, se demostró que el interferón alfa-2ª inhibía la angiogénesis. En 1989, se informó sobre su uso en hemangiomas potencialmente mortales y en otros tumores vasculares de varios órganos, para tratar pacientes con lesiones de células gigantes metastásicas o localmente avanzados e irresecables, de huesos largos y recurrentes después de una cirugía previa o de radioterapia 5. Debido a su acción antiangiogénica y de promover la diferenciación de células mesénquimales en osteoblastos, mejora la formación ósea 9. Así mismo, previene con éxito la recurrencia de lesiones de células gigantes agresivos, haciendo posible reemplazar las disecciones radicales en bloque por enucleación simple. También puede reducir la necesidad de radiación ionizante en lesiones recurrentes, e incluso disminuir o evitar complicaciones desfigurantes en niños. El primer uso del interferón para inhibir la angiogénesis en un ser humano, debe comenzar con una dosis muy baja, 3 millones de U/m2, seguida de una lenta escalada de la dosis si es necesario. Su actividad es óptima a bajas dosis, pero disminuye a dosis más altas, además produce menos efectos secundarios con dosis bajas 10.
Se ha reportado inducción intermitente de complicaciones autoinmunes con el uso de interferón alfa, el desarrollo de lupus eritematoso y de pancreatitis, situación que no se ha informado en el ámbito maxilofacial 11. Por ello, es necesario un total control y manejo del paciente en conjunto con los Servicios como Hematología y Oncología.
Como conclusión podemos señalar que la evolución tórpida de este caso de lesión central de células gigantes, sumado al pobre acceso quirúrgico para la eliminación total de la lesión, hizo necesaria la aplicación de un tratamiento combinado con interferón, con el objetivo de no acudir a cirugías radicales, que podrían producir un resultado funcional y estético deplorable para la paciente.