INTRODUCCION
La oclusión ha sido definida como una relación funcional o disfuncional entre un sistema integrado por dientes, estructuras de soporte como el tejido óseo y tejido blando, articulación temporomandibular y componentes neuromusculares; por lo tanto, para apreciar el rol de la oclusión deben comprenderse mejor los múltiples factores que pueden influir en la función de este complejo sistema 1.
A lo largo del tiempo se han propuesto diversos términos para describir el “colapso posterior de mordida” (CPM); como se ha indicado, esta condición clínica describe la pérdida de dientes en el sector posterior, lo cual trae consigo una sobrecarga anterior; este problema muchas veces ocasiona la pérdida de una oclusión correcta, sumado a que el paciente presenta alteración de la dimensión vertical descrito por Munive 2. Esta terminología clínica fue descrita inicialmente en 1968 por Amsterdan y Abrams 3, se emplearon otros términos como colapso de la mordida por Ramfjord y Ash 4 y colapso de la oclusión por Stern y Brayer 5. Otras causas como las alteraciones de la forma y las funciones de los labios y la lengua, el bruxismo, los hábitos, así como la presencia de enfermedad periodontal avanzada o maloclusiones, deben ser descartadas antes de poder hacer el diagnóstico final 6.
La conceptualización de una patología es el punto de partida esencial para su correcto diagnóstico.
El Objetivo general fue identificar los factores clínicos relevantes en el diagnóstico de un colapso posterior de mordida. Y como Objetivos específicos el de Identificar los factores clínicos relevantes para el diagnóstico de un colapso posterior de mordida según el tejido dentario y oclusión dentaria e identificar los factores clínicos relevantes en el diagnóstico de un colapso posterior de mordida según el tejido muscular, articulación temporomandibular y tejido periodontal e identificar los factores radiográficos relevantes en el diagnóstico de un colapso posterior de mordida según el examen radiográfico.
El Tipo del estudio de la presente investigación fue una revisión sistemática.
La población estuvo constituida por artículos originales de tipo reportes de caso y series de casos publicados en revistas científicas indexadas internacionalmente que describan las características clínicas del colapso posterior de mordida, es importante mencionar que se eligieron este tipo de estudios porque son aquellos que permitirán caracterizar clínicamente el colapso posterior de mordida; además, debe indicarse que la presente revisión se redactó siguiendo los parámetros de PRISMA 2020 que guía los estándares de redactar una revisión sistemática. La búsqueda bibliográfica se realizó en las siguientes bases de datos electrónicas: PubMed, EMBASE, Scopus, Cochrane y la Biblioteca Virtual en Salud (BVS) no teniendo límites para los años de publicación. De igual forma se realizó una búsqueda manual en revistas científicas de acceso virtual de la especialidad que tengan mayor factor de impacto según Scimago del año 2019.
Las revistas de acceso manual fueron Journal of Dental Research, Journal of Dentistry, International Journal of Oral Science, Journal of Oral Rehabilitation, Clinical Oral Investigations, BMC Oral Health, Journal of Prosthodontic Research, Journal of Prosthodontics, Journal of the American Dental Association y Journal of Advanced Prosthodontics.
Los criterios de Inclusión fueron los artículos originales de tipo reportes de caso y series de caso publicados en revistas indexadas internacionalmente que describan las características clínicas y radiográficas del colapso posterior de mordida.
Se excluyeron artículos que no hayan podido accederse completamente, o aquellos que a la revisión completa no contribuyan con información suficiente para el estudio.
La pregunta de la revisión sistemática de la presente revisión sistemática, se empleará la siguiente pregunta PEO (adaptada de la pregunta PICO por el tipo de estudio) (Tabla 1):
Tabla 1 Pregunta PICO por el tipo de estudio.
| P |
Población Artículos indexados |
|
| E |
Exposición Colapso posterior de mordida |
|
| O |
Resultado Condiciones clínicas que permiten caracterizar el diagnóstico de colapso posterior de mordida, según dimensiones: tejido dentario, oclusión dentaria, tejido muscular, articulación temporomandibular (ATM), tejido periodontal y examen radiográfico. |
La presente revisión sistemática se realizó siguiendo las metodologías para este tipo de estudios basados en reportes y series de caso descritas por Barboza-Liz et al., 7, Pokharel et al., 8 y Labarta 9.
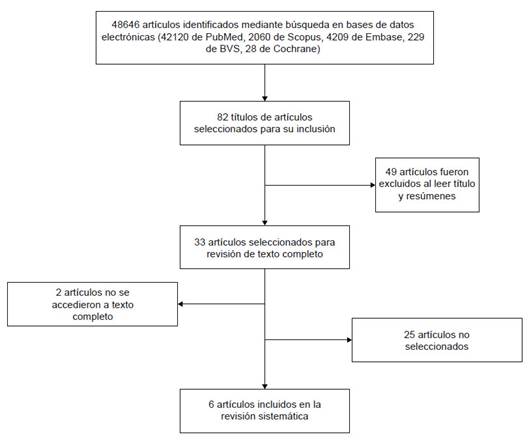
El investigador principal realizó la búsqueda bibliográfica con las palabras clave en cada una de las bases de datos previamente indicadas obteniéndose un total de 48 646 publicaciones hasta el 12 de agosto de 2020, a partir de ese número se hizo una revisión de títulos para seleccionar un total de 82 artículos para la revisión de títulos y resúmenes (Figura 1).
Esta revisión de títulos y resúmenes de cada artículo fue realizada independientemente por dos investigadores diferentes al principal, especialistas en el área de rehabilitación oral, la concordancia de selección de artículos de los dos autores fue calculada mediante el coeficiente de Kappa siendo 0.85 y las discrepancias fueron resueltas por el investigador principal ; en todos los casos de evaluación de concordancia, se empleó dicotomizar las opciones de respuesta en incluir y no incluir. Ello, resultó en la exclusión de 49 artículos. De esos 33 artículos restantes, 2 no pudieron accederse y los 31 restantes fueron revisados completamente por el investigador principal, excluyéndose 25 artículos por no cumplir los criterios de selección debido a no describirse adecuadamente los criterios clínicos del diagnóstico; es así como; finalmente se obtuvieron un total de 6 artículos.
En la evaluación de riesgo de sesgos esta etapa también se realizó por pares, evaluándose primero el cumplimiento de criterios de redacción de los reportes de caso siguiendo las recomendaciones de la guía Case Report (CARE) que estandariza los puntos de una adecuada redacción 7,10 y seguidamente el riesgo de sesgos siguiendo la metodología de Pierson DJ 7,11, para caracterizar clínicamente el colapso posterior de mordida en ambas evaluaciones se obtuvieron un coeficiente de Kappa de 0.76 para CARE y 0.70 para la evaluación de riesgo de sesgos, de igual forma, las discrepancias fueron resultas por el investigador principal. La revisión de sesgos permitió otorgar un puntaje a los artículos, aquellos que tienen un puntaje de 9 a 10 indican un artículo que contribuye a la literatura (riesgo bajo), un puntaje de 6 a 8 indica que el lector debe ser cauteloso con la validez del reporte (riesgo moderado) y un puntaje de 0 a 5 es un reporte insuficiente para ser considerado válido (riesgo alto).
El estudio es una revisión sistemática con el objetivo de determinar las características clínicas del colapso posterior de mordida, por lo cual, no se empleará ningún análisis estadístico.
El presente estudio contempla un total de 6 artículos para revisión completa con 8 casos, con los artículos se ordenó la información describiendo cada uno de ellos, donde 1 de ellos fue una serie de caso de 3 pacientes, los artículos fueron de Corea, Estados Unidos, Indonesia, Israel y Japón; los pacientes fueron principalmente de género femenino, con un rango de edad entre 20 a 64 años, siendo las publicaciones entre 1987 y 2020 (Tabla 2).
Tabla 2 Hallazgos clínicos de los artículos.
| N° | AUTOR | PAÍS | AÑO | GÉNERO | EDAD | HALLAZGOS CLÍNICOS |
|---|---|---|---|---|---|---|
| 1 | Rosenberg et al. | Estados Unidos | 1987 | Femenino | 52 | Pérdida de piezas dentarias, desgaste dentario, sensibilidad dentaria, migración dentaria, reabsorción ósea, mordida cruzada anterior y posterior unilateral, falta de contactos dentarios interoclusales, pérdida de dimensión vertical oclusal (DVO), reducción del tercio inferior del rostro, deslizamiento en céntrica de 6mm, interferencias oclusales, dolor de ATM, protrusión de la mandibular, radiográficamente existe pérdida de piezas dentarias. |
| 2 | Shifman A et al. | Israel | 1998 | Femenino | 52 | Pérdida de piezas dentarias, sobremordida, migración dentaria, abanicamiento anterior, empuje lingual secundario, empuje lingual, desviación de la apertura y cierre de la ATM, periodontitis crónica moderada, radiográficamente existe pérdida de piezas dentarias y pérdida generalizada de hueso. |
| Femenino | 31 | Pérdida de piezas dentarias, bruxismo céntrico y excéntrico, migración dentaria, abanicamiento anterior, mordida cruzada posterior derecha, desviación en la apertura y cierre del ATM, periodontitis crónica generalizada, radiográficamente existe pérdida de piezas dentarias y pérdida generalizada de hueso. | ||||
| Femenino | 36 | Pérdida de piezas dentarias, migración dentaria, abanicamiento anterior, sobre cierre posterior, alteración de la dimensión vertical oclusal (ADVO), movilidad dentaria, periodontitis localizada de inicio temprano, radiográficamente existe pérdida de piezas dentarias y pérdida generalizada de hueso. | ||||
| 3 | Badr H et al. | Corea | 2020 | Femenino | 22 | Pérdida de piezas dentarias, caries dental, migración dentaria, abanicamiento dentario, mordida cruzada posterior, mordida en tijera, extrusión dentoalveolar, apiñamiento antero-superior e inferior, línea media inferior desviada, relación canina oclusión Clase II div. 1 en el lado derecho y Clase III en el izquierdo, Clase I esquelética, asimetría facial labio incompetente, cambios condilares degenerativos, radiográficamente existe pérdida de piezas dentarias y caries, tomográficamente existen cambios condilares degenerativos. |
| 4 | Ohba S et al. | Japón | 2015 | Masculino | 55 | Pérdida de piezas dentarias, caries dental, sobremordida, resalte negativo de 4mm, línea media desviada, maloclusión Clase III, protrusión mandibular, periodontitis, apiñamiento dentario superior e inferior, maloclusión Clase III, radiográficamente existe pérdida de piezas dentarias. |
| 5 | Cheong J et al | Corea | 2017 | Masculino | 20 | Pérdida de piezas dentarias, migración dentaria extrusiones, gran resalte y sobremordida, mordida cruzada, dientes inclinados, abanicamiento, apiñamiento antero inferior, mordida en tijera, alteración de dimensión vertical, arco colapsado, pérdida de soporte oclusal posterior, gingivitis, radiográficamente existe pérdida de piezas dentarias, reabsorción ósea y migración dentaria. |
| 6 | Lunardhi L et al. | Indonesia | 2020 | Femenino | 64 | Pérdida de piezas dentarias, migración dentaria, abanicamiento anterior, mordida cruzada anterior, extrusiones, alteración de la DVO, periodontitis, asimetría facial, radiográficamente existe pérdida de piezas dentarias, reabsorción ósea y migración dentaria. |
De la evaluación del cumplimiento de criterios de redacción de los reportes de caso siguiendo las recomendaciones CARE, 6 (100,00%) de ellos cumplían la mayoría de los criterios; sin embargo,ninguno de los artículos cumplió con todos los criterios considerados, en total corresponden a 8 casos descritos (Tabla 3).
Tabla 3 Evaluación de riesgo de sesgos (puntaje).
| N° | ARTÍCULOS | DOCUMENTACIÓN | ORIGINALIDAD | VALOR EDUCACIONAL | OBJETIVIDAD | INTERPRETACIÓN | PUNTAJE | RIESGO | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Criterios | 0 | 1 | 2 | 0 | 1 | 2 | 0 | 1 | 2 | 0 | 1 | 2 | 0 | 1 | 2 | |||
| 1 | Rosenberg et al. (1987) | X | X | X | X | X | 9 | Bajo | ||||||||||
| 2 | Shifman A et al. (1998) | X | X | X | X | X | 8 | Moderado | ||||||||||
| 3 | Badr H et al. (2020) | X | X | X | X | X | 9 | Bajo | ||||||||||
| 4 | Ohba S et al. (2015) | X | X | X | X | X | 7 | Moderado | ||||||||||
| 5 | Cheong J et al. (2017) | X | X | X | X | X | 9 | Bajo | ||||||||||
| 6 | Lunardhi L et al (2020) | X | X | X | X | X | 8 | Moderado | ||||||||||
De la evaluación de riesgo de sesgos, ninguno de los artículos presentó riesgo alto, 3 (50,00%) presentaron riesgo moderado y 3 (50,00%) fueron de riesgo bajo; por ello, se decide revisar los 6 artículos para el análisis correspondiente a la caracterización clínica del colapso posterior de mordida. Se emplearon los colores para determinar los niveles de riesgo: rojo para alto, naranja para moderado y verde para bajo (Tabla 4 y Tabla 5).
Tabla 4 Evaluación de riesgo de sesgos (resumen).
| N° | ARTÍCULOS | DOCUMENTACIÓN | ORIGINALIDAD | VALOR EDUCACIONAL | OBJETIVIDAD | INTERPRETACIÓN | RIESGO |
|---|---|---|---|---|---|---|---|
| 1 | Rosenberg et al. (1987) | Bajo | |||||
| 2 | Shifman A et al. (1998) | Moderado | |||||
| 3 | Badr H et al. (2020) | Bajo | |||||
| 4 | Ohba S et al. (2015) | Moderado | |||||
| 5 | Cheong J et al. (2017) | Bajo | |||||
| 6 | Lunardhi L et al (2020) | Moderado |
NOTA: Colores: color rojo riesgo alto, color naranja riesgo moderado, color verde riesgo bajo.
Tabla 5 Evaluación del cumplimiento de criterios de redacción de los reportes de caso siguiendo las recomendaciones CARE.
| N° | ARTÍCULO | TÍTULO | PALABRAS CLAVE | RESUMEN | INTRODUCCIÓN | ANTECEDENTES | HALLAZGOS CLÍNICOS | CALENDARIO-CRONOLOGÍA | EVALUACIÓN DIAGNÓSTICA | INTERVENCIÓN TERAPÉUTICA | SEGUIMIENTO A RESULTADOS | DISCUSIÓN | PERSPECTIVA DEL PACIENTE | CONSENTIMIENTO INFORMADO | CRITERIOS CUMPLIDOS | CRITERIOS CUMPLIDOS (%) |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | Rosenberg et al. (1987) | X | X | X | X | X | X | X | X | X | 9 | 69.,23 | ||||
| 2 | Shifman A et al. (1998) | X | X | X | X | X | X | X | X | X | 9 | 69,23 | ||||
| 3 | Badr H et al. (2020) | X | X | X | X | X | X | X | X | X | X | X | X | 12 | 92,31 | |
| 4 | Ohba S et al. (2015) ( | X | X | X | X | X | X | X | X | X | X | X | X | 12 | 92,31 | |
| 5 | Cheong J et al. (2017) | X | X | X | X | X | X | X | X | X | X | X | X | 12 | 92,31 | |
| 6 | Lunardhi L et al (2020) | X | X | X | X | X | X | X | X | X | X | 10 | 76,92 |
Con los hallazgos clínicos de cada artículo se consolidaron las características clínicas según las dimensiones: tejido dentario, oclusión dentaria, tejido muscular, articulación temporomandibular (ATM), tejido periodontal y examen radiográfico; hallándose como principales características la pérdida de piezas dentarias, maloclusión, desviación en la apertura y cierre del ATM, periodontitis y reabsorción ósea (Tabla 6).
Tabla 6 Caracterización clínica del colapso posterior de mordida
| Dimensiones | Características diagnósticas |
|---|---|
| Tejido dentario | Pérdida de piezas dentarias Caries dental Desgaste dentario |
| Oclusión dentaria | Maloclusión clase I Migración dentaria Alteración de la dimensión vertical Bruxismo céntrico Extrusión dentaria Abanicamiento dentario anterior Mordida cruzada posterior Sobremordida Mordida cruzada anterior Maloclusión Clase II div. 1 Interferencias oclusales Mordida en tijera Pérdida del soporte posterior oclusal Maloclusión Clase III |
| Tejido muscular | Ninguno |
| Articulación temporomandibular | Dolor a la palpación de la ATM Desviación en la apertura y cierre del ATM Cambios condilares degenerativos Protrusión de la mandíbula |
| Tejido periodontal | Periodontitis Gingivitis |
| Examen radiográfico | Pérdida de piezas dentarias Reabsorción ósea Migración dentaria Caries dental Pérdida generalizada de hueso Cambios condilares degenerativos Maloclusión Clase III |
DISCUSIÓN
De acuerdo a lo encontrado en los resultados de esta investigación sobre las características clínicas encontradas en los reportes y series de caso en este diagnóstico de colapso posterior de mordida se puede observar que en el caso de tejidos dentarios la pérdida de piezas dentarias es la característica más predominante y es una de las causas primarias del colapso ocasionando pérdida gradual del soporte estabilizador de la zona posterior resultando en una inclinación axial inadecuada de las fuerzas masticatorias, la ausencia del soporte estabilizador posterior puede darse por diversas causas que involucran de una u otra manera la ausencia de uno o más dientes en el sector posterior pudiendo darse a
una edad temprana, generando cambios característicos en las posiciones dentales ocasionando pérdida de integridad del arco dentario lo que conlleva a cambios en la posición mandibular y alteraciones del plano oclusal produciéndose contactos prematuros, estas interferencias oclusales conllevan a una deflexión mandibular durante el cierre y ausencia de contactos dentarios adecuados tanto oclusales como proximales, alterándose los puntos de contacto interproximales generando empaquetamiento alimenticio y dificultad de una correcta higiene dental.
La caries dental es una de las causas de pérdida de dientes ocasionando migraciones dentarias y estas generando alteraciones de contactos proximales si estas ausencias no se rehabilitan tiene implicancias sobre los movimientos dentarios tanto en el mismo arco dentario como en el arco antagonista incluso efectos en los dientes anteriores porque se sobrecargan ante fuerzas masticatorias o parafuncionales pudiendo ocasionar desgastes dentarios, interferencias oclusales y espaciamiento progresivo debido a la carga que se someten y a la presencia de enfermedad periodontal que en caso de maloclusiones clase 1 que es un tipo de maloclusión que se encontró predominantemente en estos reportes y series de caso se presenta abanicamiento dentario con la consecuencia evolutiva de una alteración de la dimensión vertical oclusal produciéndose una disminución de ella, generando un aumento del espacio libre interoclusal con una reposición compensatoria mandibular anterior, lo cual hace que los cóndilos se desplacen distalmente más allá de su laxitud normal, llegando a una pérdida de altura facial.
En estos reportes de caso y series de caso se observaron en los tejidos periodontales que la mayor característica presente es la periodontitis que es una enfermedad periodontal que de acuerdo a su severidad se tendría en cuenta que es una de las causas primarias también del colapso que comúnmente ocasiona en los dientes demasiada movilidad agravando la situación por lo que ya no son resistentes mecánicamente y si no es tratada ocasiona pérdida también de piezas dentarias, produciendo todo lo mencionado en el párrafo anterior debido al abanicamiento dentario.
Se observó también en los reportes de caso que no solo se presenta el colapso posterior de mordida en maloclusión clase I sino también en maloclusiones clase II y maloclusiones clase III y estos no son factores causantes, la condición puede darse en cualquier maloclusión. En presencia de clase I división I, en donde los incisivos se encuentran de por si inclinados vestibularmente, cuando se presenta la pérdida de soporte posterior, las fuerzas que soportan los dientes anteriores tienden a incrementar dicha inclinación y si la relación es un borde a borde como en las maloclusiones clase III, la dirección de las fuerzas es paralela al eje largo del diente el resultado es usualmente un desgaste excesivo tanto de los dientes anteriores como de los posteriores llegando a una sobremordida oclusal dando como resultado un colapso posterior de mordida.
Se observó en la articulación temporomandibular que las características más predominantes fueron el dolor a la palpación de la ATM y desviación de la apertura y cierre de la ATM estas patologías pueden estar relacionadas o no con la patología oclusal, la respuesta que se genere en los dientes tanto maxilares como mandibulares ante la falta de soporte posterior dependiendo de las relaciones intermaxilares, de la evolución de esta alteración oclusal y del proceso adaptativo de parte del paciente generará esta patología articular.
Según tejido muscular no se encontró en los reportes y series de caso la presencia de algún tipo de alteración muscular, aunque cabe mencionar que cualquier tipo de alteración vertical oclusal, tanto si se trata de su disminución conducen a alteraciones funcionales, estos cambios oclusales pueden interrumpir el balance neuromuscular del sistema masticatorio y pueden causar incluso dolor y disfunción miofascial, como lo reporta en un artículo Bardalez 12.
Y según el examen radiográfico, aunque las características con que se determina la presencia de un colapso posterior de mordida son clínicas, existen ciertas características radiográficas reportadas en los reportes de caso y series de caso presentes, predominantemente como la pérdida de piezas dentarias y reabsorción ósea contribuyendo a corroborar los hallazgos de alteraciones clínicas presentes.
Se han propuesto diferentes términos a lo largo de la historia con respecto a esta patología oclusal, Ramfjord y Ash en 1966 fueron los primeros en mencionar el término de “colapso de mordida”, luego en 1968 Amsterdam y Abrams proponen el término “colapso posterior de mordida” (CPM) y lo atribuyeron a la pérdida de dimensión vertical oclusal (DVO), otros términos fueron propuestos como “colapso de la oclusión” en 1975 por Stern y Brayer, Rosenberg en 1987 también menciona el término de “colapso posterior de mordida” al igual que Loza y colaboradores en el 2015 y la Academia de Prostodoncia en el último glosario de términos prostodónticos en su novena edición del 2017 la define como de “sobremordida posterior” con pérdida de dimensión vertical oclusal como resultado de la pérdida o desplazamiento de los dientes posteriores (1,2,3,6,14,15,19,20, 21).
Entonces, realizando un consolidado de la presente revisión sistemática se puede caracterizar el colapso posterior de mordida según tejidos dentarios, oclusión dentaria, tejido muscular, articulación temporomandibular, tejido periodontal y examen radiográfico. Es importante recalcar que la elección de una revisión sistemática en base a reportes y series de caso es debido a que este tipo de estudios permiten la caracterización de condiciones clínicas que pueden determinar un diagnóstico adecuado.
El presente estudio presente ciertas limitaciones, la principal son los limitados artículos encontrados adecuados para la revisión, así como, poca estandarización de la metodología para revisiones sistemáticas de reportes y series de caso; otro punto a mencionar es que cada autor ha usado su propio criterio para la descripción de los casos. A pesar de lo mencionado, estos tipos de estudio son los mejores para la caracterización clínica de ciertos diagnósticos, si bien es cierto que se encuentran en la base de la pirámide de evidencia científica, las revisiones sistemáticas como la presente se ubica en la punta de ésta permitiendo ser relevantes para la consolidación de estándares diagnósticos.
Los resultados incluidos son relevantes para la educación, actividad clínica y los pacientes. Para el caso de la educación odontológica, con la consolidación de las características clínicas del colapso posterior de mordida, el estudiante y docente van a poder aclarar y actualizar sus conocimientos con respecto a su diagnóstico apropiado, el cual es un trastorno oclusal de tipo evolutivo y complejo que lo enmarcaría como un síndrome, y colocado dentro de una variedad de patologías de un desorden funcional oclusal, cuya comprensión resulta imprescindible para entender el concepto de colapso posterior de mordida, sus implicaciones clínicas y sus asociaciones con otras patologías orales. Debido a la complejidad del funcionamiento del sistema estomatognático y a las dificultades de su comprensión no existe hasta el momento un consenso a nivel mundial con respecto a una clasificación de diagnóstico de las alteraciones oclusales, este estudio es parte de una línea de investigación para describir una clasificación de los desórdenes funcionales de la oclusión a fin de orientar y homogenizar conceptos en cuanto a diagnóstico y así determinar un adecuado plan de tratamiento.
Para la actividad clínica, el correcto diagnóstico del colapso posterior de mordida es la clave para un resultado exitoso del tratamiento, reconociendo con exactitud las diversas alteraciones clínicas donde la alteración supera la tolerancia estructural de varios componentes del sistema estomatognático apareciendo signos y síntomas y comprendiendo mejor los múltiples factores clínicos que pueden influir en el abordaje del tratamiento se va poder considerar y desarrollar un plan de atención dental
centrado en las características clínicas específicas que se presentan en el caso clínico. Lo mencionado repercute en los pacientes porque el conocimiento detallado de los factores clínicos relevantes nos va a permitir identificar las diversas situaciones clínicas que se presentan para un diagnóstico adecuado del colapso posterior de mordida, teniendo como finalidad un tratamiento terapéutico con salud, función, comodidad y estética dependiendo del caso clínico que presente el paciente. Finalmente, la revisión ha permito caracterizar el colapso posterior de mordida para un correcto diagnóstico y mejor abordaje de los profesionales en beneficio de sus pacientes.
CONCLUSIONES
En base de la revisión sistemática de los reportes de caso analizado según criterio de los autores, se concluye que los factores clínicos relevantes para el correcto diagnóstico de un colapso posterior de mordida según dimensiones son:
1. Tejido dentario: Pérdida de piezas dentarias.
2. Oclusión dentaria: Alteración de la dimensión vertical, maloclusión Clase I, II div. 1, III, migración dentaria, bruxismo céntrico, extrusión dentaria, abanicamiento dentario anterior.
3.Tejido muscular: No se reportó.
4.Articulación temporomandibular: Desviación en la apertura y cierre del ATM, dolor a la palpación de la ATM.
5.Tejido periodontal: Periodontitis y gingivitis.
6.Examen radiográfico: Pérdida de piezas dentarias, reabsorción ósea, migración dentaria.