Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Gastroenterología del Perú
versión impresa ISSN 1022-5129
Rev. gastroenterol. Perú v.24 n.2 Lima abr./jun. 2004
TRABAJOS ORIGINALES
Perfil clínico y epidemiológico de la colitis ulcerativa en un Hospital de Lima
Augusto Vera Calderón 1; Oscar Frisancho Velarde 1; Max Yoza Yoshidaira 1; Edwin Ruiz Barahona.1
1 Departamento del Aparato Digestivo. Hospital Nacional Edgardo Rebagliati Martins, EsSALUD, Lima-Perú
RESUMEN
La Colitis Ulcerativa Inespecífica (CU) es una enfermedad inflamatoria del recto y colon, que puede extenderse desde la porción distal del recto hasta el colon proximal, y rara vez compromete al íleon terminal.
Objetivo: Conocer el perfil clínico y epidemiológico de la CU en el Hospital Nacional Edgardo Rebagliati Martins - EsSALUD (Lima-Perú).
Método: Estudio prospectivo y descriptivo de 43 pacientes con diagnóstico de CU, en el periodo comprendido desde junio del 2001 hasta mayo del 2003.
Resultados: Los pacientes fueron 27 mujeres (62.8%) y 16 varones (37.2%); 31 antiguos (72.1%) y 12 nuevos (27.9%), el grupo etáreo mas comprometido estuvo entre los 30 a 39 años (23.3%). Los síntomas principales fueron diarrea (86%), rectorragia (58.1%) y dolor abdominal (37.2%). En el seguimiento se observó remisión (65.1%), recurrencia (28%), persistencia (2.3%) y curso fulminante (2.3%); un paciente falleció (2.3%). El compromiso colónico fue rectosigmoideo (32.6%), izquierdo (30.3%), pancolitis (20.9%), hasta transverso (9.3 %) y distal (6.9%).
Conclusiones: la incidencia fue de 2.1 casos por año, el promedio de edad al momento del diagnóstico de 45 años y el género predominante femenino (62.8%). La diarrea, rectorragia y dolor abdominal fueron los síntomas principales. La descontinuación de la medicación fue el factor mas importante de recurrencia. La anemia fue un problema frecuente en el seguimiento.
PALABRAS CLAVES: Colitis Ulcerativa, Enfermedad Inflamatoria Intestinal.
SUMMARY
The Non-specific Ulcerative Colitis (NUC) is an inflammatory disease of the rectum and the colon that can extend from the distal part of the rectum to the colon. Only in rare occasions is the terminal ileum compromised.
Objective: To know the clinic and epidemiological profile of the NUC, in the Edgardo Rebagliati Martins Hospital– EsSALUD (Lima-Perú).
Method: Prospective and descriptive study of 43 patients diagnosed with NUC, from June, 2001 to May, 2003.
Results: The patients were 27 women (62.8%) and 16 men (37.2%); 31 from previous analysis (72.1%) and 12 new patients (27.9%); the largest compromised age group was between 30 to 39 years old (23.3%). The main symptoms were diarrhea (86%), rectal bleeding (58.1%), and abdominal pain (37.2%). Follow-up showed: remission (65.1%), recurrence (28%), persistency (2.3%) and fulminant course (2.3%). One patient died (2.3%). The colon compromise was: rectosigmoid (32.6%), left (30.3%), pancolitis (20.9%), to transverse (9.3%) and distal (6.9%).
Conclusions: The incidence was of 2.1 cases per year, the average age was 45 years old (at the time of diagnosis), with a prevalence of women (62.8%). The main symptoms were diarrhea, rectal bleeding and abdominal pain. The main factor of recurrence was the interruption of the medication and anaemia was a frequent problem observed in the follow-up.
KEY WORDS: Ulcerative Colitis, inflammatory bowel disease.
INTRODUCCIÓN
La colitis ulcerativa (CU) afecta principalmente a adultos jóvenes, sobre todo entre los 20 a 40 años, con un segundo pico por encima de los 60 años, pero puede presentarse desde el primer año hasta la novena década de la vida.
Las mujeres son afectadas con mayor frecuencia, sin embargo algunos estudios no demuestran diferencias de género significativas.
Las áreas de mayor incidencia son USA, Europa y Australia; las áreas de baja incidencia incluyen Asia y América del Sur. En sujetos de raza blanca la incidencia varia de 3 a 15 por 100,000 individuos por año, con una prevalencia de 50 a 80 por 100,000; éstas cifras no han variado en las últimas décadas (1). En Norteamérica y Europa los judíos tienen mayor predisposición a padecer CU.
La progresión de la enfermedad en sujetos con compromiso colónico distal ocurriría en 35 a 50% en 10 años (2); mientras que la regresión, evaluada en otro estudio, se produciría en la mitad de los pacientes seguidos durante 9 años (3).
En nuestro medio aparentemente la incidencia de Enfermedad Inflamatoria Intestinal es muy baja, siendo la CU más frecuente que la Enfermedad de Crohn; aunque últimamente se ha notado un leve incremento de casos, probablemente relacionado a un mejor diagnóstico clínico y endoscópico.
Zavala (4) en el Hospital Rebagliati presentó a 12 pacientes con CU evaluados en un periodo de seis años. Illescas (5) reportó una serie (retrospectiva) de 74 pacientes del Hospital Almenara en un periodo de 52 años, con una incidencia de 1.5 casos anuales; no se han publicado más trabajos nacionales al respecto.
Ruiz y Frisancho (6) realizaron una encuesta en diferentes servicios de gastroenterología de los hospitales y clínicas de Lima, publicando un documento de consenso donde indicaban que la CU se observaba con relativa frecuencia en algunos hospitales referenciales.
Por las consideraciones antes expuestas, nos propusimos estudiar los aspectos clínicos mas resaltantes de la CU en Lima.
MATERIAL Y MÉTODOS
Se realizó un estudio prospectivo en 43 pacientes con diagnóstico de Colitis Ulcerativa en el Departamento de Enfermedades del Aparato Digestivo del Hospital Nacional Edgardo Rebagliati Martins (Lima-Perú) que fueron atendidos en hospitalización o consultorio externo, desde junio del 2001 hasta mayo del 2003.
Objetivo General:
Determinar cual es el perfil clínico y epidemiológico de la CU en el Hospital Nacional Edgardo Rebagliati Martins.
Objetivos Específicos:
Determinar la Incidencia de la CU en el Departamento del Aparato Digestivo del HNERM.
Determinar las características clínicas, signos y síntomas.
Determinar las características de los hallazgos endoscópicos e histológicos
Conocer los resultados del seguimiento
Criterios de inclusión:
Pacientes nuevos y antiguos con diagnóstico clínico, endoscópico e histológico de CU; teniendo en cuenta que:
Paciente nuevo: todo paciente visto por primera vez en nuestro hospital, aún con diagnóstico previo en otro nosocomio.
Paciente antiguo: todo paciente diagnosticado previamente en nuestro hospital antes de junio del 2001.
Pacientes mayores de 14 años.
Criterios de exclusión:
Pacientes menores de 14 años.
Pacientes sin estudio endoscópico e histológico.
Se realizó un estudio de tipo prospectivo y descriptivo, los datos fueron recogidos en una ficha de recolección que comprendió cinco aspectos: filiación, antecedentes, enfermedad, tratamiento y seguimiento.
Para graduar la severidad se utilizó el Índice de Actividad de Truelove y Witts (1):
Leve : <4 deposiciones diarias, con sangre o sin ella; sin alteraciones sistémicas y con una VSG< 30.
Moderada : >4 deposiciones diarias, con sangre y alteraciones sistémicas mínimas, con una VSG>30
Severa : >6 deposiciones diarias con sangre y alteraciones sistémicas marcadas, con una VSG> 30.
Fulminante: Episodio agudo particularmente severo, megacolon tóxico
Los hallazgos colonoscópicos se graduaron de la siguiente forma:
Grado 0 : mucosa normal
Grado 1 : pérdida del patrón vascular, edema, granularidad.
Grado 2 : hiperemia, friabilidad petequias, mas todo lo anterior.
Grado 3 : ulceraciones más lo anterior.
Se utilizó la graduación histológica de Florén, validada en estudios previos (7,8):
Grado 1 : mucosa normal
Grado 2 : células inflamatorias aisladas o agregados de células linfoplasmocíticas o granulocitos eosinófilos
Grado 3 : marcado aumento de las células inflamatorias con algunos cambios en las células secretorias, atrofia leve
Grado 4 : atrofia marcada, abscesos en las criptas, formación de folículos en las capas profundas y aumento de las células inflamatorias agudas.
Grado 5 : ulceraciones, pus, atrofia, abscesos en criptas y folículos profundos.
Los datos fueron recolectados en una ficha y complementados con información proveniente de las historias clínicas; luego se realizó un seguimiento mediante consulta externa o visitas domiciliarias. Los datos fueron procesados mediante el programa EPI INFO 6.0
RESULTADOS
En relación con las características clínicas de los pacientes de nuestra investigación obtuvimos los siguientes resultados: 43 pacientes, 27 (62.8%) pertenecían al género femenino y 16 (37.2%) al masculino; 25 pacientes (58.1%) ingresaron al estudio por consulta externa y 18 (41.9%) por emergencia; al ser hospitalizados, 31 pacientes eran antiguos (72.1%) y 12 eran nuevos (27.9%).
En cuanto al tiempo de enfermedad al momento del diagnóstico variaron desde un episodio agudo de un día hasta 10 años, el tiempo de seguimiento fue desde 2 meses hasta 23 meses, con un promedio de 9.8 meses.
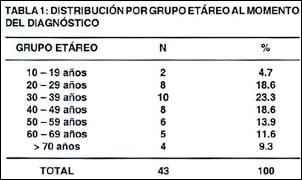
En cuanto a la distribución (Tabla 1) por grupos etáreos el mayor número de pacientes estuvo entre los 30 y 39 años (23.3%), el promedio de edad fue de 45 años y el rango estuvo entre 10 y 78 años.
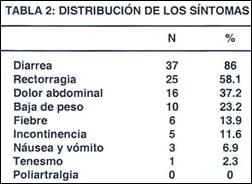
En cuanto a los síntomas (Tabla 2): el más frecuente fue la diarrea (86%), seguido por rectorragia (58.1%), dolor abdominal (37.2%) y baja de peso (23.2%); luego en menor frecuencia fiebre (13.9), incontinencia fecal (11.6), náusea y vómito (6.9%) y poliartralgias (2.3%).
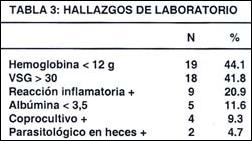
En los exámenes de laboratorio (Tabla 3) fue frecuente encontrar anemia (44.1%), seguido por incremento de VSG >30 (41.8%), reacción inflamatoria en heces (20.9%), hipoalbuminemia <3,5 (11.6%), coprocultivo positivo (9.3%) y parásitos en heces (4.7%)
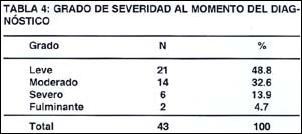
Atendiendo al grado de severidad (Tabla 4), al momento del diagnóstico, observamos que la presentación inicial más frecuente fue leve (48.8%), moderada (32.6%), severa (13.9%) y fulminante (4.7%).
La distribución de acuerdo a la evolución clínica (Tabla 5) fue la siguiente: remisión 65.15%, recurrencia (28%), persistente (2.3%) y fulminante (4.6%); un paciente falleció (2.3%).
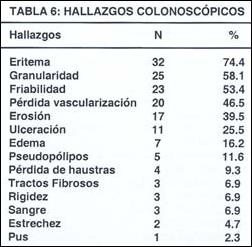
Los hallazgos colonoscópicos (Tabla 6) más frecuentes fueron: eritema (74.4%), granularidad (58.1%), friabilidad (53.4%), pérdida de la vascularización submucosa (46.5%), erosión (39.5%), ulceración (25.5%), edema (16.2%), pseudopólipos (11.6%), pérdida de haustras (9.3%), rigidez (6.9%), sangrado (6.9%), tractos fibrosos (6.9%), estenosis (4.7%) y presencia de exudado en el lumen (2.3%).
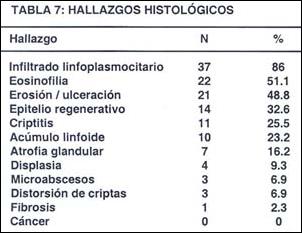
Los hallazgos histológicos (Tabla 7) fueron: infiltrado linfoplasmocitario (86%), eosinofilia (51.1%), erosiones y ulceraciones (48.8%), epitelio regenerativo (32.6%), criptitis (25.5%), acúmulo linfoide (23.2%), atrofia glandular (16.2%), displasia (9.3%), distorsión de criptas (6.9%), microabscesos (6.9%) y fibrosis (2.3%); no se encontró ningún caso de cáncer.
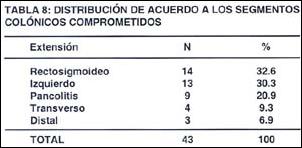
El compromiso colónico fue: rectosigmoideo (32.6%), izquierdo (30.3%), pancolitis (20.9%), transverso (9.3 %) y distal (6.9%).
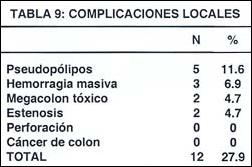
La complicación local más frecuente fue la presencia de pseudopólipos (11.6%), seguido por hemorragia masiva (6.9%), megacolon tóxico (4.7%) y estenosis (4.7%). Ningún paciente presentó perforación o cáncer.
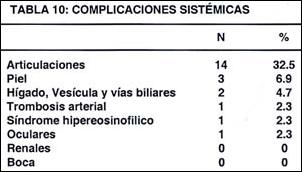
Las complicaciones sistémicas (Tabla 10) fueron reumatológicas (poliartralgias y artritis reumatoide) 32.5%, dérmicas (paniculitis y piodermia gangrenosa) 6.9%, hepatobiliares 4.7% y oftalmológicas 2.3%. Un paciente presentó síndrome hipereosinófilico y otro trombosis arterial; ningún paciente presentó compromiso bucal o renal.
En cuanto al tratamiento instaurado observamos que los 43 pacientes tuvieron un manejo médico inicial, que dependió del grado de exacerbación de la enfermedad.

DISCUSIÓN
Se ha avanzado mucho en el conocimiento de la fisiopatología de la Enfermedad Inflamatoria Intestinal, pero la etiología directa es aún incierta. Se piensa que es el resultado de una inactivación inapropiada y prolongada del sistema inmune intestinal provocada por la flora intestinal; esta respuesta aberrante se facilitara por defectos del epitelio y del sistema inmune de la mucosa (9).
Varios factores, genético, ambiental y microbiológico, interrelacionarían entre si para que la enfermedad se exprese clínicamente. La predisposición genética sería poligénica, incluso se han identificado genes que podrían utilizarse como marcadores de susceptibilidad (cromosomas 6, 7, 12), o predictores de severidad (HLA DR3 y HLA DQ2 para la forma extensa, HLA DR1 formas severas, HLA DR12 formas distales) (3).
Durante el año 2002, en el Departamento de Enfermedades del Aparato Digestivo del Hospital Nacional Edgardo Rebagliati se realizaron 2126 hospitalizaciones, 17682 atenciones por consultorios externos, 1604 colonoscopías y 7031 endoscopías altas; haciendo un total de 28443 atenciones (sin tener en cuenta la producción de las unidades de Hígado y Hemorragia Digestiva).
De acuerdo a estos valores la incidencia en nuestro servicio es aproximadamente 2.1 casos por año, siendo muy baja en relación con lo reportado en países de EEUU y Europa (1,9) y acorde con los resultados publicados en Latinoamérica (1,5,10,11,12,13).
Zolezzi (12) presentó el resumen de toda la casuística nacional en un simposio nacional; las referencias fuente se tomaron principalmente de los libros de resúmenes de los congresos nacionales y de los artículos publicados en la Revista de Gastroenterología del Perú.
En cuanto a la distribución por grupos etáreos fue más frecuente en la cuarta década (23.3%), no se encontraron los dos picos clásicos de presentación descritos (1,14), mas bien hubo una distribución casi homogénea en algunos grupos etáreos, además se observaron cuatro pacientes mayores de 70 años (9.3%).
Hubo una marcada prevalencia femenina (62.8%) como se menciona en la literatura, sin embargo hay que tener en cuenta a los autores que no reportan diferencias significativas respecto al género (14,15).
Los síntomas más frecuentes fueron: diarrea (86%), rectorragia (58.1%) y dolor abdominal (37.2%), similar a lo reportado en otras series (5,16).
En cuanto a los hallazgos de laboratorio, destacaron la anemia en 44.1% y la VSG elevada en 41.8%. La hipoalbuminemia se presentó en 5 pacientes (11.6%): 3 casos moderados y 2 severos; y mejor, una vez controlado el cuadro agudo.
De acuerdo al grado de severidad -al momento del diagnóstico- observamos que el 48.8% debutó con una forma leve. En solo dos pacientes (4.7%) la forma de presentación fue fulminante.
La forma fulminante se presentó en dos pacientes, el primer caso en una mujer de 51 años, con diagnóstico previo de CU, con megacolon tóxico y que falleció a pesar de la intervención quirúrgica. La otra paciente (43 años), también con CU ya conocida, ingresó con Abdomen Agudo, sin embargo en la intervención solo encontraron escasa secreción purulenta sin evidencia de perforación, por lo que fue catalogada como peritonitis primaria; en otra oportunidad debido a Fiebre Tifoidea se complicó con megacolon tóxico (respondió a hidrocortisona, nutrición parenteral y antibióticos), finalmente por la enfermedad refractaria al tratamiento se realizó cirugía electiva: proctocolectomía total y anastomosis íleo-anal con bolsa (pouch) en J.
Illescas (5) encontró, al momento del diagnóstico, 48.64% con grado moderado y 33% con grado leve; esto se debería al mejor conocimiento de la historia natural de la enfermedad y al diagnóstico endoscópico precoz.
Los anticuerpos antineutrófilo citoplasmático perinuclear PANCA presente en aproximadamente el 70% de los pacientes con CU y Anti Saccharomyces cerevisiae (ASCA) en 50% de los pacientes con enfermedad de Crohn, en algunas circunstancias, podrían ayudarnos en el diagnóstico diferencial (3,9,17), nuestra experiencia al respecto es muy limitada.
La remisión se obtuvo en 65.1%; sin embargo las formas recurrentes alcanzaron el 28%, siendo importantes causas de recurrencia la descontinuación del tratamiento y las infecciones entéricas. Dos pacientes tuvieron un curso fulminante, de los cuales uno falleció (2.3%).
En nuestro país es escasa la experiencia quirúrgica en CU. En México (18), en 19 intervenciones quirúrgicas electivas, 37% presentaron de complicaciones, incluso un caso fue mortal (sepsis abdominal).
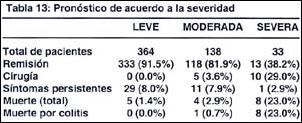
Sinclair (19) revisa el pronóstico de los pacientes de acuerdo a la severidad del primer ataque, y encuentra lo siguiente:
En cuanto a los hallazgos colonoscópicos se observó más frecuentemente eritema (74.4%); seguido de granularidad (58.1%), friabilidad (53.4%), pérdida de la vascularización submucosa (46.5%), erosiones (39.5%) y ulceraciones (25.5%), hallazgos más relacionados a cuadros activos.
Múltiples estudios han demostrado que los hallazgos colonoscópicos no correlacionan con la severidad clínica o con el grado de inflamación de los estudios histológicos (20,21) y una colonoscopía completa bien realizada ayuda más al diagnóstico y seguimiento que una biopsia rectal, por esta razón, los patólogos prefieren múltiples biopsias (22).
Otros hallazgos fueron: edema (16.2%), pseudopólipos (11.6%), pérdida de haustras (9.3%), rigidez (6.9%), sangrado (6.9%), tractos fibrosos (6.9%), estenosis (4.7%) y presencia de exudado luminal (2.3%).
Se ha podido definir que la combinación de colonoscopía de magnificación y cromoendoscopía es excelente para diferenciar pólipos hiperplásicos, pseudopólipos y displasia asociada a lesiones o masas (DALM) (23-26).
Los hallazgos histológicos más frecuentes fueron: infiltrado linfoplasmocitario (86%), eosinofilia (51.1%), erosiones y ulceraciones (48.8%), se encontraron cuatro casos de displasia (9.3%): dos con displasia leve y dos con displasia moderada, no se encontró ningún caso de cáncer.
El riesgo de cáncer de colon aumenta con cada década después del diagnóstico de colitis ulcerativa y sobre todo en los casos de pancolitis, recomendándose en estos casos el seguimiento mediante el estudio colonoscópico después de 8 a 10 años de enfermedad (1,27-28)
Bernstein (29) ha descrito los factores que incrementan el riesgo de desarrollar displasia y cáncer, y son: enfermedad mayor de 8 años, enfermedad extensa y progresiva, Colangitis Esclerosante Primaria, antecedente familiar de cáncer colorrectal y presencia de estenosis.
El compromiso colónico fue principalmente rectosigmoideo (32.6%), izquierdo (30.3%), pancolitis (20.9%), transverso (9.3 %) y distal (6.9%); que concuerda con lo reportado en otros estudios.
La complicaciones locales más frecuentes fueron: presencia de pseudopólipos (11.6%), hemorragia masiva (6.9%), megacolon tóxico (4.7%) y estenosis (4.7%); en ningún caso se observó perforación o cáncer. En la serie de Illescas (5) la principal complicación fue la presencia de pseudopólipos, seguidos de estenosis, hemorragia y megacolon tóxico respectivamente.
La complicaciones sistémicas más frecuentes fueron articulares, poliartralgias y artritis, (32.5%), dérmicas como paniculitis y pioderma gangrenosa (6.9%), Colangitis Esclerosante Primaria (4.7%), oculares (2.3%), síndrome hipereosinofilico (2.3%) y trombosis arterial (2.3%).
En el estudio de Illescas (5), la principal complicación sistémica fue ocular; sin embargo en nuestro estudio ocupa el cuarto lugar. Creemos que para evitar la subvaloración oftalmológica los exámenes oculares deben ser rutinarios, además hay que tener presente que los problemas oculares remiten con la terapia adecuada de la CU.
En cuanto al tratamiento, nuestro esquema terapéutico se basó inicialmente en el uso de corticoides orales (prednisona) o topicos (microenemas de dexametasona), posteriormente en función a la respuesta, se disminuyó progresivamente la dosis diaria del corticoide, y se inició sulfasalazina.
En las pacientes gestantes o en los que presentaron alguna reacción adversa a sulfasalazina se optó por mesalamina. En colitis leve, se inició directamente con sulfasalazina. En la exacerbación a infección, se usaron antibióticos.
Tres pacientes (6.9%) que inicialmente recibieron tratamiento médico, requirieron posteriormente tratamiento quirúrgico. En los casos severos fue importante el soporte nutricional para la recuperación del paciente.
En conclusión podemos mencionar que la incidencia fue de 2.1 casos por año, el promedio de edad al momento del diagnóstico fue de 45 años, siendo el género predominante el femenino. El grupo etáreo más afectado estuvo entre los 30 a 39 años, pero hubo una distribución casi homogénea en los otros grupos etáreos. La diarrea, rectorragia y dolor abdominal fueron los síntomas principales.
Durante el seguimiento se observó que muchos pacientes a pesar de tener la enfermedad controlada, tenían cierto grado de anemia, pudiendo tener esto un valor en el seguimiento de los mismos.
Al momento del diagnóstico la forma leve fue más frecuente y en cuanto al curso clínico la remisión se observó en 65.1% de los pacientes, La discontinuación del tratamiento fue un factor importante que determinó la recurrencia.
Los hallazgos histológicos y colonoscópicos mayormente no correlacionaron con la actividad clínica. El compromiso fue principalmente izquierdo (62.9%). La complicaciones locales más frecuentes fueron los pseudopólipos (11.6%) y la hemorragia masiva (6.9%). La complicación sistémica más frecuente fue articular (32.5%) y se manifestó como poliartralgias y artritis (32.5%).
En cuanto al tratamiento han sido útiles los corticoides, la sulfazalasina y la mesalamina, éstos últimos sobre todo en la fase de mantenimiento.
BIBLIOGRAFÍA
1. JEWELL, D. P. Et Al. (2000) Colitis Ulcerosa. En: Enfermedades Gastrointestinales Y Hepáticas; Sleisenger & Fordtran. Editorial Panamericana, 6ta Edición, 2000. [ Links ]
2. LANGHELZ E., MUNKHOLM P., DAVIDSEN H., BINDER V. Course Of Ulcerative Colitis: Analysis Of Changes In Disease Activity Over Years. Gastroenterology 1994; 107: 3-11. [ Links ]
3. IRVINE, E. J. & MARSHALL, J. K. (2001) Colitis Ulcerativa. En: Gastroenterología Basada En Evidencias. [ Links ]
4. ZAVALA, F. Colitis Ulcerosa Inespecífica en el Hospital Central del Empleado 1959 a 1964. Tesis de Bachiller – UNMSM (Lima) 1964. [ Links ]
5. ILLESCAS, L. et al. Colitis Ulcerosa: Estudio Retrospectivo En 52 Años. Rev Gastroenter Per 1999; 19(2): 54-53. [ Links ]
6. RUIZ E, FRISANCHO O. Consenso en Rectocolitis Ulcerativa Inespecífica. Libro del Curso Internacional de Postgrado: Avances en Gastroenterología, Hepatología y Endoscopía Digestiva. Sociedad de Gastroenterología del Perú, 1999. [ Links ]
7. ARANGO J., MARIO, G. KESTENBERG, A. Nuevos Esteroides en Enfermedad Inflamatoria Intestinal: Uso De La Budesonida Rev Colombia Médica 1998; 29:24-31. [ Links ]
8. FLORÉN CH, et al. Histological and Colonoscopic Assessment of Disease Extension in Ulcerative Colitis. Scan J Gastroenterol 1987; 22: 459-62. [ Links ]
9. PODOLSKY, D. K. (2002) Inflammatory Bowel Disease. N Engl J Med, 347(6): 417-429. [ Links ]
10. ARANA, J. BURSTEIN M, FLORES P. Colitis Ulcerativa Crónica Inespecífica. Hospital Daniel Alcides Carrión. XI Congreso Peruano de Gastroenterología. Libro De Resúmenes 1988; 47. [ Links ]
11. AYALA, LUIS. VELSQUEZ, H.: Incidencia de Colitis Ulcerativa y Enfermedad De Crohn. H.E. Rebagliati. VIII Congreso Peruano de Gastroenterología - Libro de Resúmenes 1982; 75. [ Links ]
12. ZOLEZZI, A. Epidemiología de la Colitis Ulcerativa en el Perú. Simposium:Colitis Ulcerativa. Lima, Junio del 2001. [ Links ]
13. ZUÑIGA, D. Y Col. Curso pronstico de a Colitis Ulcerosa extensa. Revista Médica de Chile: 1982; 110: 871-76 [ Links ]
14. EKBOM, A. HELMICK, C. ZACK, M. ADAMI, H. The Epidemiology Of Inflammatory Bowel Disease: A Large, Population-Based Study In Sweden. Gastroenterology 1991; 100 (2): 320 – 25. [ Links ]
15. SANDS, B, E. (2001) Inflammatory Bowel Disease. Seminars in Gastrointestinal Disease 2001, 12 ( 4). [ Links ]
16. GOH J., OMORAIN CA. Review Article: Nutrition And Adult Inflamatory Bowel Disease. Aliment Pharmacol Ther 2003; 17 (3): 307-20. [ Links ]
17. PEETERS M, JOOSSENS S, VERMEIRE S, et al. Diagnostic Value of Anti-Saccharomyces Cerevisiae and Antineutrophil Cytoplasmic Autoantibodies In Inflammatory Bowel Disease. Am J Gastroenterol 2001; 96:730-734. [ Links ]
18. DELGADILLO TG, RODRÍGUEZ FJ, CAMPOS CF, et al. Manejo Quirúrgico de la Colitis Ulcerativa Crónica Inespecífica. Educ Invest Clin 2000; 1(2): 102-105. [ Links ]
19. SINCLAIR TS, BRUNT PW, MOWAT, NAG. Nonspecific Proctocolitis in Northeastern Scotland: a community study. Gastroenterology 1983; 85:1 [ Links ]
20. BARON, JH et al. Variation Between Observers in Describing Mucosal Appearances in Proctocolitis. BMJ 1964; 1: 89-92. [ Links ]
21. WATTS JM, THOMPSON H and GOLIGHER JC. Sigmoidoscopy and Cytology in the detection of microscopic disease of the rectal mucosa in Ulcerative Colitis. Gut 1966; 7:288-294. [ Links ]
22. BENTLEY E, JENKINS D, CAMPBELL F, WARREN B. How Could Pathologists Improve The Initial Diagnosis Of Colitis? Evidence From An International Workshop. J Clin Pathol 2002; 55(12): 955-60. [ Links ]
23. DE JESÚS R, SENOR J, GONZÁLEZ-KEEGAN C, et al. Chronic Ulcerative Colitis Or Cocaine Colitis? Case Report And Review Of The Literature. Am J Gastroenterol 2002; 97:148 – 50. [ Links ]
24. SCHWARTZ JJ, DEREN JJ, SU C, Et Al. Magnification And Chromoendoscopy In The Detection Of Colorectal Neoplasia In Patients With Ulcerative Colitis. Am J Gastroenterol 2002; 97:252. [ Links ]
25. SHEN B, ZUCCARO G, GRAMLICH T, Et Al. Characterization of Mucosal vs. Transmural Process In Inflammatory Bowel Disease Using Optical Coherence Tomography (OCT) An Ex Vivo Study. Am J Gastroenterol 2002; 97:256. [ Links ]
26. KIESSLICH R, FRITSCH J, HOLTMANN M, et al. Methylene Blue-Aided Chromoendoscopy For The Detection Of Intraepithelial Neoplasia And Colon Cancer In Ulcerative Colitis. Gastroenterology 2003; 124: 1135-38. [ Links ]
27. COTHREN RM, SIVAK MV, VAN DAM J, et al. Detection of Dysplasia at Colonoscopy Using Laser-Induced Fluorescence: A Blind Study. Am J Gastroenterol 1996; 44:168-176. [ Links ]
28. FRISANCHO, O. Enfermedad Inflamatoria Intestinal. Enfermedades del Aparato Digestivo (Lima) 2001; 4:25-29. [ Links ]
29. BERNSTEIN, CN. Principles of Surveillance in Inflammatory Bowel Disease. In: Gastrointestinal Endoscopy and Cancer Management – ASGE Annual Postgraduate Course 2002 [ Links ]















