Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Gastroenterología del Perú
versión impresa ISSN 1022-5129
Rev. gastroenterol. Perú v.24 n.4 Lima oct./dic. 2004
TRABAJOS ORIGINALES
Hepatitis autoinmune:formas clínicas y factores relacionados con la respuesta al tratamiento
Dávalos Milagros1; Román Rossana2; Bustios Carla1; Zumaeta Eduardo3; Yabar Alejandro4
1 Médico Asistente. Unidad de Hígado. Dpto. Del Aparato Digestivo. HNERM - EsSalud
2 Médico Jefe. Unidad de Hígado. Dpto. del Aparato Digestivo. HNERM - EsSalud
3 Jefe de Servicio. Dpto. del Aparato Digestivo. HNERM - EsSalud
4 Jefe de Servicio. Dpto. de Anatomía Patológica. HNERM – EsSalud
RESUMEN
La enfermedad hepática crónica es una entidad clínica que tiene varias causas; siendo la enfermedad viral y el consumo crónico de alcohol las más frecuentes. Las entidades de origen inmunológico son las que en conjunto ocupan el tercer lugar, incluyéndose la hepatitis autoinmune, la cirrosis biliar primaria, la colangitis esclerosante primaria, así como los síndromes de superposición. En el Perú hay escasos reportes en relación a la hepatitis autoinmune, y su frecuencia es desconocida. En la Unidad de Hígado del HNERM. La etiología autoinmune corresponde al 13% del total de casos hospitalizados por enfermedad hepática crónica en el año 2002. En este artículo, reportamos 30 casos de hepatitis autoinmune con diagnóstico clínico y serológico, se hizo biopsia en el 97% de casos, demostrándose cirrosis en el 70%. La relación F/M fue de 5/1, la edad promedio fue 48.59 años, y en 6.7% de casos el debut del cuadro fue como insuficiencia hepática aguda. Se halló anticuerpos antinucleares en 73.33%, anticuerpos antimúsculo liso en 43.33% y antimitocondriales en 16.7%, habiendo coexistencia de autoanticuerpos en 40%. La endoscopía reveló la presencia de várices en 20%, pero solo 1 caso debutó con hemorragia variceal. La terapia instaurada fue a base de prednisona y azatioprina en la mayoría de casos. Recibieron tratamiento 26 casos, de los cuales el 80% tuvo remisión inicial, 2 tuvieron respuesta parcial y 3 no respondieron. En 16.7% de casos ocurrieron complicaciones relacionadas con el tratamiento inmunosupresor, sobre todo infecciones severas (3 casos). En conclusión, la Hepatitis autoinmune es una causa importante de enfermedad hepática crónica, que tiene características clínicas similares a las reportadas en la literatura internacional, responde al tratamiento inmunosupresor en la mayoría de casos, aunque debe hacerse un adecuado seguimiento del caso, para detectar las complicaciones secundarias al tratamiento inmunosupresor, sobre todo las infecciones que pueden acarrear alto riesgo de mortalidad en el paciente inmunosuprimido.
PALABRAS CLAVES: Hepatitis crónica, hepatitis autoinmune, tratamiento.
SUMMARY
Chronic liver disease is a clinical entity of different origins. It is most frequently caused by viral infection and alcohol consumption. The entities of immunological origin are listed in third place including autoimmune hepatitis, primary biliar cirrhosis, primary sclerosing cholangitis, as well as superposition syndromes. In Peru report of cases relating to autoimmune hepatitis are very few and its frequency is unknown. In 2002, autoimmune etiology represented 13% of all the cases admitted in the Hepathology Unit of Edgardo Rebagliati Martins National Hospital (HNERM) for chronic hepatic disease.
In this article, 30 cases of autoimmune hepatitis clinically and serologically diagnosed are reported. Biopsy was performed on 97% of the cases, of which 70% showed cirrhosis. The relationship F/M was 5/1, the average age was 48.59 years, and in 6.7% of the cases the initial picture was acute hepatic insufficiency. Antinuclear antibodies were found in 73.33%, smooth antimuscle antibodies in 43.33%, and antimitochondrial antibodies in 16.7%, with a coexistence of autoantibodies in 40%. The endoscopy performed revealed the presence of varices in 20% of the cases, but only one case of variceal hemorrhage. In most cases, therapy was initiated based on prednisone and azathioprine. Of 26 cases that were treated, 80% had an initial remission, 2 responded partially, and 3 did not respond. There were complications related to the treatment with immunosuppressants in 16.7% of the cases, and especially severe infections in 3 cases. In conclusion, autoimmune hepatitis is a substantial cause of chronic hepatic disease that has similar clinical characteristics to those reported in international medical journals. In most cases it responds to treatment with immunosuppressants. However, adequate follow-up is recommended to detect secondary complications in the treatment with immunosuppressants, especially in infections which represent a high risk of mortality in the immunosuppressed patient.
KEY WORDS: Cronic hepatitis, autoimmune hepatitis, therapy.
INTRODUCCIÓN
La enfermedad hepática crónica es una entidad clínicamente muy versátil y que puede tener varias causas; en orden de frecuencia la enfer-medad viral y el consumo crónico de alcohol son las más frecuentes1,2,3. Sin embargo, en conjunto las entidades de origen inmunológico son las que ocupan el tercer lugar, incluyéndose la hepatitis autoinmune, la cirrosis biliar primaria, la colangitis esclerosante primaria, así como los síndromes de superposición4.
La prevalencia e incidencia de la hepatitis autoinmune (HAI) a nivel mundial es poco conocida, en parte por su poca frecuencia, así como por la variabilidad en los diseños de los estudios, y los diversos criterios de diagnostico, que recién en el año 1992 fueron estandarizados por el Grupo Internacional para el Estudio de la Hepatitis Autoinmune4. En la mayoría de estudios realizados en Europa, la incidencia de HAI oscila entre 0.8-1.9 por 100,000 habitantes existiendo predominio del sexo femenino5,6,7,8,9. En USA la HAI es la causa de enfermedad hepática crónica en 11-23% de casos10. En Latinoamérica y Perú específicamente no se conoce exactamente su prevalencia11.
En general, los procesos inmunológicos que afectan al hígado se pueden subdividir en dos grandes grupos: aquellos que se caracterizan por colestasis, y los que son principalmente hepatocelulares; existiendo entre ambos un grupo que tiene de ambos y que corresponde a los procesos indefinidos y de superposición4,12,13,14,15. La Hepatitis Autoinmune fue caracterizada por primera en 1950 por Waldenstrom, quien la definió como una entidad que afectaba predominantemente a mujeres en edad mediana y se asociaba a hiperglobulinemia12,16,17. Posteriormente McKay16,17 le adjudico el adjetivo de lupoide por la presencia de fenómeno LE y algunas características clínicas similares a las del lupus eritematoso sistémico. Luego de gran investigación lograron definirse mejor las características de esta entidad: etiología desconocida, correlación con otros procesos autoinmunes en la paciente o en sus familiares 4,12,16,17,18,19,20,21,22, hiperglobulinemia (por aumento de inmunoglobulina G), asociación con ciertos antígenos de histocompatibilidad HLA 23,24, etc. Fue en 1992 que el Grupo Internacional de la Hepatitis Autoinmune estandarizó la definición y los criterios diagnósticos con la finalidad de que pudiesen compararse mejor los estudios a nivel mundial25.
En el Perú son pocos los trabajos que han analizado esta enfermedad. En tal sentido, el presente estudio está dirigido a evaluar las características clínicas y los factores asociados a la respuesta terapéutica de los cuadros que cumplen criterios de hepatitis autoinmune. En 1992 el Grupo Internacional para Hepatitis Autoinmune definió criterios clínicos, serológicos e histopatológicos, asignándoles un puntaje determinado; con la finalidad de definir el diagnóstico y decidir el tratamiento. Se hará también un análisis de los puntajes obtenidos en los pacientes y se analizara si hubo coherencia con el diagnostico final.
MATERIALES Y MÉTODOS
Se evalúan todos los casos con diagnostico de HAI desde enero de 1999 hasta junio 2003 vistos en la Unidad de Hígado del HNERM, y seguidos por espacio de al menos 1 mes y en quienes se pudo determinar la evolución posterior. Parte de los casos son analizados en forma retrospectiva, y otros en forma prospectiva, por lo que es un estudio abierto no controlado.
Para efectos del presente trabajo se tendrá en consideración los siguientes términos:
Criterios Diagnósticos de HAI
1. Presencia de autoanticuerpos tipo ANA y/o AML
2. Alteración del perfil hepático, fundamentalmente elevación de aminotransferasas en mayor proporción que la de fosfatasa alcalina
3. Elevación de gammaglobulinas
4. Ausencia de replicación viral activa por virus B y C, así como negatividad del HBsAg
5. Consumo de alcohol por debajo de los siguientes niveles:
a. Menos de 20 gr./día en mujeres
b. Menos de 30 gr./día en varones
6. Histología hepática compatible con HAI, excepto en aquellos casos en que por la severidad de la enfermedad no se pudo tomar biopsia hepática
Para efectos del análisis de este estudio en todos los casos se calculó el puntaje obtenido por cada paciente antes del inicio del tratamiento. En aquellos casos en que no se logró obtener biopsia hepática se consideró el puntaje sin considerar dicho criterio.
Criterios de Respuesta Terapéutica
1. Respuesta completa o remisión: Desaparición de síntomas, normalización de niveles de bilirrubina y gammaglobulinas, normalización del nivel de transaminasas o niveles por debajo del doble del valor superior normal.
2. Respuesta incompleta: Mejoría del cuadro clínico pero sin lograr remisión del cuadro o falla en lograr remisión a pesar de terapia continua.
3. Falla terapéutica: Empeoramiento del cuadro clínico o bioquímico o histológico a pesar de tratamiento. También se la define como elevación del nivel de transaminasas en relación al nivel basal, o el desarrollo de ascitis o encefalopatía.
4. Toxicidad a la terapia: Intolerancia a la medicación que obliga a reducción temprana o suspensión de la misma
5. Recaída: TGP mayor de tres veces el valor superior normal.
En el periodo estudiado se han utilizado tres tipos de esquema de tratamiento una vez hecho el diagnostico, siendo los mismos los que se señala a continuación:
Terapéutica Instaurada
Esquema I: Prednisona (PDN) 1 mg./Kg./día hasta lograr remisión bioquímica de la enfermedad, en dicho momento se disminuye progresivamente la dosis de PDN hasta retirarla, y se asocia azatioprina 50 mg/día
Esquema II: Asociación de PDN 0.5 mg/Kg./día y azatioprina 50-100 mg/día. Una vez lograda la remisión bioquímica se disminuye la dosis de PDN progresivamente hasta retirarla.
Esquema III: En aquellos casos que por la severidad de la enfermedad hepática crónica el nivel de albúmina estaba muy disminuido, y el paciente tenía un puntaje de Child-Pugh superior a 9, se administró Prednisona a solo 10 mg/día.
En todos los casos se determinaron al ingreso: hemograma completo, perfil hepático, bioquímica renal, glucosa, colesterol, triglicéridos, marcadores virales (VHA5, VHB6, VHC7), presencia de autoanticuerpos (antinucleares, antimúsculo liso, antimitocondriales), niveles de inmunoglobulinas, ecografía abdominal, endoscopia alta. En casos seleccionados se realizó laparoscopia con biopsia hepática. En algunos casos se logró obtener material histológico con biopsia hepática percutánea con guía ecográfica o biopsia transyugular.
El seguimiento de los casos se realizó en forma quincenal inicialmente y luego en forma mensual. Si el paciente tenía algún deterioro del estado general o se detectaba alguna alteración los controles se hacían más seguidos o se decidía su hospitalización.
RESULTADOS
Se han incluido 30 pacientes con diagnóstico clínico de hepatitis autoinmune evaluados en el Departamento del Aparato Digestivo del Hospital Edgardo Rebagliati Martins, entre enero 1998 y junio 2003. Hubieron 25 mujeres (83.33%) y 5 varones (16.67%), siendo la relación F/M de 5:1. La edad promedio fue de 48.59 años (r = 26-66). En 19 casos (63.33%) el diagnostico se hizo por alteración en las pruebas de función hepática y/o signos clínicos de enfermedad hepática crónica, en 3 casos (10%) por el hallazgo clínico de cirrosis de etiología a determinar y en 8 casos (26.67%) por cuadro clínico de hepatitis aguda. Es necesario resaltar que dos casos desarrollaron insuficiencia hepática de tipo subagudo como cuadro de inicio (6.7%).
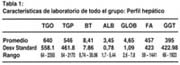
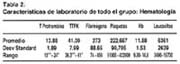
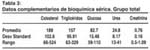
Los hallazgos de los exámenes de laboratorio figuran en las tablas 1, 2 y 3. Todos los datos son expresados en promedio ± SEM. También se ha incluido el rango para cada valor.
En relación a los datos de autoinmunidad se encontró anticuerpos antinucleares en 22 casos (73.33%), anticuerpos antimúsculo liso en 13 casos (43.33%) y antimitocondriales en 5 casos (16.7%). Coexistencia de autoanticuerpos ocurrió en 12 casos (40%), siendo lo mas frecuente la coexistencia de ANA8 y AML9 (7 casos, 23.3%), mientras que la coexistencia ANA y AMA10 ocurrió en 5 casos (16.7%).
En 6 casos se detecto la presencia de otros autoanticuerpos, lo que representó el 20% (factor reumatoide, anticardiolipina, coombs directo y anticuerpos contra las células parietales gástricas).
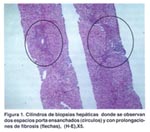
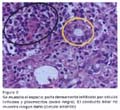
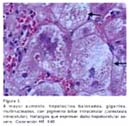
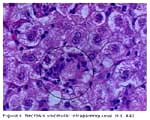
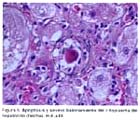
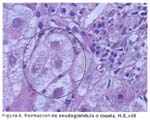
Se realizó biopsia hepática en 29 casos (97%). Se demostró cirrosis hepática con la visión laparoscópica y/o biopsia hepática en 21 casos (70%). La biopsia se tomó por vía laparoscópica en 25 casos y por vía transyugular en 4 casos. En las figuras 1 al 6 se muestran algunas de las características mas resaltantes de la HAI. La endoscopia alta revelo presencia de varices esofágicas en 6 casos (20 %), habiendo sido el motivo de ingreso hemorragia varicela en un caso (3.33%).
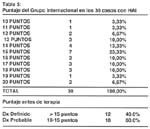
De acuerdo a los hallazgos en conjunto, se procedió a calcular el puntaje de acuerdo a lo señalado por el Grupo Internacional. Tabla 5. Dieciocho de los casos incluidos no lograron alcanzar el puntaje mínimo requerido para obtener el diagnóstico definitivo según estos criterios, sin embargo todos ellos cumplieron los criterios de diagnóstico probable, por lo que se han incluido en el estudio. Además todos los pacientes cumplieron los criterios clínicos señalados en la parte inicial del presente trabajo. En uno de dichos casos hubo evidencia de infección previa por virus B, siendo el paciente HBeAg negativo y DNA-HBV negativo.
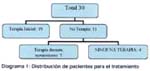
Del total de pacientes incluidos, solo 19 pacientes recibieron tratamiento una vez hecho el diagnóstico. Siete pacientes adicionales recibieron tratamiento durante el seguimiento por haberse demostrado actividad inflamatoria hepática por la elevación de los niveles de transaminasas. En total para el análisis de eficacia terapéutica se han incluido a los 26 pacientes en conjunto. Ver diagrama 1.
En el esquema I se incluyeron 21 casos (80.8%), en el esquema II, 3 pacientes (11.5%) y dos pacientes en el esquema III (7.7%). En el esquema 1, 6 pacientes no recibieron azatioprina por plaquetopenia o colestasis importante; y 2 pacientes adicionales de dicho grupo recibieron solo 0,5 mg/Kg./día. Dada la variabilidad al interior de este grupo, así como los pocos pacientes incluidos en los otros dos esquemas no se realiza un análisis de eficacia entre los 3 grupos señalados.
Del total de pacientes tratados (26), 3 pacientes no respondieron adecuadamente (3/26, 11.54%), dos por cumplir criterios de síndrome de superposición (HAI + CBP), mientras que en el otro caso hubo falla de tratamiento y deterioro severo de la función hepática. En todos estos pacientes se encontró presencia de anticuerpos antimitocondriales.
De los 23 casos restantes, en 21 (80.8%) se obtuvo una excelente respuesta (remisión inicial), mientras que en los dos casos restantes la respuesta fue incompleta. Es importante señalar que uno de estos últimos casos la HAI debutó como insuficiencia hepática, mientras que en el otro caso se logró controlar la enfermedad después de 18 meses de terapia continua con azatioprina. Grafico 2.
Del total de casos tratados, dos presentaron recaída durante el tratamiento una vez que se disminuyeron las dosis de inmunosupresores (2/26, 7.7%), aunque se logró controlar el proceso inflamatorio una vez que se aumentaron las dosis de los mismos. En ambos casos no se había realizado biopsia de control. Debe señalarse que uno de los pacientes que recayó tenía serología positiva para anticuerpos antimitocondriales.
Si bien el número de casos es insuficiente para alcanzar significancia estadística, la presencia de anticuerpos antimitocondriales sería factor de riesgo para la pobre respuesta o recaída. La ausencia de ANA no tuvo relación con la posibilidad de no respuesta inicial, pues en todos los casos se obtuvo control inicial de la enfermedad.
Complicaciones del tratamiento inmunosupresor se desarrollaron en 5 pacientes (16.7%): en 3 casos infecciones severas (neumonía atípica, blastomicosis sistémica, shock séptico por infección urinaria), en un caso diabetes mellitus de difícil control y en un caso fractura vertebral por osteoporosis severa.
En relación a la mortalidad durante el tratamiento, fallecieron 3 pacientes (10%), dos por sepsis severa (urinaria y neumonía atípica) y una por no haber respondido a la terapia inmunosupresora.
Para efectos del análisis de eficacia terapéutica, se hace el análisis solo al primer mes de tratamiento en los 26 casos. Un caso de insuficiencia hepática aguda tuvo respuesta parcial, y un caso no respondió a la terapia con corticoides a altas dosis, por lo que se administró posteriormente ciclofosfamida en pulsos con lo que tampoco se obtuvo respuesta falleciendo la paciente.
En relación al análisis de eficacia terapéutica entre los 3 esquemas de tratamiento utilizado no se ha podido comparar la misma entre ellos por el pequeño número de casos en uno de ellos.
5 VHA: Virus de la Hepatitis A
6 VHB: Virus de la Hepatitis B
7 VHC: Virus de la Hepatitis C
8 ANA: anticuerpos antinucleares
9 AML: anticuerpos anti-músculo liso
10 AMA: Anticuerpos antimitocondriales
DISCUSIÓN
La hepatitis autoimmune es una entidad poco frecuente. No existen datos estadísticos que señalen su prevalencia en el Perú, pero por analogía con otros países a nivel mundial debe corresponder a menos del 5% de los procesos crónicos del hígado16. La prevalencia real se desconoce y la alta frecuencia encontrada en el corto tiempo de seguimiento puede deberse a que el hospital HNERM es centro referencial a nivel nacional y capta patología seleccionada y compleja. Cabe señalar que la etiología autoinmune en conjunto en el HNERM constituye el 13.2% de las causas de cirrosis en el año 200226.
Los resultados obtenidos en esta serie son similares a los descritos por otros autores: predominio del sexo femenino y en pacientes de edad mediana12,16,18. Llama la atención que el 70% ya tenga cirrosis al momento del diagnóstico y que el 20% ya tenga varices esofágicas. Esto revelaría que los pacientes acceden a tratamiento en estadio avanzado de enfermedad, lo que complica la elección del régimen terapéutico27. Esto es similar a lo que ocurre en series reportadas por los indios y en poblaciones no caucásicas28,29. Si esto tiene relación con una mayor agresividad de este proceso en este tipo de poblaciones o al hecho de que los pacientes acceden tardíamente a la consulta medica es aun materia de controversia, pues se requieren mayores estudios para definirlo.
Es necesario señalar que aun cuando haya cirrosis, si hay evidencia de actividad inflamatoria el paciente deberá recibir tratamiento27,30,31,32. Debe tenerse en cuenta, tal como señala Czaja que en cirrosis la respuesta terapéutica es similar a la de los no cirróticos cuando se usa esteroides, pero que estos pacientes tienen mayor riesgo de desarrollar complicaciones, principalmente en relación a la hipoalbuminemia e hiperbilirrubinemia; en el primer caso, existe mayor porcentaje de droga libre farmacológicamente activa, por ello se debe contemplar el uso de esteroides a dosis bajas27. De acuerdo a nuestros hallazgos, en estos casos el esteroide se puede administrar a bajas dosis (10 mg/día) lo que se hizo en dos casos con buena respuesta terapéutica en un caso (mejora de función hepática, paso de Child-Pugh C a A en 6 meses), y parcial en el segundo caso, aunque ha habido poco tiempo de seguimiento en este último caso.
Además, debemos señalar que si bien la terapia combinada de azatioprina y esteroides permite disminuir la dosis necesaria de la segunda droga; en la cirrosis con algún tipo de citopenia periférica (producto del hiperesplenismo por hipertensión portal), el uso de azatioprina está contraindicado por el riesgo de causar mielosupresion33; en tal sentido, solo queda como alternativa terapéutica el uso de prednisona o prednisolona, tal como se ha hecho en los casos señalados a bajas dosis.
Asimismo es notorio el hecho de que dos pacientes (7%) hayan desarrollado insuficiencia hepática subaguda. Se ha reportado que 30-40% de casos pueden debutar con cuadro de hepatitis aguda e ictericia severa20. En algunos casos, el cuadro puede evolucionar hacia la insuficiencia hepática aguda (IHA) y requerir transplante de urgencia, lo que es muy difícil de hacer en nuestro país, por lo que el reconocimiento rápido de este proceso es fundamental para instaurar terapia inmunosupresora en forma temprana34,35. Es factible que este alto porcentaje de IHA en el contexto de HAI se deba a que el HNERM es centro referencial de alta complejidad a nivel nacional, por lo cual habría un factor de sesgo de prevalencia. Del total de pacientes en un caso se uso ciclofosfamida con pobre respuesta terapéutica, falleciendo la paciente por insuficiencia hepática severa.
La importancia de la biopsia hepática en el diagnostico y pronostico de esta enfermedad han sido establecidos claramente36. Tan es así que el Grupo Internacional para Hepatitis Autoinmune ha asignado un puntaje a cada característica histológica: hepatitis de interfase, infiltrado linfoplasmocitario, necrosis en sacabocado, entre otras25. En este estudio se obtuvo material histológico en 97% de los casos, demostrándose cirrosis en el 70% de casos, lo que es superior a lo reportado por McFarlane quien señala que cirrosis se encuentra en 30% de casos al momento del diagnostico20.
Respecto a los marcadores de autoinmunidad, hemos encontrado que la mayoría de casos (73.33%) tenía ANA positivo, lo cual es concordante con lo reportado previamente en la literatura anglosajona37,38. En el 43.33% de casos se encontraron anticuerpos antimúsculo liso, lo que también concuerda con lo reportado por otros autores, pues cuando existen altos títulos de ANA, puede haber otros autoanticuerpos, expresión del trastorno de inmunotolerancia del paciente. A pesar de ello, llama la atención que en esta serie, se haya encontrado que solo el 20% de casos hayan tenido positividad de otros autoanticuerpos, pues en otras series se reporta valores hasta de 40%20. Creemos que es prematuro aun dar alguna explicación al respecto, pues el seguimiento de los casos ha sido corto. Lamentablemente no se dosaron anticuerpos anti-LKM1 o anti-SLA por lo que no es posible hacer referencia a ese tema.
En 5 casos, hubo coexistencia de ANA y AMA, de ellos 3 tuvieron pobre respuesta a la terapia inmunosupresora. Si bien el numero es pequeño, la presencia de AMA tuvo significancia (p<0.05) como factor de riesgo para que el caso inicialmente catalogado como hepatitis autoinmune (HAI probable por el puntaje del Grupo Internacional) tuviera una evolución poco favorable, ya sea por pobre respuesta a la terapia convencional (1 caso), o evolución posterior a un síndrome de superposición claramente establecido (2 casos, tipo HAI + CBP). Es necesario ampliar más estudios para definir si esta observación realmente tiene significancia estadística.
Tal como señalan diversos autores, aquellos casos que tienen características de HAI y de otro proceso inflamatorio hepático al mismo tiempo en el hígado, se denominan síndromes de superposición (overlap syndromes), y cuando los hallazgos clínicos son insuficientes para definir el diagnostico de HAI se denominan HAI incompletas (outlier syndromes). En la presente serie, se constataron 2 casos de síndrome de superposición, siendo todos ellos de la variedad HAI + CBP. A diferencia de otros reportes donde la superposición ocurre hasta en 18% de casos 14,15,39,40,41, nosotros reportamos solo 6.7%, lo cual estaría en relación al pequeño numero de casos incluidos.
El sistema de puntaje propuesto por el Grupo Internacional para el diagnostico de HAI es una estrategia útil sobre todo para aquellos casos que no tienen el cuadro clínico típico. En esta serie, el 60% de casos obtuvo un puntaje de HAI probable, la cual fue confirmada durante la evolución posterior, pues de ellos en el 88.9% (16 casos) la evolución y la respuesta terapéutica confirmaron el diagnóstico. Solo en 2 casos la evolución posterior permitió definir el cuadro como de superposición. Esto es consistente con la utilidad del sistema de puntuación ya señalada en estudios posteriores42.
El tratamiento para este tipo de procesos de alteración en la inmunotolerancia y en el reconocimiento de los autoantígenos se basa en el control de la respuesta inmune. Los esteroides y la azatioprina constituyen los fármacos de elección en la mayoría de casos27,31,32. Existen ya criterios establecidos de su uso, aunque la evidencia actual sugiere que la terapia combinada es la mejor pues disminuye la frecuencia de efectos colaterales, además la ventaja de la azatioprina es que su uso en terapia de mantenimiento permite un adecuado control de la enfermedad en la mayoría de casos, con menos efectos secundarios. En esta serie ha existido variabilidad del régimen terapéutico, por lo que no es posible definir cual esquema de los utilizados es mejor. Si es evidente que en los dos casos de cirrosis avanzada con actividad de HAI, el uso de baja dosis de prednisona permitió controlar el cuadro agudo y mejorar el estado general del paciente. Tal como ha sido señalado por otros autores, la presencia de cirrosis no altera la respuesta terapéutica, aunque si predispone a la presencia de efectos secundarios severos como son la diabetes y el mayor riesgo de infecciones por gérmenes oportunistas27,44. Este riesgo sería menor si se lograse controlar la actividad inflamatoria con la dosis mínima necesaria de prednisona. En ambos casos no se utilizó la azatioprina por el riesgo de mielosupresión. Es necesario hacer más estudios para verificar si esta observación es aplicable a otros pacientes.
El uso de inmunosupresores deteriora la función inmune del paciente, por lo que es necesario el monitoreo continuo para la detección temprana y tratamiento agresivo en caso de infecciones por gérmenes oportunistas. En tal sentido, la morbilidad por infecciones fue 16.7% en este grupo, falleciendo dos casos (7%).
En conclusión, la hepatitis autoinmune si bien es poco frecuente, debe considerarse en el diagnostico diferencial de todo paciente que tenga cuadro clínico y/o bioquímico de enfermedad hepática crónica, sobre todo si es mujer y si esta entre los 40 a 60 años. La biopsia es útil para el diagnostico y sobre todo para definir la presencia de cirrosis hepática, lo que es un dato importante para el pronostico del paciente. Una vez hecho el diagnostico debe instaurarse terapia inmunosupresora con lo que se logra respuesta adecuada hasta en el 88% de casos aun cuando exista cirrosis. El uso de prednisona a baja dosis (10 mg/día) podría considerarse en casos de cirrosis descompensada y con alto puntaje de Child- Pugh. Una vez iniciada la terapia inmunosupresora es necesario un seguimiento estricto, para detectar la falta de respuesta o la presencia de complicaciones.
BIBLIOGRAFÍA
1. AFDHAL NH. The natural history of hepatitis C. Semin Liver Dis 2004;24:Suppl 2:3-8. [ Links ]
2. MANDAYAN S, JAMAL MM, MORGAN TR. Epidemiology of alcoholic liver disease. Semin Liver Dis 2004;24:217-232. [ Links ]
3. ALTER MJ. Epidemiology and Prevention of Hepatitis B. Sem Liver Dis 2003;23:3946. [ Links ]
4. FELD JJ, HEATHCOTE EJ. Epidemiology of Autoimmune Liver Disease. J Gastroenterol Hepatol 2003;18:1118-1128. [ Links ]
5. BOBERG KM. Prevalence and epidemiology of autoimmune hepatitis. Clin Liver Dis. 2002;6:347-359. [ Links ]
6. BOBERG KM, AADLAND E, JAHNSEN J, et al. Incidence and prevalence of primary biliary cirrhosis, primary sclerosing cholangitis and autoimmune hepatitis in a Norwegian population. Scan J Gastroenterol 1998;33:99-103. [ Links ]
7. OLSSON R, LINDBERG J, WEILAND O, NILSSON L. Members of the Swedish Internal medicine Liver Club and Clinics for Infectious Diseases. Chronic active hepatitis in Sweden. The etiologic spectrum, clinical presentation and laboratory profile. Scand J Gastroenterol 1988;23:463-470. [ Links ]
8. TANNER AR, DELLIPIANI AW. Chronic Active Hepatitis: a sixteen year survey at a district general hospital. Postgrad Med J 1989;65:725-728. [ Links ]
9. PRIMO J, MERINO C, FERNÁNDEZ J, et al. Incidence and prevalence of autoimmune hepatitis in the area of the Hospital de Sagunto (Spain). Gastroenterol Hepatol. 2004 27:239-243 [ Links ]
10. CZAJA AJ. Autoimmune Liver Disease. Current Opin Gastroenterol 2003;19:232-242. [ Links ]
11. CZAJA AJ, KRUGER M, SANTRACH PJ, et al. Genetic distinctions between types 1 and 2 autoimmune hepatitis. Am J Gastroenterol. 1997;92:2197-2200 [ Links ]
12. Chronic Hepatitis. In: Sheila Sherlock ed. Diseases of the Liver and Biliary System. Chapter 17. Eighth edition. London. Blackwell Scientific Publications. 1989:339-371. [ Links ]
13. KRAWITT EL. Medical Progress: Autoimmune hepatitis. NEJM 1996;334:897-903. [ Links ]
14. CZAJA AJ. The variant forms of Autoimmune Hepatitis.Ann Intern Med 1996; 125:588–98. [ Links ]
15. CZAJA A. Frequency and nature of the variant forms of autoimmune liver disease. Hepatology 1998;28:360-365. [ Links ]
16. MANNS M. Autoimmune Hepatitits. In: Schiff ER, Sorrell MF, Maddrey WC, ed. Shiff´s Diseases of the Liver, Chapter 38. Eight Edition, Philadelphia. Lippincott-Raven Publishers, 1999:919-935. [ Links ]
17. MCFARLANE IG and WILLIAMS R. Historical Overview. Chapter 1, in Molecular Basis of Autoinmune Hepatitis. Edited by R.G. Landes Company, Austin, Texas, USA. 1996. [ Links ]
18. JOHNSON PJ, MCFARLANE IG, EDDLESTON AL. The Natural Course and Heterogeneity of Autoinmune-Type Chronic Active Hepatitis. Seminars in Liver Disease 1991;11:187-196. [ Links ]
19. MCFARLANE IG. Autoinmune hepatitis: diagnosis, natural course and therapy. Chapter 23. In Acute and Chronic Liver Diseases: Molecular Biology and Clinics. Edited by R Schmidt, L Bianchi, H Blum, W Gerok, K Maier and G Stalder. Kluwer Academic Publishers, London 1995. [ Links ]
20. MCFARLANE IG. Definition and Classification of Autoimmune Hepatitis. Sem Liver Dis 2002;22:317-324. [ Links ]
21. WADA M, KAMIMOTA H, PARK SY, et al. Autoimmune hepatitis concomitant with hypergammaglobulinemic purpura, immune thrombocytopenia, and Sjogren´s Síndrome. Intern Med 2001;40:308-311 [ Links ]
22. SATOH T, HIRAKATA M, YOSHIDA et al. Systemic lupus erythmatosus associated with autoimmune hepatitis: two cases with novel autoantibodies to transfer RNA-related antigens. Clin Rheumatol 1997;16:305-309. [ Links ]
23. CZAJA AJ, STRETTELL MD, THOMSON LJ, et al. Associations between allels of the major histocompatibility complex and type 1 autoimmune hepatitis. Hepatology 1997;25:317-323. [ Links ]
24. PANDO M, LARRIBA J, FERNÁNDEZ GC et al. Pediatric and adult forms of type 1 autoimmune in Argentina: Evidence for a differential genetic predisposition. Hepatology 1999;30:1374-1380. [ Links ]
25. JOHNSON PJ, MCFARLANE IG. Meeting Report of the International Autoimmune Hepatitis Group. Hepatology 1993;18:998-1005. [ Links ]
26. DÁVALOS M. Epidemiología de la Cirrosis Hepática en el Perú. Symposium Asociación Peruana para el Estudio del Hígado (APEH). ASMEGHOR 2003;6:26-28. [ Links ]
27. CZAJA AJ. Treatment of Autoinmune Hepatitis. Sem Liv Dis 2002; 22:365-377. [ Links ]
28. GOHAR S, DESAI D, JOSHI A, BHADURI A, et al. Autoimmune hepatitis: a study of 50 patients. Indian J Gastroenterol. 2003;22:140-2. [ Links ]
29. ZOLFINO T, HENEGHAN MA, NORRIS S, et al. Characteristics of autoimmune hepatitis in patients who are not of European Caucasoid ethnic origin. Gut 2002;50:713–717 [ Links ]
30. JOHNSON PJ. Immunosuppressive Drug Mechanisms. Chapter 11 in Molecular Basis of Autoinmune Hepatitis. Edited by Ian McFarlane and Roger Williams. 1996 R.G. Landes Company. [ Links ]
31. CZAJA AJ. Autoinmune hepatitis: evolving concepts and treatment strategies. Dig Dis Sci 1995;40:435-456. [ Links ]
32. CZAJA et al. Diagnosis and treatment of Autoinmune Hepatitis. Hepatology 2002;36: 479-497. [ Links ]
33. BEN ARI Z, MEHTA A, LENNARD L, et al. Azathioprine-induced myelosuppression due to thiopurine methyltransferase deficiency in a patient with autoimmune hepatitis. J Hepatol 1995;23:351-354. [ Links ]
34. KESSLER WR, CUMMINGS OW, ECKERT G, et al. Fulminant hepatic failure as the initial presentation of acute autoinmune hepatitis. Clin Gastroenterol Hepatol 2004;2:625-631. [ Links ]
35. NIKIAS GA, BATTSKJ, CZAJA AJ. The nature and prognostic and therapeutic implications of autoimmune hepatitis with an acute presentation. J Hepatol 1994;21:866-871. [ Links ]
36. CZAJA AJ, CARPENTER HA. Sensitivity, specificity and predictability of biopsy interpretation in chronic hepatitis. Gastroenterology 1993;105:1824-1832. [ Links ]
37. CZAJA AJ. Understanding the pathogenesis of autoinmune hepatitis. Am J Gastroenterol 2001;96:1224-1231. [ Links ]
38. STRASSBURG CP, MANNS MP. Autoantibodies and Autoantigens in Autoimmune Hepatitis. Sem Liver Dis 2002:22:339-351. [ Links ]
39. BEN-ARI Z, CZAJA AJ. Autoimmune hepatitis and its variant syndromes. Gut 2001;49:589-594. [ Links ]
40. WOODWARD J, NEUBERGER J. Autoimmune overlap syndromes. Hepatology 2001;33:994–1002. [ Links ]
41. CZAJA AJ, MANNS MP, MCFARLANE IG, et al. Autoimmune hepatitis: the investigational and clinical challenges. Hepatology 2000;31:1194–200. [ Links ]
42. ALVAREZ F, BERG PA, BIANCHI FB, et al. International Autoimmune Hepatitis Group report: review of criteria for diagnosis of autoimmune hepatitis. J Hepatol 1999;31:929-938. [ Links ]
43. JOHNSON PJ, MCFARLANE IG, WILLIAMS R. Azathioprine for long-term maintenance of remission in autoimmune hepatitis. NEJM 1995;333:958-963. [ Links ]
44. CZAJA AJ, RAKELA J, LUDWIG J. Features reflective of early prognosis in corticosteroid-treated severe autoimmune chronic active hepatitis. Gastroenterology 1998;95:448-453. [ Links ]