Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Gastroenterología del Perú
versión impresa ISSN 1022-5129
Rev. gastroenterol. Perú v.26 n.1 Lima ene./mar 2006
REPORTE DE CASOS
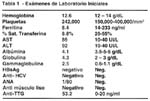
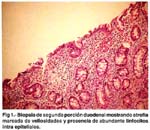
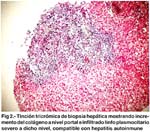
Coexistencia de Enfermedad Celíaca y Hepatitis Autoinmune. Reporte de un caso y revisión de la literatura Martín Tagle1; Cecilia Nolte2; Eduardo Luna3; Yolanda Scavino3. 1 Gastroenterología y Hepatología, Clínica Anglo Americana, Lima RESUMEN Reportamos el caso de una paciente en quien se hizo inicialmente un diagnóstico de Lupus Eritematoso Sistémico documentándose posteriormente enfermedad Celíaca serológica e histológicamente. La paciente presentó elevación de aminotransferasas que una vez detectada la enfermedad celíaca se pensó que podían ser atribuíbles a su enfermedad de fondo. Sin embargo si bien los transtornos articulares desparecieron por completo con la dieta libre de gluten, las anomalías de bioquímica hepática persistieron. Esto llevó a la consideración de hepatitis autoinmune que se documentó mediante biopsia hepática a los tres meses del diagnóstico de enfermedad celíaca y estricta dieta libre de gluten. Se inició tratamiento con Prednisona y Azatioprina con lo cual las aminotransferasas se normalizaron completamente. Presentamos aquí la secuencia de hechos con sus resultados y una revisión de la literatura. PALABRAS CLAVE: Enfermedad celíaca, hepatitis autoinmune. SUMMARY The case of a patient who was initially diagnosed with Systemic Lupus Erythematosus, with subsequent documentation of Celiac Disease histologically and serologically is reported. The patient presented elevation of the aminotransferases, upon detection of the Celiac Disease which was initially attributed to the underlying disease. However, despite the complete resolution of her articular symptoms with a gluten-free diet, the liver chemistry abnormalities persisted. This led to consider an autoimmune hepatitis as the cause which was documented with a liver biopsy three months after the diagnosis of the celiac disease and under a strict gluten-free diet. Treatment with prednisone and azathioprine was initiated with complete normalization of aminotransferase levels. We present the sequence of events with the results and a review of the literature. KEY WORDS: Celiac disease, autoinmune hepatitis. REPORTE DE CASO CLÍNICO Paciente de sexo femenino de 44 años, con diagnóstico reciente de Lupus Eritematoso Sistémico (LES) y teniendo como molestia principal artralgias de articulaciones interfalángicas proximales de más de seis meses de duración, sin rigidez matutina ni aumento de volumen o temperatura en las mismas. Referida a la especialidad para evaluación de dos problemas: Ferropenia y elevación de aminotransferasas. Los resultados de laboratorio iniciales se muestran en la Tabla 1. La paciente había estado recibiendo Cloroquina y Etoricoxib sin mayor resolución de síntomas articulares. Su exámen clínico no mostraba una apariencia de enfermedad crónica. No había ictericia, visceromegalia o masas abdominales. El examen osteomio- articular se encontraba dentro de límites normales, así como el resto del examen físico. Para evaluación de la ferropenia y por el antecedente de ingesta de anti inflamatorios no esteroideos se realizó una video endoscopia alta que mostró marcada disminución del patrón normal de pliegues circulares en la segunda porción duodenal. La biopsia de dicha zona demostró inflamación y congestión crónica moderada con atrofia moderada a severa de las vellosidades intestinales. (Fig 1). Con estos hallazgos se solicitó anti-transglutaminasa tisular (TTG) con un valor de 53 ng/ml (valor normal menor a 20) confirmándose el diagnóstico histológico y serológico de enfermedad celíaca (EC) o sprue celíaco. La paciente fue sometida a una estricta dieta libre de gluten supervisada por nuestro departamento de nutrición, con lo cual a las tres semanas las artralgias desaparecieron por completo habiéndose descontinuado completamente la cloroquina y etoricoxib. Sin embargo, las aminotransferasas luego de 4 meses de seguimiento se incrementaron. Esto llevó a la búsqueda de causas alternativas a la misma EC para explicar esta anomalía bioquímica, realizándose una biopsia hepática (Fig 2), que mostró severo infiltrado inflamatorio predominantemente linfocitario con leve incremento del colágeno en espacios porta, focos de necrosis lobulillar y presencia de cuerpos acidófilos, compatible con hepatitis autoinmune. Se inició tratamiento con prednisona 40 mg/d y azatioprina 100 mg/d. La evolución de las aminotransferasas con el tratamiento se muestran en la Tabla 2. DISCUSIÓN La enteropatía por gluten o enfermedad celíaca es un trastorno crónico caracterizado por intensa reacción inflamatoria a predominio de las zonas proximales del intestino delgado inducida por la ingesta de gluten en la dieta. El gluten es el conjunto de proteínas que se encuentra en el trigo y granos relacionados como centeno y cebada y los pacientes con EC presentan un severo tipo de alergia intestinal a estos componentes. Esta inflamación intensa conlleva a una atrofia intestinal que puede adoptar un espectro de manifestaciones clínicas, desde el paciente completamente asintomático, hasta diarrea crónica, anemia ferropénica, síndromes de malabsorción, distensión abdominal, edemas o esteatorrea. Es un hecho conocido que los pacientes con EC pueden presentar cuadros de autoinmunidad concomitantes. Nuestra paciente tenía positividad para anticuerpos antinucleares (ANA), inicialmente atribuida al diagnóstico de LES. El gluten podría actuar como intermediario causando reacción cruzada con otros antígenos o epítopes o activando reacciones celulares y humorales primariamente1. Las enfermedades autoinmunes más frecuentemente asociadas a EC son la tiroiditis autoinmune 2, hepatopatías autoinmunes como la colangitis esclerosante primaria, hepatitis autoinmune o cirrosis biliar primaria 3, además de manifestaciones neurológicas como ataxia, neuropatía periférica, mielopatía o demencia 4. Lerner y col 5 reportaron una prevalencia de anti-dsDNA en 23% de pacientes con EC. Curiosamente, en otro estudio, inversamente un 23% de pacientes con LES fueron reportados con anticuerpos anti-gliadina, aunque ninguno de ellos tuvo cambios histológicos compatibles con EC6. Estos hallazgos sugieren que si bien es cierto ambas condiciones pueden coexistir, en ocasiones los pacientes con EC pueden tener características que se confunden con LES como parece haber ocurrido en el caso que reportamos, al igual que ocurrió en tres pacientes reportados recientemente por Hadjivassiliou y col 7. Por este motivo el diagnóstico de EC debe basarse en el cuidadoso análisis de los anticuerpos anti TTG (los más sensibles y específicos) y de la evaluación histológica de la mucosa del intestino delgado proximal. En EC puede verse una elevación inespecífica de las aminotransferasas8, 9 hasta en un 40% de pacientes que algunos autores han denominado "hepatitis por gluten", cuyo mecanismo no ha sido aún dilucidado. De hecho, en el diagnóstico diferencial de todo paciente con elevación "criptogénica" de aminotransferasas se debe considerar a la EC y solicitar los anticuerpos correspondientes, aún en ausencia de manifestaciones clásicas. Existen múltiples reportes que describen la asociación entre diversas hepatopatías autoinmunes y EC, siendo la más frecuentemente reportada la coexistencia de cirrosis biliar primaria y EC 10, 11, 12, 13. Arvola y col. 14 describen un caso de concomitancia entre hepatitis autoinmune (HAI) y tirotoxicosis en un niño con EC, habiéndose diagnosticado EC en 6 de 33 familiares estudiados. Bridoux-Henno y col. 15 reportan otro niño con EC, hepatitis autoinmune y eritroblastopenia. Volta y col. 16 publicaron una serie de 8 pacientes adultos con hepatitis autoinmune y serología positiva para EC (se utilizó anti-endomisio y anti gliadina en dicho estudio). Biecker y col. 17 describieron por primera vez la concurrencia de HAI, crioglobulinemia y EC. Existe controversia en la literatura acerca del rol de la dieta libre de gluten en el manejo de la hepatopatía asociada a enfermedad celíaca ("hepatitis celíaca"). Kaukinen y col. 18 reportaron mejoría significativa en una proporción de pacientes con EC e insuficiencia hepática. En contraste, Iorio y col. 19 reportan un caso pediátrico de hepatitis autoinmune y enfermedad celíaca en el cual la remisión de la enfermedad hepática se logró con prednisona, y diez meses después de la descontinuación de ésta se presentó recurrencia de HAI pese a seguir una dieta libre de gluten en forma estricta. El caso reportado por Arvola 14 ilustra el desarrollo de HAI en un paciente con diagnóstico de EC que venía siendo tratado con dieta sin gluten. Leonardi y col. 20 reportan otros dos casos pediátricos en los cuales la dieta libre de gluten no tuvo impacto en la historia natural de la hepatitis autoinmune desarrollada en ellos. En el caso que reportamos, la dieta libre de gluten fue capaz de controlar las manifestaciones articulares pero las aminotransferasas persistieron elevadas y se normalizaron sólo cuando se documentó el diagnóstico histológico de HAI y se inició tratamiento con corticoides y azatioprina. El presente caso nos permite concluir que el diagnóstico diferencial de aminotransferasas elevadas en etiología incierta siempre debe considerar a la enfermedad celíaca como posible asociación y tambien a la hepatitis autoinmune como ocurrió en nuestra paciente. La presencia de los autoanticuerpos como ANA (+) y artralgias puede inducir a hacer un diagnóstico de LES en estos pacientes. La hipergammaglobulinemia y elevación de aminotransferasas pese a dieta libre de gluten favorecen el diagnóstico de hepatitis autoinmune más que a la hepatopatía celíaca inespecífica, con implicancias terapéuticas evidentes, ya que en el primer caso el tratamiento es necesariamente inmunosupresor mientras que en el segundo la supresión de derivados del gluten es el tratamiento de elección. BIBLIOGRAFÍA 1. SCHUPPAN D. Current concepts of celiac disease patogenesis. Gastroenterology 119:234-42, 2000. [ Links ] 2. SATEGNA-GUIDETTI C, BRUNO M, MAZZA E y col. Autoimmune thyroid diseases and celiac disease. Eur J Gastroenterol Hepatol 10:927-31, 1998. [ Links ] 3. VOLTA U, RODRIGO L, GRANITO A. y col. Celiac disease in autoimmune cholestatic liver disorders. Am J Gastroenterol 97:2609-13, 2002. [ Links ] 4. HADJIVASSILIOU M, GRUNEWALD RA, DAVIES-JONES GA: Gluten sensitivity as a neurologic illness. A summary of the neurologic complications of celiac disease written from the neurologist´s viewpoint. J Neurol Neurosurg Psychiatry 72:560-563, 2002. [ Links ] 5. LERNER A, BLANK N, LAHAT N, SCHOENFELD N. Increased prevalence of autoantibodies in coeliac disease. Dig Dis Sci 43:723-726, 1998. [ Links ] 6. RENSCH MU, SZYKOWSKI R, SCHAFFER RT y col. The prevalence of celiac disease autoantibodies in patients with systemic lupus erythematosus. Am J Gastroenterol 96:1113-1115, 2001. [ Links ] 7. HADJIVASSILIOU M, SANDERS DS, GRUNENWALD RA y col. Gluten sensitivity masquerading as systemic lupus erythematosus. Ann Rheum Dis 63:1501-1503, 2004. [ Links ] 8. MAGGIORE G, CECCARELLI M, COLOMBO C, y col. Hepatic lesions in childhood celiac disease: a multicentric retrospective study. J Pediatr Gastroenterol Nutr 19:691-696, 1994. [ Links ] 9. BARDELLA MT, FRAQUELLI M, QUATRINI M, y col. Prevalence of hypertransaminasemia in adult celiac patients and effect of gluten free diet. Hepatology 22:833-836, 1995. [ Links ] 10. BARDELLA MT, QUATRINI M, ZUIN M y col. Screening patients with celiac disease for primary biliary cirrhosis and vice versa. Am J Gastroenterol 92:1524-1526. [ Links ] 11. DICKEY W, MCMILLAN SA, CALLENDER ME. High prevalence of celiac sprue among patients with primary biliary cirrhosis. J Clin Gastroenterol 25:328-329, 1997. [ Links ] 12. GILLETT HR, CAUCH-DUDEK K, JENNY E, y col. Prevalence of IgA antibodies to endomysium and tissue transglutaminase in primary biliary cirrhosis. Can J Gastroenterol 14;672-675, 2000. [ Links ] 13. SORENSEN HT, THULSTRUP AM, BLOMQVIST P y col. Risk of primary biliary cirrhosis in patients with celiac disease: Danish and Swedish cohort data. Gut 44:736-738, 1999. [ Links ] 14. ARVOLA T, MUSTALAHTI K, SAHA MT y col. Celiac disease, thyrotoxycosis and autoimmune hepatitis in a child. J Pediatr Gastroenterol Nutr 35:90-92, 2002. [ Links ] 15. BRIDOUX-HENNO L, DABADIE A, BRIARD D y col. A case of celiac disease presenting with autoimmune hepatitis and erythroblastopenia. J Pediatr Gastroenterol Nutr 33:616-619, 2001. [ Links ] 16. VOLTA U, DE FRANCESCHI L, MOLINARO N y col. Frequency and significance of anti-gliadin and anti-endomysial antibodies in autoimmune hepatitis. Dig Dis Sci 43:2190-2195, 1998. [ Links ] 17. BIECKER E, STIEGER M, ZIMMERMANN A, REICHEN J. Autoimmune hepatitis, cryoglobulinemia and untreated coeliac disease: a case report. Eur J Gastroenterol Hepatol 15: 423-427, 2003. [ Links ] 18. KAUKINEN K, HALME L, COLLIN P, y col. Celiac disease in patients with severe liver disease: gluten-free diet may reverse hepatic failure. Gastroenterology 122:881-888, 2002. [ Links ] 19. IORIO R, SEPE A, GIANNATTASIO A y col. Lack of benefit of gluten-free diet on autoimmune hepatitis in a boy with celiac disease. J Pediatr Gastroenterol Nutr 39: 207-210, 2004. [ Links ] 20. LEONARDI S, PAVONE P, ROTOLO N y col. Autoimmune hepatitis associated with celiac disease in childhood: report of two cases. J Gastroenterol Hepatol 18:1324-1327, 2003. [ Links ]
2 Reumatología, Clínica Anglo Americana
3 Departamento de Patología, Clínica Anglo Americana, Lima