Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Gastroenterología del Perú
versión impresa ISSN 1022-5129
Rev. gastroenterol. Perú v.27 n.1 Lima ene./mar. 2007
REPORTE DE CASOS
Reaparición de formas graves de Tifoidea: a propósito de un caso de Sangrado Masivo Gastrointestinal
Reappearance of severe typhoid forms following a case of massive gastrointestinal haemorrhaging
Luís Herrán1, Alberto Flores2, María Elena De Benedetti1, Raúl de los Ríos3, Eduardo Gotuzzo4.
1 Médico Residente, Clínica San Felipe, Lima-Perú.
2 Cirugía de Abdomen y Laparoscópica, Clínica San Felipe, Lima-Perú.
3 Gastroenterología, Clínica San Felipe, Lima-Perú.
4 Infectología, Clínica San Felipe, Lima-Perú.
RESUMEN
Reportamos el caso de un paciente que fue admitido por presentar un cuadro de enterorragia masiva luego de 10 días de evolución, caracterizado por fiebre persistente, cefalea global y dolor abdominal, el cual no respondió al tratamiento médico con antibióticos, transfusiones y resucitación con fluidos, requiriendo intervención quirúrgica de emergencia. Se realizó una resección intestinal con anastomosis primaria, controlando así el sangrado. Se documentó la infección con S. tiphy en los hemocultivos y en la histopatología. En América Latina esta complicación de fiebre tifoidea fue común hasta inicios de la década del 90, antes de la epidemia del cólera. Este tipo de complicación ha sido raramente vista en los últimos 15 años.
PALABRAS CLAVES: Enterorragia tífica, hemorragia digestiva baja, fiebre tifoidea.
SUMMARY
A case of a patient is reported who was admitted with massive intestinal haemorrhaging after 10 days of medical discomfort, characterized by persistent fever, headache and abdominal pain. The patient did not respond to medical treatment: antibiotics, blood transfusions and fluid replacement and required emergency surgical intervention. Intestinal resection with primary anastomosis was performed, controlling the bleeding. Following the testing of blood cultures and histopathological study infection by the S.tiphy bacteria was recorded by testing. In Latin America this strain of typhoid fever was common until the beginning of the 90´s, before the cholera epidemic and has rarely been seen in the past 15 years.
KEY WORDS: Typhoid intestinal haemorrhaging, lower gastrointestinal bleeding, typhoid fever.
REPORTE DE CASO CLÍNICO
A fines de la década del 70 empezaron a aparecer en el Perú los primeros casos de lo que años después sería la gran epidemia de fiebre tifoidea, que duró casi 10 años en nuestro país. Aparecieron asimismo, los casos de pacientes que presentaron evoluciones complicadas, que requirieron hospitalización y nos hicieron conocer las ahora bien estudiadas complicaciones médicas y quirúrgicas de la fiebre tifoidea.
A continuación presentamos el siguiente caso.
Paciente varón de 27 años natural y procedente de Lima, sin antecedentes patológicos de importancia, con un tiempo de enfermedad de aproximadamente 10 días caracterizado por fiebre, hematoquezia, cefalea global severa, dispepsia y dolor abdominal. Inicia el cuadro con fiebre (temperaturas entre 38.4 y 39.7°C) que cede parcialmente con antipiréticos orales. La fiebre se presenta a lo largo de todo el día. Refiere además, sensación de llenura, dispepsia, eructos, nauseas y vómitos biliosos. Cinco días antes del ingreso presenta dolor de garganta por lo que acude a médico particular quien le diagnostica faringoamigdalitis, indicándole ampicilina-sulbactam una vez al día por 3 días. El paciente persiste febril, con dispepsia y se añade hiporexia marcada. El día del ingreso presenta dolor abdominal intenso tipo cólico difuso asociado a sensación de defecar, presentando inmediatamente después un primer episodio de hematoquezia no cuantifi cada. El dolor abdominal persiste con las mismas características. Treinta minutos después presenta un segundo episodio de hematoquezia, de un volumen aproximado de 800 cm3. Por este motivo es llevado a la Emergencia de la Clínica San Felipe.
En la evaluación inicial en emergencia se le encuentra una presión arterial en 80/50 mm de Hg, frecuencia cardiaca en 104 por minuto, frecuencia respiratoria en 22 por minuto, temperatura 38°C, saturación de oxígeno 98%. Al examen se evidencian ruidos cardiacos rítmicos, de intensidad disminuida, taquicárdicos. Abdomen blando, depresible, con ruidos hidroaéreos presentes, no doloroso a la palpación.
Los diagnósticos de ingreso fueron: Hemorragia digestiva baja de alto riesgo y shock hipovolémico.
Los exámenes de laboratorio del ingreso se muestran en la Tabla 1.
El paciente es hospitalizado en UCI. La condición clínica del paciente continúa deteriorándose, persiste hipotenso con una presión arterial de 70/30 mm de Hg a pesar de la transfusión de dos paquetes globulares, expansores del plasma y de una reposición agresiva de fl uidos por 2 vías periféricas. En UCI, se encuentra un paciente en mal estado general, somnoliento, que despierta al llamado. Palidez marcada, frialdad distal, llenado capilar lento. Ruidos cardiacos taquicárdicos, de baja intensidad, pulsos periféricos disminuidos de intensidad. Abdomen blando, depresible, no doloroso. Se cursa interconsulta a infectología, y se decide que en función de los resultados de laboratorio del ingreso (hemograma sin leucocitosis, con desviación izquierda, no eosinofilia; aglutinaciones 1/80 no determinantes) hay alta sospecha de que se trate de un cuadro de fi ebre tifoidea complicada con ulceración ileocolónica. Se indica tomar dos hemocultivos y luego iniciar terapia antibiótica con ciprofl oxacino 400 mg endovenoso cada 12 horas.
Media hora después, el paciente persiste inestable, hipotenso, se le han pasado cuatro paquetes globulares, 2 paquetes de plasma, poligelina y reposición agresiva de volumen (cristaloides) por dos vías periféricas. No obstante, persiste inestabilidad hemodinámica con anemización aguda y coagulopatía de consumo secundaria. En UCI, presenta un nuevo episodio de hematoquezia. El sangrado total hasta este momento es aproximadamente 2.5 litros en 5 horas. Se procede a colocar catéter venoso central para manejo de presiones. En este momento se evidencia la necesidad inminente de cirugía para detener el sangrado. Se realiza junta médica con cirujano, infectólogo, gastroenterólogo e intensivista y se decide que la mejor opción es el tratamiento quirúrgico. Se inician corticoides por ser cuadro altamente probable de tifoidea complicada con curso desfavorable.
Dos horas después ingresa a sala de operaciones donde bajo anestesia general se procede a realizar laparotomía exploratoria con resección de ileon terminal y colon ascendente más anastomosis término lateral de ileon con colon transverso, drenaje de cavidad y cierre por planos. Se deja un dren Jackson-Pratt. El tiempo operatorio fue de 1 hora 10 minutos. Se envía ileon terminal y colon ascendente a estudio de anatomía patología.
El diagnóstico post operatorio fue de enterorragia tífica. Se amplia esquema de cobertura antibiótica a ciprofl oxacino 400 mg endovenoso cada 12 horas más metronidazol 500 mg endovenoso cada 8 horas.
El paciente permanece hospitalizado 6 días luego de la intervención quirúrgica. En el segundo día post operatorio se recibe el informe de hemocultivo con resultado positivo para S. tiphy sensible al esquema antibiótico usado. En el cuarto día post operatorio el paciente presentó nauseas y vómitos, se suspende metronidazol por posible efecto colateral del metronidazol versus hepatopatía tóxica tífica. (Tabla 2)
Luego de lo cual el paciente evoluciona favorablemente y es dado de alta al sexto día post operatorio, citándosele luego para control ambulatorio.
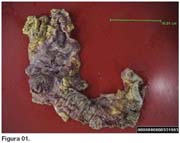
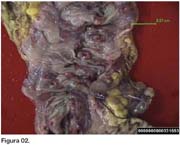
El reporte de patología macroscópica muestra (Figuras 1, 2 y 3) fragmento de ileon terminal de 27 cm. de longitud por 2 cm. de diámetro. Serosa lisa con áreas congestivas y hemorrágicas. En el meso se identifican tres ganglios linfáticos que varían entre 0.8 a 2.5 cm. Mucosa rosada y congestiva. Colon ascendente de 18 cm. de longitud por 4 cm. de diámetro, con una serosa difusamente congestiva. En el tejido pericolónico se identifi can múltiples ganglios que varían entre 0.3 a 1.5 cm. La mucosa colónica es difusamente congestiva con múltiples lesiones circulares, de bordes elevados con una úlcera central. Estas lesiones miden entre 0.3 a 1.4 cm.
Además se recibe porción de epiplón de 8 x 6 x 3 cm., con focos hemorrágicos.
El reporte de patología microscópica de ileon terminal y colon ascendente muestra (Figuras 4 y 5) mucosa de colon ascendente con múltiples úlceras e inflamación. Necrosis de la mucosa y submucosa, consistentes con úlceras tíficas. Adenitis de ganglios linfáticos.
DISCUSIÓN
La fiebre tifoidea es una enfermedad infecciosa muy frecuente en países subdesarrollados, donde adquiere características de endemicidad(1). En el mundo se estima que se presentan 33 millones de casos de fi ebre tifoidea al año, la mayoría de ellos ocurren en países en vías de desarrollo del sudeste asiático y en África(2).
Cuando las condiciones de salubridad se deterioran, pueden aparecer epidemias de fiebre tifoidea como la que ocurrió en México en el año 1972 y la que ocurrió en nuestro país en 1980.
En el año 1981 en el Perú, la fi ebre tifoidea representaba una de las seis causas más importantes de morbilidad infecciosa, encontrándose tasas de hasta 20-40 casos por 100,000 habitantes.
La incidencia de esta patología experimentó una disminución marcada después de la epidemia de cólera ocurrida en el Perú en la década del noventa. Se evidenció una disminución en los casos de fiebre tifoidea hasta 20 meses después de la epidemia. De los 100 a 190 casos de fiebre tifoidea poraño que se veían en el Hospital Nacional Cayetano Heredia, la tasa se redujo a unos cuantos casos en Enero de 1991 hasta su desaparición por 12 meses, en Abril de 1991. Estas cifras se generaron por la vigilancia activa que se realizaba en los 15 años previos al brote del cólera (3).
La dosis infectante de S. typhi en sujetos voluntarios varía entre mil y un millón de organismos. La cepa de S. typhi Vi-negativa es menos infecciosa que la Vi-positiva. El organismo debe sobrevivir la barrera creada por el ácido gástrico para llegar al intestino delgado, por lo tanto un ph gástrico bajo es un mecanismo de defensa importante. En el intestino delgado, la bacteria se adhiere a las células de la mucosa y luego la invade. Las células M, células epiteliales especializadas que recubren las placas de Peyer, son el sitio de entrada del agente infeccioso. Después de penetrar la mucosa el microorganismo migra a los folículos linfoideos intestinales y a los nódulos de drenaje linfático mesentérico, algunos llegan a las células reticuloendoteliales del hígado y bazo. Este organismo es capaz de sobrevivir y multiplicarse dentro de las células fagocíticas mononucleares de los folículos linfoideos,hígado y bazo. En un punto crítico, probablemente determinado por el número de bacterias, su virulencia y la respuesta del huésped, las bacterias son liberadas de su hábitat intracelular a la sangre. El periodo de incubación dura de 7 a 14 días. Los lugares más comunes de infección secundaria son el hígado, el bazo, la médula ósea, la vesícula biliar y las placas de Peyer del ileon terminal. La fiebre tifoidea induce una respuesta humoral local y sistémica así como una respuesta inmune celular. Pero éstas confi eren una protección incompleta contra reinfecciones y recaídas. La interacción de los mediadores de inmunidad del huésped y los factores de la bacteria en los tejidos infectados pueden contribuir a la necrosis de las placas de Peyer en casos de enfermedad severa. Los complejos mayores de histocompatibilidad II y III han demostrado estar asociados con fiebre tifoidea (4).
Generalmente el manejo de la fiebre tifoidea es médico. En 1948 el cloramfenicol se convirtió en el antibiótico de elección para al tratamiento, si bien la resistencia a este antibiótico emergió dos años después, no fue si no hasta 1972 cuando la resistencia al cloramfenicol se convirtió en un problema de salud en países como México, India, Perú, Vietnam, Tailandia y Korea, donde se produjeron epidemias. La resistencia a dicho antibiótico se asoció al plásmido IncHI. A inicios de la década de los 80 y 90 se reportaron epidemias con S. typhi, donde el patógeno demostró resistencia a una serie de antibióticos como cloramfenicol, trimetroprim, sulfametoxazol y ampicilina, los cuales eran utilizados como tratamiento de primera línea. El uso de fluoroquinolonas, como ciprofl oxacino, demostró tener mejor actividad antimicrobiana dentro del evento agudo y reducir las recidivas, así como la tasa de portadores crónicos (4). Se eligió al ciprofl oxacino como el tratamiento de elección para el paciente, así como el uso de corticoesteroides sistémicos, como se recomienda en pacientes con fi ebre tifoidea severa, reportándose disminución en la tasa de mortalidad de los pacientes que los recibieron (4) (5).
Si bien las lesiones ulceradas intestinales y colónicas múltiples han sido reportadas en otras patologías, este fenómeno también se puede dar en la infección de fiebre tifoidea (6).
En los pacientes que presentan enterorragia tifica o perforación intestinal, el manejo quirúrgico está indicado como complemento al tratamiento médico. Esto se apoya, entre otras razones, en la baja probabilidad de sellado espontáneo de las ulceraciones en la mucosa intestinal (7).
Se ha reportado en la literatura mundial que la tasa de perforación intestinal varía desde 2.8% hasta 10.5% (8) y que en conjunto, los países en vías de desarrollo y África en particular, presentan tasas anuales de perforación tífi ca de 540 y 1020 por 100 000 habitantes respectivamente (9). Durante la intervención se deben examinar el íleo, ciego e intestino grueso proximal en busca de ulceraciones o perforaciones. La perforación intestinal surge a partir de la necrosis de las placas de Peyer en el borde antimesentérico.
La localización más frecuente de esta perforación o ulceración es en el lado antimesentérico y a aproximadamente 80 cm. de la válvula ileocecal (10). Por esta razón se planteó la necesidad de realizar una resección de ileon distal y ciego, ya que este rango también deja la posibilidad de ulceraciones producidas en el ciego. Durante el acto operatorio se evidenció desvitalización de estos tejidos y la existencia de múltiples ulceraciones en dichas estructuras anatómicas, lo cual hizo necesario una resección de ileon terminal y colon ascendente con anastomosis termino lateral primaria. No se evidenció perforación intestinal en este caso. Estos hallazgos fueron confirmados en el estudio histopatológico de la pieza operatoria.
Como está descrito en la literatura mundial, los casos de fiebre tifoidea de mala evolución tienen factores de riesgo conocidos como tiempo de enfermedad sin tratamiento, tratamiento antibiótico inadecuado entre otros (11,12,13). Las perforaciones intestinales en ileon terminal son todas de manejo quirúrgico, en consecuencia más comunes en ser operadas que los sangrados, los que con mucha frecuencia son sangrados ocultos o de bajo volumen que no comprometen al paciente y responden a un manejo conservador. Se reporta hasta un 20% de casos hospitalizados que sangran de los que menos del 10% requieren cirugía. Los lugares de sangrado por orden decreciente de frecuencia son: ileon terminal, válvula ileocecal y ciego, colon ascendente, y colon transverso (11). Las indicaciones de cirugía son las mismas que para un sangrado intestinal bajo por otras causas y son la incapacidad de compensar las perdidas sanguíneas adecuadamente, falta de disponibilidad de sangre o paquetes globulares compatibles suficientes en banco de sangre, alteraciones asociadas a los factores de coagulación ya sea por la enfermedad infecciosa o la transfusión múltiple, entre otras.
Respecto a la técnica operatoria, si estamos frente a un sangrado intestinal incontrolable que ya puso en juego la sobrevida del paciente y por otro lado está ya demostrado que pueden verse úlceras a partir del ileon terminal hasta el colon ascendente, y es difícil precisar ya sea por colonoscopía o angiografía el punto exacto de sangrado para hacer una cirugía conservadora (14) lo aconsejable es, ya que igual estamos sometiendo al paciente a un estrés quirúrgico añadido, ofrecerle la posibilidad de un control definitivo del sangrado.
En el caso que presentamos se encontró claramente el segmento comprometido, con engrosamiento nodular palpable de la pared intestinal, severa adenopatía mesentérica asociada y sangrado puntiforme subseroso en este segmento, por lo que la resección intestinal comprendió ileon terminal y colon ascendente, intervención que si bien puede ser considerada agresiva, tuvo gran beneficio para el paciente. Seccionado el segmento ileal comprometido se comprobó que no había sangre en la luz proximal y con ello la certeza que el punto de sangrado se estaba controlando. El procedimiento no se prolongó innecesariamente, (1 hora 10 minutos) habiendo resecado el segmento afectado, lo que controló el sangrado y permitió realizar la anastomosis en 40 minutos.
La intervención quirúrgica oportuna en el caso de sospecha de enterroragia tífica es muy importante. Parecería lógico pensar que la ulceración intestinal podría ser un paso previo a la perforación, pero en la literatura mundial, no existe relación documentada de esta línea de eventos. Así mismo, existen muy pocos reportes sobre la asociación de fiebre tifoidea y ulceración íleo-colónica. Se reporta que la mortalidad dentro de las primeras 12 horas de perforaciónfue de 50%, de 12 a 72 horas 58% y después de las 72 horas 65%. Pero las series varían en relación a estos rangos, encontrándose series con mortalidad de 100% luego de 72 horas de perforación (9).
En cuanto a la mortalidad por fiebre tifoidea, en Perú habitualmente han habido 1 o 2 casos por año, lo cual da una mortalidad anual entre 1-2% de pacientes hospitalizados, pero cuando se inició la epidemia en nuestro país tuvimos 8 pacientes fallecidos por fi ebre tifoidea, que para el tercer trimestre del año 1979 represento una mortalidad del 13.1%. Sin embargo en trimestres posteriores la mortalidad fue del orden del 4%. (1)
BIBLIOGRAFÍA
1. GOTUZZO E. Características epidemiológicas de la Fiebre Tifoidea en Lima. Diagnóstico 1981;8 (2):75-81. [ Links ]
2. NGUYEN QC, EVEREST P, TRAN TK, HOUSE D et. al. A clinical, microbiological, and pathological study of intestinal perforation associated with Typhoid Fever. Clin Infect Dis 2004 ;39 (1) 61-67. [ Links ]
3. GOTUZZO E, CIEZA J, ESTREMADOYRO L, SEAS C. Cholera: Lessons from the epidemic in Peru. Infect Dis Clin North Am 1994; 8(1) 183-205. [ Links ]
4. PARRY C, HIEN TT, DOUGAN G et. al. Typhoid Fever. N Engl J Med. 2002;347(22):1770-1782. [ Links ]
5. HOFFMAN SL, PUNJABI NH, KUMALA S et. al. Reduction of mortality in chloramphenicol-treated severe typhoid fever by high-dose dexamethasone. N Engl J Med. 1984; 310(2): 82-88. [ Links ]
6. WONG SY, NG FH, KWOK KH, CHOW KC. Skip colonic ulceration in typhoid ileo-colitis. J Gastroenterol 1999; 34(6):700-701. [ Links ]
7. SOTO L, DEL CASTILLO M. Experiencia de 25 Años en Perforación Intestinal por Fiebre Tifoidea en el Hospital Nacional Cayetano Heredia. Tesis de Bachiller. Lima, Perú: Universidad Peruana Cayetano Heredia;1998, 47pp. [ Links ]
8. HOGOSOGLU S, ALDEMIR M, AKALIN S et. al. Risk factors for enteric perforation in patients with Typhoid Fever. Am J Epidemiol. 2004; 160(1) 46-50. [ Links ]
9. HONORIO CE, DÍAZ J, YAN E et. al. Factores de riesgo de Morbilidad y Mortalidad en pacientes con Perforación Tífi ca Ileal. Rev. Gastroenterol. Perú 2006;26:25-33. [ Links ]
10. MOCK CN, AMARAL J, VISSER LE. Improvement in survival from typhoid ileal perforation. Results of 221 operative cases. Ann Surg 1992;215(3):244-249. [ Links ]
11. BHAN MK, BAHL R, BHATNAGAR S. Typhoid and paratyphoid fever. Lancet 2005; 366(9487) 749-762. [ Links ]
12. CHANG YT, LIN JY, HUANG YS. Typhoid colonic perforation in childhood : a ten year experience. Worl J Surg 2006;30(2):242-247. [ Links ]
13. HOSOGLU S, ALDEMIR M, AKALIN S et. al. Risk factors for enteric perforation in patients with Typhoid Fever. Am. J. Epidemiol. 2004;160(1):46-50. [ Links ]
14. BRUNICARDI C. SCHWARTZS PRINCIPLES OF SURGERY, 7TH ED., 1999. UNITED STATES OF AMERICA: THE MAC-GRAW HILL COMPANIES, INC. [ Links ]