Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Gastroenterología del Perú
versión impresa ISSN 1022-5129
Rev. gastroenterol. Perú v.27 n.2 Lima abr.-jun. 2007
ARTÍCULO DE REVISIÓN
Las Enfermedades Funcionales Gastrointestinales y Roma III
Alberto Zolezzi Francis1
1 Servicio de Gastroenterología Hospital María Auxiliadora Lima-Perú
RESUMEN
Han aparecido en el 2006, los nuevos criterios de las enfermedades funcionales digestivas, consignados con el término genérico Criterios de Roma, en homenaje al primer gran encuentro de expertos en Roma en 1998. Los criterios presentados hace un año con motivo de la semana digestiva norteamericana se denominan criterios de Roma III. Incluyen 6 grandes grupos de enfermedades en adultos, 7 grupos en neonatos y lactantes y 3 en niños y adolescentes. Es un esfuerzo de hacer los criterios más prácticos y que incluyan a los pacientes que presentan las molestias en el momento de la evaluación y no se refiera a un dato histórico de los últimos 12 meses. El tiempo de molestias ha bajado a solo 6 meses, y la presencia de molestias es de los últimos 3 meses; y no es indispensable que las molestias sean diarias en estos periodos. El otro gran reto de Roma III, es una especie de redefinición de la dispepsia ó hacerla útil para el médico práctico. Los siguientes meses nos indicarán como hemos sacado provecho de los nuevos criterios de Roma III de las enfermedades digestivas funcionales.
PALABRAS CLAVE: Enfermedades Digestivas Funcionales, Roma III, Síndrome de Intestino Irritable, Dispepsia funcional.
SUMMARY:
In 2006 have appeared the new criteria of the digestive functional diseases, In brief the Rome Criteria in tribute to the first Consence of experts in Rome in 1998. The criteria were displayed in the DDW of Los Angeles and have been denominating criteria of Rome III. They include 6 great groups of diseases in adults, 7in newborn and nursing groups in and 3 in children and adolescents. It is a effort to make the criteria more practical for daily clinical use. Major changes are in the time of duration of symptoms that has lowered single to 6 months, and the presence of annoyances is of last the 3 months; and he is not indispensable that the annoyances are daily in these periods. The other great challenge of Rome III, is a of redefinition of dyspepsia or be more useful for the practical doctor. The following months will indicate to us since all the changes will benefit the use and acceptance of the new criteria of Rome III of the functional digestive diseases.
KEY WORDS: Functional Digestive diseases, Rome III, Irritable Bowel Syndrome, functional Dyspepsia.
El diagnóstico médico tradicional requiere la observación de anormalidades anatómicas o trastornos fisiológicos bien definidos. Los síntomas y síntomas que presentan estos pacientes serán anotados y cuando posteriormente el clínico tenga a un paciente con estas molestias se sospechará de esta enfermedad con datos bien documentados.
Cuando evaluamos un problema en el que los síntomas y los signos no tienen un correlato anatómico o fisiológico definido, los clínicos entramos en problemas y debemos cambiar nuestro tradicional enfoque a encontrar la evidencia palpable y abrir nuestra mente a métodos alternativos de diagnóstico.
Estas enfermedades reales para los pacientes, entraban a una dimensión en el médico que obligaba al diagnóstico de molestias digestiva por descarte. La revisión de los diagnóstico de consulta ambulatoria, marcan más del 50% de los pacientes con molestias digestivas vistas por el gastroenterólogo o el internista en este grupo.
Estas molestias digestivas funcionales, ya eran descritas desde el siglo XIX. Powell1 en 1818 mencionaba la alteración del poder de digestión como causante de dolor abdominal y Howship1 en 1830 mencionaba el poder diagnosticar y tratar la estrechez espasmódica del colon. El mayor estudio de las enfermedades funcionales se enfoca a las molestias digestivas bajas y sucesivamente se habla de colon espástico (Ryle, 1928)1, Colon Irritable (Jordan y Kiefer, 1929)1, Síndrome de Colon Irritable (Chaudhary & Truelove, 1962)2 y Síndrome de Intestino Irritable; SII (De Lor, 1966)3. Lo más interesante de todo esto es que aunque estas molestias no estaban bien definidas, ya hay estudios de tratamientos para estas molestias desde 19591, con las subsecuentes recomendaciones terapéuticas.
El primer intento serio para ordenar el caos de las enfermedades funcionales nace del grupo de W. Grant Thompson4, que en 1978, evalúa síntomas en el SII, encontrando que seis de quince síntomas evaluados eran más frecuentes en estos pacientes y no se relacionaban tanto a la patología orgánica. Han quedado inmortalizados como los criterios de Manning en alusión al autor principal de este grupo. Otros estudios, como el de Kruis5 en 1984 son un intento de sistematizar el SII, hasta que la aparición de la revista Gastroenterology Internacional, editada en Roma, Italia; bajo la dirección de Sidney Phillips de la Clínica Mayo de Rochester, empieza a publicar artículos de corte educacional revisando temas digestivos con la modalidad de talleres de trabajo entre expertos internacionales del tema. Desde 1989 empieza la publicación de los criterios de Roma I para SII y en el año 19946 se presentó el texto final de los criterios de Roma para las enfermedades funcionales.
En esa primera presentación de Roma I se divide a la patología digestiva funcional en 6 grandes secciones (Ver tabla 1); que si a su vez se revisan una por una nos darán 25 entidades clínicas a evaluar. Entonces, el SII y quizás la dispepsia funcional, dejan de ser las únicas entidades clásicas de las enfermedades funcionales digestivas y pasan a formar parte de un grupo grande enfermedades digestivas.

El gran problema de Roma I y posteriormente Roma II; es la necesidad de una definición diagnóstica y formulación de criterios diagnósticos bastante estrictos para lograr un diagnóstico positivo, y no por descarte de una enfermedad funcional, sin incluir cuadros orgánicos, con el menor número de exámenes auxiliares complementarios. Esto complico bastante los criterios de inclusión y el diagnóstico por los criterios de Roma quedaron en manos del especialista gastroenterólogo y alejado del médico general e internista. Inclusive los especialistas con los criterios a la mano, los encontraban algo complicados y no los usaban en forma cotidiana.
Se había realizado un esfuerzo notable, creo que los expertos estaban contentos de este gran intento de ordenar las enfermedades digestivas funcionales, pero el médico práctico no adopto estos criterios, y siguieron con un diagnóstico y tratamiento empírico de estas.
En 19997, se entrega el documento de Roma II, en un esfuerzo de ordenar y aclarar el panorama. La gran novedad es la inclusión de desordenes funcionales digestivos en pediatría (Tabla 2).

Pero el panorama luce más complicado, al hacerse más estrictos los criterios de inclusión. Un ejemplo sumamente claro de esto lo detallamos en la tabla 3 donde compararemos en el SII, los criterios de Manning, con Roma I y Roma II.

Con los criterios de Manning, solo había que encontrar la presencia de los síntomas descritos, uno juzgaba si escogía 2, 3 ó 4 de estos síntomas y definía si tenia SII.
Los porcentajes en la población general fluctuaban entre 28, 20 y 16%8-10 respectivamente. Con Roma I, aparece un verdadero acertijo, 3 meses continuos o recurrentes de molestias o dolor abdominal asociados a 1 o más de características como que el dolor o malestar alivia al defecar, se asocia al cambio de frecuencia o consistencia de las heces. Por si esto fuera poco dos condiciones asociadas de seis tenían que estar presentes al menos el 25% del tiempo de las molestias.
Con Roma II parece que llega el orden, 12 semanas, no necesariamente consecutivas de dolor o malestar abdominal con por lo menos dos de las tres características de Roma I (alivio del dolor o malestar al defecar, y/o cambio de frecuencia, y/o consistencia de las heces). Los síntomas adicionales serán útiles solamente para hacer una subclasificación del SII.
Mas sencillo pero totalmente restrictivo; disminuyendo los porcentajes de pacientes diagnosticados con SII a 14%11 con Roma I y 8-10%12-13 con Roma II. Pacientes que clásicamente habían sido diagnosticados como SII con los criterios de Manning, hasta en un 40%, estaban fuera con Roma II. Pero Roma II, prácticamente se quedo en los estudios de evaluación terapéutica y nunca llego al médico practico.
Esta Roma III, que aparece solo siete años después de Roma II, parece ser un mea culpa de los expertos.
¿ QUE TIENE ROMA III DE NUEVO14 ?
Lo primero y que se debe enfatizar nuevamente es que Roma III, al igual como sus predecesoras Roma I y Roma II, representan un espectro de 6 grupos de patología, con 20 cuadros clínicos diferentes en adultos; y Roma III separa la patología pediátrica a su vez, en neonatos y lactantes en un grupo; y niños y adolescentes en un segundo grupo (Tabla 4).

Se reitera el modelo biosicosocial15 de la enfermedad funcional digestiva (Figura 1), dando respaldo al modelo con estudios y observaciones sobre factores genéticos, ambiente familiar en la edad temprana, factores sicosociales, alteración en la motilidad, hipersensibilidad visceral, inflamación, flora bacteriana, interacción intestino-cerebro para dar un mayor sustento científico a las enfermedades funcionales, para que tanto el paciente que sufre estas molestias, como el médico que los trata, dejen de verse como personas con pensamientos extraños y sin fundamento.
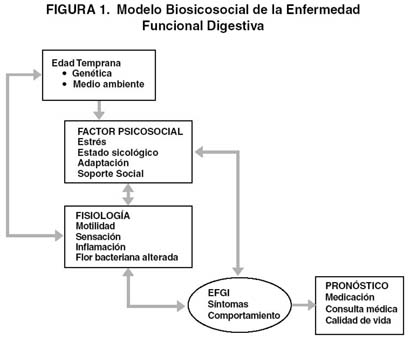
Figura 1.- Un aspecto y nuevo de los criterios de Roma es la separación de los cuadros funcionales en grupos de acuerdo a la severidad de los síntomas; estudiando y tratando a los pacientes según los síntomas sean leves, moderados o severos. Esto es importante; pues el tratamiento y el médico tratante variarán según la severidad del cuadro (figura 2)
Al hacer ya la revisión de Roma III, vemos como cambios importantes la disminución del tiempo; solo 6 meses de antigüedad para ya ser considerada como enfermedad funcional.
La dispepsia funcional, una de las patologías más frecuentes, pero que era de las más pobres de entender e integrar esta en una fase de investigación para reconocer mecanismos específicos de entidades bien caracterizadas, que emergerían del estudio del Síndrome de distres postprandial y el síndrome de dolor epigástrico.
En forma muy suscinta vamos a revisar los diversos cuadros funcionales incluidos en Roma III, detallando los nuevos criterios diagnósticos de algunos cuadros que seleccionaremos.
Comenzaremos con los cuadros que nos parecen ser los trastornos funcionales digestivos más frecuentes: La dispepsia funcional y el SII.
CRITERIOS DE ROMA III PARA EL SÍNDROME DE INTESTINO IRRITABLE (SII)
Dolor ó malestar abdominal recurrente por lo menos 3 días por mes en los últimos 3 meses asociado a 2 o más de los siguientes:
1.- Mejoría con la defecación
2.- Inicio asociado con un cambio en la frecuencia de las heces
3.- Inicio asociado con un cambio en la forma (apariencia) de las heces
Criterios que se cumplan en los últimos 3 meses con inicio de las molestias al menos 6 meses antes del diagnóstico.
En Roma III los síntomas de soporte no están incluidos como criterios diagnósticos.
Síntomas de soporte:
a) ≤ 3 movimientos intestinales por semana,
b) ≥ 3 movimientos intestinales por día,
c) heces duras / gruesas
d) heces sueltas / acuosas,
e) defecación con esfuerzo,
f) apuro, sensación de defecación incompleta, mucosidad ó balonamiento.
Pero se puede subclasificar el SII en:
SII con Estreñimiento; si más del 25% de las deposiciones son duras (Se recomienda el uso de la escala de Bristol- Figura 3) y menos del 25% son sueltas o acuosas.
SII con Diarrea; si más del 25% de las deposiciones son sueltas o acuosas, y menos del 25% son duras.
SII Mixta; si más del 25% de las deposiciones son sueltas o acuosas, y más del 25% son duras.
SII no tipificada; si un cuadro de SII diagnósticado no encaja en ninguno de los cuadros arriba descritos.
Los cambios buscan:
Reflejar un cuadro clínico actual; antes el criterio de 12 semanas de molestias en los últimos 12 meses podía incluir pacientes que estaban asintomático y los resultados terapéuticos podían estar alterados.
El término mejoría con la defecación, trata de ser más amplio a aliviado con la defecación; pues incluye a un buen grupo de pacientes que si bien no desaparecen las molestias estas disminuyen al defecar.
El incluir el término SII con estreñimiento ó diarrea busca también evitar ambigüedades; igualmente se deja de lado la subclasificación de SII con Estreñimiento como ejemplo; en el que el paciente tenia que incluir: disminuido la frecuencia defecatoria; aumentada la consistencia, y/o esfuerzo al defecar o sensación de defecación incompleta.
Dispepsia funcional:
En el caso de la dispepsia funcional, hay cambios profundos. Si revisamos la división de la dispepsia de Roma I y Roma II han desaparecido los subgrupos Dispepsia tipo ulcerosa, dispepsia tipo dismotilidad y dispepsia no clasificada; y emergen los nuevos síndrome de distres postprandial y síndrome de dolor epigástrico.
Desaparece de la definición de dispepsia la presencia de dolor o malestar centrado en el abdomen superior tan ambigua y mas bien reaparecen síntomas relacionados a la toma de alimentos que es de donde nació el término; dismal , y pepsia digestión.
La nueva clasificación de dispepsia funcional;
1) Debe incluir uno o más de los siguientes síntomas
a) Llenura postprandial que incomoda,
b) Saciedad temprana,
c) Dolor epigástrico,
d) Quemazón epigástrica y,
2) Excluir cualquier evidencia de enfermedad estructural. Criterios que se cumplan en los últimos 3 meses con inicio de las molestias al menos 6 meses antes del diagnóstico.
¿Cuáles son los nuevos subgrupos de dispepsia funcional?
El Síndrome de distres postprandial se definirá por (: Presencia de una ó ambas),
1. Llenura postprandial que incomoda, que ocurre después de una comida de tamaño regular (promedio), que ocurre al menos varias veces a la semana.
2. Saciación temprana que evita finalizar una comida regular, al menos varias veces por semana.
Criterios que se cumplan en los últimos 3 meses con inicio de las molestias al menos 6 meses antes del diagnóstico.
Criterios de soporte:
1. Balonamiento abdominal alto o nausea postprandial o eructos excesivos pueden estar presentes.
2. El Síndrome de dolor epigástrico puede coexistir.
El síndrome de dolor epigástrico debe incluir todo lo siguiente:
1. Dolor ó quemazón localizado en el epigastrio de al menos una severidad moderada, al menos una vez a la semana.
2. El dolor es intermitente.
3. No es generalizado o localizado en otra región abdominal o torácica.
4. No calma con la defecación o eliminación de flatos.
5. No llena los criterios para desórdenes de la vesícula biliar ó el esfínter de Oddi.
Criterios que se cumplan en los últimos 3 meses con inicio de las molestias al menos 6 meses antes del diagnóstico.
Criterios de soporte:
1. El dolor puede ser tipo quemazón, pero sin componente retroesternal.
2. El dolor comúnmente es inducido o aliviado por la ingesta de una comida, pero puede ocurrir en ayunas.
3. El síndrome de distrés postprandial puede coexistir.
La clasificación anterior de Roma II dejaba demasiados entrecruzamientos de síntomas y al parecer causas diferentes; lo que determinaba que las propuestas terapéuticas muchas veces fracasaban.
Queda el término dispepsia funcional como una sombrilla que incluye todos aquellos pacientes que cumplen con los criterios de síntomas descritos, y se lanza estos 2 nuevos síndromes que encajan mejor en mecanismos fisiopatológicos bastante claros estudiados en los últimos años.
Pero Roma III no es solo dispepsia y Síndrome de Intestino Irritable; hay 8 grupos de cuadros clínicos; 6 en adultos y 2 para la edad pediátrica (Neonatos con lactantes y niños con adolescentes ). En los adultos estos seis grupos se han localizado según la zona donde se estima se origina los síntomas.
Revisando el Index medicus-Medline encontramos las referencias de estas entidades y vemos en la tabla
Esófago
Pirosis funcional, (186 Ref.)
Dolor torácico funcional de origen esofágico,(80 )
Disfagia funcional (1528 Ref.) Globus (7486 Ref.)
Gastroduodenal
Dispepsia funcional,1416 ref(Distress postprandial 11,
Sindrome de dolor epigástrico 14)
Alteraciones tipo Eructó 58,(Aerofagia 249, Síndrome de eructos excesivos 1)
Problemas de nausea y vómito ,(Nausea idiopática 56, Vómito funcional 574,
Síndrome de vómito cíclico 122) Sindrome de rumiación en adultos 30 ref.
Intestinal
Sindrome de Intestino Irritable 4079 ref.
Balonamiento abdominal 272 ref.
Estreñimiento funcional 1527 ref.
Diarrea Funcional 1528 ref.
Trastornos intestinales funcionales inespecíficas 5.
Sindrome de dolor abdominal funcional 574 ref.
Síndromes funcionales biliares y del Esfínter de Oddi
Sindrome de trastorno vesicular funcional, 262 ref.
Sindrome de trastorno biliar del esfínter de Oddi funcional 13 ref.
Sindrome de trastorno pancreático del esfínter de Oddi funcional 16 ref.
Anorectal
Incontinencia fecal funcional, 911 ref.
Dolor anorectal funcional 59,(proctalgia crónica 87;
Sindrome elevador del ano 45, dolor anorrectal inespecifico 1. Proctalgia fugax 87)
Desorden defecatorio funcional (Defecación disinergica 11, Propulsión defecatoria inadecuada 0)

La gran sorpresa es notar la gran cantidad de referencias sobre globus, que supera las referencias de SII, Diarrea funcional y disfagia funcional juntas. La única limitación en la búsqueda fue la edad por encima de los 15 años. Revisando en detalle los artículos; estos son en su mayoría de revistas de neurología, de neurocirugía, de cirugía de cabeza y cuello; y de psiquiatría. El término globus entonces, engloba patologías con fondo neurológico y siquiátrico bastante claro en aquellas especialidades.
Definición de globus:
Es una sensación de atoro/lump, bolo alimentario retenido ó rigidez en la garganta. El síntoma no es doloroso, usualmente mejora cuando come, es episódico y no se asocia disfagia u odinofagia.
Los criterios diagnósticos de globus, debe incluir todo lo siguiente:
1. Sensación continua o intermitente no dolorosa de un bulto o cuerpo extraño en la garganta
2. Ocurrencia de la sensación entre las comidas
3. Ausencia de disfagia u odinofagia
4. Ausencia de evidencia que el reflujo gastroesofágico es la causa del síntoma
5. Ausencia de desordenes de motilidad esofágica con base histopatológica.
Criterios que se cumplan en los últimos 3 meses con inicio de las molestias al menos 6 meses antes del diagnóstico.
Otra sorpresa es que la dispepsia funcional, este con 1416 referencias este en el sexto lugar de referidos; cuando en la evaluaciones epidemiológicas compite con el SII como el trastorno funcional digestivo mas frecuente en la población general.
Esto no es otra cosa que un reflejo de la dificultad de escribir sobre un desorden funcional con dificultad para incluir y estudiar a estos pacientes.
Disfagía funcional y diarrea funcional al momento de revisar el Pubmed tenían la misma cantidad de referencias (1,528).
La disfagia funcional se caracteriza por la sensación de un transito anormal del bolo a través del cuerpo esofágico. Se requiere la exclusión de lesiones estructurales, Enfermedad por reflujo gastroesofágico y lesiones motoras del esófago de base histopatológica.
Criterios diagnósticos de la disfagia funcional: Debe incluir todo lo siguiente:
1. Sensación que alimentos sólidos y/o líquidos se pegan, empozan o pasan anormalmente por el esófago.
2. Ausencia de evidencia que el reflujo gastroesofágico es la causa del síntoma
3. Ausencia de desordenes de motilidad esofágica con base histopatológica.
Criterios que se cumplan en los últimos 3 meses con inicio de las molestias al menos 6 meses antes del diagnóstico.
La diarrea funcional es un síndrome continuo o recurrente en el que las deposiciones son suaves ó acuosas, sin presentar dolor o malestar abdominal.
Criterios diagnósticos de la diarrea funcional:
Debe incluir todo lo siguiente:
Deposiciones suaves o acuosas sin dolor o malestar abdominal en al menos el 75% de las deposiciones.
Criterios que se cumplan en los últimos 3 meses con inicio de las molestias al menos 6 meses antes del diagnóstico.
El estreñimiento funcional es el quinto desorden digestivo funcional en orden a las referencias de artículos del Medline; pero es quizás tan frecuente como la dispepsia funcional y más común que el SII, la diarrea funcional, la disfagia funcional y por supuesto el globus.
Describimos al estreñimiento funcional como la presencia de defecación infrecuente, difícil ó incompleta que no llena los criterios de SII.
Criterios diagnósticos del Estreñimiento funcional:
1. Debe incluir 2 o más de lo siguiente:
a. Realizar esfuerzo o pujo al defecar al menos en 25% de las defecaciones
b. Heces duras ó gruesas al menos en 25% de las defecaciones
c. Sensación de defecación incompleta al menos en 25% de las defecaciones
d. Sensación de obstrucción / bloqueo anorrectal al menos en 25% de las defecaciones
e. Maniobras manuales para facilitar la defecación al menos en 25% de las defecaciones (ej; evacuación digital, apoyo al piso pélvico)
f. Menos de 3 deposiciones a la semana
2. Heces suaves raro se presentan sin el uso de laxantes. 3. Hay criterios insuficientes para diagnosticar SII.
Criterios que se cumplan en los últimos 3 meses con inicio de las molestias al menos 6 meses antes del diagnóstico.
Detallar cada entidad esta más allá del alcance de esta revisión, pero queremos actualizar nuestros conocimientos de trastornos funcionales digestivos; indicar que Roma III es lo más actual en el estudio de estas patologías.
Hay todo un campo nuevo en patologías anorrectales y biliares, que deberán ser materia de estudio cuando por ejemplo en patología anorrectal, los procedimientos habituales proctosigmoidoscopia, sigmoidoscopia, estudios contrastados de rutina por mencionar los mas comunes, no aporten una respuesta a patología anorrectal, y tengamos que estudiar más con estudios como manométrica anorrectal, defecografia y otros. No quiero decir que tenemos que volver a los diagnósticos de exclusión; sino enfatizar la existencia de trastornos que bien diagnosticados tendrán un tratamiento especial (Ej.; Síndrome del Elevador del ano ó disinergia anorrectal).
Igualmente la patología de las vías biliares y el esfínter de oddi; ahora que hay más frecuentes procedimientos diagnósticos y terapéuticos de esta zona encontrarán mayor número de problemas sin una organicidad definida y el estudio de problemas funcionales tiene que hacerse y estudiar las principales molestias funcionales.
Hemos sido críticos de Roma I y posteriormente Roma II; pero el gran mérito de los expertos liderados por Douglas Drossman es mejorar y ordenar el conocimiento de las enfermedades digestivas funcionales.
Sabemos que habrá un Roma IV y Roma V, pero las bases para un conocimiento ordenado de los trastornos digestivos funcionales están dados. Comencemos a fijarnos en las características de los síntomas de nuestros pacientes y veamos a que cuadro más encaja. La decisión diagnóstica fi nal será nuestra, pero es bueno valorar y tomar la experiencia de los expertos de Roma III. Una revisión completa de todos los criterios de Roma III en www.romecriteria.org.
REFERENCIAS:
1. THOMPSOM WG, LONGSTRETH GF, DROSSMAN DA, HEATON KW, IRVING EJ, MUELLER-LISSNER SA. En: The functional Gastrointestinal disorders. Diagnosis, pathophysiology and treatment. Degnon Associates Inc. 2000. [ Links ]
2. CHAUDHARY NA, TRUELOVE SC. The Irritable colon síndrome. Q.J.Med. 1962;31:307-322 [ Links ]
3. DELOR CJ. THE IRRITABLE BOWEL SYNDROME. Am J Gastroenterol. 1967 ;47:427-34. [ Links ]
4. MANNING AP, THOMPSON WG, HEATON KW ET AL. Towards positive diagnosis of irritable bowel síndrome. BMJ 1978;ii:653-4. [ Links ]
5. KRUIS W, THIEME CH, WEINZERI M ET AL. A diagnostic store for the irritable bowel síndrome. Its value in the exclusion of organic disease. Gastroenterology 1984;87:1-7 [ Links ]
6. DROSSMAN DA, RICHTER JE, TALLEY NJ ET AL.(EDS). The functional Gastrointestinal disorders. Diagnosis, pathophysiology and treatment-A multinacional consensus. Boston, Little Brown & Co. 1994. [ Links ]
7. DROSSMAN DA, CORAZZIARI E, TALLEY NJ, THOMPSON WG, WHITEHEAD WE. Rome II: A multinational Consensus Document on functional Gastrointestinal disorders. Gut 1999;45(Suppl II). [ Links ]
8. AGREUS L, SVARDSUDD K, NYREN O, TIBBLIN G. Irritable bowel syndrome and dyspepsia in the general population: overlap and lack of stability over time. Gastroenterology. 1995 ;109:671-80. [ Links ]
9. HEATON KW, GHOSH S, BRADDON FE. How bad are the symptoms and bowel dysfunction of patients with the irritable bowel syndrome? A prospective, controlled study with emphasis on stool form. Gut. 1991 ;32(1):73-9. [ Links ]
10. TALLEY NJ, ZINSMEISTER AR, MELTON LJ 3RD. Irritable bowel syndrome in a community: symptom subgroups, risk factors, and health care utilization. Am J Epidemiol. 1995 Jul 1;142(1):76-83. [ Links ]
11. FASS R, LONGSTRETH GF, PIMENTEL M, FULLERTON S, RUSSAK SM, CHIOU CF, REYES E, CRANE P, EISEN G, MCCARBERG B, OFMAN J. Evidence- and consensus-based practice guidelines for the diagnosis of irritable bowel syndrome. Arch Intern Med. 2001;161(17):2081-8. [ Links ]
12. BOYCE PM, KOLOSKI NA, TALLEY NJ. Irritable bowel syndrome according to varying diagnostic criteria: are the new Rome II criteria unnecessarily restrictive for research and practice? Am J Gastroenterol. 2000;95(11):3176-83. [ Links ]
13. VANNER SJ, DEPEW WT, PATERSON WG, DACOSTA LR, GROLL AG, SIMON JB, DJURFELDT M. Predictive value of the Rome criteria for diagnosing the irritable bowel syndrome.Am J Gastroenterol. 1999;94(10):2912-7. [ Links ]
14. DROSSMAN DA, CORAZZIARI E, DELVAUX M, SPILLER R, TALLEY NJ, THOMPSON WG, WHITEHEAD WE. Rome III. The Functional Gastrointestinal disorders. 2006 Aug. [ Links ]
15. DROSSMAN DA. The functional gastrointestinal disorders and the Rome III process. Gastroenterology. 2006 Apr;130(5):1377-90. [ Links ]













