Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Gastroenterología del Perú
versión impresa ISSN 1022-5129
Rev. gastroenterol. Perú v.28 n.2 Lima abr./jun. 2008
CONTRIBUCIÓN ESPECIAL
Grandes síndromes gastrointestinales (2): dispepsia o síndrome del aparato digestivo alto relacionado con alimentos (I).
Common gastrointestinal syndromes (2): dyspepsia or upper digestive tract syndrome related to food (i).
Raúl León-Barúa1, Roberto Berendson-Seminario1.
1 Universidad Peruana Cayetano Heredia.
RESUMEN
Exponemos, esta vez, nuestras ideas y hallazgos sobre la definición, la clasificación y los síntomas cardinales del síndrome dispepsia.
PALABRAS CLAVE: Síndrome dispepsia, Definición, Clasificación, Síntomas cardinales.
ABSTRACT
We expose, this time, our ideas and findings on the definition, the classification and the cardinal symptoms of the dyspeptic syndrome.
KEY WORDS: Dyspeptic syndrome, Definition, Classification, Cardinal symptoms.
El propósito del presente ensayo es continuar exponiendo nuestras ideas sobre los grandes síndromes gastrointestinales, habiendo escogido esta vez parte del síndrome dispepsia.
DEFINICIÓN DE LA DISPEPSIA.
Como ya lo hemos precisado en anteriores publicaciones (1-5), en las reuniones de consenso del Rome Working Group sobre transtornos funcionales del aparato digestivo, realizadas en Roma en 1991 y 1998 (Consensos Roma I y II), se llegó a la conclusión de que dispepsia es todo dolor o malestar persistente o recurrente localizado en la parte alta del abdomen(1-5).
Si se aceptara esta definición, habría que convenir en que, p.ej., dolor recurrente por insuficiencia coronaria localizado en el epigastrio sería también dispepsia. Para evitar confusiones, propusimos mas bien la siguiente definición de dispepsia: síntoma o conjunto de síntomas (síndrome) que se originan directamente en la parte alta del aparato digestivo y que guardan relación con la presencia o ausencia de alimentos en el estómago y/o duodeno(1-5). En la última reunión de consenso del Rome Working Group, realizada en Roma en 2004 (Consenso Roma III), se precisó ya que síntomas de dispepsia para ser calificados como tales deben originarse en la región gastroduodenal(6).
En las reuniones de consenso antes mencionadas, se considera que los síntomas cardinales de la dispepsia son: dolor localizado en la parte alta del abdomen, sensación de llenura o distensión epigástrica postprandial, náusea y vómitos( 6-10).
Como puede verse, los síntomas de reflujo gastroesofágico, esto es, pirosis o vinagreras y regurgitaciones, han sido excluídas del síndrome dispéptico. En la última reunión de consenso del Rome Working Group, Consenso Roma III, se trató de la frecuente superposición o coexistencia de síntomas de reflujo gastroesofágico con síntomas que ellos aceptan como dispépticos, pero aún así se mantuvo la separación clasificatoria entre ellos(6).
Probablemente considerando que los síntomas de reflujo gastroesofágico se originan en el esófago, esos síntomas han sido separados de los de dispepsia(1-5). En realidad, el esófago es un órgano que tiene como función sólo el translado de alimentos ingeridos al estómago y no su digestión. Sin embargo, se hace difícil aceptar la separación si se considera: 1) que los síntomas de reflujo raramente aparecen no acompañados de los de dispepsia, como lo hemos demostrado recientemente(11); 2) que el reflujo, al igual que la dispepsia, es con frecuencia precipitado por el consumo de tabaco, café, bebidas gaseosas, condimentos, exceso de grasa o azúcar, chocolate, jugo de naranja, etc.(12); 3) que retardo en la evacuación gástrica y reflujo duodeno-gástrico de bilis y jugo pancreático pueden inducir reflujo gastroesofágico(8,12); y 4) que, en último término, el daño que el ácido clorhídrico, la pepsina y las sales biliares producen en el esófago depende, como en el caso de las lesiones gastroduodenales, de ruptura de equilibrio entre factores agresivos y factores defensivos locales(12). La etiopatogenia del daño esofágico resultaría ser, pues, similar a la de la enfermedad ulcerosa péptica duodenal o gástrica(12). Teniendo en cuenta estas consideraciones, en un cuestionario que creamos para diagnosticar dispepsia incluímos la sintomatología de reflujo gastroesofágico(3).
CLASIFICACIÓN DE LA DISPEPSIA.
Otro aspecto importante por considerar es el de la clasificación de la dispepsia. En los Consensos Roma I, II y III, la dispepsia fue clasificada en dos tipos: orgánica y funcional. Sobre la clasificación de transtornos digestivos en orgánicos y funcionales, ya hemos expresado varias veces nuestra opinión(5,13-15).
Pero, más aún, la dispepsia llamada funcional es, a su vez, subdividida en: a) similar a la ulcerosa (ulcer-like), cuando el síntoma predominante es dolor; b) similar a dismotilidad (dismotility-like), cuando predomina malestar; y c) inespecífi ca, cuando no se puede precisar la sintomatología con exactitud(6-9).
Los miembros del Rome Working Group reconocen que la clasificación que proponen está basada mayormente en lo que relatan los pacientes, no habiéndose podido encontrar para ella, hasta el momento, algún claro sustento fisiológico o de respuesta a tratamiento(6-9).
Como lo hemos mencionado, el criterio para subdividir a la dispepsia funcional en similar a la ulcerosa y similar a dismotilidad es la presencia de dolor en la primera y de sólo malestar en la segunda(6-9). Pero, el síntoma dolor no es siempre igual, ya que, como lo vamos a precisar luego, a veces se presenta con estómago vacío y se alivia con la ingestión de alimentos, y otras veces es mas bien precipitado por la ingestión de alimentos. Parecería que al subclasificar a la dispepsia funcional en base a la sintomatología presente, como se ha hecho, no se han tomado en cuanta las diferentes características que el dolor puede tener.
Si la base clínica de la clasificación actual de la dispepsia en tipos es, pues, tan deleznable, no me llama la atención que los intentos para encontrar entre ellos diferencias fisiológicas o de respuesta a tratamiento no han dado hasta el momento resultados convincentes(6-9). Y esto, a pesar de haberse empleado técnicas fisiológicas sofisticadas, tales como medición de la evacuación gástrica de alimentos sólidos digeribles marcados, electrogastrografía, ultrasonografía de la digestión gástrica, etc.(6-9), y de haberse probado medicamentos que teóricamente deberían ser eficientes(6-9).
Como dije antes, el dolor en el síndrome dispéptico puede presentarse con estómago vacío y aliviarse con la ingestión de alimentos, o, por el contrario, ser precipitado por la ingestión de alimentos(3-5). El dolor que se presenta con estómago vacío, que nosotros denominamos dolor de hambre, ha sido llamado corrientemente dolor de tipo ulceroso( 4,5). Sin embargo, preferimos emplear para él la denominación antigua de dolor de hambre (hunger pain) creada por Moynihan(16,17), porque al realizar endoscopía en pacientes que lo presentan hemos demostrado existencia de úlcera en sólo el 12% de ellos(18). Moynihan y Hurst(16,17), ya en 1909, cuando no existían aún estudios radiológicos precisos del tracto digestivo y menos endoscopía, habían notado que al operar pacientes con ese tipo de dolor no siempre se encontraba lesión ulcerosa.
El dolor epigástrico postprandial, por el contrario, es precipitado por la intestión de alimento, y por lo tanto aparece menos de una hora después de las comidas(1-5,18). En ocasiones, los pacientes no pueden precisar bien las características del dolor, ya sea porque éstas se presentan realmente en forma indefinida, o porque el paciente no les ha prestado suficiente atención. En tales casos, hablamos de dolor indefinido(1-5).
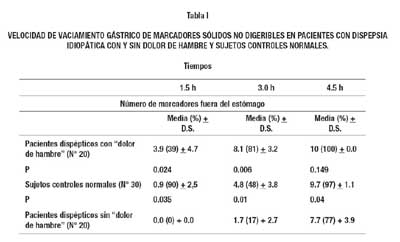
Recientemente, estudiamos la velocidad de evacuación gástrica en tres grupos de voluntarios: 30 personas controles sanas, 20 pacientes dispépticos con dolor de hambre, y 20 pacientes dispépticos sin dolor de hambre y con o sin dolor epigástrico postprandial; los pacientes dispépticos con y sin dolor de hambre compartían en proporción variable otros síntomas dispépticos, y en todos ellos se habían descartado lesiones anatómicas en el esófago, estómago y duodeno mediante endoscopía (dispepsia idiopática)(4,5).
Todas las 30 personas sanas y los 40 pacientes dispépticos ingirieron una cápsula de gelatina conteniendo 10 filamentos de plástico impregnado de bario e, inmediatamente después, un desayuno estándar(4). A continuación se tomaron placas radiográficas del abdomen a las 1 y ½, 3, y 4 y ½ horas, para precisar la progresión de los filamentos. En todos estos tiempos, pero con más claridad a las 3 horas, se observaron diferencias entre las velocidades de evacuación gástrica en los tres grupos. Como puede verse en la tabla I, la velocidad de evacuación gástrica de los marcadores fue significativamente mayor en los pacientes con dolor de hambre, y significativamente menor en los pacientes sin dolor de hambre, que en las personas controles sanas(4).
Pensamos que los buenos resultados obtenidos se deben probablemente a dos factores: primero al criterio de presencia o ausencia de dolor de hambre, y no sólo de dolor en general, para clasificar a los pacientes; y segundo, al uso de marcadores sólidos no digeribles para medir la velocidad de evacuación gástrica(1,2,4). Efectivamente, mientras que la evacuación gástrica de alimentos sólidos digeribles depende de la contractilidad antral del estómago(19,20), la evacuación de sólidos no digeribles se debe mas bien a la actividad del complejo motor migratorio (CMM)(19,20).
Nuestras observaciones nos hacen recordar a las antiguas constituciones hiperesténica e hiposténica de Hurst (17), y a los tipos de dispepsia con los mismos calificativos diagnosticados por clínicos y cirujanos del pasado(21). Nos llevan también a objetar el nombre de dispepsia similar a dismotilidad aplicado sólo a un tipo de dispepsia, porque los dos tipos de dispepsia objetivados se deberían en el fondo a dismotilidad: en la dispepsia con dolor de hambre o hiperesténica la dismotilidad consistiría en aceleración de la evacuación gástrica, y en la dispepsia sin dolor de hambre o hiposténica, en lo contrario, o sea, en retardo de la evacuación gástrica.
Y ahora llegamos a un punto crucial: Dispepsia, etimológicamente, significa: Dis, alterada, difícil, dolorosa; y pepsis, digestión. Esto cae bien para dispepsia hiposténica, sin dolor de hambre; pero no para dispepsia hiperesténica, con dolor de hambre, porque en ella el dolor epigastrio se alivia con la ingestión de alimento. Por esta razón, en vez de dispepsia yo propondría el nombre de síndrome de aparato digestivo alto relacionado con alimentos (SADARA).
SÍNTOMAS CARDINALES DE LA DISPEPSIA.
Por todo lo expuesto hasta aquí, los síntomas cardinales de la dispepsia son: 1) Sensación de llenura fácil, o con menor cantidad de alimento que la acostumbrada; 2) Sensación de llenura, de digestión lenta o de distensión epigástrica postprandial; 3) Vinagreras o pirosis, o sensación de ardor o quemazón retroesternal, que puede presentarse durante el día o la noche (Es importante precisar, por sus consecuencias, especialmente sobre la laringe, la tráquea o el aparato respiratorio en su totalidad, si su intensidad o frecuencia son mayores durante la noche); 4) Regurgitaciones, o reflujo de contenido gástrico o duodenal que llega hasta la garganta, siendo, por lo tanto, importante precisar si lo que refluye es ácido gástrico, bilis (amarga) o alimentos ingeridos y, también, como en el caso de vinagreras o pirosis, si ocurre con más intensidad o frecuencia durante el día o la noche; 5) Náusea o sensación de vómito inminente, seguida de sólo arcadas o esfuerzos infructuosos para vomitar, o de: 6) Vómitos, o expulsión de contenido ácido gástrico, alimentos ingeridos o bilis; 7) Eructación excesiva, o expulsión oral de gas después de ingerir alimento o sin haber ingerido alimento; 8) Meteorismo, o sensación de distensión de la parta alta del abdomen causada por gas y que se alivia con la eructación; 9) Dolor de hambre, de intensidad variable (leve, medianamente intenso, o muy intenso), de duración variable (pasajero o de corta duración, sostenido o de duración prolongada, o intermitente), localizado en el epigastrio o zonas vecinas del hemiabdomen superior (raramente en otras zonas del abdomen), que aparece con estómago vacío (en ayunas, en el espacio de tiempo intermedio entre comidas o, por lo menos, una hora o más después de la ingestión de alimentos), que se alivia con la ingestión de alimentos o antiácidos, que puede despertar al paciente durante la madrugada, que puede ser precipitado por emociones, y que se presenta diariamente durante períodos de duración variable y que alternan con períodos sin dolor de duración también variable; y 10) Dolor postprandial, de intensidad variable (leve, medianamente intenso, o muy intenso), de duración variable (pasajero o de corta duración, sostenido o de duración prolongada, o intermitente), localizado en el epitastrio o zonas vecinas del hemiabdomen superior (raramente en otras zonas del abdomen), y que es precipitado por la ingestión de alimentos (apareciendo menos que una hora después de la ingestión)(1-5).
CONCLUSIÓN.
Las reflexiones y hallazgos descritos en el presente trabajo nos están ayudando mucho para diagnosticar y tratar mejor a nuestros pacientes con dispepsia.
BIBLIOGRAFÍA.
1. LEÓN-BARÚA, R, BERENDSON-SEMINARIO, R, Y BIBER-POILLEVARD, M. Reevaluación clínica, experimental y filosófica de la dispepsia. Diagnóstico, 2000; 39 (5): 266-269.
2. LEÓN-BARÚA, R, BERENDSON-SEMINARIO, R, Y BIBER-POILLEVARD, M. Enjuiciamiento de la definición y clasificación actuales de la dispepsia. Criticism to the current definition and classification of dyspepsia. AIGE, 2001; Año IV (Núm 2): 22-25.
3. BISBAL-MURRUGARRA, O, LEÓN-BARÚA, R, BERENDSON-SEMINARIO, R, BIBER-POILLEVARD, M. A new questionnaire for the diagnosis of dyspepsia. Acta Gastroenterol Lat Amer, 2002; 32: 25-28.
4. YOMONA-HERNÁNDEZ, JL, VICENTE-RÍOS, P, LEÓN-BARÚA, R, BERENDSON-SEMINARIO, R, RODRÍGUEZ-ULLOA, C, BUSSALLEU, A, BIBERPOILLEVARD, M, AND GILMAN, RH. Gastric emptying rates in idiopathic dyspepsia with and without hunger-pain. Acta Gastroenterol Lat Amer, 2003; 33: 129-132.
5. LEÓN-BARÚA, R. Enjuiciamiento crítico de los transtornos digestivos funcionales, avances en su estudio y propuestas para ulteriores desarrollos. Diagnóstico, 2003; 42 (5 y 6): 239-243.
6. TACK, J, TALLEY, NJ, CAMILLERI, M, HOLTMANN, G, HU, P, MALAGELADA, J-R. STANGHELLINI, V. Functional gastroduodenal disorders. Gastroenterology, 2006; 130: 1466-1479.
7. TALLEY, NJ, AND THE WORKING TEAM FOR FUNCTIONAL GASTRODUODENAL DISORDERS. Functional gastroduodenal disorders. In: Drossman, DA (Ed): The functional gastrointestinal disorders. Diagnosis, pathophysiology, and treatment. Boston: Little, Brown and Company, 1994: 71-113.
8. KOCH, KL. Pathophysiology of dyspepsia –Part II. Motility. Clin Perspect Gastroenterol, 1997; 37: 4-6.
9. First Janssen-Cilag Congress on Innovation Towards Better GI Care. Madrid. March, 1999. Motility, 1999; 47 (Suppl).
10. TALLEY, NJ, STANGHELLINI,V, HEADING, RC, KOCH, KL, MALAGELADA JR, TYTGAT, GN. Functional gastrointestinal disorders. Gut, 1999; 45 (Suppl 2): 37-42.
11. RAMOS-TABACCHI, G, LEÓN-BARÚA, R, BERENDSON-SEMINARIO R, BIBER-POILLEVARD, M. Síntomas de refl ujo gastroesofágico: Su asociación con dispepsia. Rev Gastroenterol Per, 2006; 26 (2): 125-127.
12. JANSSENS, J, GALMICHE, J-P. Pathophysiology of gastro-oesophageal reflux. In: Vantrappen, G, and Mainguet, P (Ed): Pepticoesophagitis, diagnosis and treatment. Amsterdam: Excerpta Medica, 1990: 9-18.
13. LEÓN-BARÚA, R. Definición de lo que se acepta por transtorno digestivo orgánico y transtorno digestivo funcional. Arq Gastroenterol (S. Paulo), 1980; 17 (3): 161-166.
14. LEÓN-BARÚA, R. Editorial: The classification of digestive problems into organic and functional should be abandoned. J Clin Gastroenterol, 1991; 13 (1): 8-10.
15. LEÓN-BARÚA, R, BERENDSON-SEMINARIO, R. Grandes síndromes gastrointestinales (1): Generalidades. Rev Gastroenterol Perú; 27: 283- 286.
16. MOYNIHAM, LORD. Cited by Hurst (17).
17. HURST, A. Gastric diathesis. In: Hunt, T (Ed): Selected writings of Sir Arthur Hurst (1879-1944). London: The British Society of Gastroenterology, 1970: 60-64.
18. LEÓN-BARÚA, R, BONILLA, JJ, RODRÍGUEZ, C, GILMAN, RH, BIBER M, WATANABE J. Hunger pain: a poor indicator of peptic ulcer in a developing country. J Clin Gastroenterol , 1989; 11 (6): 621-624.
19. BEGLINGER,C. Measurement of gastric emptying using radio-opaque markers. Motility. Clin Perspect Gastroenterol, 1997; 37: 12-13.
20. SMOUT, AJPM, AKKERMAS, LMA. Fisiología y patología de la motilidad gastrointestinal. Petersfi eld, Hampshire, U.K.: Wrighton Biomedical Publishing LTD, 1992: 87-114.
21. CHIRAY, M, ALBOT, G, BONNET, G. Les complications médicales de la cholécystectomie. Paris: Masson & Cie, Editeurs, 1941: 138-139.
Dirección:
Raúl León-Barúa,
Av. Velasco Astete 970, Chacarilla del Estanque,
San Borja, Lima 41, Perú. Teléfono: 51-1-3724135.
E-mail: rlbmd@ndt-innovations.com