Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista de Gastroenterología del Perú
Print version ISSN 1022-5129
Rev. gastroenterol. Perú vol.28 no.2 Lima Apr./jun. 2008
REPORTE DE CASOS
Reversión laparoscópica de la Operación de Hartmann y exenteración pélvica posterior por cáncer de recto
Laparascopic Hartmann`s reversal procedure and posterior pelvic exenteration for rectal carcinoma
Paul Pilco Castañeda1
1 Servicio de Oncología Digestiva. Departamento de Oncología. Hospital Santa Rosa
RESUMEN
La Reversión de una operación de Hartmann es un procedimiento quirúrgico mayor y presenta alta tasa de morbilidad, este problema ha disminuído desde que varios centros han empezado a hacer la reversión por vía laparoscópica evidenciando menor, tasa de eventraciones, infecciones de herida operatoria, y estancia hospitalaria entre otros.
Presentamos el caso de un paciente con Cáncer del Recto localmente avanzado que posterior a la resección radical (exenteración pélvica posterior) y al tratamiento con radio y quimioterapia, se realizó la reversión de la operación de Hartmann por vía laparoscópica sin ninguna complicación.
PALABRAS CLAVE: Operación de Hartmann, exenteración pélvica posterior, quimioradiación, reversión laparoscópica.
ABSTRACT
Hartmanns Reversal procedure is a major surgical procedure and high morbidity rates has been reported. Many institutions has begun to apply the this procedure by laparoscopy achieving low morbidity rates, due to less eventrations, wound infections and less days of hospitalization, among others.
We present a case of locally advance rectal cancer that was formerly submitted to a posterior radical pelvic exenteration that received postoperative chemoradiation, followed by a laparoscopic Hartmman reversal without any complications.
KEY WORDS: Hartmann procedure, posterior pelvic exenteration, laparoscopic reversion
INTRODUCCIÓN
La operación de Hartmann fue inicialmente desarrollada en 1923 por Henri Hartmann como tratamiento para el cáncer de rectosigmoides, con el objetivo de disminuir la morbilidad de dehiscencia de la anastomosis colorrectal(1). Al pasar de los años la indicación para este procedimiento se ha expandido.
La operación de Hartmann es un procedimiento que se realiza con relativa frecuencia tanto en la patología neoplásica colorrectal, como en la infl amatoria, por ejemplo en la enfermedad diverticular complicada(2).
La reversión de la operación de Hartmann es compleja, es considerada una cirugía mayor; tiene una tasa de mortalidad de 0 a 3% y alta tasa de morbilidad de 15 a 34%.(3,4).
Alrededor de un tercio de los pacientes que son sometidos a una reversión de la operación de Hartmann tiene una posibilidad de falla, es decir, no poder realizar el procedimiento, por lo que continúa siendo una operación compleja (5,6).
La reversión de la Operación de Hartmann por laparotomía presenta entre las complicaciones más frecuentes altas tasas de eventraciones, infecciones de herida operatoria, mayor permanencia hospitalaria, fístula entre otras(7).
La realización por vía laparoscópica es una forma de resolver poco frecuente y ha demostrado una baja tasa de morbimortalidad(8,9,10,11,12,13,14,15,16), así como se evidencia en el caso que presentamos.
CASO CLÍNICO
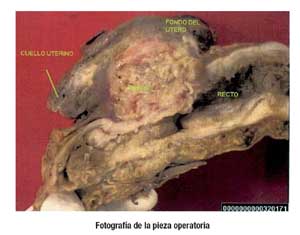
Paciente mujer de 53 años, con diagnóstico de cáncer de recto, operada de emergencia en mayo del 2006; presenta tumoración en recto medio que infiltra el útero, pus en cavidad abdominal, por lo que se le realiza Exenteración Pélvica Posterior (EPP) (resección de rectosigmoides conjuntamente histerectomía más oofeorectomía bilateral) y colostoma terminal, quedando muñón rectal de 5cm.
El resultado de Patología, determina la presencia de Adenocarcinoma Moderadamente Diferenciado, con infiltración del útero y ganglios comprometidos tres de catorce estudiados (3/14) catalogado por la clasificación de la UICC año 2003 como pT4,N1,M0 - EC IIIB; Posteriormente recibe Quimioterapia más Radioterapia (5FU + 5000 Cgy) .
A los 9 meses posteriores a la operación, se realizan los estudios de control de la enfermedad. La TAC Abdominal, no evidenció metástasis hepáticas ni signos de carcinomatosis, así como tampoco recurrencia locorregional. CEA: 8.8 U/ml. Radiografía de Tórax: negativa para metástasis.
En Enero del 2007 se encuentra sin evidencia de enfermedad y con la voluntad de la paciente de la restitución del tránsito intestinal; se plantean las opciones de tratamiento ventajas y desventajas de los mismos y se decide por la realización del procedimiento por vía laparoscópica.
TÉCNICA QUIRÚRGICA
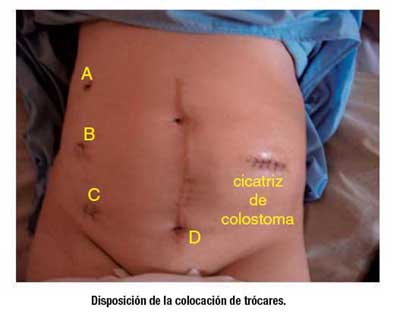
Paciente en posición de Lloyd Davis, el cirujano se ubica a la derecha del paciente e igual forma el primer ayudante y el segundo ayudante entre las piernas. La colocación de trócares se hacen a nivel de la línea media clavicular derecha, en hipocondrio derecho se coloca el primer trócar (A) a cielo abierto y luego paralelamente en flanco derecho el segundo trócar (B), un tercero en fosa iliaca derecha (C) y el cuarto a nivel suprapúbico (D).
El tiempo operatorio fue de 180 minutos, se encontró múltiples bridas y adherencias de asas intestinales delgadas al muñón rectal y vaginal, las cuales fueron liberadas con disección roma e hidrodisección, se colocó un guiador a nivel vaginal y rectal para disecar e independizar las estructuras, se comprueba primero la factibilidad de la reconstrucción y se procede a la preparación del colostoma; luego se coloca el Ambil, y se introduce a la cavidad abdominal, se realizan maniobras para descender el colon izquierdo hasta la cavidad pélvica, liberando el ángulo esplénico del colon; posteriormente se introduce el Stappler por vía transanal, realizando la anastomosis bajo visión directa, se comprueba la impermeabilidad con introducción de aire por vía transanal y líquido en cavidad abdominal; también se evaluaron las donnuts las cuales se encontraron completas; se realizó hemostasia y se deja un dren siliconado por el trócar suprapúbico.
La ingesta de líquidos fue a las 24 horas, aumentando progresivamente la dieta. Analgésico endovenosos las primeras 48 horas, retiro del dren al 4to día postoperatorio, dado de alta a los 5 días.
La paciente en la actualidad realiza deposiciones 1 vez al día, no presenta molestias, y se encuentra libre de enfermedad en el seguimiento a un año y a los 5 meses de la reversión laparoscópica.
DISCUSIÓN
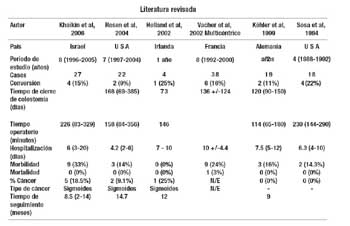
La reversión de la operación de Hartmann por vía convencional tiene altas tasas de infección de herida operatoria, eventraciones, falla en la anastomosis, y procedimientos frustros(7), recientemente la técnica de la reversión de la Operación de Hartmann se ha realizado en varios centros por vía laparoscópica evidenciando una mejoría en la evolución clínica, Regadas et al(17) en el año 96 presenta una serie de 20 casos y en 42% de los casos tiene complicaciones postoperatorias, publicaciones posteriores han mejorado estos resultados teniendo una morbilidad de alrededor de 15%, evidenciando menos infecciones de herida operatoria y menos posibilidad de eventraciones, menor estancia hospitalaria entre otros(8,9,10,11,12,13,14,15,16)
El éxito de la reconstrucción por vía laparoscópica es dependiente de la experiencia del operador y de los casos que se han seleccionado para realizar el procedimiento(7,8,10).
Los casos que han cursado con abscesos post operatorios o una evolución inadecuada con permanencia hospitalaria larga por cuadros infecciosos intraabdominales van a tener la mayor probabilidad de falla y ser susceptibles de conversión o de no poder realizar la restitución(12).
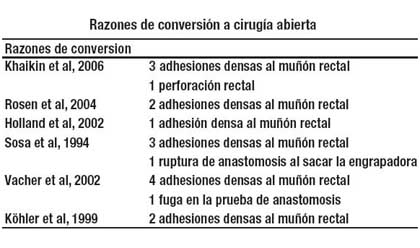
Las series estudiadas presentan una tasa de conversión del 15%(12) y las causas se exponen en el cuadro siguiente.
Otro punto que cabe destacar es que en la mayoría de casos que se les ha practicado la operación de Hartmann es por patología inflamatoria ó traumática; alrededor del 85% son por enfermedad diverticular complicada en el colon sigmoides( 2,7,8,10,12,13), en la serie revisada encontramos 128 casos resueltos por vía laparoscópica de los cuales solo 8 casos son por enfermedad neoplásica a nivel del colon sigmoides, teniendo así mejor muñón rectal para la anastomosis; estos pacientes tampoco han recibido tratamiento con quimioradioterapia postoperatoria. En la literatura revisada no se presenta ningún caso por cáncer de recto localmente avanzado resuelto por EPP y quimiorradiación adyuvante.
Esta paciente presenta una patología neoplásica que cursa con una infiltración y perforación de toda la pared rectal comprometiendo genitales internos, por eso se realizó la exenteración pélvica posterior, para obtener márgenes libres y disminuir la tasa de recurrencia locorregional, tal como está recomendada la resección multiórgano para las neoplasias colorrectales(18,19); como se evidencia pus en cavidad abdominal, no se realizó la anastomosis primaria por el cuadro infeccioso de fondo, porque este tiene una relación directa con la falla de anastomosis y cursar con complicaciones postoperatorias infecciosas, más aún si requiere de una anastomosis baja(1,20,21).
El tiempo que debe realizarse el cierre de colostomía está en relación al problema inicial, la mayoría de casos son realizados por problemas infecciosos, como pus en cavidad o en peritonitis fecal, por lo que debería realizarse tardíamente después del 4 mes ó 6to mes(2,3,12). En este caso no sólo es importante evaluar la condición infecciosa que tuvo la paciente si no la enfermedad de fondo y mayor razón si requiere de tratamiento quirúrgico radical como lo es EPP además de tratamiento adyuvante para reducir porcentaje de recurrencia locorregional(22).
Es importante tomar la decisión en un inicio, para priorizar la importancia de los pasos, saliendo satisfactoriamente del primer problema, es decir la resección de la tumoración para luego plantear la reconstrucción cuando no haya evidencia de enfermedad.
Es factible realizar procedimientos por vía laparoscópica a pesar de haber tenido un tratamiento con quimiorradiación, como se puede demostrar en este caso, por lo que no lo convertiría en una contraindicación.
CONCLUSIÓN
Es factible la reversión de la operación de Hartmann por vía laparoscópica en pacientes con cáncer de recto localmente avanzado operados radicalmente con exenteración pélvica posterior e incluso que hayan recibido tratamiento con quimiorradiación.
REFERENCIAS
1. HARTMANN H. NOUVEAU prodede dablation des cancers de la partie terminale du colon pelvien. Trentieme Congres de Chirurgie. Strasborg 1923:411-3.
2. KECK JO, COLLOPY BT, RYAN PJ, FINK R, MACKAY JR, WOODS RJ. Reversal of Hartmanns procedure: effect of timing and technique on ease and safety. Dis Colon Rectum. 1994 Mar;37(3): 243-248.
3. ROE AM, PRABHU S, ALI A, BROWN C, BRODDRIBB AJ. Reversal of Hartmanns procedure:timing and operative technique. Br J Surg 1991;78:1167-70.
4. FOSTER ME, LEAPER DJ, WILLIAMSON RC. Changing patterns in colostomy: the Bristol experience 1975- 1982. Br J Surg 1985;72:142-5.
5. PEARCE NW, SCOTT SD, KARRAN SJ, Timing and method of reversal of Hartmanns Procedure. Br J Surg 1992;79:839-41.
6. WIGMORE SJ, DUTHIE GS, YOUNG IE, et al. Restoration of intestinal continuity following Hartmanns procedure: the Lothian experience 1987- 1992. Br J Surg 1995;82:27-30.
7. SOSA JL, SLEEMAN D, PUENTE I, MCKENNEY MG, HARTMANN R. Laparoscopic-assisted colostomy clousure after Hartmanns procedure. Dis Colon Rectum. 1994; 37(2):149-52.
8. KHAIKIN M, ZMORA O, ROSIN D, BAR-ZAKAI B, GOLDES Y, SHABTAI M, AYALON A, MUNZ Y. Laparoscopically assisted reversal of hartmanns procedure. Surg Endosc. 2006 Oct 5.
9. ROSEN MJ, COBB WS, KERCHER KW, HENIFORD BT. Laparoscopic versus open colostomy reversal: a comparative analysis. J Gastrointest Surg. 2006 Jun; 10(6): 895-900.
10. ROSEN MJ, COBB WS, KERCHER KW, HENIFORD BT. Laparoscopic restoration of intestinal continuity after Hartmanns procedure. Am J Surg 2005 Jun; 189(6): 670-4.
11. HOLLAND J, WINTER D, RICHARDSON D. Laparoscopically Assisted Reversal of Hartmanns Procedure Revisited. Surg Laparoscop, Eendoscopy- Percutan Technic. 2002 August; 12(4):291-294.
12. VACHER C, ZAGHLOUL R, LAPORTE S, CALLAFE R, SKAWINSKI P, LEYNAU G, DOMERGUE J. Laparoscopic re-establishment of digestive continuity following Hartmann´s procedure. Retrospective study of the French Society of Endoscopic Surgery. Ann Chir 2002 Mar, 127(3):189-92.
13. KOHLER L, LEMPA M, TROIDL H. Laparoscopically guided reversal of Hartmanns procedure. Chirurg. 1999 Oct. 70(10):1139-43.
14. DELGADO GOMIS F, GARCÍA LOZANO A, DOMINGO DEL POZO C, GRAU CARDONA E, MARTIN DELGADO J. Laparoscopic reconstruction of intestinal continuity following Hartmanns procedure. Rev Esp Enferm Dig 1998 Jul;90(7):499-502.
15. CARCOFORO P, NAVARRA G, DI MARCO L, OCCHIONORELLI S, ROCCA T, POLLINZI V. Reversal of Hartmanns procedure. Our experience. Ann Ital Chir. 1997 Jul-Aug; 68(4):523-7; discussion 527-8.
16. NAVARRA G, OCCHIONORELLI S, MARCELLO D, BRESADOLA V, SANTINI M, RUBBINI M. Gasless video-assisted reversal of Hartmanns procedure. Surg Endosc. 1995 Jun;9(6):687-9.
17. REGADAS FS, SIEBRA JA, RODRIGUES LV, NICOMEDO AM, REIS NETO JA. Laparoscopically assisted colorectal anastomose post- Hartamanns procedure. Surg Laparosc Endosc. 1996 Feb(1):1-4.
18. NELSON H, PETRELLI N, CARLIN A, et al. Guidelines 2000 for colon and rectal cancer surgery. J Natl Cancer Inst 2001;93(8):583-96.
19. RUO L, PATY PB, MINSKY BD, et al. Results after rectal cancer resection whit in-continuity partial vaginectomy and total mesorectal excision. Ann Surg Oncol 2003;10(6):664-8.
20. HINCHEY EJ, SCHAAL PGH, RICHARDS GK (1978) Treatment of perforated diverticular disease of the colon. Adv Surg 12:85
21. KÖHLER L, SAUERLAND S, NEUGEBAUER E (for the Scientifi c Committee of the European Association for Endoscopic Surgery) (1999) Diagnosis and treatment of diverticular disease. Results of a Consensus Development Conference, Surg Endosc 13: 430.
22. NATIONAL INSTITUTES OF HEALTH CONSENSUS CONFERENCE. Adyuvant therapy for patients with colon and rectal cancer. JAMA 1990;264:1444-50.