Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Gastroenterología del Perú
versión impresa ISSN 1022-5129
Rev. gastroenterol. Perú v.28 n.3 Lima jul./set. 2008
ARTÍCULOS ORIGINALES
Seroprevalencia de la Infección y Factores de riesgo para Hepatitis B y C en personal militar sano
Seroprevalence of the infection and risk factors of hepatitis B and C in helathy military personnel
Alfonso Chacaltana1 ; Julio Espinoza2
1 Médico Gastroenterólogo, Hospital General de Huacho.
2 Médico Gastroenterólogo, Hospital Central FAP.
RESUMEN
Objetivo: Determinar la prevalencia de las infecciones por los virus de la hepatitis B (VHB) y C (VHC), así como los factores de riesgo asociados a su adquisición en personal militar clínicamente sano.
Método: Estudio transversal, analítico y correlacional. La población estuvo conformada por militares de la Fuerza Aérea del Perú en actividad, clínicamente sanos que acudieron voluntariamente a un programa de despistaje de Octubre a Diciembre del 2007. Se evaluaron los marcadores Ag-HBs y anti-HBc del VHB y anti-VHC del VHC.
Resultados: De los 3343 militares estudiados, el 93.2% (3116) fueron del sexo masculino y el 6.8% (227) del sexo femenino, con una edad promedio de 38.9 ± 8.6 años (rango, 18 a 60 años), siendo en su mayoría suboficiales (79.5%). Se encontró una prevalencia de Ag-HBs de 0.33% y de anti-HBc de 0.58%, mientras que la prevalencia de anti-VHC fue de 0.21%. El factor de riesgo asociado a la infección crónica por VHB (Ag-HBs) fue la conducta sexual de riesgo (OR: 8.3; IC 95%:1.6-42.4 y p=0.01). En cambio, para la infección pasada por VHB (anti-HBc) los factores de riesgo asociados fueron la conducta sexual de riesgo (OR: 6.3; IC 95%:1.7-23.4 y p=0.006), y el uso de tatuajes (OR: 5.5; IC 95%:1.2-25.8 y p=0.031). No se encontró ninguna asociación entre los factores de riesgo estudiados y la seropositividad por VHC.
Conclusiones: Encontramos una baja prevalencia de los marcadores serológicos de infección por hepatitis virales B y C en el personal militar en actividad. Los factores de riesgo asociados a la infección por VHB fueron la conducta sexual de riesgo y el uso de tatuajes. No se encontró ningún factor de riesgo asociado a la infección por VHC en esta población.
Palabras clave: hepatitis B, hepatitis C, militares sanos, factores de riesgo.
ABSTRACT
Objective: Determine the prevalence of infections by the hepatitis B (HBV) and C (HCV) viruses and the risk factors associated with their acquisition in clinically healthy military personnel.
Method: Correlational and analytic transversal study. The population was made up of active, clinically healthy military personnel from the Peruvian Air Force that volunteered for a screening program between October and December 2007. The HBsAg and anti-HBc markers of HBV and the anti-HCV marker of HVC were evaluated.
Results: Of the 3,343 military personnel studied, 93.2% (3,116) were male and 6.8% (227) were female, with an average age of 38.9 ± 8.6 years (range: 18 to 60 years old), mostly non-commissioned officers (79.5%). An HBsAg prevalence of 0.33% was found, with an anti-HBc prevalence of 0.58%, while the prevalence of anti-HCV was 0.21%. The risk factor associated with active infection by HBV (HBsAG) was risky sexual behavior (OR: 8.3; IC 95%:1.6-42.4 and p=0.01). On the hand, for the past infection by HBV (anti-HBc), the associated risk factors were risky sexual behavior (OR: 6.3; IC 95%:1.7-23.4 and p=0.006) and tattoos (OR: 5.5; IC 95%:1.2-25.8 and p=0.031). No association was found between the risk factors studied and seropositivity by HCV.
Conclusions: We found a low prevalence of the serological markers of infection by hepatitis B and C viruses in active military personnel. The risk factors associated with infection by HBV were risky sexual conduct and the use of tattoos. There was no risk factor found to be associated with infection by HCV in this population.
Key words: Hepatitis B, hepatitis C, healthy military personnel, risk factors.
INTRODUCCIÓN
Las infecciones por el virus de la hepatitis B (VHB) y hepatitis C (VHC) continúan siendo importantes problemas de salud pública a nivel mundial, debido al impacto en la morbilidad, mortalidad y gasto de los recursos de salud que ocasionan. Se estima que aproximadamente 2000 millones de personas a nivel mundial, tienen evidencia de infección pasada o presente del VHB 1, mientras que datos de la OMS sugieren que son 350 millones las personas infectadas crónicamente por éste virus a nivel mundial 2-3, calculándose en un millón las personas que mueren al año por enfermedades crónicas asociadas como son la cirrosis y el carcinoma hepatocelular 1. Mientras que, en relación al VHC el problema no es menor, ya que las personas infectadas llegarían a 170 millones en todo el mundo 2,4,5, constituyendo una pandemia cinco veces más grande que la infección por el virus de inmunodeficiencia humana tipo 1 (VIH-1) 6, estimándose una prevalencia de hasta 2% en países como los Estados Unidos 7,8,9, en donde además éste virus es considerado como la principal causa de muerte asociada a enfermedad hepática 10,11,12 y la principal indicación de transplante hepático.
En nuestro medio, estas infecciones no dejan de ser serios problemas de salud. Por un lado, el Perú es considerado como un país de endemicidad intermedia para la infección por VHB 13, mientras que la infección por VHC constituye también un importante problema de salud pública en especial en las poblaciones de alto de riesgo como pacientes en hemodiálisis 14-18 pacientes hemofílicos 15, personal de salud 19-24 y trabajadoras sexuales 25,26.
En este contexto, y debido a lo imperativo y necesario para conocer lo que ocurre en nuestra realidad, nos propusimos determinar cual es la prevalencia de las infecciones por los virus de la hepatitis B y C en personal militar clínicamente sano, así como conocer cuáles son los factores de riesgo asociados a su adquisición. Debemos tener en cuenta que en nuestro país no existen estudios realizados en este tipo de población.
MATERIAL Y METODOS
Se realizó un estudio observacional, con diseño de corte transversal, analítico y correlacional. La población estuvo conformada por todo el personal militar en actividad de las unidades de la Fuerza Aérea del Perú con dependencia en la provincia de Lima, clínicamente sanos, que acudieron voluntariamente al Hospital Central de Aeronáutica durante el Programa de Despistaje de Hepatitis B y C convocado por el Servicio de Gastroenterología y la Oficina de Epidemiología del Hospital, durante los meses de Octubre a Diciembre del 2007. Fueron excluidos todo el personal militar con infección por virus de hepatitis B y C previamente conocida y/o en tratamiento. A los voluntarios con antecedente de inmunización anterior para hepatitis B se les excluyó para el despistaje serológico para VHB.
Se confeccionó una ficha epidemiológica que constaba de los datos personales como edad, sexo, lugar de procedencia y grado militar, además de las variables de estudio: transfusión sanguínea, intervenciones quirúrgicas, procedimientos invasivos, consumo de drogas endovenosas, conducta sexual de riesgo y uso de tatuajes.
A todas las personas participantes en esta campaña de despistaje se les explicó detalladamente los objetivos de la investigación, para el cual se solicitó su consentimiento voluntario. Cada participante respondió en forma anónima un cuestionario de preguntas presentes en la ficha de evaluación confeccionada previamente. Asimismo a todos los participantes se les extrajo asépticamente 4cc de sangre venosa sin anticoagulante, para luego separar el suero mediante centrifugación en el Servicio de Laboratorio del Hospital Central de Aeronáutica, en donde se realizó el procesamiento serológico respectivo.
Para la detección serológica de hepatitis B, se buscó la presencia del antígeno de superficie (Ag-HBs) y la presencia del anticuerpo total contra el antígeno core (anti-HBc) en el suero recolectado.
Para la detección serológica de hepatitis C, se buscó la presencia de anticuerpos totales para virus de hepatitis C (anti-VHC) en el suero recolectado.
Ambas búsquedas serológicas se realizaron mediante la técnica de Microenzimainmunoensayo (MEIA), en el equipo automatizado AXSYM, con reactivos de Abbott específicos. A todos los resultados positivos se les extrajo una nueva muestra de sangre venosa para una segunda prueba confirmatoria mediante la técnica de Electroquimioluminescencia en el equipo automatizado ADVIA Centaur, con reactivos de Bayer específicos.
La definición de las principales variables estudiadas fue como sigue:
-
Transfusión sanguínea.- antecedente de haber recibido al menos 1 transfusión de algún hemoderivado: paquete globular, plasma, crioprecipitado o plaquetas.
-
Intervenciones quirúrgicas.- antecedente de haber sido sometido a una intervención quirúrgica menor o mayor.
-
Procedimientos invasivos.- antecedente de haber sido sometido al menos a una o más extracciones o curaciones dentales, procedimiento endoscópico (digestivo, urológico), cateterismo arterial o venoso.
-
Consumo de drogas.- antecedente de consumo de drogas por vía endovenosa.
-
Conducta sexual de riesgo.- antecedente de tener 2 o más parejas sexuales en los últimos seis meses, antecedente de haber tenido alguna vez relaciones sexuales con prostitutas sin protección, o haber tenido pareja infectada con VHB o VHC.
-
Uso de tatuajes.- antecedente de realizarse al menos uno o mas tatuajes, acupunturas o piercing en el cuerpo.
Tratándose de un estudio observacional de corte transversal, se determinó el reporte de la frecuencia de cada variable; las cuales fueron procesados y analizados para luego proceder a la interpretación de los resultados. Se empleó estadística descriptiva con determinación de frecuencias absolutas y relativas, medidas de tendencia central (promedio) y medidas de dispersión (rango, desviación estándar) para variables numéricas; las variables categóricas se muestran como proporciones. Se aplicó la prueba de Chi cuadrado para el análisis de la asociación en tablas de contingencia y el OR para cuantificar la importancia de la asociación entre los posibles factores de riesgo y la infección mediante análisis bivariado. Por último, se efectuó análisis multivariado con Regresión Logística para evaluar cuál de los factores epidemiológicos se relaciona en forma independiente con la variable resultado.
Para el procesamiento de datos se empleó una computadora Portátil Procesador Centrino. El análisis estadístico la realizamos con el paquete SPSS v. 15.0 y para la elaboración de gráficos y texto empleamos los programas Excel y Word 2003.
RESULTADOS
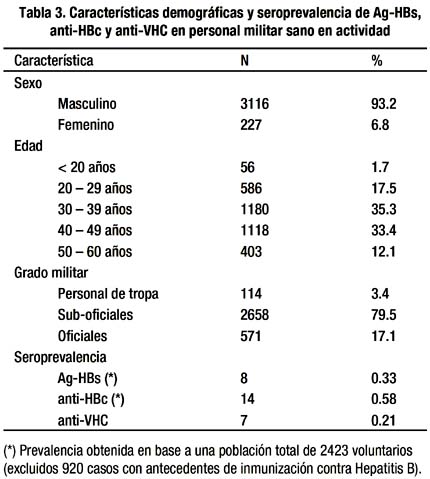
Un total de 3343 militares en actividad constituyeron la población de estudio, con una edad promedio de 38.9 años ± 8.6 (±DS) con un rango de 18 y 60 años, siendo el grupo etáreo más frecuente el de 30 a 39 años (35.3%), seguido por el grupo de 40 a 49 años (33.4%). Esta población estudiada fue predominantemente masculina, con 3116 varones (93.2%), mientras que el grado militar más frecuente fue el Sub-oficial con 2658 militares (79.5%), seguido del grupo de Oficiales con 571 (17.1%) y personal de tropa con 114 (3.4%).
Respecto al lugar de procedencia, el 99.1% (3325) del total de la población, provenía de la provincia de Lima y el restante 0.9% de otras zonas del país. Los distritos de Lima con mayor procedencia fueron Surco (50%), Jesús María (3.9%), La Molina (3.9%), Comas (3.5%), San Juan de Miraflores (3.2%), San Martín (3.2%), Cercado (3.2%) y Callao (3%).
Se encontró un total de 8 militares (0.33%) con serología positiva para el antígeno de superficie del virus de la Hepatitis B (Ag-HBs), 14 (0.58%) con serología positiva para el anticuerpo total contra el antígeno core de la hepatitis B (anti-HBc) y 7 (0.21%) con serología positiva para el anticuerpo contra el virus de la hepatitis C (anti-VHC). La prevalencia de los marcadores serológicos para hepatitis B fueron realizados en base a una población total de 2423 voluntarios luego de excluir 920 militares (27.5%) con antecedentes de inmunización para Hepatitis B.
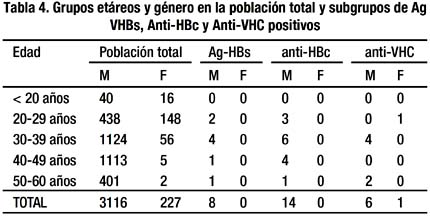
La edad promedio en los seropositivos para Ag-HBs fueron de 34.9 ±4.6 (23-53 años), 37.2 ± 5.2 (22-56 años) para anti-HBc y 37.9 ± 4.8 (20-52 años) para anti-VHC. Al analizar la variable género en todos los casos seropositivos encontramos que la mayoría fueron de sexo masculino, con sólo 01 caso de sexo femenino en el subgrupo anti-VHC (Tabla 4).
En cuanto al estudio de los factores de riesgo, los sujetos Ag-HBs seropositivos refirieron antecedentes de algún procedimiento invasivo (37.5%), intervención quirúrgica (25%) y conducta sexual de riesgo (25%). Ningún paciente reportó antecedentes de transfusión sanguínea, consumo de drogas ni tatuajes (Tabla 5). En el análisis bivariado la única variable considerada como factor de riesgo fue la conducta sexual de riesgo (OR=7.08; IC 95%, 1.42–35.36), hallazgo ratificado en el análisis multivariado (OR=8.3, IC 95% 1.6-42.4).
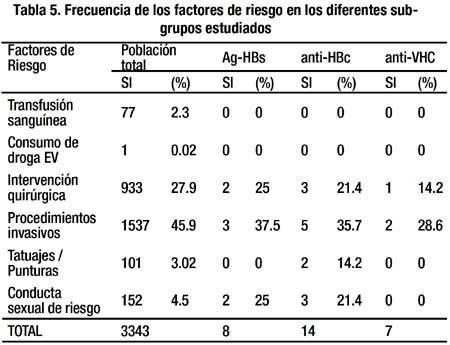
En los sujetos seropositivos para anti-HBc, se encontró que los procedimientos invasivos estuvieron presentes en un 35.7%, seguido de intervención quirúrgica en 21.4%, con- ducta sexual de riesgo (21.4%) y antecedentes de tatuajes y punturas (14.2%). Ningún caso reportó antecedente de transfusión sanguínea ni consumo de drogas. Las variables de estudio que resultaron factores de riesgo tanto en el análisis bivariado (Tabla 6) como el multivariado, fueron la conducta sexual de riesgo (OR=6.3; IC 95%, 1.7-23.4), y el uso de tatuajes/punturas (OR=5.5; IC 95%, 1.2–25.8).
Mientras que en el subgrupo de seropositivos para anti- VHC, sólo refirieron antecedente de procedimientos invasivos en 28.6% y de intervención quirúrgica en 14.2%. Ninguno de las variables estudiadas fueron consideradas como factores de riesgo (OR≤1) ni presentaron asociación significativa para adquirir la infección por el virus de hepatitis C (Tabla 6).
DISCUSIÓN
La prevalencia de los marcadores serológicos de infección por hepatitis B y C encontrados en la población militar estudiada fue baja.
No existen trabajos similares en nuestro medio que hayan estudiado la epidemiología de estas infecciones en la población militar. No obstante, la relación entre la infección por VHB y la población militar se menciona a través de reportes de brotes epidémicos en guarniciones militares fronterizas, en especial en zonas de la Amazonía, como Iquitos entre 1977 y 1981 27, Amazonas en 1985 28 y 1996 29 conocidos como de alta endemicidad para VHB, siendo frecuente la afectación en personal militar en actividad, jóvenes en su mayoría, principalmente personal subalterno o de tropa 29.
Llama la atención en nuestro estudio, la baja prevalencia del Ag-HBs encontrada en ésta población (0.33%), lo cual puede explicarse en relación al lugar de procedencia de la población militar estudiada, en su gran mayoría de Lima, ciudad considerada área de endemicidad baja para la infección por el VHB, con una tasa de portadores del Ag- HBs menor a 2% 30,31. Además, los resultados encontrados son menores al compararlos con la prevalencia hallada en la población general mediante estudios en donantes tanto a nivel nacional 0.9% 32 como en estudios realizados en Lima 0.39%-0.8% 33,34. Esta diferencia se hace más evidente al comparar la prevalencia del anti-HBc hallada en nuestro estudio (0.58%), con lo reportado a nivel nacional en el 2000 y 2001 en donantes: 4.25-4.51% 32, y al encontrado en Lima también en donantes: 3.36% 34.
Sin embargo, al comparar nuestros resultados con estudios semejantes realizados en población militar encontramos prevalencias similares de Ag-HBs: Italia, 0.7%35 Grecia, 0.32% 36; y Estados Unidos, 0.3% 37, lo que indica la baja prevalencia de la hepatitis B en la población militar.
En cuanto a la infección por VHC, la prevalencia encontrada (0.21%) se aproxima a la prevalencia nacional reportada por el Ministerio de Salud (entre 0.27-0.31%) 32,38 realizada en base a estudios en donantes; estando dentro de lo esperado en el Perú (prevalencia en general menor a 1%) 23,39, pero inferior a lo reportado en estudios realizados en Lima (0.39-0.8%) 14,34,40,41 basados también en donantes de sangre.
Reportes sobre prevalencia de VHC entre la población militar a nivel mundial, varían de un estudio a otro, en base al tipo de población militar estudiada (actividad o en retiro) y al área geográfica en donde se realiza el estudio 9,42. Sin embargo se considera que la prevalencia es menor que la hallada en la población general 37,43-45, lo que coincide con nuestros resultados.
Al evaluar los factores de riesgo encontramos que conducta sexual de riesgo se asoció en forma independiente en los militares seropositivos con Ag-HBs (OR=8.3; IC 95%, 1.6-42.4), como en los seropositivos con anti-HBc (OR=6.3; IC 95%, 1.7-23.4), es decir, los militares con conducta sexual de riesgo tienen entre 6.3 a 8.3 veces mas probabilidad de adquirir la infección por VHB que aquellos sin conducta sexual de riesgo. Nuestros hallazgos remarcan a la transmisión sexual como una de las vías más relevantes para la adquisición del VHB, en especial en las poblaciones jóvenes y de adultos jóvenes 30.
En países desarrollados, la vía sexual es la más importante forma de transmisión de VHB 1,46, siendo responsable aproximadamente entre el 30-60% de las infecciones de VHB en los Estados Unidos 47,48, en especial en conductas consideradas como de alto riesgo: mayor número de parejas sexuales, relación homosexual, sexo pagado e historia anterior de enfermedades de transmisión sexual 1,46,49. Estudios realizados en nuestro país en poblaciones de riesgo definen también a la conducta sexual de riesgo como importante factor asociado a la adquisición del VHB, en base al número de parejas sexuales 30, presencia del VHB en trabajadoras sexuales 50,51 y en homosexuales 52.
Otro de los factores de riesgo remarcables en nuestro estudio fue el antecedente de tatuajes y punturas, de tal forma que su presencia incrementa en 5.5 veces mas la probabilidad de presentar la infección por VHB (OR=5.5, IC95%,1.2- 25.8) en comparación con los que no refirieron tatuajes.
Otra de las vías conocidas de transmisión del VHB es la percutánea, por medio de inyecciones, punturas, acupunturas y tatuajes. Los tatuajes son conocidos factores de riesgo no solo para VHB, sino para otras enfermedades transmitidas por transfusión, como el VHC y el VIH 53,54. Algunos estudios lo han asociado con episodios de brotes epidémicos de VHB 1,55 y otros estudios realizados en usuarios de drogas endovenosas demuestran asociación entre tatuajes adquiridos en prisión e infección por VHB 56,57. Sin embargo son escasos los estudios en los que se mencionen como factores de riesgo en población militar, a pesar de ser esta práctica relativamente frecuente en éstos.
En nuestro trabajo, ninguna de las variables estudiadas fueron consideradas como factores de riesgo para la infección del VHC, luego del respectivo análisis estadístico (OR≤ 1). Sólo en el 42.8% se encontró algún antecedente de intervención quirúrgica y de procedimientos invasivos que pudieran explicar la vía de adquisición de ésta infección en la población estudiada. En cambio, en el 57.2% de los sujetos seropositivos para VHC, no se encontró ningún antecedente de transfusión sanguínea, consumo de drogas endovenosas, conducta sexual de riesgo o tatuajes en la población militar estudiada, es decir, no se encontró ningún factor de riesgo conocido y frecuentemente asociado a la infección del VHC tanto en la población general como en militares 4,6,58,59. Esto coincide con otros autores que consideran de que en más del 50% de los casos no se logra identificar una ruta o factor de transmisión 6. En estos casos, se debería buscar otras rutas o vías de transmisión de la infección.
Nuestros resultados refuerzan la necesidad de realizar intervenciones basadas en actividades de promoción y prevención contra la infección por hepatitis B y C en el personal militar en actividad. En el caso del VHB, estas intervenciones deberán estar especialmente orientadas a controlar la infección en los grupos de mayor riesgo identificados: jóvenes y adultos jóvenes con conductas sexuales de riesgo y uso de tatuajes.
CONCLUSIONES
Los resultados de nuestro estudio sugieren una baja prevalencia de los marcadores serológicos de infección por hepatitis virales B y C en el personal militar en actividad aparentemente sano. Los factores de riesgo asociados a la infección por VHB fueron la conducta sexual de riesgo y el uso de tatuajes. No se encontró ningún factor de riesgo asociado a la infección por VHC en esta población.
BIBLIOGRAFÍA
1. ALTER MJ. Epidemiology and prevention of hepatitis B. Seminars in liver diseases 2003; 23(1):39-46.
2. CHU CH, LEE SD. Hepatitis B virus /hepatitis C virus coinfection: Epidemiology, clinical features, viral interactions and treatment. Journal of gastroenterology and Hepatology 2008; 23:512-520.
3. LOK A, MCMAHON B. Chronic Hepatitis B: Update of Recommendations. Hepatology 2004; 39(3): 1-6.
4. BIALEK S, TERRAULT N. The changing epidemiology and natural history of hepatitis C virus infection. Clin Liver Disease 2006; 10: 697-715.
5. MCCAUGHAN GW, OMATA M. Asian Pacific Association for the study of the liver consensus staments on the diagnosis, management and treatment of hepatitis C virus infection. Journal of Gastroenterology and Hepatology 2007;22: 616- 633.
6. PINTO JP, DE LOS RÍOS R. Hepatitis C. Diagnóstico, 2007; 46(1):37-47
7. PYRSOPOULOS N, JEFFERS L. Chronic hepatitis C in African Americans. Clin Liver dis 2005;9: 427-438.
8. EL SERAG H, HAMPEL H, YEH C, RABENECK L. Extrahepatic manifestations of hepatitis C among united states male veterans. Hepatology 2002;36: 1439-1445.
9. DOMINITZ J, BOYKO E, KOEPSELL T, HEAGERTY P, MAYNARD CH et al. Elevated prevalence of hepatitis C infections in users of united status veterans medical centres. Hepatology 2005;41(1): 88-96.
10. STRADER D, WRIGHT T, THOMAS D, SEEFF L. Diagnosis, management and treatment of hepatitis C. Hepatology 2004;39(4): 1147-1169.
11. LIU CH. Hepatitis C virus: Virology and experimental systems. Clin Liver Dis 2006;10: 773-791.
12. SURIAWINATA A, THUNG S. Hepatitis C virus and malignancy. Hepatology research 2007;37: 397- 401.
13. CABEZAS C. Epidemiología de las hepatitis virales B (HVB) y delta (HVD) en el Perú. Rev Med Exp. INS 1997;14(1): 57-62.
14. SÁNCHEZ JL, SJOGREN MH, CALLAHAN JD, WATTS DM, LUCAS C; ABDEL-HAMID M et al. Hepatitis C in Peru: risk factors for infection, potential iatrogenic transmission, and genotype distribution. Am J Trop Med Hyg 2000; 63(5-6): 242-8.
15. MENDEZ CHACÓN P, VIDALÓN A, VILDÓSOLA H. Factors de riesgo de hepatitis C en hemodialisis y su impacto en la lista de espera para transplante renal. Rev Gastroenterol. Perú 2005; 25:12-18.
16. BUSSALLEUA, CIEZA JA, COLICHÓN A, BERRIOS J. Prevalencia de hepatitis viral tipo B en pacientes y personal de tres unidades de hemodiálisis en Lima. Rev. med. Hered 1991;2:160-167.
17. DE LOS RIOS R, MIYAHIRA J, COLICHÓN A, CIEZA J. Prevalencia de anticuerpos anti-hepatitis C en pacientes en hemodiálisis crónica. Rev Med Herediana 1997;8: 67-71.
18. DIAZ C. Estudio seroepidemiológico de la hepatitis C en hemodiálisis. Tesis de Especialidad. Universidad Mayor de San Marcos, 2002.
19. DEVILLE J, LLANOS A, CAMPOS M, PHILLIPS I, GOTUZZO E, KILPATRICK M. Factores de riesgo para infección por Virus de Hepatitis B en personal hospitalario. Rev Gastroenterol Perú 1989; 9: 24-8.
20. MEJÍA P. Exposición ocupacional al virus de la hepatitis B del personal hospitalario del Centro Médico Naval. Rev Gastroenterol Perú 1993;13: 20- 27.
21. PAUCAR S, ROMERO E, FERNÁNDEZ M, MERMA A, VALENZUELA E. Exposición ocupacional de la hepatitis B en personal hospitalario. Rev. Serv. Sanidad Fuerzas Polic 1994;55:96-100.
22. VALLADARES G, GALARZA J, ESPINOZA J, NIERI A, MAKINO R, BERROCAL A, et al. Determinación de marcadores serológicos del virus de la hepatitis B en áreas de alto riesgo del Hospital Central Fuerza Aérea del Perú. Rev Gastroenterol Perú 1989; 9: 13-6.
23. COLICHÓN A, FIGUEROA R, MORENO A, ZUMAETA E, FERRANDIZ J, BUSSALLEUA y cols. Prevalencia serológica de anticuerpos al vírus de la hepatitis C en personal de salud en el Perú. Rev Gastroenterol Perú 2004; 24:13-20.
24. HUERTA-MERCADO J, VIDAL A, ESPINO M, COLICHON A, GANOZA C, BUSALLEU A, y cols. Hepatitis C en personal de salud del Hospital Nacional Cayetano Heredia. Abstract presentado en el Congreso Nacional de la Sociedad de Gastro del Perú, 2004.
25. GUERRA O, VALDIVIA J, COSAPIA M, HINOJOSA J, GUANIRA J, SANCHEZ J. Seroprevalencia de anticuerpos contra el vírus de la hepatitis C (VHC) en trabajadores sexuales que acuden a un centro de referencia de infecciones de transmisión sexual (CERITSS) de la ciudad de Iquitos, Perú. Acta Med Peruana 2007;24(2): 26-30.
26. VALDIVIA J, RIVERA S, RAMIREZ D, DE LOS RIOS R, BUSSALLEUA, HUERTA MERCADO J y cols. Hepatitis C en trabajadoras sexuales del cono norte de Lima. Rev Gastroenterol Perú 2003; 23 (4):265-268.
27. MAYCA J, VALLEJOS R. Hepatitis B en el Perú: Revisión 1970-2002. Rev Perú Med Exp Salud Pública 2004;21(4): 261-268.
28. MÉNDEZ M, ARCE M, KRUGER H, SÁNCHEZ S. Prevalencia de marcadores serológicos de Hepatitis vírica en diversos grupos de población del Perú. Bol Of Sanit Panam 1989; 106(2): 127-37.
29. LI M. Estudio de un brote epidémico de hepatitis B en el dpto. de Amazonas. Tesis de Grado. Universidad de San Martín de Porres, 1997.
30. VILDÓZOLA H, BAZUL V, CAMBILLO E, TORRES J, FLORES ME, RAMOS E. Prevalencia de la infección y factores de riesgo para Hepatitis B en dos grupos de gestantes adolescentes en relación al número de parejas sexuales. Rev Gastroenterol Perú 2006;26: 242-258.
31. VILDÓSOLA H, FARFÁN G, COLÁN E, Y COL. Prevalencia del antígeno de superficie del virus de la hepatitis B en población de la costa, sierra y selva del Perú. Reporte Preliminar. Rev Gastroenterol Perú 1990; 10: 96-101.
32. FARFÁN G, CABEZAS C. Prevalencia de la hepatitis viral C en donantes de sangre del Perú. Rev. Gastroenterol Perú 2003; 23:171-176.
33. DE LA CRUZ R, BARRERA T, VIDAL J, RODRIGUEZ I. Marcadores serológicos de sífilis, hepatitis B y VIH en donantes de sangre en el Hospital Nacional Cayetano Heredia, Lima-Perú. Rev Med Hered 1999;10(4) :137-143.
34. RAMOS R. Seroprevalencia y factores de riesgo de hepatitis B y C en donantes de banco de sangre del Hospital Naval. Tesis de especialidad. Universidad Mayor de San Marcos, 2005.
35. DAMELIO R, STROFFOLINI T, NISINI R, MATRICARDI PM, et al. Incidence of Hepatitis B virus infection among an Italian military population: evidence of low infection spread. Eur J Epidemiol 1994;10(1): 105-107.
36. GERMAN V, GIANNAKOS G, KOPTERIDES P, LIASKONIS K, FALAGAS M. Serologic indices of hepatitis B virus infection in military recruits in Greece (2004-2005). BMC Infectious Diseases 2006;6:163- 169.
37. HYAMS KC, STRUEWING JP, GRAY GC. Seroprevalence of hepatitis A, B and C in a United States military recruit population. Mil Med. 1992,157(11): 579-582.
38. PROGRAMA HEMOTERAPIA, BANCO DE SANGRE PRONAHEBAS Seroprevalencia a Marcadores serológicos de hepatitis viral en donantes de sangre. Informe Anual del MINSA. Perú - Año 2000.
39. HYAMS KC, PHILLIPS IA, MORAN AY, TEJADA A, WIGNALL FS, ESCAMILLA J. Seroprevalence of hepatitis C antibody in Peru. J. Med Vir 1992; 37: 127-131.
40. PINTO JL, VIDAL J, BUSSALLEUA, HUERTA MERCADO J, RAMIREZ D, VALDIVIA J y cols. Infección por el virus de la hepatitis C en donantes del banco de sangre en el Hospital Cayetano Heredia (1998-2002). Rev Gastroenterol Perú 2003; 23:22- 28.
41. ASSAYAG M. VELASQUEZ A. et al. Prevalencia de serología positiva para hepatitis C en donantes de sangre del Hospital Edgardo Rebagliati Martins del Seguro Social de Salud (ESSALUD) en el período mayo-noviembre 1998. Enfermedades del Aparato Digestivo 2000; 3(2):9-12.
42. RAMSEY C. Epidemiology of Hepatitis C Virus Infection in American Veterans. The American Journal Of Gastroenterology 2000; 95(3): 740-747.
43. ALTINDIS M, YILMAZ S, DIKENGIL T, ACEMOGLU H. Seroprevalence and genotyping of hepatitis B hepatitis C and HIV among healthy population and Turkish soldiers in Northern Cyprus. World Journal of Gastroenterology 2006; 12(42):6792-6796.
44. MALONE JD, CLONINGER LA, ROZMAJZL PJ, LEWIS D, et al. Risk of viral hepatitis among military personnel assigned to US Navy ships Hawkins. J Infect Dis. 1992;165(4): 716-719.
45. HYAMS K, RIDDLE J, RUBERTONE M, TRUMP D, ALTER M. Prevalence and Incidence of Hepatitis C Virus Infection in the US Military: A Seroepidemiologic Survey of 21,000 Troops. American Journal of Epidemiology 2001; 153(8): 764-770.
46. CABEZAS C. Hepatitis virales B y delta: epidemiología y prevención en el Perú. Rev Perú Med Exp Salud Publica 2002;19(3): 150-161.
47. LOZA C, DEPAZ MY, SUAREZ J, LOZA R, VALENZUELA R, BRAVO J y cols. Frecuencia de marcadores serológicos de hepatitis viral B y C en pacientes que ingresan por primera vez al programa de hemodialisis en el Hospital Nacional Cayetano Heredia. Rev. Gastroenterol. Peru 2005; 25:320- 327.
48. ALTER MJ, HADLER SC, MARGOLIS HS, ALEXANDER WJ, HU PY, JUDSON FN, et al. The changing epidemiology of hepatitis B in the United States. Need for alternative vaccination strategies. JAMA 1990; 263: 1218-22.
49. ALTER MJ, MARGOLIS HS. The emergence of hepatitis B as a sexually transmitted disease. Med Clin North Am 1990;74:1529-1541.
50. COLICHÓN A, CANTELLA R, ROMERO J, SLAVA ME, GÁLVEZ J. Prevalencia de hepatitis viral B en un grupo de meretrices residentes en Chimbote (Perú). Rev Gastroenterol Perú 1990; 10: 21-6.
51. COLICHÓN A, SLAVA M, CANTELLA R, CAMPOMANES E. Estudio de marcadores de hepatitis B en meretrices registradas en el Hospital Regional base docente en Trujillo (Perú). Diagnóstico 1986;17(3): 60-3.
52. RODRIGUEZ F, DÍAZ G. Prevalencia de la infección con el Virus de la Hepatitis B en homosexuales y prostitutas de la ciudad de Chiclayo- Perú. 1o de mayo - 1o de julio 1994. Tesis de Grado. Universidad Nacional de La Libertad, 1994.
53. SEBASTIAN VJ, RAY S, BHATTACHARYA S, MAUNG OT, et al. Tattooing and hepatitis B infection. J Gastroenterol Hepatol 1992;7(4):385-7.
54. NISHIOKA S, GYORKOS TW. Tattoos as risk factors for transfusion-transmitted diseases. Int J Infect Dis 2001;5(1):27-34.
55. KENT GB, BRONDUM J, KEENLYSIDE RA, LAFAZIA LM, SCOUT HD. A large outbreak of acupuntureassociated hepatitis B. Am J Epidemio 1988;127:591- 598.
56. SAMUEL MC, DOHERTY PM, BULTERYS M, JENISON SA. Association between heroin use, needle sharing and tattoos received in prison with hepatitis B and C positivity among street-recruited injecting drug users in New Mexico, USA. Epidemiol Infect. 2001;127(3):475-84.
57. SAMUEL MC, BULTERYS M, JENISON S, DOHERTY P. Tattoos, incarceration and hepatitis B and C among street-recruited injection drug users in New Mexico, USA: update. Epidemiol Infect. 2005;133(6):1146-8.
58. TERRAULT NA. Sexual activity as a risk factor for hepatitis C. Hepatology 2002;36(5): S99-S105.
59. ALTER MJ. Prevention of spread of hepatitis C. Hepatology 2002;36(5):S93-S98.
CORRESPONDENCIA
Dr. Alfonso Chacaltana Mendoza
Jr. Sanchez Cerro 1868 Dpto. 701 Jesús María,
Lima-Perú.
992757163 - 2659969
e-mail: dralfonso_al@yahoo.com