Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Gastroenterología del Perú
versión impresa ISSN 1022-5129
Rev. gastroenterol. Perú v.28 n.3 Lima jul./set. 2008
ARTÍCULOS ORIGINALES
Evaluación de los factores condicionantes de Morbi-mortalidad en la Duodenopancreatectomía por Neoplasias Periampulares
Evaluation of conditioning factors of morbimortality in Duodenopacreatectomy In Periampullary neoplasms
Javier Targarona1 ; Elizabeth Pando2 ; Alexandra Vavoulis2 ; Joel Sequeiros2 ; Rafael Garatea1 ; Cesar Rotta1 ; Luis Barreda3
1 Médico del servicio 6 B Cirugía de Páncreas.
2 Internos del Departamento de Cirugía General del HNERM.
3 Médico Jefe del servicio 6B Cirugía de Páncreas del Departamento de Cirugía General del Hospital Edgardo Rebagliati Martins. Lima-Perú.
RESUMEN
El propósito de este estudio, es definir cuales son los factores que condicionan las complicaciones y la mortalidad en un grupo de 119 pacientes con neoplasias peri ampulares operados en un hospital general.
Material y método: Desde Octubre del 2002 hasta Diciembre del 2006 se analizaron 119 pacientes operados de duodenopancreatectomía en el hospital Rebagliati por el diagnostico de neoplasia peri ampular.
Resultados: La edad y el sexo no fueron factores condicionantes de complicaciones. Se observo una diferencia significativa en el tipo de anastomosis pancreática utilizada donde el telescopaje fue un factor condicionante de complicación (p<0.009) Cuando se comparó con a la anastomosis mucosa-mucosa. Al analizar el sangrado con cada una de las complicaciones, se pudo ver que existía una relación significativa entre el mayor volumen de sangrado en sala de operaciones con el desarrollo de fístula pancreática (p<0.03), reoperación (p<0.01), absceso (p<0.006), y fístula intestinal (p<0.001).
Se evaluó cuales fueron las complicaciones relacionados a la mortalidad en los pacientes sometidos a Pancreatoduodenectomía (PD), se pudo observar que la fístula pancreática (p<0.003), la fístula intestinal (p<0.003), la fístula biliar (p<0.03), la hemorragia intra abdominal, el sangrado en Sala de Operaciones (SOP), las transfusiones y las reoperaciones fueron factores que aumentaron la mortalidad, en forma significativa. Cuando se evaluó al cirujano como factor de morbi-mortalidad, se pudo comprobar que existía una relación entre el volumen quirúrgico y la incidencia de complicaciones y mortalidad. Teniendo una menor estancia hospitalaria una menor incidencia en el sangrado intra operatorio y una morbi-mortalidad menor en el grupo de alto volumen quirúrgico.
Conclusiones: Las complicaciones más temidas ya que se relacionan directamente con la mortalidad son: la fístula intestinal, hemorragia intra abdominal, absceso intraabdominal, fístula biliar y la necesidad de reoperaciones. Tanto las complicaciones como la mortalidad, están directamente relacionadas al factor cirujano que según nuestro análisis es el factor más importante para poder disminuir los costos, la morbilidad y la mortalidad de esta cirugía.
Palabra clave: Neoplasia periampular, whipple, morbilidad, mortalidad.
ABSTRACT
Objective: The purpose of this study is to define the factors that condition complications and mortality in a group of 119 patients with periampullary neoplasms operated on at a general hospital.
Materials & Method: Between October 2002 and December 2006, 119 patients who were diagnosed with periampullary neoplasms and underwent a pancreatoduodenectomy at Rebagliati Hospital were evaluated.
Results: Age and sex were not conditioning factors of complications. A significant difference in the type of pancreatic anastomosis used was noticed, whereby telescoping was a conditioning factor of complication (p<0.009) compared with mucous-mucous anastomosis.
After analyzing the bleeding associated with each complication, a significant connection was established between the greatest bleeding volume obtained in the operating room with the development of pancreatic fistulas (p<0.03), re-operation (p<0.01), abscesses (p<0.006) and intestinal fistulas (p<0.001).
The complications related to mortality in patients who underwent a pancreatoduodenectomy (PD) were evaluated. It was observed that pancreatic fistulas (p<0.003), intestinal fistulas (p<0.003) and gallbladder fistulas (p<0.03), intra-abdominal hemorrhaging and bleeding during a standard operating procedure (SOP), transfusions and re-operations were factors that increased mortality significantly.
When the surgeon was evaluated as a factor of morbimortality, it was proven that there was a connection between the surgical volume and the incidence of complications and mortality.
There was a shorter hospital stay, a lower incidence of intra-operative bleeding and lower morbimortality in the high surgical volume group.
Conclusions: The most-feared complications, since they are directly related to mortality, are intestinal fistulas, intra-abdominal hemorrhaging, intra-abdominal abscesses, gallbladder fistulas and the need to undergo repeated operations. Both complications and mortality are directly related to the surgeon factor, which, according to our analysis is the most important factor in decreasing costs, morbility and mortality in this type of surgery.
Keywords: Periampullary neoplasia, whipple resection, morbidity, mortality.
INTRODUCCIÓN
La Duodenopancreatectomía conocida también como cirugía de Whipple, fue introducida por Kaush en 19121 pero no fue hasta 1935 que Allen O Whipple popularizo la técnica como una alternativa viable para el manejo de las lesiones peri-ampulares2. Sin embargo, hasta la década de los 90 no gozo de mucha popularidad debido a la altísima mortalidad post quirúrgica.
Recientemente, gracias a la mayor experiencia de los cirujanos y a los avances en el manejo peri operatorio, la mortalidad de la duodenopancreatectomia se ha podido reducir de 20-40% a cifras menores de 5% en los centros con mas experiencia3,4,5,6,7,8,9.
Mientras la mortalidad es un parámetro totalmente objetivo y fácilmente cuantificable, la morbilidad esta pobremente definida. Estos defectos han hecho más difícil la clasificación de las diferentes variables impidiendo la comparación entre distintos centros o inclusive dentro de una misma institución10,11. Asimismo la identificación de los factores de riesgo relacionados a complicaciones específicas ha sido muy difícil de lograr y hasta la fecha no se puede llegar a conclusiones sólidas para definir estos factores.
Es importante recalcar que si bien los centros altamente especializados han logrado disminuir la mortalidad a cifras aceptables, la morbilidad continua elevada siendo un problema que todavía no se puede resolver, ya que las complicaciones luego de una duodenopancreatectomia continúan siendo del orden del 50%, lo que nos obliga a tratar de encontrar cuales son los factores que condicionan estas cifras tan elevadas y cual es la manera de poder prevenirlos6,12,13.
Muchos parámetros como edad del paciente, tipo de anastomosis, utilización o no de un stent biliar, fístula pancreática, volumen cirujano/hospital etc. han sido descritos como factores condicionantes de complicaciones y mortalidad en esta cirugía14,15,16,17.
De las complicaciones más frecuentes luego de una cirugía de Whipple, la fístula pancreática continúa siendo la más temida por los cirujanos dado que es un factor condicionante de absceso intra abdominal, sepsis, retardo en el vaciamiento gástrico y hemorragias, siendo la causa más frecuente de muerte en la duodenopancreatectomia 11.
El propósito de este estudio, es definir cuales son los factores que condicionan las complicaciones y mortalidad en un grupo de 119 pacientes con neoplasias peri ampulares operados en un hospital general.
MATERIAL Y MÉTODOS
Durante el periodo comprendido entre Octubre del 2002 hasta Diciembre de 2006, se analizaron a 119 pacientes operados de Duodenopancreatectomía (DP) en el Hospital Edgardo Rebagliati Martins con el diagnóstico de neoplasia peri-ampular.
Se evaluó la edad, el sexo, antecedentes, diagnóstico pre operatorio, tipo de incisión, anastomosis pancreática utilizada, duración de la cirugía, sangrado operatorio, transfusiones intra y post operatorias, complicaciones, reoperaciones, inicio de la vía oral, días de hospitalización, días en cuidados intensivos, volumen cirujano y mortalidad.
Todas las complicaciones fueron incluidas, tanto las generales como las relacionadas a la cirugía. Las complicaciones quirúrgicas se definieron como aquellas que se presentaron en la cavidad abdominal o en la herida operatoria incluyendo a la hemorragia digestiva.
Se definió como fístula pancreática, aquel paciente que luego del décimo día post quirúrgico presento un drenaje mayor de 50cc con un dosaje de amilasas 3 veces mayor que el valor serico normal11,18.
El retardo en el vaciamiento gástrico se definió como la necesidad de SNG por más de 10 días o uno de los siguientes criterios: vómitos después de el retiro de la sonda naso gástrica, reinserción de una SNG o falla en la progresión de la dieta14,18,19,20.
El absceso intra abdominal incluyendo el absceso hepático se definió como la presencia de colección de pus o material infectado confirmado por ecografía, tomografía o encontrado secundariamente en una laparotomía.
La mortalidad operatoria se definió como cualquier muerte ocurrida durante la hospitalización luego de realizada la cirugía o aquella sucedida dentro de los 30 días post quirúrgicos en los pacientes que fueron dados de alta.
Evaluación de Experiencia Quirúrgica en la realización de Duodenopancreatectomía y Morbimortalidad
Para poder evaluar si existía una relación directa entre la experiencia de cirugías (Whipples) y la morbi-mortalidad de acuerdo al factor humano, se dividió en tres grupos a los cirujanos de acuerdo al volumen de cirugías por año. Bajo volumen: aquellos que efectuaban hasta 3 Whipples por año, mediano volumen: aquellos que efectuaban mas de 3 hasta 10 Whipples por año y de alto volumen aquellos que efectuaban mas de 10 whipples por año.
RESULTADOS
La complicación más frecuente fue la infección de herida operatoria en 14.3% de los casos seguida de retardo en el vaciamiento gástrico en 12.6%, hemorragia intra abdominal en 11.8%, fístula pancreática en 10.9%, neumonía 10.1% fístula biliar en 7.6%, fístula intestinal en 6.7% y abscesos en 5%.
Aquellos pacientes que se complicaron aumentaron su estancia hospitalaria y la estancia post quirúrjica en UCI de 14 a 26 días y de 2 a 5 días respectivamente.
Además, los complicados requirieron más frecuentemente la utilización de nitrición Paresteral Total que aquellos que no se complicaron 21% vs. 51%.
Cuáles son los factores condicionantes para cada tipo de complicación?
Factores pre-operatorios
Cuando se evaluó cuales eran los factores que influenciaban la morbilidad en la duodenopancreatectomia, se pudo ver que la ni edad ni el sexo eran factores condicionantes de complicaciones.
Las comorbilidades como hipertensión arterial, diabetes, ACV, Arritmias, EPOC, infarto al miocardio y otras neoplasias etc, no fueron factores que aumentaron la morbilidad en forma independiente. Además, no hubo diferencias significativas respecto al número de comorbilidades con las complicaciones o la mortalidad.
Cuando se comparó las co-morbilidades con cada una de las complicaciones, se pudo observar que el 50% de los pacientes que desarrollaron abscesos intra abdominales eran diabéticos (p<0.021) (OR=9.27: (IC 1.28-68.5)
Factores Intra y Post Operatorios
El tiempo operatorio no presentó relación con la morbilidad en forma general ni tampoco con cada una de las complicaciones.
Donde si se pudo observar una diferencia significativa fue en el tipo de anastomosis pancreática utilizada donde el telescopaje fue un factor condicionante de complicación (p<0.009) Cuando se le comparó a la anastomosis mucosamucosa. (Tabla 1)
Otro factor importante en el desarrollo de complicaciones post quirúrgicas, fue el volumen del sangrado en sala de operaciones el cual fue en promedio de 460 cc en los pacientes no complicados y de 914 cc en los complicados, por lo que las transfusiones fueron más utilizadas en los pacientes complicados (p<0.001).
Al analizar el sangrado con cada una de las complicaciones, se pudo ver que existía una relación significativa entre el mayor volumen de sangrado en sala de operaciones con el desarrollo de fístula pancreática (p<0.03), reoperación (p<0.01), absceso (p<0.006), y fístula intestinal (p<0.001). (Tabla 1)
Cual es la incidencia de complicaciones de acuerdo al diagnóstico?
Cuando se evaluó si el tipo de tumor era un factor condicionante de complicaciones tales como: fístula pancreática, fístula biliar, absceso, hemorragias intra abdominal, sangrado en SOP u otros, no se halló diferencias estadísticas cuando se comparo a los pacientes con tumores de páncreas vs. los tumores peri-ampulares.
Cual es el impacto y severidad de las complicaciones, en cuanto a la utilización de medidas que aumentan el costo como NPT, UCI, estancia hospitalaria y reoperaciones?
Cuando se evaluó cuales eran los factores que aumentaban las medidas que incrementan los costos se encontró que las complicaciones que mas aumentaron la estancia en UCI fueron la fístula biliar, el RVG, la neumonía y la sepsis. Entre los factores que prolongaron significativamente el reinicio de la vía oral estuvieron el RVG, la fístula biliar, la eviceración, la neumonía y la sepsis.
Al evaluar la estancia post operatoria resulto que el RVG, el absceso, la infección de la herida operatoria, la eviseración, la neumonía y la sepsis fueron factores que influyeron significativamente en prolongar la estancia. (Tabla 2)
Las complicaciones que más influenciaron en la utilización de nutrición parenteral total (NPT) fueron el absceso intra abdominal, la fístula intestinal y las reoperaciones.
En cuanto a las reoperaciones pudimos ver que la hemorragia intra abdominal requirió por lo menos de una reintervención en el 100% de los casos seguida de la fístula intestinal en el 50%, fístula biliar en el 44%, (Tabla 2)
Evaluación de la experiencia del cirujano en la Morbi-mortalidad
Cuando se evaluó al cirujano como factor de morbimortalidad, se comprobó que existía una relación entre el volumen quirúrgico y la incidencia de complicaciones y mortalidad.
Se evidenció una relación directa entre el volumen quirúrgico y la estancia hospitalaria teniendo una estancia post quirúrgica mucho mas prolongada el grupo de bajo volumen quirúrgico. (Tabla 3)
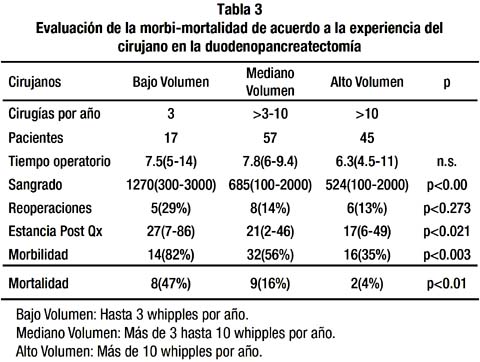
Las complicaciones también se presentaron más frecuentemente en los grupos de cirujanos con menos cirugías por año siendo de 82%, 60% y 36% para los grupos de bajo, mediano y alto volumen respectivamente. (Tabla 3)
Otro factor importante fue el sangrado en sala de operaciones, el cual fue significativamente menor en los cirujanos de alto volumen (524 cc) en comparación con los de bajo volumen (1270 cc)
El factor más importante fue la mortalidad la cual fue menor en el grupo de alto volumen (4%) en comparación con el grupo de cirujanos de bajo volumen (47%) (Tabla 3)
Factores que aumentan la Mortalidad
La edad, el sexo, ni las comorbilidades fueron factores significativos que aumentaron la mortalidad de forma independiente.
Sin embargo, cuando se comparo las comorbilidades cardiovasculares agrupadas (IMA, HTA, Arritmias, Aterosclerosis), se pudo observar que el 28.6% de los pacientes con problemas cardiovasculares fallecieron (P< 0.037).
El sangrado intra operatorio y las transfusiones fueron factores que aumentaron la mortalidad de forma significativa en los pacientes sometidos a duodenopancreatectomia.
El shock séptico fue una de las causas más frecuentes de muerte. Se presentó en siete pacientes en los cuales la causa directa del shock fue absceso intra abdominal en 3 casos, fístula pancreática en dos y fístula entero cutánea en dos pacientes.
En 14 pacientes se presentó hemorragia intra abdominal teniendo esta complicación un índice de mortalidad del 50%. De los 7 pacientes que presentaron hemorragia intra abdominal y fallecieron, la causa directa de muerte fue shock hipovolemico por sangrado en 6 pacientes.
Cuando se evaluó cuales eran las complicaciones relacionados a la mortalidad en los pacientes sometidos a PD, se pudo observar que la fístula pancreática (p<0.003), la fístula intestinal (p<0.003) y la fístula biliar (p<0.03) hemorragia intra abdominal el sangrado en SOP, las transfusiones y las reoperaciones fueron factores que aumentaron la mortalidad, en forma significativa. (Tabla 4)
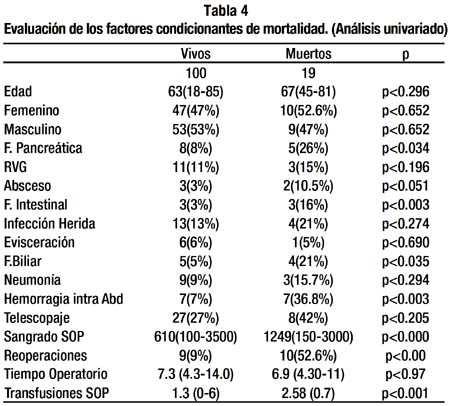
El retardo en el vaciamiento gástrico, el absceso, la infección de herida, la eviseracion y la neumonía no fueron factores que influyeron en la mortalidad.
Dentro de las causas operatorias se pudo ver que ni el telescopaje pancreato yeyunal ni el tiempo operatorio fueron factores condicionantes de mortalidad. (Tabla 4)
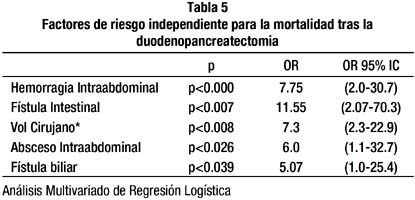
Se efectuó un análisis multivariante a los siete factores mencionados anteriormente que supuestamente estaban relacionados a mortalidad en el análisis univariante para ver cuales de estos, influían realmente en la mortalidad donde se pudo comprobar que solo la fístula intestinal, la hemorragia intraabdominal, el factor cirujano, el absceso intra abdominal y la fístula biliar eran factores que influían directa e independientemente sobre la mortalidad. (Tabla 5)
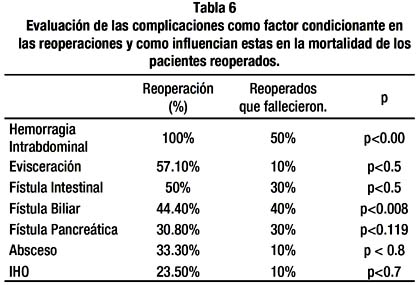
Los pacientes que fueron reoperados, presentaron un riesgo 11 veces más alto de muerte que los pacientes que no requirieron de una reoperación.
Además las causas de reoperación que más influyeron en la mortalidad fueron la hemorragia intra abdominal (p<0.001) y la fístula biliar (p<0.008) (Tabla 6)
DISCUSIÓN
La morbilidad luego de la cirugía de Whipple es uno de los parámetros que todavía se encuentra elevado en la mayoría de trabajos, estando en el rango de 32%-50% sin embargo, en los últimos años se ha reportado una disminución importante en la mortalidad post quirúrgica y una mejora en la sobrevida a 5 años. Debido a esto, resulta muy importante poder definir cuales son los factores predictores para poder disminuir las complicaciones y la mortalidad luego de efectuar esta cirugía4,5,6.
Algunos autores han descrito que la edad es un factor condicionante de complicaciones y mortalidad al realizar una DP sin embargo, en los últimos años la edad no ha sido usada como un criterio de selección al realizar esta cirugía ya que ésta puede ser realizada con seguridad en pacientes mayores.
En nuestro estudio el 54.5% de los pacientes fueron mayores de 70 años, no encontrándose diferencia significativa en la morbilidad ni en la mortalidad lo que confirma lo hallado en la literatura6,13,15,16,21.
Al igual que la edad, el sexo ni las comorbilidades pre existentes, cuando fueron evaluadas en forma independiente influyeron en las complicaciones o en la mortalidad.
Sin embargo, cuando se asociaron las comorbilidades cardio vasculares se pudo ver que los pacientes que las presentaban tenían 2.9 veces más probabilidad de muerte que los que no la tenían13,22.
Otro factor importante a evaluar fue el tiempo operatorio, ya que existe una creencia entre algunos médicos que el tiempo operatorio tiene vital importancia para disminuir las complicaciones. Algunos autores han demostrado que el tiempo no es un factor asociado a complicaciones o mortalidad luego de realizar una DP6,13, ésto lo confirmamos en nuestro estudio cuando evaluamos el tiempo operatorio donde pudimos ver que este no era un factor independiente para el desarrollo de complicaciones.
Para poder ver cuales eran las causas que pudieran aumentar la morbilidad, se realizó un análisis univariante donde se pudo ver que los factores que influenciaban directamente en las complicaciones post quirúrgicas luego de la DP fueron el telescopaje, el sangrado en sala de operaciones, las transfusiones intra operatorias y el uso de NPT.
La mayoría de estos factores como la anastomosis pancreato-enterica, el sangrado en sala de operaciones etc, están relacionados al acto quirúrgico por lo cual resulta de vital importancia la técnica utilizada al realizar esta cirugía.
El tipo de anastomosis pancreática es de vital importancia ya que la consecuencia de una inadecuada anastomosis es la fístula pancreática la cual se presenta entre el 4%-25% de los pacientes que se les efectúa una anastomosis pancreato-enterica, siendo ésta una de las complicaciones más temidas por los cirujanos4,6,16,23.
Actualmente, diversas series no han hallado una diferencia en la tasa de fístulas o dehiscencias según el tipo de anastomosis utilizada, esto no coincide con nuestros resultado ya que cuando comparamos las dos técnicas para efectuar una anastomosis pancreática (Telescopaje vs. Mucosa-mucosa), se pudo ver que la utilización del telescopaje fue un factor que aumento las complicaciones pero no influyó en la mortalidad.
La morbilidad y la mortalidad no sólo significa tener un problema social ya que se trata de una complicación en un ser humano, si no también que es una complicación de tipo económico. Existen algunos estudios23,24,25,26 en los cuales se evaluó el costo de las complicaciones en la PD, donde se pudo observar que los costos aumentaron de $ 30,847 (por paciente) en aquellos que no presentaron complicaciones (13 días de estancia) a $ 43,214 en los pacientes con complicaciones menores. Estas cifras aumentaron notoriamente cuando el paciente presentaba una complicación mayor donde los costos aumentaban a $ 89,798 (32 días de estancia)24.
Es importante resaltar que los costos en los pacientes que fallecieron fueron muy parecidos a los que presentaron complicaciones severas ($ 83,350 en promedio por cada paciente).
En nuestro estudio se pudo observar que las complicaciones que más influían en forma independiente en aumentar los costos fueron la presencia de fístula biliar, fístula intestinal, la eviseracion y la hemorragia intra abdominal. (Tabla 2)
Sosa demostró que existen grandes diferencias en la mortalidad, estancia hospitalaria y en costos entre centros con gran experiencia y centros con poca experiencia en el manejo del cáncer de páncreas27.
Las tasas de mortalidad post quirúrgicas en los pacientes sometidos a una resección del páncreas (whipple, pancreatectomia distal y media) fue de 0.9% vs. 18.8% cuando se compararon centros especializados con centros de bajo volumen en el manejo de esta patología28.
Además, la diferencia de estancia hospitalaria en los centros de alto y bajo volumen fueron de 18.2 vs. 23.6 días respectivamente (p<0.001), así como los costos los cuales se elevaron casi en un 50% cuando el paciente fue tratado en un centro con poca experiencia28.
De acuerdo al numero de PD por año en nuestra institución, nuestro hospital debería ser catalogado como un centro de alto volumen (gran experiencia)14,27,29,30,31 sin embargo, hay que resaltar que lo referido en la literatura sobre el volumen hospital no se aplica a este estudio ya que las tasas de morbilidad y mortalidad en nuestro hospital son muy altas, 51% y 16% respectivamente.
Durante los últimos veinte años se ha investigado la relación entre el volumen quirúrgico y la morbi-mortalidad, según esto se ha establecido que existe una asociación para los procedimientos quirúrgicos del páncreas entre el volumen cirujano y los resultados obtenidos 26,29,30,31,14,25,9,15,22.
Cuando evaluamos el factor cirujano en nuestro estudio, pudimos comprobar esta teoría ya que existió una marcada diferencia en cuanto a la estancia post quirúrgica, el sangrado operatorio, la morbilidad y sobre todo la mortalidad cuando se comparo los cirujanos de bajo, mediano y alto volumen. (Tabla 3)
Cuando se buscaron cuales son los factores predictores de mortalidad, se hicieron dos tipos de análisis estadísticos.
El primero fue un análisis univariante en el cual se pudo ver que los factores que tuvieron un impacto sobre la mortalidad fueron la fístula pancreática, Intestinal y biliar, factor cirujano, hemorragia intra abdominal sangrado intra operatorio, reoperaciones y transfusiones.
Sin embargo, al efectuar un análisis multivariado para ver cuales eran los factores que influyeron independientemente sobre la mortalidad, se pudo observar que la fístula pancreática fue un factor confusor debido a que la fístula pancreática per se no fue la causa directa de muerte, ya que en la mayoría de casos fue la hemorragia intrabdominal causada por la fístula pancreática la causa directa de muerte
En este análisis multivariado el sangrado en SOP y las transfusiones no fueron factores independientes de mortalidad.
Las reoperaciones no pudieron ser tomadas en cuenta para el análisis multivariado debido a que esta no es una complicación si no una consecuencia de las complicaciones relacionadas. Sin embargo, la reoperación fue un factor importante para la mortalidad, de los 19 pacientes que se reoperaron, 10 (52%) fallecieron siendo este un factor que aumenta 11 veces los riesgos de muerte. Aunque algunos autores describen menores tasas de reoperación, pero la mortalidad de esta sigue siendo importante3,6, Yeo tuvo una tasa de reoperación del 4%, falleciendo 9/26 (34.5%), los cuales representaron el 100% del total de fallecidos6.
Algunos autores han reportado que la hemorragia intra abdominal es un factor que influye de manera importante en la mortalidad, llegando a ser del orden del 30%8,13. La frecuencia de presentación no es muy alta (3.3%-7.7%), en las diversas series descritas, sin embargo, en nuestro estudio se presento en el 16% de los casos siendo la cuarta causa de complicaciones post quirúrgica y una de las complicaciones más letales con un 50% de mortalidad en los pacientes que la padecieron siendo la causa mas importante de reoperación (100% de los casos)
La fístula intestinal y las reoperaciones fueron los factores que mas influyeron en la mortalidad elevando 11 veces el riesgo de muerte en los pacientes que presentaron cualquiera de estas complicaciones.
CONCLUSIONES
Debido a la diversidad de complicaciones luego de una cirugía de Whipple, se necesitan tener una clasificación adecuada con definiciones universales para poder comparar los resultados.
La incidencia de complicaciones en la duodenopancreatectomia esta dada principalmente por el sangrado en SOP, el número de transfusiones intra operatorias, la hemorragia intra abdominal y la necesidad reoperaciones.
Las complicaciones más temidas ya que se relacionan directamente con la mortalidad son la fístula intestinal, hemorragia intra abdominal, absceso intraabdominal, fístula biliar y la necesidad de reoperaciones.
Tanto las complicaciones como la mortalidad, están directamente relacionadas al factor cirujano que según nuestro análisis es el factor más importante para poder disminuir los costos, la morbilidad y la mortalidad de esta cirugía.
Por lo cual se recomienda que la atención quirúrgica de los pacientes con esta patología sea dada en unidades especializadas a cargo de cirujanos con amplia experiencia.
BIBLIOGRAFÍA
1. Kausch W. Das carcinom der papilla duodeni und seine radikale Entfeinung. Beitr Z Clin Chir 1912; 78:439-486
2. Whipple AO, Parsons WB, Mullins CR. Treatment of carcinoma of the ampulla of Vater. Ann Surg 1935; 102:763-779
3. Sohei S, Soichiro T, Yoichi M, Naoyoshi T, Ryuji I,Jyunichi F, Hiroaki Y, Kanji T, Hideyoshi T, Hiroshi A, A-Hon K, Yasuo Y. Less Morbidity after Pancreaticoduodenectomy of Patients with Pancreatic Cancer: Pancreas (33) 45- 52, 2006
4. Balcom JH 4th, Rattner DW, Warshaw AL, Chang Y, Fernandez-del Castillo C. Ten-year experience with 733 pancreatic resections: changing indications, older paients, and decreasing length of hospitalization. Arch Surg. 2001 Apr;136(4):391-8.
5. Cameron JL, Riall TS, Coleman J, Belcher KA. One thousand consecutive ancreaticoduodenectomies. Ann Surg. 2006 Jul;244(1):10-5.
6. Yeo CJ, Cameron JL, Sohn TA, Lillemoe KD, Pitt HA, Talamini MA, Hruban RH, Ord SE, Sauter PK, Coleman J, Zahurak ML, Grochow LB, Abrams RA. Six hundred fifty consecutive pancreaticoduodenectomies in the 1990s: pathology, complications, and outcomes. Ann Surg. 1997 Sep;226(3):248-57; discussion 257-60
7. Winter JM, Cameron JL, Campbell KA, Arnold MA, Chang DC, Coleman J, Hodgin MB, Sauter PK, Hruban RH, Riall TS, Schulick RD, Choti MA, Lillemoe KD, Yeo CJ. 1423 pancreaticoduodenectomies for pancreatic cancer: A single-institution experience. J Gastrointest Surg. 2006 Nov;10(9):1199-210; discussion 1210-1.
8. Miedema BW, Sarr MG, Heerden van JA, et al. Complications following pancreaticoduodenectomy: current management. Arch Surg 1992; 127:945– 949
9. Glasgow RE, Mulvihill SJ. Hospital volume influences outcome in patients undergoing pancreatic resection for cancer. West J Med 1996; 165: 294– 300.
10. Butturini G, Marcucci S, Molinari E, Mascetta G, Landoni L, Crippa S, Bassi C. Complications after pancreaticoduodenectomy: the problem of current definitions. J Hepatobiliary Pancreat Surg. 2006;13(3):207-11
11. Bassi C, Dervenis C, Butturini G, et al. Postoperative pancreatic fistula: an international study group (ISGPF) definition. Surgery. 2005;138:8 –13.
12. Sohei S, Soichiro T, Yoichi M, Naoyoshi T, Ryuji I,Jyunichi F, Hiroaki Y, Kanji T, Hideyoshi T, Hiroshi A, A-Hon K, Yasuo Y. Less Morbidity after Pancreaticoduodenectomy of Patients with Pancreatic Cancer: Pancreas (33) 45-52, 2006
13. Bottger TC, Junginger T. Factors influencing morbidity and mortality after pancreaticoduodenectomy: critical analysis of 221 resections. World J Surg. 1999 Feb;23(2):164-71
14. Nordback I, Parviainen M, Ra¨ty S, Kuivanen H, Sand J. Resection of the Head of the Pancreas in Finland: Effects of Hospital and Surgeon on Shortterm and Long-term Results Scand J Gastroenterol 2002 (12)
15. Gouma DJ, van Geenen RC, van Gulik TM, de Haan RJ, de Wit LT, Busch OR, bertop H. Rates of complications and death after pancreaticoduodenectomy: risk factors and the impact of hospital volume. Ann Surg. 2000 Dec;232(6):786-95.
16. Shyr YM, Su CH, Wu CW, Lui WY. Reappraisal of surgical risk and prognosis for periampullary lesions after pancreaticoduodenectomy. Zhonghua Yi Xue Za Zhi (Taipei). 2001 Feb;64(2):84-94.
17. Neoptolemos JP, Russell RC, Bramhall S, Theis B. Low mortality following resection for pancreatic and periampullary tumours in 1026 patients: UK survey of specialist pancreatic units. UK Pancreatic Cancer Group. Br J Surg. 1997 Oct;84(10):1370-6.
18. DeOliveira, M, Winter J, Schafer M, Cunningham E, Cameron J, Yeo Ch, Clavien P Assessment of Complications After Pancreatic Surgery A Novel Grading System Applied to 633 Patients Undergoing Pancreaticoduodenectomy Ann Surg 244 (6) 2006
19. Berge Henegouwen MI, van Gulik TM, DeWit LT, et al. Delayed gastric emptying after standard pancreaticoduodenectomy versus pyloruspreserving pancreaticoduodenectomy: an analysis of 200 consecutive patients. J Am Coll Surg 1997;185:373–9.
20. Martignoni ME, Friess H, Sell F, et al. Enteral nutrition prolongs delayed gastric emptying in patients after Whipple resection. Am J Surg 2000;180:18–23.
21. Adam U, Makowiec F, Riediger H, Schareck WD, Benz S, Hopt UT. Risk factors for complications after pancreatic head resection.Am J Surg. 2004 Feb;187(2):201-8.
22. Birkmeyer JD, Warshaw AL, Finlayson SR, Grove MR, Tosteson AN. Relationship between hospital volume and late survival after pancreaticoduodenectomy. Surgery. 1999 Aug;126(2):178-83
23. Ake Andrén-Sandberg; John P. Neoptolemos Resection for Pancreatic Cancer in the New Millennium Pancreatology; 2002; 2, 5;
24. Holbrook RF, Hargrave K, Traverso LW A prospective cost analysis of pancreatoduodenectomy. Am J Surg. 1996 May;171(5):508-11
25. Rosemurgy AS, Bloomston M, Serafini FM, Coon B, Murr MM, Carey LC. Frequency with which surgeons undertake pancreaticoduodenectomy determines length of stay, hospital charges, and inhospital mortality. J Gastrointest Surg. 2001 Jan- Feb;5(1):21-6.
26. Schaefer CJ. Cost and outcome of the Whipple procedure. Ann Surg. 1995 Aug;222(2):211-2.
27. Sosa JA, Bowman HM, Gordon TA, Bass EB, Yeo CJ, Lillemoe KD et al. Importance of hospital volume in the overall management of pancreatic cancer. Ann Surg 1998; 228: 429–438
28. Glasgow RE, Mulvihill SJ: Hospital volume influences outcome in patients undergoing pancreatic resection for cancer. West J Med 165:294-300, 1996
29. Halm E, Lee C, Chassin MR, Is volume related to outcome in health care? A systematic review Lieberman MD, Kilburn H, Lindsey M, Brennan MF. Relation of perioperative deaths to hospital volume among patients undergoing pancreatic resection for malignancy. Ann Surg 1995; 222: 638–645.
30. Glasgow RE, Mulvihill SJ. Hospital volume influences outcome in patients undergoing pancreatic resection for cancer. West J Med 1996; 165: 294– 300.
31. Halm E, Lee C, Chassin MR, Is volume related to outcome in health care? A systematic review and methodologic critique of the literature. Ann Intern Med 137(6) 2002.
Correspondencia a:
Dr. Javier Targarona Modena
Hospital Edgardo Rebagliati Martins
Clínica Anglo Americana
Lima Perú
Tel. 97912461 – 7123000 Anexo 441
Email: jtargaronam@viabc.com















