Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Gastroenterología del Perú
versión impresa ISSN 1022-5129
Rev. gastroenterol. Perú v.28 n.3 Lima jul./set. 2008
REPORTE DE CASOS
Brunneroma: reporte de un caso
Adenoma of the Brunners Glands : acase report
Ramiro Díaz1 ; Oscar Frisancho1 ; Américo Palomino2
1 Departamento del Aparato Digestivo, Hospital Nacional "Edgardo Rebagliati Martins" (HNERM), EsSALUD, Lima - Perú.
2 Servicio de Anatomía Patológica (HNERM).
RESUMEN
En el presente reporte presentamos a un paciente varón de 84 años con diarrea crónica y anemia megaloblástica; la semana previa a su hospitalización presentó naúsea y vómitos. Se le realizó un examen endoscópico alto que detectó una lesión elevada submucosa -de 40 mm- en el bulbo duodenal, la biopsia no fue contributoria. La diarrea y la anemia megaloblástica se resolvieron con cianocobalamina y ácido fólico; posteriormente la lesión fue resecada quirúrgicamente. La histología del espécimen quirúrgico correspondió a un tumor de las glándulas de Brunner. El tumor de las glándulas de Brunner –también conocido como Brunneroma- es una lesión benigna poco frecuente del duodeno; puede descubrirse incidentalmente en una endoscopía; sin embargo, en algunas ocasiones pueden causar hemorragia u obstrucción. Existe aún controversia respecto a si es un hamartoma o un verdadero adenoma.
Palabras claves: Adenoma de glándulas de brunner, brunneroma, tumor de intestino delgado.
ABSTRACT
We present a 84 year old male with a history of chronic diarrhea and megaloblastic anemia. A week before his hospitalization had nausea and vomit. An upper endoscopy showed a submucosa elevated lesion of 40 mm in the duodenum bulb, the biopsy was not contributory. The diarrhea and megalobastic anemia resolved with cianocobalamina and folic acid, later the submucosal lesion was removed by surgery. The histological study of the specimen reveeled a Brunners glands tumor. The Brunners glands tumor, also known as brunneroma, is a rare benign duodenums lesion; it could be incidentally discover during an endoscopy and sometimes it cause of bleeding or obstruction. There is controversy if this tumor is an hamartoma or a true adenoma.
Key words: Brunners glands tumour, brunneroma, small bowel tumour.
INTRODUCCIÓN
Las glándulas de Brunner son estructuras secretoras que están localizadas en el intestino delgado proximal, especialmente en la submucosa del bulbo y segunda porción duodenal (1-2).
El tumor de las glándulas de Brunner es una lesión de presentación poco frecuente, de comportamiento benigno y de patogénesis poco conocida. El Brunneroma –como también se le conoce- asienta por lo general en la primera porción duodenal sin dar una sintomatología específica (2).
La mayoría se descubre de manera incidental en una endoscopía digestiva alta; sin embargo, cuando la lesión es grande puede causar obstrucción intestinal o intususcepción, también se han descrito cuadros de hemorragia digestiva alta (1-2).
Presentamos la historia clínica de un paciente con adenoma de las glándulas de Brunner, que estuvo hospitalizado en el Departamento del Aparato Digestivo del Hospital Nacional Edgardo Rebagliati Martins (EsSALUD), de Lima- Perú. Se revisa la literatura en relación al diagnóstico y tratamiento del mismo.
CASO CLÍNICO
Se trata de un varón de 84 años con antecedente de hipertensión arterial compensada, que desde hace 6 meses presenta diarrea acompañada de astenia, debilidad y baja ponderal. La semana previa al ingreso presentó naúsea, vómitos alimentarios y deposiciones oscuras, que lo obligó a solicitar atención de emergencia en nuestro hospital.
En el examen el paciente estaba en regular estado general; sin embargo llamó la atención la palidez acentuada de piel y mucosas. El resto del examen físico no mostró alteraciones significativas; el tacto rectal no demostró melena.
Los exámenes auxiliares demostraron anemia macrocitica (Hb 7.3 g/dl y VCM de 123 fl) e incremento de la deshidrogenada láctica (801 u/l, VN < 150 U/l); los otros exámenes auxiliares, incluyendo thevenon, marcadores tumorales y β-2 micro globulina fueron normales.
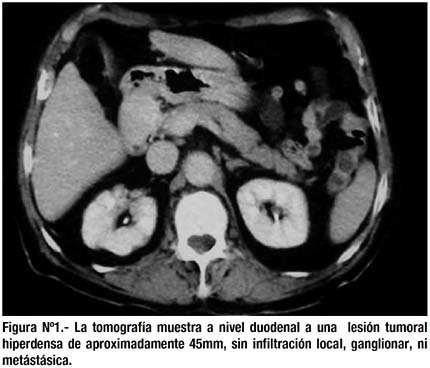
La tomografía mostró una lesión tumoral hiperdensa -de aproximadamente 40 mm- que se proyectaba a nivel de primera porción duodenal; la lesión no mostraba signos de infiltración local, ganglionar, ni metastático (fig. 1).
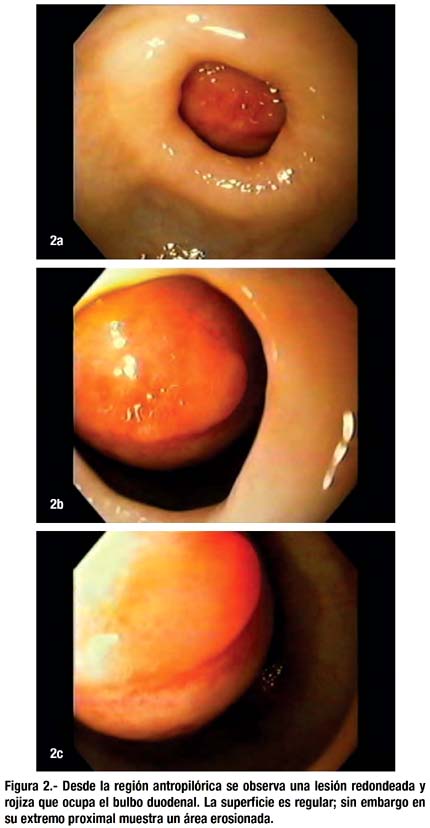
Durante la endoscopia digestiva alta se observó una lesión elevada submucosa localizada a nivel de la pared anterior del bulbo duodenal. La lesión era redondeada, grande (aproximadamente de 40mm) y ocupaba mas del 50% del lúmen. Estaba cubierta con una mucosa lisa, rojiza (congestiva), con erosiones proximales; sin embargo permitía desplazar el endoscopio mas distalmente.
Al tomar la biopsia se constató que la lesión no era dura, ni friable, la mucosa se elevaba normalmente (signo de la carpa) (fig. 2). El estudio de anatomía patológica fue reportado como una duodenitis crónica leve inespecífica.
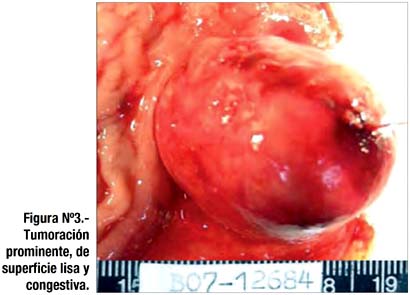
Con todos estos estudios el paciente fue evaluado y tratado por hematología por su problema de anemia megaloblástica y luego transferido para su intervención quirúrgica. Se realizó una laparotomía exploratoria y se erradicó la tumoración duodenal. (fig. 3).
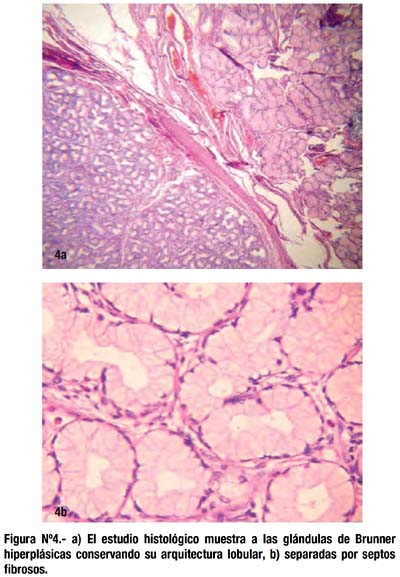
El estudio del espécimen quirúrgico fue informado como adenoma de las glándulas de Brunner de 4 x 3 cm., submucoso de aspecto expansivo y localizado en la primera porción duodenal; el borde quirúrgico estaba libre de tejido neoplásico (fig. 4).
DISCUSIÓN
Las glándulas de Brunner están localizadas especialmente en la submucosa del duodeno proximal; histológicamente constituyen formaciones tubuloacinares ramificadas (1-2).
Éstas glándulas desembocan en el lúmen y tienen la función de secretar un fluido alcalino rico en mucina mezclado con factor de crecimiento epidérmico (urogastrona) y pepsinógeno II (1-2).
La incidencia de los tumores del intestino delgado es muy baja, representando alrededor del 0,5 al 0,6 % de todos los tumores del tracto gastrointestinal; de todas las neoplasias del duodeno y del intestino delgado los Brunneromas representan 11 y 4% respectivamente. (3-4).
La etiología no es perfectamente entendida, pero se han descrito asociaciones con enfermedad ulcero-péptica, pancreatitis crónica e insuficiencia renal crónica (1-2). Los tumores de la glándula de Brunner son generalmente benignos; los reportes de degeneración maligna son excepcionales (5-7).
Se han planteado tres tipos de hiperplasia de las glándulas de Brunner: nodular difusa, nodular circunscrita y adenomatosa; ésta última también es conocida como adenoma (7); sin embargo algunos autores han planteado que éstas lesiones son hamartomas mas que verdaderos adenomas (8-10).
La prevalencía es difícil de determinar, no se ha reportado predilección por género o raza, y la edad de presentación tiende a estar entre la quinta y sexta década de la vida (1-2).
Levine en un grupo de 27 pacientes con adenoma de las glándulas de Brunner encontró tres formas clínicas: asintomático con hallazgo incidental (11%), hemorrágico (40- 50%) y obstructivo (50%) (9); sin embargo la mayoría de estudios indican que los asintomáticos con hallazgo incidental superan el 50% (9).
En nuestro reporte la detección del Brunneroma prácticamente ha sido incidental; aunque la semana previa a su hospitalización presentó naúsea y vómitos, que podrían haber estado relacionados con la tendencia que tenía el tumor para proyectarse hacia el píloro (figura 2).
Revisando reportes nacionales, hemos encontrado uno del Hospital Loayza, de Lima, en una paciente de 75 años con un Brunneroma duodenal gigante (80mm) que presentó hemorragia digestiva (11).
Son de gran apoyo diagnóstico la endoscopia digestiva alta y los estudios de imágenes. Los adenomas grandes a veces son detectados incidentalmente durante una ecografía (1). La endoscopia con biopsias es útil para el diagnóstico; sin embargo la biopsia puede ser negativa debido a la localización submucosa de la lesión.
La resección endoscópica es útil para resecar lesiones menores de 35mm, siendo en éstos casos más costo-efectivo que la laparotomía (5-6) (12-13). Las características de la lesión de nuestro paciente –sin diagnóstico histológico- no lo hacían elegible para una polipectomía.
El diagnóstico diferencial incluye a diferentes lesiones de origen submucoso: tumor estromal, lipoma, leiomioma, carcinoide, linfoma, tumor vascular, tejido pancreático aberrante, etc.; cuando la lesión adopta formas pseudopolipoides hay que tener presente a las lesiones de estirpe epitelial como los pólipos, adenocarcinomas y neoplasias ampulares (14).
El manejo quirúrgico no es complicado, la extirpación quirúrgica a través de una duodenostomia o gastrostomía está limitada a las lesiones grandes que causan obstrucción o sangrado.
BIBLIOGRAFÍA
1. CÁRCAMO C, RAMÍREZ JM, ÁLVARO HORNIG T, CARPIO DP, CÁRDENAS N. Tumor de las glándulas de Brunner .Cuadernos de Cirugía (Valdivia) 2005; 19: 79-82
2. ROCCO A, BORRIELLO P, COMPARE D, DE COLIBUS P, PICA L, IACONO A, NARDOTE G. Large Brunners gland adenoma: case report and literatura review. Worl J Gastroenterol 2006; 12:1966-8
3. BAL A, JOSHI K, VAIPHEI K, WIG JD. Primary duodenal neoplasms: a retrospective clinicopathological analysis. World J Gastroenterol 2007; 13:1108-11.
4. PEREZ A, SALTZMAN JR, CARR-LOCKE DL, Brooks DC, Osteen RT, Zinder MJ, Ashley SW, Whang EE. Benign nonampullary duodenal neoplasms. J Gastrointest Surg 2003; 7:536-541.
5. CHEN YY, SU WW, SOON MS, YEN HH. Hemoclipassisted polypectomy of large duodenal Brunners gland hamartoma. Dig Dis Sci 2006; 51:1670-72.
6. JANSEN J.M, W.N.H.M. STUIFBERGEN, A.W.M. VAN MILLIGEN DE WIT. Endoscopic resection of a large Brunners gland adenoma. The Journal of Medicine. 2002; 60: 253-255.
7. FUJIMAKI E, NAKAMURA S, SUGAI T, TAKEDA Y. Brunners gland adenoma with a focus of p53.positive atypical glands. J Gastroenterol 2000; 35(2): 115.118.
8. NANDINI D. PATEL. Brunner´s Gland Hyperplasia and Hamartoma: Imaging features with Clinicopathologic Correlation. AJR. 2006; 187: 715-722.
9. LEVINE JA, BURGART LJ, KBATTS KP, WANG KK. Brunners gland hamartomas: clinical presentation and pathological features of 27 cases. Am J Gastroent 1995; 90 (2): 290-294.
10. RUFENACHT H, KASPER M, HEITZ PU, STREULE K, HARDER F. Brunneroma: hamartoma or tumor?. Pathol Res Pract 1986; 181:107-111.
11. CHÁVEZ M, VERONA R, NAGO A, VARGAS G, PÉREZ N, MACHICADO E. Un gran Brunneroma como causa inusual de hemorragia digestiva. Rev Gastroenterol Perú 1997; 17(1): 75-78.
12. WAGHOLIKAR GD, DHINGRA S, KRISHNANI N, KAPOOR VK. Large Brunneroma presenting with bleeding. Indian J Gastroenterol 2003; 22:112-113.
13. CARNEROS JA, DE LA COBA C, FRADEJAS P, ALVAREZ A, MARTÍN R, SÁNCHEZ F, RODRÍGUEZ A, FUENTES A, GEIJO F, RODRIGO M. Sangrado gastrointestinal después del tratamiento endoscópico de un hamartoma polipoide (adenoma de lãs glândulas de Brunner). Gastroenterol Hepatol 2003; 26:549-551.
14. MATSUMURA H, KUWANO H, KANEMATSU T, SUGIMACHI K, HARAGUCHI Y. Clinicopathological features of elevated lesions of the duodenal bulb. J Surg Oncol 1990; 45:79-84.
CORRESPONDENCIA
Ramiro Díaz
E-mail: radir_2003@hotmail.com













