Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Gastroenterología del Perú
versión impresa ISSN 1022-5129
Rev. gastroenterol. Perú v.29 n.1 supl.1 Lima ene./mar. 2009
REPORTE DE CASOS
Peritonitis puerperal por vernix caseosa
Puerperal peritonitis due to vernix caseosa
Jesús Sánchez Beorlegui1 ; Ana Alejos Monzón2 ; María Concepción Llanos Chávarri3 ; Eduardo Monsalve Laguna1 ; Emilio Lagunas Lostao1 ; Félix Lamata Hernández1 ; Álvaro Arribas Cerezo1
1 Servicios de Cirugía General y Digestiva,
2 Obstetricia y Ginecología y
3 Anatomía Patológica.
Fundación Hospital de Calahorra. Calahorra (La Rioja). España.
RESUMEN
La peritonitis por vernix caseosa (PVC) es una complicación ocasionada por la respuesta inflamatoria al líquido amniótico que se vierte en el abdomen materno durante la cesárea.
Los mecanismos fisiopatológicos no están del todo claros, aunque la queratina procedente de las células fetales contenidas en la vernix puede inducir una reacción granulomatosa del peritoneo.
Pese a su rareza, debe ser considerada como un posible diagnóstico diferencial ante un dolor abdominal o abdomen agudo puerperal tras realizar una cesárea.
En el presente artículo, presentamos un caso de PVC, y discutimos las características clínicas e histopatológicas que la diferencian, permitiendo identificarla y orientar correctamente la conducta quirúrgica y terapéutica.
Palabras Clave: Cesárea. Peritonitis puerperal. Vernix caseosa. Complicaciones quirúrgicas.
SUMMARY
Vernix caseosa peritonitis (VCP) is a complication caused by inflammatory response to amniotic fluid spilled into the maternal peritoneal cavity during a cesarean section.
The physiopathology mechanisms are still incompletely understood. However, keratin granulomas could be induced by the squamous cells inside the vernix.
In spite of its infrequent condition this entity should be included in the differential diagnosis of abdominal pain and acute abdomen in the post-partum after cesarean section.
In this article, we present a case of VCP, and we discuss the clinical and histopathologic findings that allow its prompt recognition as well as to guide us towards the correct surgical and therapeutic technique.
Key words: Cesarean section. Puerperal peritonitis. Vernix caseosa. Surgical complications.
INTRODUCCIÓN
En el trascurso de la intervención de cesárea es normal que se vierta una moderada cantidad de sangre, líquido amniótico y vernix caseosa a la cavidad peritoneal de la madre. Esta situación no suele ser considerada como patológica por los ginecólogos; de hecho, rara vez queda reflejada en los protocolos operatorios, ya que cursa habitualmente sin consecuencias(1).
Sin embargo, en ciertos casos, puede producirse una reacción inflamatoria desproporcionada con el resultado de una peritonitis postparto. Esta complicación, pese a ser excepcional (medio centenar descritas en la Literatura), presenta unas características clínico-anatomopatológicas muy definidas(2). Conocerlas y, por tanto, ser capaces de establecer un diagnóstico precoz, permite utilizar tratamientos mínimamente invasivos, el abordaje laparoscópico del abdomen y la aplicación de técnicas quirúrgicas poco agresivas(3).
En el presente artículo, presentamos una peritonitis por vernix caseosa (PVC) en el puerperio de una mujer de 33 años que requirió de una reintervención y, posteriormente, de un seguimiento ambulatorio prolongado hasta la curación.
CASO CLÍNICO
Mujer cuatrigesta de 34 años de edad, sin antecedentes médico-quirúrgicos de interés, con una gestación de 40+4 semanas, que ingresó en nuestro centro hospitalario presentando dinámica uterina. Los estudios practicados, analíticos y del exudado vaginal, incluyendo serología de toxoplasma, rubeola, VIH, VHC y VHB, estaban dentro de la normalidad, así como las ecografías seriadas, que eran acordes con la edad gestacional. La paciente quedó ingresada bajo monitorización y se administró anestesia epidural y estimulación oxitócica. Tras un periodo de 10 horas y con una dilatación de 9 cm se detectó en el registro cardiotocográfico una bradicardia fetal grave con dips I y dips variables. El pH fetal era de 7'26. Se intentó una prueba de parto en quirófano, observando una posición OIDT y la imposibilidad de practicar fórceps o ventosa por peloteo de la presentación. Se realizó una cesárea urgente, naciendo un feto mujer de 3.730 Kg con procidencia de mano y una bandolera de cordón umbilical. El APGAR era de 9/10.
El postoperatorio cursó con normalidad y la paciente fue dada de alta en el tercer día.
Tres días después (6º día post-intervención), vuelve a Urgencias presentando un empeoramiento clínico, febrícula y leucocitosis (16900 cel/mm3) con neutrofilia. La radiología de tórax, abdomen, ecografía abdominal y sedimento urinario eran normales. La exploración mostraba distensión abdominal y dolor difuso a la palpación, sin peritonismo.
Quedó ingresada instaurándose tratamiento mediante dieta absoluta, sueroterapia, analgésicos, antitérmicos y un protector gástrico. Se solicitó una tomografía axial compute-rizada (TAC) de control que resultó ser normal, salvo mínima cantidad de líquido en subhepático, gotiera parietocólica y espacio periuterino, sin colecciones intra-abdominales.
Tras una semana de estancia en planta el curso es desfavorable, con intolerancia alimenticia, fiebre y dolor abdominal constante. Se realizó una TAC urgente (13º día postoperatorio) cuyos hallazgos son sugestivos de patología inflamatoria peritoneal, con abscesos organizados, sin poder precisar su origen (figs. 1 y 2). Con el resultado de la TAC, el cirujano de guardia indicó una laparotomía urgente, bajo el diagnóstico de sospecha de peritonitis por perforación de víscera hueca, probablemente de colon o intestino delgado.
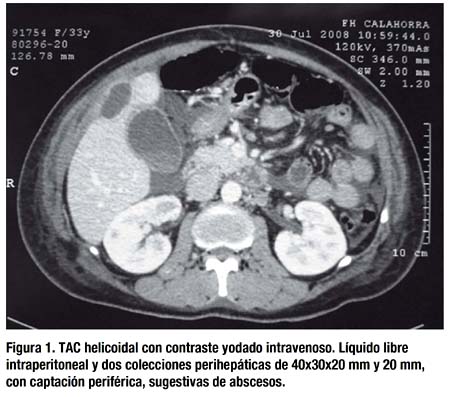
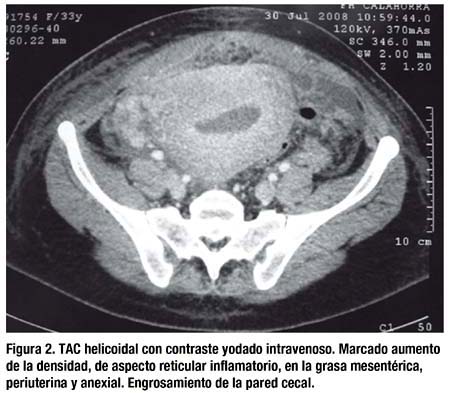
En el transcurso de la intervención se encontró una torta inflamatoria epiploica por encima del útero y formando una masa en flanco derecho y subhepático. Se practicó la disección roma de la misma, drenando múltiples abscesos entre asas, otro periuterino, más uno de mayor tamaño, relleno de un pus trabado y blanquecino, en subhepático y perivesicular. Se evacuaron las colecciones y se tomaron muestras para cultivo y biopsia. Se exploraron ambos compartimentos, supra e inframesocólico, y el intestino desde asa fija a recto sin observar perforaciones o lesiones estenóticas. Posteriormente, se practicaron lavados con suero betadinado, además de dejar dos drenajes de Jackson-Pratt. Ya en planta, se inició el tratamiento con antibioterapia de amplio espectro mediante amoxicilina-clavulánico (2 gramos cada 8 horas IV) más Clindamicina (600 mgr cada 8 horas IV).
El curso postoperatorio fue favorable, permitiendo la retirada progresiva de los drenajes, la reintroducción de la alimentación oral y la supresión de la antibioterapia tras recibir el cultivo de las muestras (aerobios, anaerobios y Gram) que demostró la ausencia de crecimiento de microorganismos. El alta se produjo el séptimo día post-reintervención y a los 20 días de la cesárea.
El diagnóstico definitivo del estudio histopatológico (figs 3 y 4) fue de tejido adiposo epiploico con alteraciones compatibles con peritonitis por vernix caseosa, sin signos de malignidad.
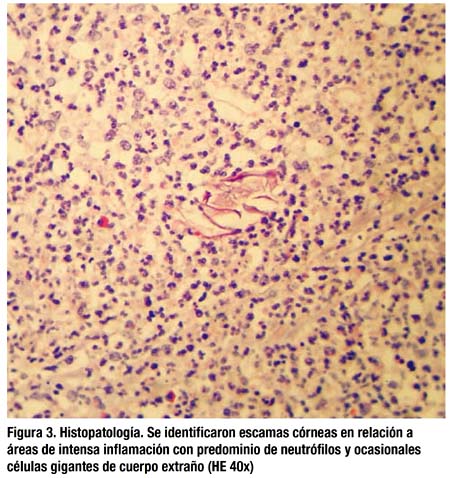
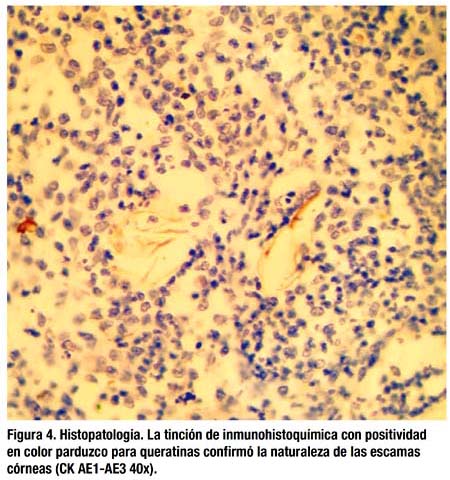
Tras el alta la paciente fue seguida en consulta externa durante los dos siguientes meses en los que siguió relatando molestias abdominales inespecíficas, alteraciones del tránsito intestinal y vómitos ocasionales que le impedían reanudar su actividad normal. Todos los estudios practicados: analíticas, TAC de control y colonoscopia fueron estrictamente normales. Finalmente, tras un mejoría apreciable y la completa remisión de los síntomas fue citada para revisión rutinaria en seis meses.
DISCUSIÓN
La PVC es una complicación de la mujer grávida ocasionada por el derrame de líquido amniótico y vernix en la cavidad peritoneal materna. Este vertido residual pasa casi siempre desapercibido en el curso de la intervención de cesárea, y se asocia a un aspirado incompleto del líquido amniótico y la remoción defectuosa de los restos caseosos diseminados en el abdomen. Pero también se ha descrito por reflujo tubárico de vernix a peritoneo durante el trabajo de parto o por rotura uterina espontánea; en estos casos excepcionales hablaríamos de una peritonitis antenatal(4).
La vernix caseosa cubre y protege la piel del neonato y está formada por una mezcla de lanugo, células epiteliales muertas procedentes de la piel fetal y una matriz sebácea blanquecina que se asemeja al queso(5). En determinadas circunstancias, estos componentes pueden desencadenar una desmesurada reacción inflamatoria en los órganos intraabdominales maternos. El mecanismo es desconocido, aunque se sospecha que la queratina contenida en las células descamadas y el lanugo pueden provocar la irritación mecánica del peritoneo(6). Se ha propuesto que una concentración elevada de la vernix en el fluido amniótico podría favorecer el desarrollo de una PVC. Por tanto, un oligohidroamnios, la rotura espontánea o inducida de bolsas o un trabajo de parto largo o dificultoso, podrían favorecer el desarrollo de este tipo de peritonitis(4,5).
Por todo lo anterior está en discusión la necesidad del lavar y explorar por completo la cavidad peritoneal tras la cesárea. Diversos meta-análisis no demuestran la evidencia científica de este proceder, ya que la excesiva manipulación del paquete intestinal y la utilización de compresas podrían, a su vez, favorecer la formación de adherencias posquirúrgicas(1,7,8). Sin embargo, podría justificarse un lavado más meticuloso cuando el vertido de vernix y líquido amniótico es incontrolado, por ejemplo tras una rotura uterina(9).
El primer caso de PVC fue descrito por Krumerman et al (10) en 1976 y desde entonces se han presentado en la Literatura otros 40-50 eventos, aproximadamente, con periodos de latencia diversos, entre 3 y 35 días post-cesárea o incluso, como ya se ha comentado, de inicio antenatal.
La PVC es una de las entidades que pueden causar una sepsis abdominal post-parto tras una cesárea urgente o programada(6,11). Su comportamiento clínico es inespecífico, indistinguible de una apendicitis, colecistitis aguda o de la perforación de víscera hueca(12). Puede cursar con dolor en el abdomen, empeoramiento del estado general, íleo, intolerancia a los alimentos y fiebre. La exploración mostrará dolor e irritación peritoneal y, si existe un componente sub-oclusivo, distensión, timpanismo y ruidos auscultatorios metálicos(13). Las pruebas complementarias ayudan al correcto diagnóstico diferencial, ya que el número de casos de PVC pauci-sintomática es mucho más elevado de lo que se supone. Muchas veces estas enfermas realtan malestar, dolor abdominal leve y febrícula como únicos síntomas, a su vez presentes en infinidad de patologías no quirúrgicas(9).
Los estudios analíticos son obligatorios y mostrarán datos inespecíficos de infección. En las pruebas de imagen, (radiología simple, ecografía y TAC) pueden aparecer signos obstructivos, colecciones intra-abdominales, abscesos entre asas y son útiles para descartar patología pleuro-pulmonar aguda(5). La punción-evacuación de los abscesos dirigida por ecografía o TAC y la posterior confirmación histopatológica de PVC es una opción terapéutica poco agresiva y que permite la colocación de drenajes internos o el lavado continuo peritoneal(3,14,15).
Sin embargo, en la mayoría de los casos, va a ser necesaria la exploración quirúrgica del abdomen. Independientemente de la vía de abordaje (cirugía abierta o laparoscópica), observaremos que la cavidad abdominal se asemeja a una peritonitis por perforación, además de observarse placas engrosadas grisáceo-amarillentas y zonas eritematosas en el peritoneo parietal o de las vísceras que, sin embargo, no están inflamadas(3). El epiplón mayor está engrosado, como la torta epiploica neoplásica. Igualmente, aparecerán abscesos entre asas y colecciones en cualquier cuadrante: subdiafragmáticas, infrahepáticas (asemejando un plastrón vesicular), pericólicas, en el fondo de saco de Douglas o englobando el útero y sus anejos(6,16). El aspecto del material purulento obtenido es típico, siendo este el único signo patognomónico de PVC. Su consistencia y color se parece al queso fundido: espeso, tacto cremoso y totalmente inodoro(3-6,9).
El procedimiento quirúrgico básico, bien se trate de cirugía abierta o video-endoscópica, incluirá la obtención de muestras para cultivo y biopsia del peritoneo afecto, así como la remoción del pus mediante lavados y aspirado metódico de la cavidad abdominal. Otros procedimientos adicionales pueden ser la liberación de las asas, si existen adherencias y suboclusión, exéresis parciales de epiplón mayor, colocación de drenajes etc(2,3,5,12).
La gran duda que puede plantearse es si existe una perforación subyacente, y ello ha motivado que muchas pacientes hayan sufrido exéresis innecesarias de colon derecho, intestino delgado, colecistectomías, cistectomías parciales o histerectomías con o sin anexectomía(4,13). Pensamos que el simple conocimiento de esta entidad patológica puede resultar vital para que sea reconocida y así evitar extirpaciones de órganos sanos(9). Una opción se presenta cuando podemos recurrir a un patólogo que, mediante una biopsia intraoperatoria, alerta de la presencia de una PVC.
Histopatológicamente aparecerán signos de peritonitis, con edema, exudados fibrinopurulentos y focos de hiperplasia mesotelial. De forma característica se observan granulomas a cuerpo extraño causados por las células epidérmicas descamadas, histiocitos células gigantes multinucleadas, restos de pigmentos biliares meconiales así como ausencia de microorganismos(4,9,16).
Por último, el tratamiento pre y postoperatorio mediante antibioterapia de amplio espectro no va a tener un efecto beneficioso, salvo que exista una sobreinfección. También se han propuesto pautas de corticoides que, según algunos autores(5), mejorarían el pronóstico de la PVC. Pensamos que esta opción debe restringirse a los casos perfectamente diagnosticados y sin evidencia de colecciones residuales intraabdominales, ya que el efecto inmunosupresor de los esteroides puede complicar aún más el curso evolutivo de estas pacientes(7,8).
CONCLUSIONES
Como conclusión, el vertido de vernix caseosa en la cavidad abdominal materna puede ocasionar desde cuadros inespecíficos de malestar y fiebre, que pasan desapercibidos, hasta auténticas peritonitis puerperales.
En todos los casos, se sospecha que el origen es la irritación mecánica del peritoneo causada por la queratina presente en el lanugo y en las células muertas descamadas de la piel fetal contenidas en la vernix, no existiendo un componente infeccioso detectable.
El conocimiento de la PVC y de sus peculiaridades clínicas e histopatológicas por ginecólogos, cirujanos y patólogos resulta determinante para establecer una sospecha clínica. La confirmación de la misma mediante punción guiada por ecografía o TAC abre la vía a tratamientos mínimamente invasivos (colocación de drenajes, lavado peritoneal) o, dentro de la cirugía, al uso de la laparoscopia diagnóstica y terapéutica.
BIBLIOGRAFÍA
1. BERGHELLA V, BAxTER JK, CHAUHAN SP. Evidencebased surgery for cesarean delivery. Am J Obstet Gynecol 2005; 193: 1607-17.
2. TAWFIK O, PRATHER J, BHATIA P et al. Vernix caseosa peritonitis as a rare complication of cesarean section. A case report. J Reprod Med 1998; 43: 547-50.
3. SELO-OJEME D. Vernix caseosa peritonitis. J Obstet Gynaecol 2007; 27: 660-3.
4. DAVIS JR, MILLER HS, FENG JD. Vernix Caseosa Peritonitis. Report of two cases with antenatal onset. Am J Clin Pathol 1998; 109: 320-3.
5. MAHMOUD A, SILAPASWAN S, LIN K et al. Vernix caseosa: an unusual cause of post-cesarean section peritonitis. Am Surg 1997; 63: 382-5.
6. CUMMINGS B, SCARTH HMC, TRAN HT et al. Vernix caseosa peritonitis presenting postpartum as acute cholecystitis. Canadian J Surg 2001; 44: 298-300.
7. METWALLY M, CHEONG Y, LI TC. A review of techniques for adhesion prevention after gynaecological surgery. Curr Opin Obstet Gynecol 2008; 20: 345-52.
8. JOHNS A. Evidence-based prevention of postoperative adhesions. Hum Reprod Update 2001; 7: 577-9.
9. GEORGE E, LEYSER S, ZIMMER HL et al. Vernix caseosa peritonitis. An infrequent complication of cesarean section with distinctive histopathologic features. Am J Clin Pathol 1995; 103: 681-4.
10. KRUMERMAN MS, POULIOT GJ. Maternal vernix caseosa peritonitis: a rare complication of cesarean section. N Y Sate J Med 1976; 76: 1879-80.
11. CÁRDENAS R. Complicaciones asociadas a la cesárea: la importancia de un uso módicamente justificado. Gac Méd Méx 2002; 138: 357-6.
12. SELO-OJEME D, DONKOR P, FRANCIS D. Vernix caseosa peritonitis: an unusual and rare complication of caesarean section. J Obstet Gynaecol 2007; 27: 190-1.
13. NUÑEZ C. Vernix caseosa peritonitis. Am J Clin Pathol 1996; 105: 657.
14. LAGANA D, CARRAFIELLO G, MANGINI M et al. Image-guided percutaneous treatment of abdominalpelvic abscesses: a 5-year experience. Radiol Med 2008; 113: 999-1007.
15. KOBAYASHI M, OKABAYASHI T, NAMIKAWA T et al. Management of intra-abdominal abscess due to surgical site infection. Surg Technol Int 2006; 15: 37-9.
16. SCHWARTZ IS, BELLO GV, FEIGIN G et al. Maternal vernix caseosa peritonitis following premature rupture of fetal membranes. JAMA 1985; 254: 948-50.
CORRESPONDENCIA:
Dr. Jesús Sánchez-Beorlegui.
Calle Pedregales nº 9, 5º E. 26006 Logroño. ESPAÑA.
Correo Electrónico: js_beorlegui@hotmail.com
CENTRO DE TRABAJO:
Servicio de Cirugía General y del Aparato Digestivo.
Fundación Hospital de Calahorra.
Carretera de Logroño s/n. 22700 Calahorra (La Rioja). ESPAÑA.













