Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista de Gastroenterología del Perú
versão impressa ISSN 1022-5129
Rev. gastroenterol. Perú v.29 n.2 Lima abr./jun. 2009
REPORTE DE CASOS
Melanoma esofágico primario
Primary esophageal melanoma
Robin Rivera Irigoín1 ; Víctor Aguilar Urbano1 ; Juana Gonzalo Marín1 ; Cristobal Albandea Moreno1 ; Francisco Fernández Pérez1 ; Andrés Sánchez Cantos1
1 Servicio de Aparato Digestivo. Hospital Costa del Sol. Marbella (Málaga)
RESUMEN
El melanoma esofágico primario (MEP) es una neoplasia extremadamente rara, con menos de 270 casos descritos. Aunque la presentación clínica es similar a cualquier otra neoplasia esofágica, su comportamiento es más agresivo y fatal en la mayoría de los casos. Presentamos dos nuevos casos de MEP diagnosticados mediante endoscopia y estudio anatomopatológico de las biopsias obtenidas, siendo en ambos casos las muestras positivas para HMB-45 y S100, descartando así mismo la presencia de melanoma primario en otra localización. En el primer caso merece destacar la forma de presentación como miosis izquierda sin ptosis palpebral ni enoftalmos, siendo el primer caso descrito con esta manifestación inicial, lamentablemente al momento del diagnóstico fue irresecable, demostrando así mismo por ecoendoscopia afectación de la aorta torácica. El segundo caso a pesar de ser una neoplasia sin extensión locorregional y sometido a esofaguectomía transhiatal presentó múltiples complicaciones postoperatorias falleciendo al decimo noveno día de la intervención. Así mismo se hace una revisión bibliográfica sobre diagnóstico, opciones de tratamiento y pronóstico de esta excepcional neoplasia.
Palabras clave: Melanoma, esófago, endoscopia.
ABSTRACT
Primary Esophageal Melanoma (PEM) is an extremely rare neoplasm, with less than 270 cases described. Although clinical presentation is similar to any other esophageal neoplasm, MEP's behavior is more aggressive and fatal in most cases. We report two new cases of MEP diagnosed through endoscopy and anatomical-pathological analysis of collected biopsies. Both samples were positive for HMB-45 and S100, so the presence of primary melanoma in other location was ruled out. The form of presentation as left miosis with no eyelid ptosis or enophthalmos should be highlighted in the first case, which was described by this early manifestation. Unfortunately, the neoplasm could not be excised when diagnosed because the thoracic artery was found to be affected through echoendoscopy. In the second case, in spite of the fact that the neoplastic extension was only local, and neoplasm was subject to transhiatal esophagectomy, the patient had multiple post-surgical complications and died nineteen days after the surgical procedure. Furthermore, bibliographic review is applied to diagnosis, treatment options, and prognosis of this exceptional neoplasm.
Key words: Melanoma, esophagus, endoscopy.
INTRODUCCIÓN
El melanoma esofágico primario, es una neoplasia extremadamente rara y constituye entre el 0,1 y 0,2 % de los tumores primarios del esófago (1, 2, 3), encontrándose menos de 270 casos publicados (4), desde que en 1 963 De la Pava y posteriormente otros autores demostraron la presencia de melanocitos en la mucosa esofágica de aproximadamente el 4 – 8% de las personas (5, 6, 7). En España se han publicado poco más de una decena de casos, el último de ellos recientemente (8, 9).
Es más frecuente en la sexta-séptima década de la vida con una relación hombre-mujer de 2:1 (3), aunque existen casos descritos en edad pediátrica y adultos jóvenes (10). Como la mayoría de los melanomas primarios se trata de una neoplasia agresiva y con un pronóstico infausto independientemente del tratamiento aplicado, en la mayoría de los casos el diagnóstico se realiza de forma tardía y en una gran parte de ellos no se hace hasta el estudio de la pieza quirúrgica o de la necropsia.
Presentamos dos casos de melanoma esofágico primario diagnosticados a través del estudio endoscópico, de imágenes y anatomopatológico de las biopsias obtenidas, uno de ellos en fase tardía y por tanto irresecable y el otro a quien se realizó tratamiento quirúrgico con intención curativa, lamentablemente presentó un postoperaorio tórpido con fallo multiorgánico posterior y exitus a los 19 días de la intervención. Así mismo hacemos una revisión de las características clínicas, endoscópicas, radiológicas y anatomopatológicas de esta neoplasia.
CASO CLÍNICO 1:
Varón de 47 años, ex - fumador desde hacía 2 años de 40 – 50 cigarrillos/día, sin antecedentes patológicos de interés, intervenciones quirúrgicas, ni antecedentes familiares de patología neoplásica. Derivado de atención primaria por anisocoria izquierda y bultoma laterocervical izquierdo de 1 mes de evolución, además refería hiporexia, malestar general y pérdida ponderal no cuantificada de dos meses de evolución, así como disfagia progresiva y molestias epigástricas en el último mes.
La exploración física evidenció miosis izquierda sin ptosis ni enoftalmos y múltiples adenopatías cervicales y supraclaviculares, con masa adenopática supraclavicular izquierda. La auscultación cardiopulmonar fue anodina, así como la exploración abdominal y de las extremidades. No se evidenció lesiones cutáneas en ninguna zona corporal. Así mismo se descartó la presencia de lesiones sugerentes de melanoma primario en ojos y ano.
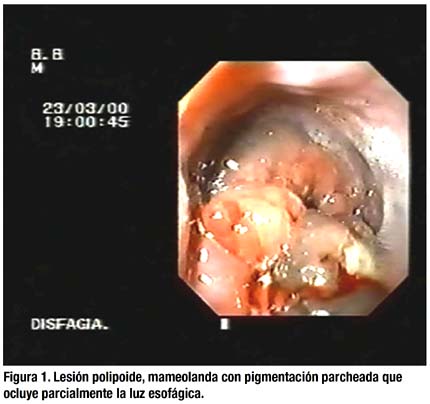
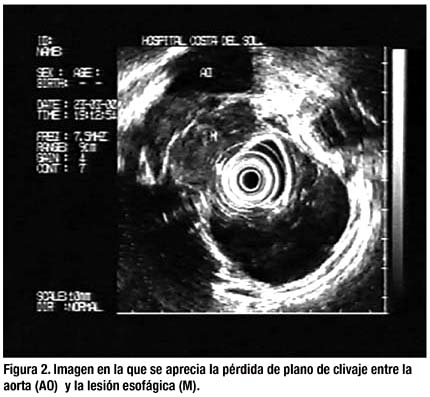
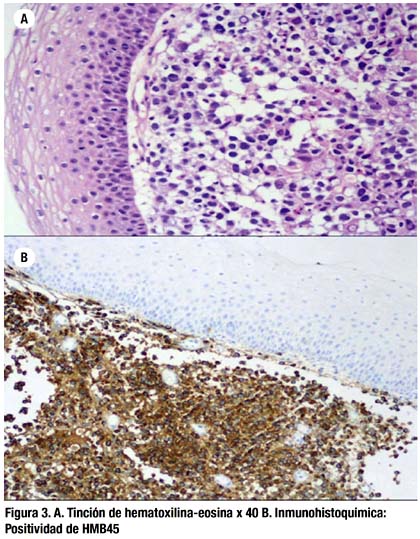
El hemograma y la coagulación fueron normales, así como la bioquímica, excepto una LDH de 864 U/L y albúmina de 3,1 g/dl. La serología para VIH, VHB, VHC, VEB y CMV fue negativa. Los marcadores biológicos que incluían CEA, AFP, Ca 19.9 y PSA se encontraron dentro de rangos normales. La radiografía de tórax mostraba un ensanchamiento del mediastino. En la endoscopia digestiva se apreciaba en tercio medio esofágico una lesión de aspecto polipoide, mamelonada que ocluía parcialmente la luz esofágica, con pigmentación parcheada, con mucosa muy friable al roce con el endoscopio (Figura 1), se tomaron múltiples biopsias que fueron remitidas para su estudio anatomopatológico. La TAC toracoabdominal evidenciaba múltiples adenopatías en mediastino y supraclavivulares izquierdas y una masa que comprometía el tercio medio del esófago e infiltraba todas las capas de la pared esofágica sin llegar a infiltrar la pared de la vía respiratoria ni de los grandes vasos. No se detectaron metástasis pulmonares, hepáticas ni en otros órganos. En la ecoendoscopia se observó una lesión de aspecto heterogéneo, con áreas hipoecoicas sugerentes de necrosis que dependía de la mucosa con afectación de todas las capas de la pared esofágica, perdiendo en una zona el plano de clivaje y afectando la aorta (Figura 2). El estudio anatomopatológico fue compatible con Melanoma Esofágico (Figura 3). El paciente fue perdido del seguimiento por cambio de domicilio.
CASO CLÍNICO 2:
Varón de 65 años, bebedor de más de 100 g/día, ex fumador, sin otros antecedentes patológicos de interés, ni antecedentes familiares de patología neoplásica. Acude a Urgencia por disfagia progresiva inicialmente a sólidos y posteriormente a líquidos de dos meses de evolución acompañado de pérdida de 3- 4 Kg de peso e hiporexia.
La exploración física fue anodina. No se observaron lesiones dérmicas sospechosas; al mismo tiempo que se descartó la existencia de melanoma tanto en ano como en ojos. El hemograma evidenció 9 200 leucocitos con neutrofilia (78%), hemoglobina de 13,6 g/dl y 320 000 plaquetas. La bioquímica incluyendo proteínas totales y LDH fue normal. Los marcadores biológicos que incluían CEA, Ca 19.9, AFP y PSA fueron normales. La radiografía de tórax mostró fracturas costales antiguas consolidadas, engrosamiento pleural apical bilateral, aumento del índice cardiotorácico y bronquiectasias basales bilaterales. La endoscopia digestiva alta evidenció a unos 25 cm de arcada dentaria una tumoración vegetante de color azulado, con áreas ulceradas que ocupa dos terceras partes de la luz esofágica y se extiende unos 5 – 6 cm en sentido distal, se tomaron múltiples biopsias para estudio anatomopatológico. En la TAC toracoabdominal se evidenció discreto engrosamiento irregular de la pared esofágica a nivel de la carina traqueal, sin signos de invasión de la vía aérea y el plano de clivaje con los grandes vasos estaba respetado. No ganglios locorregionales sugestivos de malignidad y no se observaron lesiones sugestivas de metástasis a distancia. En la broncoscopia no se observó afectación de la mucosa del tracto respiratorio ni compresiones extrínsecas. El estudio anatomopatológico fue compatible con Melanoma Esofágico, con este diagnóstico el paciente fue sometido a Esofaguectomía Transhiatal con Gastroplastia, tras la intervención ingresa en la Unidad de Cuidados Intensivos desarrollando múltiples complicaciones y fallo multiorgánico falleciendo al décimo noveno día de la intervención. El estudio anatomopatológico de la pieza quirúrgica confirmó el diagnóstico inicial, siendo negativo el estudio para metástasis de los ganglios linfáticos extirpados (T3, N0, M0).
DISCUSIÓN:
La localización más frecuente de los melanomas primarios como es conocido es la piel seguido de los ojos y del ano y, aunque las metástasis a diferentes órganos incluidos los del sistema digestivo han sido descritas ampliamente, en una serie de autopsias del Roswell Park ocuparon el segundo lugar después de las pulmonares (11), en otra serie amplia de autopsias del Memorial Sloan Kettering Cancer Center se encontró una incidencia de enfermedad metastásica gastrointestinal del 68% en el hígado, 58 % en intestino delgado, 22% en colon, 20% en estómago, 12% en duodeno, 5% en recto, 4% en esófago y 1% en ano (12); presentándose generalmente como múltiples lesiones polipoides pigmentadas y en algunos casos amelanóticas, ulceradas y menos frecuentemente como una lesión solitaria (13).
Sin embargo los melanomas primarios de la mucosa gastrointestinal son muy infrecuentes. En la literatura médica se encuentran datos acerca de la existencia de melanoma esofágico primario desde 1 906 cuando Baur describió el primer caso (14), posteriormente en 1 952 Garfinkle y Cahan describieron un caso (15) pero no fue hasta 1963 cuando de la Pava y col. y, posteriormente otros autores demostraron la existencia de melanocitos en la mucosa esofágica de aproximadamente el 4 - 8% de la población (5 – 7), que se aceptó como una entidad nosológica propia. Estas células de la mucosa esofágica podrían representar a precursores de melanocitos que migran hacia abajo en los dos tercios superiores del esófago durante el desarrollo. Ha sido reiterada la asociación de melanomas malignos primarios con hiperplasia melanocítica y melanoma in situ, en la mucosa esofágica vecina o pigmentación melánica en la capa basal epitelial adyacente (16, 17). En 1 953 Allen y Spitz establecieron los criterios histológicos para el melanoma maligno primario(18), aunque estos criterios solo se encuentran en aproximadamente el 40% de los casos, por lo que algunos autores consideran algunos requisitos adicionales(19, 20); actualmente se aceptan los siguientes criterios para considerar como primaria la lesión esofágica (8): a) estructura característica de melanoma, con pigmento que se demuestra como melanina, mediante técnicas de tinción apropiadas, incluyendo microscopia electrónica y estudios inmunohistoquímicos; b) el epitelio adyacente contiene melanocitos; c) el tumor es polipoide; d) la lesión asienta preferentemente en un área de cambio de transición con el epitelio escamoso, y e ) diagnóstico por exclusión.
La frecuencia de melanoma maligno esofágico primario es del 0,1 - 0,2 % de todas las tumoraciones malignas del esófago, aunque existe una variación geográfica llegando en algunas zonas como Finlandia, China y Dinamarca a porcentajes superiores, cercanos al 0,5 % (8).
El melanoma esofágico primario es más frecuente en varones con una relación de 2:1, siendo esta relación menor en los Japoneses sin que se pueda explicar la causa de la misma (21). La edad más frecuente de aparición es en la sexta, séptima década, con una edad media de 59 años, habiéndose descrito también casos en adultos jóvenes como en uno de nuestros casos y en niños (1, 10).
Las manifestaciones clínicas difieren poco de las de otro tipo de tumor maligno de esta localización presentándose como disfagia en el 79,5% de los casos, pérdida ponderal en el 37,5%, disconfort subesternal o epigástrico en el 33%; en un porcentaje mucho menor pueden presentarse con melenas (7%) (1, 8, 20) aunque también están descritos casos con melenas masivas y shock hipovolémico (20), así como hematemesis, siendo excepcional que ésta sea masiva (4, 22).
La exploración física en la mayoría de los casos únicamente evidencia la pérdida de peso y sólo en aproximadamente el 7% de los casos según Sabanathan y col. se hallan adenopatías supraclaviculares palpables (1), como ha ocurrido en uno de nuestros casos. Sin embargo no hemos encontrado ningún caso en el que las adenopatías supraclaviculares estés asociadas a anisocoria como en el caso 1, que en realidad fue el motivo de derivación del paciente.
El tumor generalmente es polipoide y solitario con un tamaño ampliamente variable, el tamaño medio longitudinal es de 8 cm, rango de 5 a 12 cm y media de ancho de 3,7 cm con un rango de 3 a 5 cm (23); la base de implantación de la lesión también es ampliamente variable. Se han descrito casos de lesiones múltiples, éstas deben diferenciarse de las lesiones "satélites" que se encuentran hasta en el 12 % de los casos y que no necesariamente están adyacentes al tumor considerado como primario (1, 21). Generalmente se localizan en el tercio medio e inferior del esófago siendo mucho menos frecuente su localización en el tercio superior. Según la serie de Sabanathan y col. (1) el 43,16 % se localizaron en el tercio inferior, 28,77 % en el tercio medio, 17,98 % en la unión del tercio medio e inferior y en el 10,07% en el tercio superior, cifras muy similares a las que encuentran Chalkiadakis y col. (3).
La imagen endoscópica habitual es de un tumor polipoide, vegetante irregularmente pigmentado, de dimensiones variables, generalmente revestida por mucosa intacta, aunque friable al roce del endoscopio y tras la toma de biopsias, siendo el sangrado masivo excepcional; aunque en el 10 al 25% de los casos estos hallazgos pueden estar ausentes (1, 21, 24). En los pacientes con un melanoma típico pigmentado generalmente se encuentra melanosis en la mucosa esofágica adyacente ya sea de forma focal o difusa hasta en el 25% de los casos (1, 21, 25). Ocasionalmente las lesiones macroscópicamente se pueden mostrar como amelanóticas, aunque en muchos casos es posible demostrar la presencia de melanina en los estudios histológicos. Una definición estricta de melanoma amelanótico es cuando incluso en el estudio histológico no se puede demostrar la presencia de melanina, que en este caso la incidencia de los mismos no llega al 2% (26).
Como otros melanomas el esofágico también es sumamente agresivo y debido a su tendencia al crecimiento vertical dentro de la pared esofágica tanto mucoso como submucoso y a invadir los vasos sanguíneos y linfáticos la frecuencia de metástasis es alta; también son capaces de infiltrar los planos profundos siendo la penetración fuera de los límites del esófago excepcional. En uno de nuestros casos el melanoma infiltraba todos los planos de la pared esofágica llegando incluso a afectar la pared de la aorta torácica. La capacidad de invasión vascular anteriormente descrita permite la siembra metastásica por ambas vías, diseminándose de esta manera hacia las cadenas ganglionares locorregionales (torácica, tronco celiaco y supraclaviculares izquierda) mediastínicos (29%) y en orden decreciente hacia el hígado (31%), el pulmón (17,7%), la pleura, el peritoneo, el cerebro (13,2%) y el hueso aun cuando puede invadir cualquier órgano (8, 20, 21, 27). La frecuencia de metástasis al diagnóstico está alrededor del 40% de los casos y es la causa de muerte en el 85% de los mismos independientemente del tratamiento aplicado (21). Recientemente se ha descrito un caso de schwanoma melanocítico esofágico, apuntando al origen común de la cresta neural de ambos tipos de células (28); así mismo el hallazgo de melanoma esofágico primario con esófago de Barrett y la asociación de proliferación melanocítica atípica con carcinoma in situ de células escamosas han sido reportados (29, 30). En el diagnóstico además de la endoscopia nos puede ayudar el esofagograma baritado (4, 9, 21, 23, 31).
En la radiografía simple de tórax puede apreciarse algún nódulo pulmonar sugerente de metástasis pulmonar y en algunos casos como en el nuestro es posible observar una masa mediastínica (23). La tomografía axial computarizada de tórax y abdomen superior es ampliamente usada en el estudio de extensión, en la cual se puede evidenciar la lesión esofágica primaria así como ganglios linfáticos de tamaño significativo y con características sugerentes de malignidad en las diferentes regiones de siembra metastásica, tanto en el tórax como en el abdomen, así mismo se puede evidenciar lesiones sugerentes de metástasis en pulmones, hígado u otros órganos. En uno de nuestros casos (caso 1) se evidenciaba que el melanoma infiltraba todas las capas de la pared esofágica y múltiples adenopatías mediastínicas. En los últimos años ha ganado protagonismo la ultrasonografía endoscópica en el estadiaje de las neoplasias esofágicas y de otra localización digestiva, según diferentes estudios puede llegar a ser superior a la tomografía computarizada en la estadificación tanto del tumor primario así como de las metástasis regionales secundarias a éste (32), aunque hay pocos casos descritos en los que el estadiaje T del melanoma han sido confirmados con el estudio de la pieza quirúrgica (22, 23, 33). En uno de nuestros casos la Ecoendoscopia demostró que el tumor esofágico infiltraba la pared de la aorta torácica.
En el estudio de metástasis a distancia también se ha descrito la utilidad de la gammagrafía con antígeno monoclonal de melanoma marcado con Tc 99, identificando hasta el 80% de todas las lesiones metástasicas. En una revisión donde se valoraba la utilidad de la gammagrafía en la detección de metástasis de melanomas cutáneos primarios se encontró 95% de lesiones en hueso, 91% en hígado, 78% en ganglios linfáticos, 62% en cerebro y bazo y 58% en pulmones, aunque no detecta lesiones menores de 1 cm (34).
En la mitad de los casos (54%) el diagnóstico se hace mediante el estudio histológico de las biopsias endoscópicas obtenidas. Gracias al desarrollo de técnicas inmunohistoquímicas desarrolladas por Gown y col. y otros investigadores (35, 36, 37), quienes introdujeron los anticuerpos monoclonales HMB-45 y la proteína S-100. Estos tumores presentan reacción positiva tanto con el anticuerpo HMB-45 y la Proteína S-100, más no así con la Citoqueratina o el CEA. En cuanto a la Enolasa Neuron-Específica hay opiniones divergentes (21, 38). Se cree que el anticuerpo HMB-45 es específico en la reacción para melanomas, células del nevo de la unión, nevo de Spitz, nevo azul, nevo displásico y melanocito fetal y neonatal y no reacciona con el melanocito adulto. Con el uso de estas técnicas y la microscopia electrónica es posible establecer el diagnóstico de melanoma esofágico primario preoperatoriamente siendo indispensable realizar un descarte racional de la existencia de un melanoma primario en otra localización, especialmente cutáneo, ocular y anal.
El tratamiento está en función del estado general del paciente y la presencia o ausencia de enfermedad metastásica en el momento del diagnóstico. Hasta el momento la cirugía es el tratamiento de elección, en los casos que sea posible. Alrededor de una tercera parte de los pacientes son inoperables al momento del diagnóstico. La mortalidad operatoria está en torno al 10 – 15% aunque en los últimos años se ha reducido hasta aproximadamente el 5%.
La radioterapia es la segunda opción terapeútica cuando no se plantea la cirugía y, el uso de radioterapia intraluminal ha conseguido dar algunos resultados esperanzadores. Así mismo en los últimos años se están usando tratamientos quimioterápicos, inmunoterapia con interferón alfa e interleucina 2, ablación endoscópica del tumor con láser y, la combinación de éstos, obteniendo algunos resultados esperanzadores (8). Recientemente se ha publicado un caso tratado con radioterapia con iones pesados con respuesta completa, no obstante al quinto mes de seguimiento se detectó metástasis pulmonares y hepáticas que requirió tratamiento con quimioterapia (39).
El pronóstico del melanoma esofágico primario es infausto y la supervivencia global de estos pacientes es menor de un año y sólo un tercio de ellos sobreviven más de uno, independientemente del tratamiento que han recibido (1), en la revisión de Chalkiadiakis y col. (3) la supervivencia media fue de 13,4 meses. Según Joob y col. (21) la supervivencia después del tratamiento quirúrgico varía en relación si se llevo acabo una resección parcial o radical siendo en el primero de los casos cercana a los 9 meses, aunque puede ser tan corta como de 1,5 meses y en el segundo caso la supervivencia media es de 14 meses, llegando en algunos casos a los 2 y 3 años. En los pacientes que han sido tratados con cirugía radical la supervivencia a los 5 años es de 4,2% (1). La supervivencia prolongada sólo ha sido descrita en casos aislados, siendo la mayor superior a los 12 años (2, 21, 40). La radioterapia, quimioterapia o inmunoterapia no han logrado mejorar el sombrío e infausto pronóstico de esta neoplasia.
BIBLIOGRAFÍA
1. SABANATHAN S, ENG J, PRADHAN GN. Primary malignant melanoma of the esophagus. Am J Gastroenterol 1989; 84(12): 1475 - 81.
2. SUZUKI H, NAGOYA T. Primary tumor of the esophagus other than squamous cell carcinoma: histologic classification and statistics in the surgical and autopsied materials in Japan. Int Adv Surg Oncol 1980; 3: 73 -109.
3. CHALKIDAKIS G, WIHLM JM, MORAND G, WEILL-BOUSSON M, WITZ JP. Primary malignant melanoma of the esophagus. Ann Thorac Surg 1985; 39: 472 - 75.
4. LEONG QM, KAM JH. Primary malignant melanoma of the lower oesophagus presenting with dysphagia and upper gastrointestinal bleeding. Cases Journal BMC. 2008; 1: 28.
5. DE LA PAVA S, NIGOGOSYAN G, PICKERN JW et al. Melanosis of the esophagus. Cancer 1963; 16: 48 - 50.
6. TATESHI R, TANIGUCHI H, WADA A et al. Argyrophil cells and melanocytes in esophageal mucosa. Arch Pathol 1974; 98: 87 - 9.
7. OHASHI K, KATO Y, KANNO J, et al Melanocytes and melanosis of the esopahgus in Japanese subjects – analisis of factors effecting their increase. Virchows Arch (A). 1990; 417: 137 - 143.
8. BENITO SÁNCHEZ FG, JIMÉNEZ PÉREZ C, GONZÁLEZ ARIAS R, SÁEZ GARCÍA MA, GARCÍA BENAVENTE A AND MONTERO VÁZQUEZ JM. Primary esophageal melanoma. Gastroenterol Hepatol 1998; 21 (6): 283 – 6.
9. FRANGI CAREGNATO A, ALVAREZ MARTÍNEZ D, MONTALVA ORÓN E, DE JUAN BURGEÑO M. Cir Esp 2008; 83 (6): 325.
10. BOULAFENDIS D, DAMIÁN M, SIE E, BASTOUNIS E, SAMAAN HA. Primary malignant melanoma of the esophagus in a young adult. Am J Gastroeneterol. 1985; 80 (6): 417-420.
11. PATEL JK, DIDOLKAR MS, PICAREN JW, MOORE RH. Metastatic pattern of malignant melanoma. A study of 216 autopsy cases. Am J Surg 1978; 135 (6): 807-10).
12. DASGUPTA TK, BRASFIELD RD. Metastatic melanoma of the gastrointestinal tract. Arch Surg 1964; 88: 969 – 973.
13. SCHUCHTER LM, GREEN R, FRAKER D. Primary and metastatic diseases in malignant melanoma of the gastrointestinal tract. Curren Opinion in Oncology. 2000; 12 (2): 181.
14. BAUR EH, EIN FALL VON. Primarium melanoma du esophagus. Arb Pathol Anat Inst Tuebingen. 1906; 5: 343-354.
15. GARFINKLE JM, CAHAN WG. Primary melanocarcinoma of the esophagus. First histopathologically proveen case. Cancer 1952; 5: 921-26.
16. YAMAZAKI K, OHMORI T, KUMAGAI Y, MAKUUCHI H, EYDEN B. Ultrastructure of esophageal melanocytosis. Virchows Arch A Pathol Anat Histopathol. 1991; 418(6): 515 - 22.
17. GUZMÁN RP, WIGHTMAN R, RAVINSKY E, UNRUCH HW. Primary malignant melanoma of the esophagus with diffuse melanocytic atypia and melanoma in situ. Am J Clin Pathol 1989; 92 (6): 802 – 4.
18. ALLEN AC, SPITZ S. Malignant melanoma: a clinicopathological analysis of the criteria for diagnosis and prognosis. Cancer 1953; 6: 1 – 45.
19. MUTO M, SAITO Y, KOIKE T. et al. Primary malignant melanoma of the esophagus with diffuse pigmentation resembling superficial spreading melanoma. Am J. Gastroenterol. 1997; 92 (10):1936 - 7.
20. LIN CY, CHENG YL, HUANG WH, LEE SC. Primary malignant melanoma of the esophagus presenting with masssive melena and hypovolemic chosck. ANZ Journal of Surg. 2002; 72 (1): 62 - 4.
21. JOOB AW, HAINES III GK, KIES MS, SHIELDS TW. Primary malignant melanoma of the esophagus. Ann Thorac Surg 1995; 60: 217 – 222.
22. YOSHIKANE H, SUSUKI T, YOSHIOKA N et al. Primary malignant melanoma of the esophagus presenting with massive hematemesis. Endoscopy 1995; 27: 397 - 9.
23. YOO CC, LEVINE MS, MCLARNEY JK, LOWRY MA. Primary malignant melanoma of the esophagus: Radiographic findings in seven patients. Radiology 1998; 209: 455 – 59.
24. TANIYAMA K, SUSUKI H, SAKURAMACHI S, et al. Amelanotic malignant melanoma of the esophagus: case report and review of the literatura. Jpn J Clin Oncol 1990; 20: 286 – 95.
25. DI COSTANZO DP, URMACHER C. Primary malignant melanoma of the esophagus. Am J Surg Pathol 1987; 11: 46 – 52.
26. WATANABE H, YOSHIKAWA, SUZUKI R, et al. Primary amelanotic melanoma of the esophagus. Gastroenterol Jpn 1991; 26: 209 -12.
27. DEMATOS P, WOLFE WG, SHEA CR, PRIETO VG, Seigeler HF. Primary malignant melanoma of the esophagus. J. Surg. Oncol. 1997; 66: 201 – 6.
28. BROWN RM, DARNTON SJ, PAPADAKI L, ANTONAKOPOULOS GN, NEWMAN J. A primary tumour of the esophagus with both melanocytic and schwannian differentiation. Melanocytic schwannoma or malignant melanoma?. J Clin Pathol. 2002; 55 (4): 318 - 20.
29. CUESTA MEJÍAS T, DE LEÓN BOJORGE B, ARIAS GUTIÉRREZ A, et al. Primary melanoma of the esophagus. Unusual case with Barrett's esophagus Revista de Gastroenterologia de Mexico. 2001; 66 (3): 146 - 9.
30. WALTER A. VAN REES BP. HEIJNEN BH. VAN LANSCHOT JJ. OFFERHAUS GJ. Atypical melanocytic proliferation associated with squamous cell carcinoma in situ of the esophagus. Virchows Arch. 2000; 437(2): 203 – 7.
31. GOLLUB MJ. PROWDA JC. Primary melanoma of the esophagus: radiologic and clinical findings in six patients. Radiology. 1999; 213(1):97-100.
32. KELLY, S ; HARRIS, K M ; BERRY, E ; HUTTON, J; RODERICK, P; CULLINGWORTH, J; GATHERCOLE, L; SMITH, M. A systematic review of the staging performance of endoscopic ultrasound in gastro-oesophageal carcinoma. Gut 2001; 49 (4): 534 - 539.
33. NAMIENO T. KOITO K. AMBO T. MURAOKA S. UCHINO J. Primary malignant melanoma of the esophagus: diagnostic value of endoscopic ultrasonography. Am Surg 1996; 62 (9): 716 - 8.
34. LAMKI LM, ZUKIWSI L, SHANKEN LJ, et al. Radioimaging of melanoma using 99mTc labeled Fab fragment reactive with high molecular weight melanoma antigen. Cancer Res 1990; 50 (Suppl 3): 904 – 8.
35. GOWN AM, VOGEL AM, HOAK D, et al. monoclonal antibodies specific for malanocytic tumors distinguished subpopulations of melanocytes. Am J Pathol 1986; 123: 195 – 203.
36. CRAIG SR, WALLACE WH, RAMESAR KC, CAMERON EW. Primary malignant melanoma of the esophagus. Hepatogastroenterology 1996; 43 (9): 519 – 20.
37. TAATJES D, ARENDASH-DURANT B, VON TURKOVICH M et al. HMB-45 antibody demonstrates melanosoma specificity by inmunoelectron microscopy. Arch Pathol Lab Med 1993; 17: 264 – 8.
38. BUZAID AC, SANDLER AB, HAYDEN CL, et al. Neuron-specific enolase as a tumor marker in metastatic melanoma. Am J Clin Oncology 1994; 17(5): 430 – 1.
39. SUDHAMSHU K C. KOUZU T. MATSUTANI S. HISHIKAWA E. NIKAIDO T. TARO A. HIROMITSU S. Primary malignant melanoma of the esophagus treated with heavy-ion radiotherapy. J Clin Gastroenterol 2 003; 37(2): 151 - 4.
40. HAMDY FC, SMITH JH, KENNEDY A, THORPE JA. Long survival after escisión of a primary malignant melanoma of the esophagus. Thorax 1 991; 46 (5): 397 - 8.
Correspondencia
Dr. Robin Rivera Irigoín
Servicio de Aparato Digestivo. Hospital Costa del Sol
Carretera Nacional 340, Km. 187. Marbella 29600. (Málaga).
E-mail: robinrivera_i@hotmail.com













