Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Gastroenterología del Perú
versión impresa ISSN 1022-5129
Rev. gastroenterol. Perú v.29 n.4 Lima oct./dic. 2009
CONTRIBUCIÓN ESPECIAL
Cuestionamientos a la cirugia bariatrica
Questioning bariatric surgery
Ivan Vojvodic.1,2
1. Profesor Principal de la Universidad de San Martin de Porrres
2. Jefe Del Departamento De Cirugia Del Hospital Edgardo Rebagliati Martins – EsSALUD.
RESUMEN
Los procedimientos quirúrgicos para el tratamiento de la obesidad mórbida se han incrementado en los últimos años de una manera exponencial. Se plantea que estos procedimientos no están en el marco del paradigma vigente que sustenta la práctica quirúrgica. La amplia aplicación de algunos de estos procedimientos no ha estado precedida de estudios experimentales y la gran mayoría de publicaciones al respecto tienen deficiencias metodológicas. Todo ello ha llevado a no tener resultados optimos en eficacia y seguridad. En tanto no se tenga con claridad la eficacia y la seguridad de los procedimientos éstos se deben practicar siguiendo estrictamente los mandatos de la ética en la investigación clínica.
PALABRAS CLAVES: obesidad morbida, cirugia bariátrica, seguridad, eficacia, investigacion, etica,
ABSTRACT
Surgical procedures for treatment of morbid obesity have increased in recent years exponentially. It states that these procedures are not under the current paradigm that underlies surgical practice. The widespread use of some of these procedures has not been preceded by pilot studies and the vast majority of relevant publications have methodological shortcomings. This has led to not have optimal results on efficacy and safety. Until they have clearly the efficacy and safety of these procedures should be practiced strictly according to the mandates of ethics in clinical research.
KEY WORDS: morbid obesity, bariatric surgery, security, effectiveness, research, ethics
CUESTIONAMIENTOS A LA CIRUGIA BARIATRICA
Desde hace algunos años se viene apreciando un aumento de la prevalencia de la obesidad en Norteamérica1. En el Perú también se ha reportado este hecho234. De tal forma que se ha denominado a este fenómeno como la Epidemia del siglo XXI lo que además ha motivado que se presente como un problema de salud pública5. De la misma manera no queda duda que la cirugía es más eficaz que el tratamiento médico en el manejo de los pacientes con obesidad mórbida6. Y ha pasado de ser el último recurso a un tratamiento de primera elección7.
Por estas dos razones los procedimientos quirúrgicos inmersos en lo que se denomina Cirugía Bariátrica se han incrementado inusitadamente. Se ha reportado 180000 operaciones en los Estados Unidos de Norteamérica solo en el año 20078. No disponemos del número de operaciones realizadas en el Perú debido a que estas se realizan casi exclusivamente en la práctica clínica privada tal como ocurre en la mayor parte del mundo. Podemos afirmar que en la Seguridad Social del Perú (EsSALUD) se han intervenido aproximadamente 500 pacientes en el último lustro.
Las técnicas quirúrgicas propuestas han sido numerosas y no queda duda que se van a seguir presentando modificaciones a éstas. De otro lado, el aporte de la tecnología que facilitan la cirugía convencional y laparoscópíca se ha pronunciado – grapas, bandas, instrumentos – y determina que la aplicación de éstas tenga un costo económico mayor que la mayoría de procedimientos practicados en la cirugía general ó digestiva.
Son escasas las publicaciones con una posición crítica frente a la cirugía bariátrica a pesar que se encuentran razones de tipo epistemológico, metodológico, de eficacia y seguridad que bien deberían ser discutidas entre los médicos que tienen participación en el manejo multidisciplinario de la Obesidad Mórbida9 10 11 12. Es el objetivo de esta revisión señalar algunas pautas que abran una discusión sobre este tema.
CUESTIONAMIENTO EPISTEMOLÓGICO
El primer cuestionamiento a los procedimientos quirúrgicos utilizados en el tratamiento de la obesidad mórbida es el que éstos no siguen los principios de la cirugía moderna que están vigentes desde los fines del siglo XIX a partir de los planteamientos de Halsted y que constituyen aún el paradigma vigente de lo que ya Patiño13 denominó la Teoría Quirúrgica.
El término paradigma fue introducido por Kuhn14 con la definición Realizaciones científicas universalmente reconocidas que, durante cierto tiempo, proporcionan modelos de problemas y soluciones a una comunidad científica. Aunque el autor no se refirió a lo que ocurre en la medicina, la comunidad médica ha modificado, a manera de revoluciones científicas, como lo propone el mismo Kuhn, la manera de conceptuar, modelar ó enmarcar el concepto de salud enfermedad y por ende del actuar del médico, del cirujano ó del investigador. Y éstas siempre se han correlacionado o derivado del marco filosófico vigente.
Desde los inicios del siglo XIX la ciencia, y con ello la medicina occidental y la cirugía, están inscritas en la escuela filosófica positivista creada por Comte. Esta escuela consolida el Mecanicismo, que se sustenta en el Causalismo y el Determinismo y en el Reduccionismo para efectos de la experimentación donde se reduce el fenómeno de estudio a dos variables, la causa y el efecto. Conociendo la causa se puede conocer el efecto. De la misma manera la objetivación y verificación de los fenómenos estudiados son características indispensables para que el conocimiento sea considerado como científico15.
Halsted es considerado el padre de la cirugía moderna. En sus principios se trasluce una posición positivista en el ars quirugica. Utiliza los conceptos de Lister en la prevención de las infecciones en una actitud eminentemente positivista. Plantea bajo la misma óptica el tratamiento del cáncer de mama y de la hernia inguinal. En el primer caso erradicando de manera amplia el efecto (el tumor) y en el segundo caso, reparando la debilidad de la pared posterior de la región inguinal, que es la causa, para corregir la hernia. De tal forma que la intervención del cirujano en el tratamiento de las enfermedades es cuando el tratamiento médico fracasa y está dirigido a encontrar la causa de la enfermedad para erradicarla o repararla y conseguir la curación. Cuando ello no es posible, se debe actuar sobre el efecto.
La cirugía bariátrica se indica cuando el tratamiento médico ha fracasado sin embargo no está dirigido a retirar la causa de la obesidad, la que es multicausal y relacionada a cuestiones sicológicas y culturales con una base genética e intermediada por mecanismos hormonales, ni al efecto, retirar el acúmulo de tejido adiposo excedente. Por estas razones manifestamos que estos procedimientos no están inmersos en la Teoría Quirúrgica Científica de Halsted.
El paradigma vigente de la medicina esta siendo cuestionado16. Muchas enfermedades, sobre todas las oncológicas y degenerativas, no encuadran en un patrón unicausal, reduccionista y determinista. Es así que la Teoria de los Sistemas cobra importancia.
Sin embargo, la Teoría de los Sistemas, una nueva teoría de la ciencia, se sustenta en el hecho que no existe una unicausalidad sino una multicausalidad y que el estudio de los fenómenos no puede reducirse a dos eventos, la causa y el efecto. Múltiples variables se interconectan entre sí obteniéndose un resultado que es mayor que la suma de las partes. Cuando estas se tratan de manera reduccionista, es decir aisladamente, se producen otros efectos. Cuando esto ocurre en medicina ó cirugía como consecuencia de una intervención terapéutica las llamamos efectos colaterales ó complicaciones asociadas a la técnica
Sin embargo, en la cirugía esta Teoría de los Sistemas no parece tener aplicación cuando se actúa quirúrgicamente sobre las variables que forman parte de un sistema, al que llamaremos mecanismo intermediario. Como antecedentes históricos tenemos la cirugía de la úlcera péptica y de la hipertensión portal. El común denominador es que en la búsqueda de un adecuado tratamiento quirúrgico de estos cuadros clínicos se desarrollaron varias técnicas de una manera secuencial, cada una de ellas con una relativa eficacia pero con diferentes eventos adversos los que obligaban a modificar la técnica y con ellos generar una nueva. La etiología de la úlcera péptica ha sido aclarada sobre la base de la teoría positivista, una causa: el helicobacter pylori. Las técnicas quirúrgicas que se diseñaron actuaron sobre el mecanismo de la secreción ácida como fueron los diferentes tipos de vaguectomías, antrectomías ó la combinación de ellos. Cada uno de ellos presentaba eventos adversos que eran evitados modificando el procedimiento y con ello aparecían otros. El tratamiento dejo de ser quirúrgico y se convirtió en médico quedando solamente la cirugía para el tratamiento de las complicaciones, es decir, a corregir el efecto, la perforación, el sangrado ó la obstrucción. La misma historia es la del tratamiento de las várices esofágicas sangrantes que se presentan en la hipertensión portal. Se diseñaron diversas técnicas que intentaban reducirla. Derivaciones portocavas de varios tipos, shunts mesocavas, derivación esplenorenal, desconexion azigo-portal entre otras. Igualmente, cada una de ellos con eventos adversos previsibles por el sólo hecho de actuar sobre un sistema. Actualmente el tratamiento quirúrgico va dirigido a tratar la causa: el trasplante hepático que elimina la compresión sinusoidal que motiva la hipertensión portal.
Por lo mencionado, la cirugía con pretensiones de éxito en eficacia y en seguridad están orientadas a remover la causa ó el efecto cuando el tratamiento médico no lo puede realizar. Y es así que la denominada Cirugía Bariátrica actúa sobre el sistema, es decir sobre uno de los mecanismos intermediarios, el mecanismo de la saciedad ó de la absorción. No actúa sobre la causa, que no ha sido determinada hasta este momento, o sobre el efecto que sería el acúmulo excesivo del tejido adiposo. Por esta misma razón se justifica el hecho que existan muchas técnicas y todas con eventos adversos. Y de la misma manera que en los ejemplos mencionados, las técnicas aparecen para corregir los eventos adversos presentadas en la que la precede y usualmente sin conseguirlo. La evolución de todos los procedimientos lo podemos revisar en el brillante artículo de Saber17.
CUESTIONAMIENTO EN LA METODOLOGIA DE LA INVESTIGACION
Un primer punto a señalar en este rubro es el hecho que las técnicas quirúrgicas implementadas en la Cirugía Bariátrica no han estado precedidas de estudios exploratorios en pequeñas poblaciones a efectos de conocer las consecuencias de su realización. Desde que Varco18 realizó la primera intervención en 1953 y Sherman19 publica en 1965 los resultados de la yeyunoileostomía han aparecido muchas técnicas. Este fue un procedimiento enteramente malabsortivo muy eficaz para disminuir el peso de los pacientes pero se acompañaba de graves problemas secundarios como gran número de diarreas y cirrosis hepáticas con altos índices de mortalidad por lo que fue dejado de lado. Otras técnicas que aparecieron en las décadas pasadas fueron descartadas por su probada ineficacia. La gastroplastía horizontal constituye un ejemplo de procedimientos abandonados por sus malos resultados. Creemos que esto ha ocurrido por lo que estas técnicas quirúrgicas fueron implementadas clínicamente sin que haya tenido una fase experimental, de exploración y de evaluación en un tiempo prudente. La Manga gástrica se está practicando con mucha frecuencia a pesar de no contar con resultados a 5 años.
Esta forma de implementar novedosas técnicas quirúrgicas no es infrecuente pero en el caso que nos convoca se hace obligatorio por el sólo hecho de escapar del paradigma halstediano.
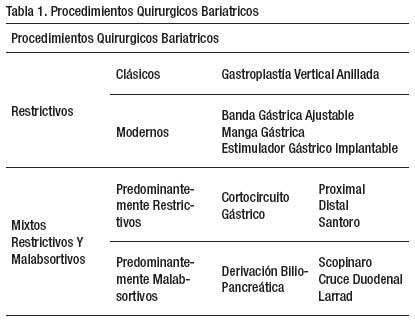
De otro lado, y como segundo punto, existen poquísimas publicaciones con diseños de investigación del tipo ensayo clínico aleatorizado. En el momento se realizan a nivel mundial una variedad de procedimientos bariátricos tal como se presenta en la tabla 1. Sin embargo en casi todos, con excepción del Cortocircuito (bypass) gástrico, solo presentan reportes del tipo Serie de Casos. Los procedimientos quirúrgicos mixtos a predominio malabsortivo, como el propuesto por Scopinaro ó Larrad, no tienen hasta el momento estudios aleatorizados que lo sustente.
Más aún. Muchos estudios presentan defi ciencias metodológicas que hay que tenerlas presentes para evaluar crítica y adecuadamente sus resultados. El primero que mencionamos esta en relación al seguimiento. Los trabajos de cohorte son válidos en la medida que presenten un seguimiento del 85% de los pacientes que ingresaron al estudio. Muchos trabajos presentan seguimientos menores al 60% con lo que pierden validez20. El segundo de ellos es el indicador de pérdida de peso. No es suficiente para el análisis comunicar el valor absoluto de los kilos perdidos ya que si no se indica el peso inicial no tiene sentido. La Pérdida del Exceso de Peso (PEP) es la manera adecuada de presentar los resultados21. En tercer lugar, es de interés para el lector crítico de la literatura científica es la presentación del promedio y la desviación estándar que indican la tendencia central y la dispersión de los resultados. La mayoría de los trabajos relacionados con la CB presentan solamente el promedio y los rangos de la perdida del peso. Sin la presentación de la desviación estándar no es posible conocer los extremos de la distribución y con ello no se puede evidenciar los fracasos del informe.

Las publicaciones sobre Cirugía Bariátrica se cuentan por miles en los últimos años pero los que tienen criterios de validez son escasos. Colquitt22 en una reciente revisión afirma que en 2163 trabajos publicados seleccionados hasta el año 2008 sólo 23 tienen validez. La mayoría de estos están relacionados con el Cortocircuito gástrico con lo que se constituye en el procedimiento mejor estudiado.
Por lo mencionado podemos concluir que se carece de estudios aleatorizados que avalen la mayoría de los procedimientos practicados, que el Cortocircuito gástricos se escapa a este concepto y que existen deficiencias en la presentación de los trabajos de investigación lo que obliga a tener mucha cautela en la interpretación y aplicación de los resultados.
CUESTIONAMIENTIO A LA EFICACIA
Sin duda que el tratamiento médico de la obesidad mórbida ha demostrado ser ineficaz en el largo plazo23. El tratamiento quirúrgico es más efectivo que el tratamiento médico para disminuir el peso de los pacientes obesos mórbidos y en la mejoría de las enfermedades concomitantes24. El 85% de los pacientes con diabetes no insulino-dependientes mejoran25.
Sin embargo, esto no ocurre en la totalidad de los pacientes sometidos a cirugía. De allí que Fobi y Baltasar indican que una operación es eficaz cuando la pérdida del exceso de peso es superior al 50% en más del 75% de los pacientes a los 5 años de seguimiento26. Por ende la valoración de la técnica debe hacerse al término de este periodo. No tiene valor para efectos de dete rminar la eficacia de la operación las pérdidas de peso en los dos primeros años. Muchos de los trabajos suelen hacer el corte en este tiempo y con ello adelantar opiniones que después no son corroboradas.
El retiro de la práctica quirúrgica de las gastroplastías horizontales esta en relación a este hecho. El 60% de los pacientes sometidos a la técnica de Banda Gástrica Ajustable (BGAL) ó gastroplastía vertical son incapaces de perder 50% del exceso de peso27 28. Por ende, ninguna de las técnicas puramente restrictivas obtiene buenos resultados a largo plazo. Queda pendiente de evaluación de la Manga Gástrica. Frezza29 en una revisión de 10 estudios con seguimiento máximo de 27 meses menciona que sólo el 50% de ellos presentan pacientes con pérdidas mayores al 50% del exceso de peso con lo que no son buenos los augurios para esta técnica.

Las únicas operaciones que pueden conseguir cifras compatibles con el criterio de eficacia son los procedimientos bariátricos mixtos, tanto en los que predomina el componente restrictivo como el malabsortivo. la pérdida del exceso de peso a 5 años en los pacientes sometidos a Cortocircuito Gástrico esta alrededor del 50%30 Las técnicas mixtas preferentemente malabsortivas, como el propuesto por Scopinaro o el Cruce Duodenal, si cumplen con este criterio de efi cacia. Las pérdidas del exceso de peso son mayores al 70%.
Mención aparte merece el comentario sobre la relación de la CB y la resolución de la diabetes mellitus tipo II. Las cifras indican que la curación varía entre el 48% y el 98% de los pacientes operados según la técnica utilizada31. Sin embargo no queda claro si esto es dependiente exclusivamente por la pérdida de peso o por las modificaciones hormonales que ocurren como consecuencia de la disminución del área de mucosa gástrica y la modificación de la secreción de los péptidos gastrointestinales involucrados en la regulación del apetito ó de la secreción de insulina a lo que se denomina Eje Enteroinsular ó por una combinación de los dos32 33. Esto toma mayor importancia desde el hecho que no se conoce a plenitud el mecanismo fi siológico por el cual la cirugía bariátrica pueda mejorar esta condición a pesar de las hipótesis propuestas. Tanto con los procedimientos restrictivos como con los malabsortivos hay mejoría o curación de la diabetes tipo II, mas en lo segundo que en lo primeros, a pesar de que los procedimientos tienen diferente efecto sobre la secreción de los péptidos involucrados34.
La medicina y la cirugía evalúan su eficacia en base a probabilidades. Los mejores tratamientos son aquellos en que la probabilidad de curación que se obtiene es muy alta. A medida que disminuye esta probabilidad el tratamiento se hace ineficaz. Nadie podrá dudar de la eficacia de la apendicectomía en el tratamiento de la apendicitis aguda.
Con lo que podemos afirmar que en líneas generales la CB no es lo eficaz como se manifiesta en la disminución del exceso de peso. De las técnicas existentes las mas efi caces son las mixtas sobretodo las que tienen mayor componente malabsortivo (70 a 85%). Los resultados del Cortocircuito Gástrico están cerca del 50%. La cirugía restrictiva es inefi caz y queda la Manga Gástrica por completar la evaluación. La causa de los fracasos se asocia a disminución del nivel de saciedad con el consiguiente aumento de la ingesta calórica y el abandono del seguimiento clínico.
CUESTIONAMIENTO A LA SEGURIDAD
Los ya mencionados Fobi y Baltasar determinan los criterios de seguridad que se resumen en que lo pacientes deben tener una mortalidad menor del 1%, una morbilidad menor del 10% y un porcentaje de reintervenciones menores al 2% 25.
De una manera general se puede afirmar que la seguridad se correlaciona de una manera inversamente proporcional a la efi cacia35. Los procedimientos mas efi caces son lo menos seguros36 37.
La mortalidad y las complicaciones postoperatorias evaluadas a los 30 días están en función de la experiencia del grupo y no son mayores que las que se presentan en cualquier cirugía abdominal mayor cuando éstas se realizan en centros especializados38 y se presentan con mayor frecuencia cuando se inicia la práctica clínica39. Sin embargo, la morbilidad después de los 30 días es mayor y es más notoria en los procedimientos malabsortivos.
Los procedimientos restrictivos presentan mayor seguridad y poca eficacia con la excepción de la Banda Gástrica Ajustable que presenta un número de complicaciones que ha motivado que se diga que su utilización es un manejo subóptimo de la obesidad mórbida, y que su uso no p uede ser justificado. 33% de los operados desarrollaron complicaciones tardías como erosión, dilatación gástrica, desplazamiento y problemas del catéter y puerto., 21% requirieron de reoperaciones mayores, 37% hasta los 7 años40. A pesar de ello hay todavía algunos autores que la recomiendan. Los procedimientos mixtos presentan igualmente numerosos eventos adversos a mediano y largo plazo. El Cortocircuito Gástrico presenta complicaciones calificadas como serias hasta en un 16% a los 6 meses y requieren ser reoperados por diferentes motivos en un rango de 0 a 19%. La estenosis de la anastomosis, las úlceras marginales, la litiasis de vesícula biliar y las urinarias se presentan desde el 7% al 27%41.
En el estudio de Saunders42 sobre 1939 operaciones realizadas en un centro especializado que incluyen cortocircuitos gástricos, bandas ajustables y gastroplastías verticales el 18,2% fueron rehospitalizados a lo largo de un año. El 23% correspondió a los pacientes con Cortocircuitos Gástricos.
En otro estudio sobre 9582 operaciones en 652 hospitales se encontró complicaciones en 32.8% a los 180 días. De la misma manera refiere que la frecuencia de estas complicaciones es menor que en los años anteriores al estudio debido a la mayor especialización de los cirujanos, al uso de la laparoscopía y, paradójicamente, al aumento del uso de la Banda Gástrica Ajustable43.
En otra revisión las complicaciones serias, reintervenciones y hospitalizaciones prolongadas hasta los 30 días se presentaron en 1%, 4,8% y 7,8% de los pacientes sometidos a Gastroplastía Vertical, Banda Gástrica y Cortocircuito Gástrico, que son las 3 operaciones que ocupan el 90% del total que se realizan en el mundo44.
Las deficiencias vitamínicas existentes como consecuencia del Cortociruito Gástrico se presentan en la tabla 245. Éstas mismas se aprecian con mayor frecuencia en las técnicas mal absortivas46.

Sin embargo, la complicación mas seria es la desnutrición proteica. Esta se presenta sobretodo en los procedimientos mixtos a predominio malabsortivo en una frecuencia que varia entre el 7 y el 20%47. El 6% son muy severas y requieren una reintervención para revertir parcial o totalmente el procedimiento48. Razón por la cual el mismo Scopinaro49 concluye que la operación diseñada por él es muy eficaz pero muy peligrosa, sobretodo si no se indica adecuadamente. Es necesario mencionar que los pacientes con Cortocircuito Gástrico requieren una ingesta diaria de 60 a 80 gm de proteínas y esta cantidad es mayor cuando se trata de derivaciones biliopancreáticas50. Este dato puede constituir una limitación en nuestro país para indicar un tratamiento de Cirugía Bariátrica en los pacientes con escasos recursos económicos.
Otros eventos adversos que se presentan en los procedimientos malabsortivos son la diarrea y la flatulencia, que pueden llegar al 77% de los operados, y que en función de la severidad suelen producir limitaciones en la conducta social y laboral del paciente hecho que se relaciona con una baja calidad de vida51.
En conclusión, los eventos adversos se presentan con mucha frecuencia en los procedimientos más efi caces como son los malabsortivos. Las reoperaciones, los reingresos hospitalarios y las deficiencias nutricionales, vitamínicas ó proteicas, obligan al cirujano a ser cuidadoso en la indicación de la técnica.
CONCLUSIONES
El incremento del número de pacientes con obesidad mórbida obliga a los sistemas de salud a tomar posición y acción frente a esta epidemia. Por cuestiones epistemológicas ya discutidas es difícil creer que la Cirugía Bariátrica mejore sustantivamente su eficacia y seguridad aún mejorando el nivel de la investigación clínica, a pesar de ello, es la mejor alternativa con que se cuenta actualmente para el tratamiento de la obesidad mórbida y de las condiciones médicas que coexisten con ella. Esto obliga a los cirujanos a tener un comportamiento ético a la altura de las circunstancias informando adecuadamente a los pacientes sobre las posibilidades y riesgos de cada una de las técnicas que se ofrecen y no dejando de mencionar que la mayoría de los procedimientos que se pueden ofrecer en el momento, no tienen verificación científica y que en algunos de ellos es insospechado lo que pueda ocurrir a muy largo plazo. De la misma manera las instituciones deben favorecer la formación de grupos multidisciplinarios de trabajo que muestren disciplina en la elección de los pacientes tributarios de Cirugía Bariátrica, dejar esta cirugía en manos adecuadamente entrenadas y establecer un programa de estricto seguimiento a largo plazo todo esto compatibilizado con los indicadores del costo beneficio y costo efectividad. En suma, la Cirugía Bariátrica se seguirá realizando hasta que no tengamos acceso al tratamiento de la causa por manipulación genética ó medicamentosa ó que se modifiquen sustantivamente los patrones culturales que llevan a la obesidad.
BIBLIOGRAFÍA
1. MANSON JE, SKERRETT PJ, GREENLAND P, VANITALLIE TB. The escalating pandemics of obesity and sedentary lifestyle: a call to action for clinicians. Arch Intern Med. 2004;164(3):249-258.
2. SECLÉN S, LEEY J, VILLENA A, HERRERA B, MENACHO J, CARRASCO A, et al. Prevalencia de diabetes mellitus, hipertensión arterial, hipercolesterolemia y obesidad como factores de riesgo coronario y cerebrovascular en población adulta de la costa, sierra y selva del Perú. Acta Med Peru 1999; 17(1): 8-12.
3. ROSAS A, ÁNGEL, LAMA G, GIANCARLO, LLANOSZAVALAGA, FERNANDO et al. Prevalencia de obesidad e hipercolesterolemia en trabajadores de una institución estatal de Lima - Perú. Rev. perú. med. exp. salud publica, abr.-jun. 2002, vol.19, no.2, p.87-92.
4. MEDINA LEZAMA J, MOREY VARGAS O, ZEA DÍAZ H, BOLAÑOS SALAZAR JF, CORRALES MEDINA F, CUBA BUSTINZA C, et al Prevalencia de Sobrepeso y Obesidad en la Población Adulta de Arequipa Metropolitana: Resultados del Estudio PREVENCION. Revista Peruana de Cardiología Vol. XXXII Nº 3 194-209
5. GASTROINTESTINAL SURGERY FOR SEVERE OBESITY: National Institutes of Health Consensus Development Conference Statement. Am.J.Clin.Nutr. 1992;33:615S-619S
6. MAGGARD MA, SHUGARMAN LR, SUTTORP M, et al. Meta-analysis: surgical treatment of obesity. Ann Intern Med. 2005;142(7):547-559.
7. PONS-RÀFOLS, JMV, ESPALLARGUES M Y TEBÉ C. Obesidad y cirugía bariátrica: de último recurso a tratamiento de primera elección. Med Clin (Barc). 2006;126(1):19-24
8. TESSIER DJ, EAGON JC. Surgical management of morbid obesity. Curr Probl Surg 2008;45(2):68-137
9. ÁLVAREZ R. Luces y sombras en cirugía bariátrica. Rev. Chilena de Cirugía. 2009;61(4):393-395
10. MARTÍNEZ-BLÁZQUEZ C. Cirugía bariátrica: puntualizaciones para un desarrollo coherente Cir Esp. 2006;79(5):265-6
11. MARTÍNEZ-BLÁZQUEZ C. La cirugía frente a la epidemia del siglo XXI. Cir Esp 2004;75(5):217-8
12. MCNATT SS, LONGHI JJ, GOLDMAN CH, MCFADDEN D. Surgery for Obesity: A Review of the Current State of the Art and Future Directions. J Gastrointest Surg 2007(11):382–402
13. PATIÑO JF. Cirugía de invasión mínima: una nueva teoría quirúrgica. En: Cirugía Laparoscópica y Toracoscópica. Editado por J Cervantes y JF Patiño. McGraw-Hill Interamericana. México, 1997.
14. KHUN, T. La Estructura de las Revoluciones Científicas. Fondo de Cultura Economica. Octava reimpresión (FCE, Argentina), 2004
15. AGÜERO AL. La medicina en el siglo XIX. Cátedra de Historia de la Medicina-Facultad de Medicina-Universidad de Buenos Aires-Argentina. http://www. lataccs.com.ar/pdf/HBRIT1.pdf (consultado el 31 de agosto del 2009)
16. VOJVODIC HERNANDEZ, Ivan. Amenazas, debilidades y limitaciones de la cirugía basada en la evidencia. Acta méd. Peruana. 2007;24:2:56-61.
17. ALAN A. SABER & MOHAMED H. ELGAMAL & MICHAEL K. MCLEOD. Bariatric Surgery: The Past, Present, and Future. OBES SURG (2008) 18:121–128
18. GRIFFEN WO JR, BIVINS BA, et al. The decline and fall of jejunoileal bypass. Surg Gynecol Obstet 1983;157:301-8.
19. SHERMAN CD JR, MAY AG, NYE W, et al. Clinical and metabolic studies following bowel by-passing for obesity. Ann N YAcad Sci 1965 Oct 8;131(1):614–22.
20. PAUL E. O'BRIEN, TRACEY MCPHAIL, TIMOTHY B. CHASTON, JOHN B. DIXON, Systematic Review of Medium-Term Weight Loss after Bariatric Operations. Obesity Surgery, 16, 1032-1040
21. LARRAD A, SÁNCHEZ-CABEZUDO C. Indicadores de calidad en cirugía bariátrica y criterios de éxito a largo plazo. Cir Esp 2004;75(3):301-4
22. COLQUITT JL, PICOT J, LOVEMAN E, CLEGG AJ. Cochrane Database of Systematic Reviews, Issue 2, 2009
23. GRILO CM, WILFLEY DE, JONES A, BROWNELL KD, RODIN J. The social self body dissatisfaction and binge eating in obese females. Res. 1994 Jan;2(1):24-7.
24. MAGGARD MA, SHUGARMAN LR, SUTTORP M, MAGLIONE M, SUGERMAN HJ, LIVINGSTON EH, NGUYEN NT, LI Z, MOJICA WA, HILTON L, RHODES S, MORTON SC, SHEKELLE PG. Meta-analysis: surgical treatment of obesity. Ann Intern Med. 2005 Apr 5;142:7:547-59.
25. PORIES WJ, SWANSONS MS, MAC DONALD KG, LONG SB, MORRIS PG, BROWN BM, BARAKAT HA DERAMON RA,et al. Who would have thought it? An operation proves to be the most effective therapy for adult-onset diabetes mellitus. Ann Surg 1995 Sep;222:3:339-50
26. LARRAD A, SÁNCHEZ-CABEZUDO A. Indicadores de calidad en cirugía bariátrica y criterios de éxito a largo plazo. Cir Esp 2004;75:3:301-4
27. BALSIGER BM, POGIO JM, MAI J, et al. Ten and more years after vertical banded gastroplasty as primary operation for morbid obesity. J Gastrointest Surg. 2000;4:598–605.
28. PORIES WJ, SWANSON MS, MACDONALD KG, LONG SB, MORRIS PG, BROWN BM et al. Who would have thought it? An operation proves to be the most effective therapy for adult-onset diabetes mellitus. Ann Surg 1995:222:339-50
29. FREZZA EE, CHIRIVA-INTERNATI M, WACHTEL MS. Analysis of the Results of Sleeve Gastrectomy for Morbid Obesity and the Role of Ghrelin. Surg Today 2008;38:481–483
30. FAVRETTI F, SEGATO G, ASHTON D et al. Laparoscopic adjystable gastric banding in 191 consecutive obese patients: 12 years results. Obes Surg 200: 17:168-75
31. BUCHWALD H, AVIDOR Y, BRAUNWALD E, et al. Bariatric surgery: a systematic review and metaanalysis. JAMA. 2004;292:1724-1737.
32. GUMBS AA, MODLIN IM, BALLANTYNE GH. Changes in insulin resistance following bariatric surgery: role of caloric restriction and weight loss. Obes Surg. 2005;15:462-73.
33. CUMMINGS DE, OVERDUIN J, FOSTER-SCHUBERT KE, CARLSON MJ. Role of the bypassed proximal intestine in the anti-diabetic effects of bariatric surgery [Editorial]. Surg Obes Relat Dis. 2007;3:109-15.
34. MARION L. VETTER, RD; SERENA CARDILLO, MICHAEL R. RICKELS, MS; AND NAYYAR IQBAL, Narrative Review: Effect of Bariatric Surgery on Type 2 Diabetes Mellitus- Ann Intern Med. 2009;150:94-103.
35. GRACIA J. A, MARTÍNEZ M, ELIA M, AGUILELLA V, ROYO P, JIMÉNEZ A, BIELSA MA, ARRIBAS D. Obesity Surgery Results Depending on Technique Performed: Long-Term Outcome. Obes Surg 2009;19:432–438
36. DECKER GA, SWAIN JM, CROWELL MD, SCOLAPIO JS. Gastrointestinal and Nutritional Complications After Bariatric Surgery. Am J Gastroenterol 2007;102:2571–2580
37. SCOTT A. SHIKORA, JULIE J. KIM AND MICHAEL E. TARNOFF. Nutrition and Gastrointestinal Complications of Bariatric Surgery. Nutr Clin Pract 2007; 22; 29
38. The Longitudinal Assessment of Bariatric Surgery (LABS) Consortium. Perioperative Safety in the Longitudinal Assessment of Bariatric Surgery. N Engl J Med 2009;361:445-54.
39. VIEITO AMOR M, HERNÁNDEZ INIESTA J, SANTIVERI X. GARCÍA CH, MAESTRE P, VILLALONGA A, RUIZ B. Morbimortalidad anestésica-quirúrgica en 60 Pacientes Intervenidos de Cirugía Bariátrica. Rev. Esp. Anestesiol. Reanim. 2002; 49: 365-372
40. SUTER M, CALMES JM, PAROZ A, GIUSTI VA: 10YEAR experience with laparoscopic gastric banding for morbid obesity: high longterm complication and failure rates. Obes Surg 2006;16:829-835.
41. BUCHWALD H. Introduction and current status of bariatric procedures. Surgery for Obesity and Related Diseases 4 (2008) S1–S6
42. SAUNDERS J, BALLANTYNE GH, BELSLEY S, STEPHENS DJ, TRIVEDI A, EWING DR, IANNACE VA, CAPELLA RF, WASILEWESKI A, MORAN S, SCHMIDT HJ. One-year Readmission Rates at a High Volume Bariatric Surgery Center: Laparoscopic Adjustable Gastric Banding, Laparoscopic Gastric Bypass, and Vertical Banded Gastroplasty-Rouxen-Y Gastric Bypass. Obes Surg 2008;18:1233–1240
43. ENCINOSA WE, BERNARD DM, DU D, STEINER CA. Recent Improvements in Bariatric Surgery Outcomes Med Care 2009;47: 531–535
44. Longitudinal Assessment of Bariatric Surgery (LABS) Consortium, Flum DR, Belle SH, King WC, Wahed AS, Berk P, Chapman W, Pories W, Courcoulas A, McCloskey C, Mitchell J, Patterson E, Pomp A, Staten MA, Yanovski SZ, Thirlby R, Wolfe B. Perioperative safety in the longitudinal assessment of bariatric surgery. N Engl J Med 2009;361:445-54.
45. SCOTT A. SHIKORA, JULIE J. KIM AND MICHAEL E. TARNOFF. Nutrition and Gastrointestinal Complications of Bariatric Surgery. Nutr Clin Pract 2007; 22; 29
46. SKROUBIS G, SAKELLAROPOULOS G, POUGGOURAS K, MEAD N, NIKIFORIDIS G, KALFARENTZOS F. Comparison of nutritional deficiencies after Roux-en-y gastric bypass and after biliopancreatic diversion with Roux-en-y gastric bypass. Obes Surg. 2002;12: 551–558.
47. DOLAN K. A clinical and nutritional comparison of biliopancreatic diversion with and without duodenal switch. Ann Surg 2004; 240: 51-6
48. BLOOMBERG R, FLEISHMAN A, NALLE J, et al. Nutritional deficiencies following bariatric surgery: what have we learned? Obes Surg. 2005;15:145–54.
49. SCOPINARO N. Biliopancreatic diversion for obesity at eighteen years. Surgery 1996;119:261-8
50. SCOTT A. SHIKORA SA KIM JJ, TARNOFF ME. Nutrition and Gastrointestinal Complications of Bariatric Surgery. Nutr Clin Pract 2007; 22; 29
51. POTOCZNA N, HARFMANN S, STEFFEN R, BRIGGS R, BIERI N, HORBER NF. Bowel Habits After Bariatric Surgery. Obes Surg 2008; 18:1287–1296
Correspondencia:
Ivan Vojvodic Hernández
Ivojvodic@usmp.edu.pe













