Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista de Gastroenterología del Perú
Print version ISSN 1022-5129
Rev. gastroenterol. Perú vol.30 no.1 Lima Jan./mar. 2010
ARTÍCULOS ORIGINALES
Influencia de la erradicación de Helicobacter pylori en pacientes con dispepsia no ulcerosa en un hospital de Lima
Influence of eradication of Helicobacter pylori in patients with non-ulcer dyspepsia in a 25 hospital of Lima
Italo Novoa Reyes1 ; Raúl De los Ríos Senmache2 ; José Pinto Valdivia2 ; Jorge Huerta-Mercado Tenorio2 ; Alejandro Piscoya Rivera2 ; Ricardo Prochazka Zarate Ricardo2 ; Carlos García Encinas2 ; Arturo Zegarra Chang2 ; Alejandro Bussalleu Rivera3 ; Elizabeth Refulio Zevallos4
1. Alumno de la Facultad de Medicina de la Universidad Peruana Cayetano Heredia, Lima Perú.
2. Médico del Servicio de Gastroenterología del Hospital Nacional Cayetano Heredia, Lima Perú.
3. Médico de la Facultad de Medicina de la Universidad Peruana Cayetano Heredia, Lima - Perú.
4. Enfermera del Servicio de Gastroenterología del Hospital Nacional Cayetano Heredia, Lima - Perú.
RESUMEN
OBJETIVO: Determinar la asociación entre la erradicación de la infección gástrica por Helicobacter pylori (HP) y los cambios de intensidad de síntomas dispépticos y del nivel de satisfacción en pacientes con dispepsia no ulcerosa (DNU).
MÉTODOS: Estudio de cohortes prospectivo en pacientes con DNU e infección con HP evaluados durante 6 meses posteriores al tratamiento anti HP. Constituido por 70 pacientes HP Negativo, quienes erradicaron el HP después del tratamiento, y 28 pacientes HP Positivo, quienes no erradicaron la infección. Los síntomas dispépticos se evaluaron con la escala SODA.
RESULTADOS: Hubo diferencias significativas en la disminución de la intensidad del dolor (RR= 0.6, IC 90%: 0.47 -0.78) y de síntomas tipo no dolorosos (RR= 0.5, IC 90%: 0.39 – 0.67), así como en el aumento del grado de satisfacción (RR= 3.28, IC 90%: 2,86- 3,75) en el grupo HP Negativo respecto al grupo HP Positivo sólo a los seis meses de terminado el tratamiento.
CONCLUSIONES: En pacientes con dispepsia no ulcerosa, la erradicación de la infección por HP se asocia a la disminución de la intensidad de los síntomas y al aumento del nivel de satisfacción personal al sexto mes de terminar el tratamiento.
PALABRAS CLAVE: Dispepsia, Helicobacter pylori, SODA.
ABSTRACT
OBJECTIVE: To determine whether erradication of Helicobacter pylori (HP) infection from gastric mucosae is associated with changes in symptoms severity and satisfaction degree in patients with non-ulcer dyspepsia (NUD).
METHODS: Prospective cohort study in patients with NUD and HP infection that were evaluated for six months following treatment, made up of 70 HP Negative patients in whom HP infection was erradicated, and 28 HP Positive patients in whom infection was not eradicated following treatment. Dyspeptic symptoms were assessed using SODA scale.
RESULTS: There was significant differences on decrease of pain (RR= 0.6, IC 90%: 0.47 -0.78) and non-pain symptoms intensity (RR= 0.5, IC 90%: 0.39 – 0.67), as well as on increase on degree of satisfaction (RR= 3.28, IC 90%: 2.86 – 3.75) among HP Negative patients group with regards to HP Positive patients at sixth month.
CONCLUSIONS: In patients with nonulcer dyspepsia, erradication of HP infection is associated with decrease in symptoms intensity and increase on degree of satisfaction six month after treatment.
KEY WORDS: Dyspepsia, Helicobacter pylori, SODA.
INTRODUCCIÓN
La dispepsia no ulcerosa (DNU) y la infección gástrica por Helicobacter pylori (HP) son patologías comunes y su asociación es aún controversial. La prevalencia de la dispepsia varía entre 12% y 45% en distintas poblaciones a nivel mundial (1,2) y 35% en una población peruana (3), y representa el 20% a 40% de las consultas gastroenterológicas en Estados Unidos (4) y entre 25% y 40% en Perú (5,6). Más del 50% de la población mundial y entre el 58% y 83% de los peruanos, tienen infección gástrica con HP y se le ha asociado a un aumento de la prevalencia de la dispepsia (7,8).
El estudio del HP como agente causal de la DNU se puede abordar de tres maneras: examinando las anormalidades fisiopatológicas en los pacientes infectados con HP, verificando un incremento de la prevalencia de DNU en dichos pacientes, y demostrando mejoría de la DNU después de curar la infección y la inflamación asociada (9,10). Mientras que en pacientes con dispepsia no ulcerosa la prevalencia de infección con HP es 23% mayor que en la población general (9,10), los estudios publicados hasta el presente han mostrado resultados contradictorios al verificar la asociación entre la erradicación de la infección por HP y la mejoría de la DNU (11,12), diferencias causadas probablemente por: uso de métodos diferentes de detección de HP, definiciones inconsistentes de dispepsia, y por la inexistencia de un instrumento adecuado para medir el cambio en la intensidad de los síntomas (12,13,14).
Por tal motivo, nos proponemos determinar la asociación existente entre la erradicación del HP y el cambio de intensidad de los síntomas dispépticos y del grado de bienestar general en pacientes con DNU, utilizando un nuevo instrumento evaluativo que permita medir con precisión el cambio. La hipótesis alterna considera que los pacientes que erradican el HP de la mucosa gástrica (HP Negativo) muestran cambios en la intensidad de síntomas dispépticos respecto a aquellos que no erradican la infección (HP Positivo) después del tratamiento. No existen estudios al respecto en poblaciones peruanas.
MATERIALES Y MÉTODOS
Se realizó un estudio de cohortes prospectivo. Los sujetos de estudio fueron pacientes entre 18 y 75 años con DNU que padecían infección gástrica con HP, provenientes del Servicio de Gastroenterología del Hospital Nacional Cayetano Heredia de Lima. La DNU se definió, de acuerdo a los criterios de Roma III, como un grupo de molestias referidas al tracto gastrointestinal superior que persiste por más de un mes, no compatible con reflujo gastroesofágico y sin anormalidades estructurales (4,11,15,16,17). Los pacientes con enfermedad ulcerosa péptica, cirugías gástricas previas, cáncer gástrico, esofagitis, enfermedad sistémica, y los que usaron antibióticos o antiácidos en el último mes se excluyeron del estudio (14,18).
La intensidad de los síntomas dispépticos fue evaluada en tres momentos: antes de iniciar el tratamiento y un mes y seis meses después de terminado el mismo. Se utilizó la escala SODA (Severity Of Dyspepsia Assessment), instrumento multidimensional, validado en español (19), con adecuada exactitud, validez, rango de medición efectivo y medición a intervalos iguales, que permite medir el cambio en los síntomas y en el grado de bienestar general mediante ítems agrupados en tres categorías o secciones independientes: dolor, síntomas tipo no dolor, y nivel de satisfacción con el estado de salud (13, 20, 21). La escala SODA consiste en 17 preguntas en escala ordinal: 6 ítems para evaluar el dolor, 7 ítems para evaluar los síntomas tipo no dolorosos, y 4 ítems para el nivel de satisfacción. Las puntuaciones de los ítems varían de 0 a 3, de 0 a 4, de 0 a 5, o de 0 a 10 (Cuadro 1).

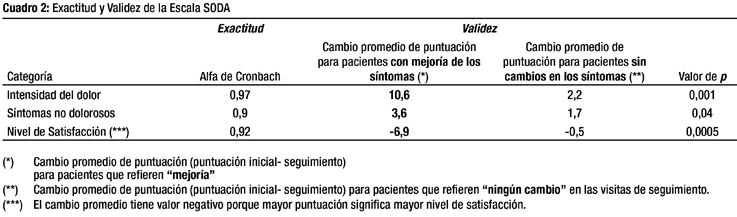
Los puntajes brutos obtenidos en cada categoría de la escala son convertidos a puntajes de intervalos iguales según las tablas de conversiones diseñadas por los autores de la escala SODA. El puntaje convertido del dolor varía entre 2 y 47 puntos, de los síntomas no dolorosos entre 7 y 35 puntos, y del nivel de satisfacción entre 2 y 23 puntos. El análisis del cambio de los síntomas se realiza con los puntajes convertidos y la definición de mejoría es diferente en cada sección de la escala. En cuanto al dolor, se considera que un paciente ha mejorado cuando la diferencia entre la puntuación final y la puntuación inicial es mayor que 10.6, la mejoría de los síntomas tipo no dolorosos se define cuando dicha diferencia es mayor que 3.6; y el aumento en el nivel de satisfacción se define cuando la diferencia entre la puntuación en el seguimiento y la inicial es mayor que 6.9 (Cuadro 2).
La infección con HP se determinó en dos momentos: antes de iniciar el tratamiento y un mes después de terminado el mismo. Se usaron el test de aliento con urea marcada con carbono 14 y el estudio de las biopsias gástricas obtenidas por endoscopia digestiva alta (EDA). Se definió infección o erradicación fallida cuando cualquiera de las dos pruebas fue positiva, y erradicación efectiva cuando ambas pruebas fueron negativas (8,14,18,22). No se determinó el estado de la infección a los seis meses. También se estudió la presencia, profundidad y nivel de actividad de la gastritis. La terapia estándar de erradicación de HP consistió en amoxicilina, claritromicina y omeprazol/esomeprazol (14,18). La eficacia del tratamiento no es una variable a evaluar en nuestro estudio y no altera la evolución de la enfermedad (23,24).
El análisis estadístico se abordó de dos maneras: 1) determinando si el cambio de puntuación de los síntomas o del nivel de satisfacción fue significativo entre las dos cohortes durante el seguimiento y 2) midiendo el riesgo relativo de permanecer dispéptico después de la erradicación, de acuerdo a las definiciones de mejoría de la escala SODA (Cuadro 2). Con el número de pacientes hasta el sexto mes, el estudio tuvo un nivel de confianza del 90% y un poder del 80%, considerando una reducción teórica de la intensidad de los síntomas de 48% (30-70%) en el grupo HP Negativo y de 19% (19-45%) en el grupo HP Positivo, y una tasa de erradicación del HP de 75% (11,16,18,19,25,26,27,28). El estudio fue aprobado por el Comité Institucional de Ética de la Universidad Peruana Cayetano Heredia.
RESULTADOS
Se reclutaron inicialmente 140 pacientes para el estudio de dispepsia, 124 de los cuales cumplieron los criterios de admisión. Durante el seguimiento se perdieron 23 pacientes HP Negativo y 3 pacientes HP Positivo, quedando en el sexto mes 70 pacientes HP Negativo y 28 pacientes HP Positivo. Al inicio del estudio, todos los pacientes estaban infectados con HP. Un mes después del tratamiento ya se conocía que pacientes habían erradicado la infección. Considerando el estado de la infección un mes después del tratamiento se obtuvieron los datos del Cuadro 3: los pacientes HP Negativo tuvieron al inicio del estudio similares características demográficas, intensidad de la dispepsia y porcentaje de endoscopías normales respecto a los pacientes HP Positivo.
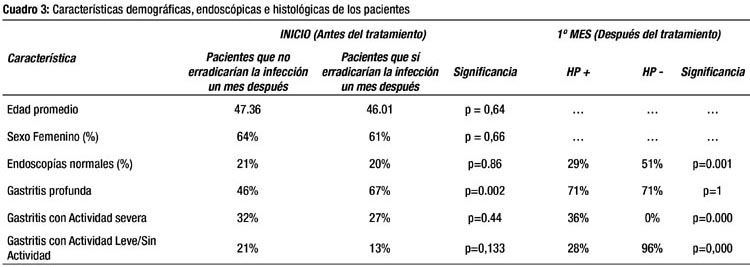
El Cuadro 3 también muestra que un mes después de terminado el tratamiento, el grupo HP Negativo tenía un número mayor de endoscopías normales y de biopsias con actividad leve. La gastritis profunda fue mayor en el grupo HP Positivo. Al sexto mes no se evaluó el estado de la infección.
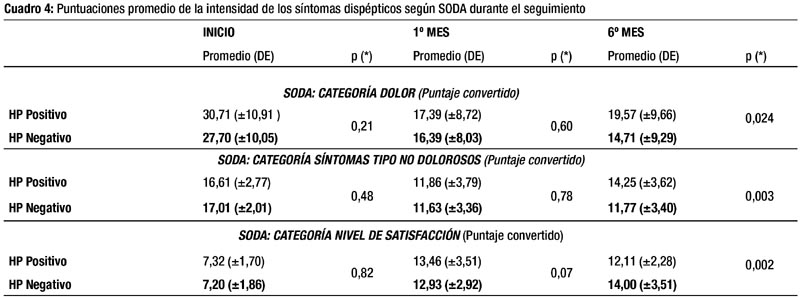
El Cuadro 4 compara las puntuaciones promedio corregidas de la escala SODA en ambas cohortes (HP Positivo y HP Negativo) al inicio del estudio y durante el seguimiento, mostrando que al inicio del estudio y un mes después del tratamiento no existieron diferencias significativas en las pun- tuaciones promedio de ambas cohortes en ninguna sección de la escala SODA. Al sexto mes, sin embargo, las puntuaciones promedio de la intensidad de todos los síntomas en el grupo HP Negativo fueron significativamente menores que en el grupo HP Positivo. Asimismo, el promedio del nivel de satisfacción en el grupo HP Negativo fue significativamente mayor que en el grupo HP Positivo.
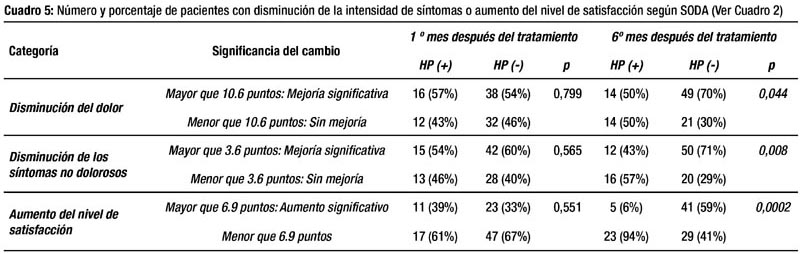
El Cuadro 5 enfoca el análisis desde otro punto de vista, centrándose ya no en el promedio de las puntuaciones, sino en la puntuación individual; mostrando las frecuencias absolutas de pacientes que disminuyeron la intensidad de los síntomas o aumentaron el nivel de satisfacción significativamente (mejoría) según los valores predeterminados de la escala SODA del Cuadro 2. De ese modo, seis meses después del tratamiento, el porcentaje de pacientes HP Negativo y HP Positivo que mostró disminución significativa de la intensidad del dolor fue 70% y 50% respectivamente, respecto a los síntomas no dolorosos, el porcentaje fue 71% y 43% respectivamente. De otro lado, el 59% de HP Negativos y el 6% de HP Positivos aumentaron significativamente el nivel de satisfacción. Estas diferencias fueron estadísticamente significativas.
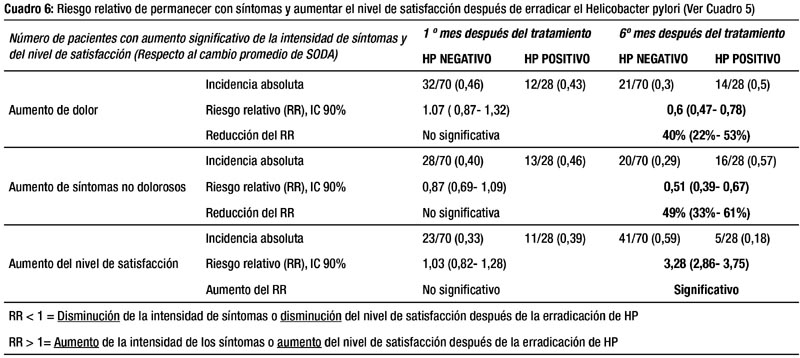
El Cuadro 6 muestra la incidencia relativa y el riesgo relativo en función de los datos del Cuadro 5, evidenciando que los pacientes HP Negativo tienen menos riesgo de permanecer con dolor (RR = 0,6 IC 90%: 0,47- 0,78) y con síntomas tipo no dolorosos (RR= 0,5 IC 90%: 0,39-0,67) que los pacientes HP Positivo seis meses después del tratamiento. Asimismo, los pacientes HP Negativo tienen mayor probabilidad de aumentar el nivel de satisfacción (RR= 3.28 IC 90%: 2.86 - 3,75) respecto al grupo HP Positivo. También se encontró que seis meses después del tratamiento, el 50 % de los pacientes HP Negativo y el 33% de los HP Positivo habían disminuido el número de síntomas en un 50 % (p = 0.01).
Durante el seguimiento, los pacientes no recibieron ningún tipo de medicamento. Todos los pacientes en ambos grupos manifestaron haber cambiado ciertos alimentos de su dieta, en distinta proporción, con la finalidad de disminuir la intensidad de sus molestias. No fue posible evaluar esta variable.
DISCUSIÓN
En nuestro estudio encontramos que la erradicación del HP mejora la DNU y el nivel de satisfacción a los seis meses de tratamiento. El riesgo relativo de permanecer con dolor y con síntomas tipo no dolor después de erradicar la infección se redujo en 40% y en 49% respectivamente, mientras que la probabilidad de aumentar el nivel de satisfacción se triplicó (Cuadro 6), resultados similares a los encontrados por Jaakkimainen et al (14) y Jin et al (29). La erradicación de HP disminuye la intensidad y el número de síntomas de la DNU a lo seis meses, pero también aumenta significativamente el nivel de satisfacción (Cuadro 4), tal como reportó Gonzales et al (30) y Ruiz et al (31). Estos resultados son consistentes con la mejoría endoscópica e histológica de la mucosa gástrica: después de la erradicación, el porcentaje de EDA normales aumentó en 31% y la gastritis severa desapareció (Cuadro 3), similar a lo reportado por Talley et al (32); lo que sugiere que la erradicación del HP mejora la gastritis y determina cambios en la intensidad de los síntomas (11). Asimismo, la gastritis profunda aumentó significativamente en el grupo HP Positivo un mes después del tratamiento (Cuadro 3). Es decir, la persistencia de la infección podría aumentar la profundidad de la gastritis y a su vez incrementar la intensidad de la DNU a largo plazo, asociaciones aún controversiales( 11,14). La mejoría de la DNU observada un mes después del tratamiento en todos los pacientes podría atribuirse al efecto directo del tratamiento antiácido recibido treinta días antes; a diferencia de la mejoría significativa observada seis meses después en pacientes HP Negativo, que puede atribuirse a la erradicación del HP.
Aunque previamente se han publicado resultados positivos y negativos (11,14,18,19,25,26,27,28), en nuestro estudio, el efecto de erradicación del HP en la DNU es más positivo que los anteriores, y más consistente con los resultados publicados después del 2003 (29,30,31,32,33,34). Una explicación es el porcentaje mucho menor de EDA normales al iniciar nuestro estudio (20% a 21%) respecto a estudios previos (80% a 100%), por lo que el efecto placebo de la EDA normal en los pacientes pudo haber sido menor, y el efecto del tratamiento de mayor magnitud (34).
Sin embargo, existen varias diferencias entre los estudios previos que hacen que los resultados de nuestro estudio no sean comparables con aquellos. 1) Las definiciones de dispepsia, tipo y número de síntomas, así como los resultados evaluados fueron diferentes en los estudios revisados, por lo que el beneficio del tratamiento de erradicación puede aumentar o disminuir(11,14,18). 2) Los instrumentos utilizados para evaluar el cambio en la intensidad de los síntomas dispépticos no fueron de tipo evaluativos como la escala SODA, que permite medir con precisión el cambio al utilizar escalas de intervalos iguales(13,20,21). 3) El diseño y la metodología de los estudios no fue uniforme (35) puesto que en algunos ensayos clínicos el análisis del efecto de la erradicación se basó en el tipo de intervención realizada (tratamiento de erradicación vs placebo), introduciendo un sesgo de selección pues en el grupo de tratamiento existen pacientes HP Negativo y HP Positivos que al no ser considerados por separado pueden alterar el promedio de la intensidad de los síntomas en cada grupo. Sólo algunos estudios (11,19,34), como el nuestro, realizaron dicho análisis en función del estado de la infección después del tratamiento, es decir comparando al grupo HP Positivo con el grupo HP Negativo. 4) Los criterios de admisión, el número de ensayos clínicos incluidos y la fecha de publicación pueden introducir sesgos en los metanálisis y alterar los resultados.(14,26).
El tipo de instrumento utilizado para medir el cambio de los síntomas dispépticos es fundamental en estudios longitudinales como el nuestro. Existen al respecto varias escalas que permiten evaluar la dispepsia y que han sido utilizadas previamente. Sin embargo, nosotros escogimos la escala SODA porque es la única diseñada hasta el momento que permite medir la significancia del cambio de intensidad de los síntomas dispépticos entre dos momentos diferentes en un estudio de seguimiento. La escala SODA posee adecuadas propiedades psicométricas, pero su uso no está muy extendido, aunque cada año se publican más estudios acerca de la aplicación de la escala en distintas áreas clínicas. Ladrón de Guevara et al, la primera en utilizar la escala SODA para evaluar la DNU, no encontró mejoría en la DNU después de erradicar el HP (19), resultados cuestionables ya que se siguieron a los pacientes sólo hasta dos meses después del tratamiento.
La dieta, una variable compleja y difícil de evaluar, fue alterada por todos los pacientes de nuestro estudio. En ambas cohortes, los pacientes reportaron haber eliminado, en distinta proporción, aquellos alimentos de la dieta que aumentaban la intensidad de los síntomas dispépticos. Otros refirieron haber mejorado los hábitos alimenticios, ya sea respetando los horarios de las comidas, o eliminando alimentos con alto contenido de grasas o condimentos. Aunque al parecer el tipo de dieta y hábito alimenticio podría mejorar la DNU, no sabemos en qué proporción contribuye a la mejoría global que se obtiene al erradicar la infección con HP.
Por lo discutido anteriormente, concluimos que en nuestro estudio la erradicación de HP en pacientes con DNU se asocia a la disminución de la intensidad de los síntomas y al aumento del nivel de satisfacción a los seis meses de terminado el tratamiento. La dieta es una variable que puede alterar los resultados de un estudio de este tipo y debe ser considerada al planificar estudios posteriores. Proponemos también utilizar la escala SODA como un instrumento adecuado para evaluar los síntomas dispépticos en estudios longitudinales.
REFERENCIAS
1. Westbrok J, McIntosh J, Taley N. The Impact of Dyspepsia Definition on Prevalence Estimates: Considerations for Future Researchers. Scand J Gastroenterol 2000; 3: 227-233.
2. Bytzer P, Taley N. Dyspepsia. Ann Intern Med. 2001, 134: 815-822.
3. Curioso W, Donaires N, Bacilio C, y col. Prevalencia y asociación de la dispepsia y el síndrome de intestino irritable en una comunidad de la Selva Peruana. Rev Gastroenterol Peru 2002; 22 (2): 129-40.
4. Jones M P. Evaluation and treatment of dispepsia. Postgrad Med J 2003;79: 25-29.
5. Yrribery S. Dispepsia: Conceptos, tipos, fisiopatología, diagnóstico y tratamiento. Diagnóstico 2003, 42: 5-6
6. Ramirez D. Diagnósticos más frecuentes de la consulta ambulatoria gastroenterológica en un hospital de Lima. Rev Gastroenterol Peru 2002; 22 (1).
7. Ramirez A. Helicobacter pylori en el Perú: Cambios en el tiempo en su prevalencia y relación con la patología gastroeduodenal. Rev Gastroenterol Perú 2003; 23(1): 11-15.
8. Aguilar C, Saavedra P, Mendoza G, et al. Estudio de la prueba de la ureasa o test de aliento (TA) y correlación con biopsia gástrica para la detección de Helicobacter Pylori (Hp) en pacientes dispépticos del Hospital Cayetano Heredia de Lima. Rev Gastroenterol Perú 2007; 27 :172-176.
9. Taley NJ, Hunt RH. What role does Helicobacter pylori play in dyspepsia and non-ulcer dyspepsia? Arguments for and against H. pylori being associated with dyspeptic symptoms. Gastroenterology 1997; 113: S67-7.
10. Armstrong D, Helicobacter pylori infection and dispepsia, Scand J Gastroenterol Suppl. 1996, 215, 38-47.
11. Bazoli F, De Luca L, Pozato P, et al. Helicobacter pylori and functional dispepsia: review of previous studies and commentary on new data. Gut 2002; 50 (S IV): iv33- iv35
12. Taley NJ. A critique of therapeutic trials in Helicobacter pylori- positive functional dyspepsia. Gastroenterology 1997; 106: 1174-83.
13. Rabeneck L, Cook K, Wristers K, et al. SODA (severity of dyspepsia assessment): A new effective outcome measure for dyspepsia-related health. J Clin Epidemiol 2001;54: 755–765.
14. Jaakimainen RL, Boyle E, Tudiver F. Is Helicobacter pylori associated with non-ulcer dyspepsia and will eradication improve symptoms? A meta-analysis. Br Med J 1999; 319: 1040-1044.
15. Chiba N. Definitions of Dyspepsia: Time for a Reappraisal. Eur J Surg 1998; S 583: 14–23
16. Geeraerts B, Tack J. Functional dyspepsia: past, present, and future. J Gastroenterol 2008; 43:251–255.
17. Rosman D. The Functional Gastrointestinal Disorders and the Rome III Process. Gastroenterology. 2006; 130: 1377–1390
18. Moayyedi P, Soo S, Deeks J, et al. Systematic review and economic evaluation of Helicobacter pylori eradication treatment for non-ulcer dyspepsia. Br Med J 2000; 321: 659-664
19. Ladrón de Guevara L, Gómez N, Padila L, et al. Evaluation of the symptomatology and quality of life in functional dispepsia before and after Helicobacter pylori eradication treatment. Rev Gastroenterol Mex 2004; 69 (4): 203-208
20. Rabeneck L. Measuring dyspepsia-related health in randomized trials: the Severity of Dyspepsia Assessment (SODA) and its use in treatment with NSAIDs and COX-2-specific inhibitors. Rheumatology 2003; 42(S3): iii32–iii39
21. Rabeneck L, Wristers K, Goldstein J, et al. Reliability, Validity, and Responsiveness of Severity of Dyspepsia Assessment in a Randomized Clinical Trial of a COX-2–Specific Inhibitor and Traditional NSAID Therapy. Am J Gastroenterol 2002 ; 97 (1): 32-39
22. Kato C, Yamaguchi T, Yusa K, et al. 13C-urea breath test. Nippon Rinsho 2001; 59(2): 67-71.
23. Fucio L, Minardi ME, Zagari RM, et al. Meta-analysis: duration of first-line proton-pump inhibitor based triple therapy for Helicobacter pylori eradication. Ann Intern Med 2007; 16; 147(8): 553-62.
24. Nyrén O, Adami HO, Bates S, et al. Absence of therapeutic benefit from antacids or cimetidine in non-ulcer dyspepsia. N Engl J Med 1986; 6; 314(6): 339-43.
25. Laheij L, Jansen J, Van De Lisdonk E, et al. Review article: symptom improvement through eradication of Helicobacter pylori in patients with non-ulcer dyspepsia. Alimentary pharmacology & therapeutics 1996; 10: 843-850.
26. Moayyedi P, Deeks J, Talley N, et al. An update of the Cochrane Systematic Review of Helicobacter pylori eradication therapy in nonulcer dyspepsia: Resolving the discrepancy between systematic reviews. Am J Gastroenterol 2003; 98 (12): 2621-2626
27. Delaney B. Helicobacter pylori eradication improved dyspepsia symptoms. ACP J Club. 2003; 138(1):16-7.
28. Laheij RJ, Van Rosum LG, Verbek AL, Jansen JB. Helicobacter pylori infection treatment of non-ulcer dyspepsia: an analysis of meta-analyses. J Clin Gastroenterol 2003, 36 (4): 315-320.
29. Jin X, Li Y M. Systematic review and meta-analysis from Chinese literature: the association between Helicobacter pylori eradication and improvement of functional dyspepsia. Helicobacter 2007; 12(5): 541-546,
30. González P, Legaz ML, Pérez F, y col. Eficacia de la erradicación de Helicobacter pylori en la dispepsia no ulcerosa, Med Clin 2004; 122(3), 87-91.
31. Ruiz A, Gordilo FJ, Hermosa JC, y col. Efecto del tratamiento erradicador en pacientes con dispepsia funcional e infección por Helicobacter pylori: ensayo clínico aleatorizado frente a placebo. Med Clin 2005; 124 (11): 401-5.
32. Taley N, Jansens J, Lauritsen K, et al. Erradication of Helicobacter pylori in functional dyspepsia: randomized double blind placebo controlled trial with 12 months´follow up. Br Med J 1999; 318: 833-837.
33. Moayedi P, Soo S, Deeks J, et al. Erradicación de Helicobacter pylori para la dispepsia no ulcerosa (Revisión Cochrane), La Biblioteca Cochrane Plus, 2008 Número 4. Oxford: Update Software Ltd. Disponible en: http://www.update-software.com.
34. Van Zanten V, Taley N, Blum A, et al. Combined analysis of the ORCHID and OCAY studies: does eradication of Helicobacter pylori lead to sustained improvement in functional dyspepsia symptoms? Gut 2002; 50(iv): iv26-iv30.
35. Moayyedi A, Van Zanten D. Systematic review: the methodological quality of trials affects estimates of treatment efficacy in functional (non-ulcer) dyspepsia. Aliment Pharmacol Ther 2004; 19(6): 631-641.
Correspondencia:
Italo Carlos Novoa Reyes
Meteoro 437, Urb. Los Cipreses
Cercado de Lima, Lima 1, Perú.
25768@upch.edu.pe













