Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Gastroenterología del Perú
versión impresa ISSN 1022-5129
Rev. gastroenterol. Perú v.30 n.3 Lima jul./set. 2010
REPORTES DE CASO
Ruptura espontánea de metastasis hepática por coriocarcinoma
Spontaneous rupture of choriocarcinoma hepatic metastases: report of a case
Fernando Revoredo Rego* ; David Alvarez Baca* ; Alejandro Benavides Samamé** ; Carla Cruzado Villanueva** ; Patricia Lloclla Kano***
* Cirujano General, Servicio de Cirugía B, Hospital Nacional Hipólito Unanue.
** Médico Patólogo, Servicio de Patología, Hospital Nacional Hipólito Unanue.
*** Médico Cirujano, Clínica San Gabriel – Complejo Hospitalario San Pablo.
RESUMEN
El coriocarcinoma es una neoplasia trofoblástica gestacional altamente vascularizada, con propensión a metastatizar vía hematógena. Las metástasis hepáticas son las menos comunes y la ruptura espontánea de las mismas causan hemoperitoneo. Presentamos un caso de ruptura espontánea de metástasis hepática de coriocarcinoma en una mujer joven, quien presentó hemorragia masiva y falleció después de la segunda laparotomía. La posibilidad de coriocarinoma debe ser sospechada en mujeres en edad fértil con metástasis hepáticas. Debido al alto riesgo de hemorragia, la biopsia debe ser diferida hasta hacer el dosaje de HCG.
Palabras clave: metástasis hepática, coriocarcinoma.
ABSTRACT
Choriocarcinoma is a highly vascularized gestational trophoblastic neoplasia, and has a propensity to metastasize hematogenously. Hepatic metastases are less common and spontaneous rupture of them results in a hemoperitoneum. We present a case of a young female with liver metastases from choriocarcinoma, who had severe haemorrhage and died after the second laparotomy. The possibility of choriocarcinoma should be suspected in women of child bearing age who present liver metastases. Because of the high risk oh haemorrhage, liver biopsy should be deferred until HCG has been measured.
Key words: hepatic metastases, choriocarcinoma.
INTRODUCCIÓN
El coriocarcinoma es un tumor trofoblástico gestacional (1) que afecta entre 1: 13 000 y 1: 50 000 embarazos de poblaciones caucásicas siendo la proporción mucho más alta en Asia.(2)
Ocurre aproximadamente en un 50% después de un embarazo molar, 25% después de un embarazo normal y 24% después de un aborto espontáneo. (3,4) Es un tumor altamente vascularizado y debido a la afinidad del trofoblasto por los vasos sanguíneos muestra una rápida metástasis hematógena. (3)
Más comúnmente crece en el cuerpo del útero y tiene la tendencia de hacer metástasis, vía hematógena a los pulmones, vagina, ovarios y el sistema nervioso central. Las metástasis hepáticas son poco frecuentes y ocurren en 4-20% de pacientes.(1) La enfermedad metastásica hepática es más comúnmente asociada con el adenocarcinoma.(2)
REPORTE DE CASO
Paciente mujer de 32 años ingresa por emergencia del Hospital Nacional Hipólito Unanue (HNHU), referida por presentar dolor abdominal tipo punzada, de moderada intensidad localizado en hipocondrio derecho y epigastrio; náuseas, vómitos biliosos, cefalea occipital, melena y hematemesis de más o menos 4 semanas de evolución. Como antecedentes de importancia, la paciente presenta amenorrea de 6 semanas y diagnóstico de mola hidatiforme hace 2 años.
A su ingreso, los signos vitales: frecuencia cardíaca: 112 por minuto, frecuencia respiratoria: 24 por minuto, presión arterial: 90/50 mmHg y temperatura: 37,2°C. Al examen físico la paciente se encuentra lúcida, con palidez marcada, hay buen pasaje del murmullo vesicular en ambos campos pulmonares, sin ruidos agregados; el abdomen tiene ruidos hidroaéreos, es blando depresible, doloroso a la palpación en hipocondrio derecho e hipogastrio.
Además, la paciente trae resultados de exámenes auxiliares:
-
Leucocitos: 5580/mm3, hemoglobina: 3,85 g/dL, plaquetas: 76 000/mm3, glucosa: 89 mg/100ml, úrea: 11 mg/100ml, creatinina: 0,6 mg/100ml, fosfatasa alcalina: 97 U/l, bilirrubinas totales: 1.51 mg/100ml, TGO: 97 U/l, TGP: 74 U/l, LDH: 901 U/l, amilasa: 74 U/l, βHCG: 87.30 UI/L
-
Endoscopía digestiva alta: hemorragia digestiva alta Forrest III.
-
Radiografía de tórax normal.
-
Ecografía abdominal: hígado con lesiones focalizadas de etiología a determinar, sugestivas de neoplasia. Pólipos vesiculares. Se sugiere eco doppler hepática o tomografía (fig. 1)
-
Ecografía transvaginal: colección líquida anecogénica en fosa pélvica.(fig. 2).
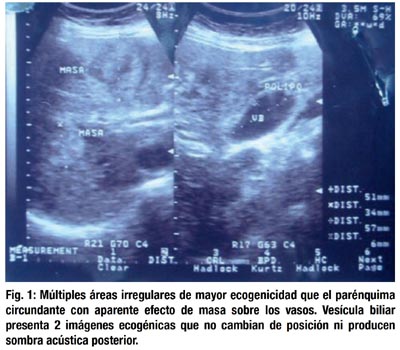
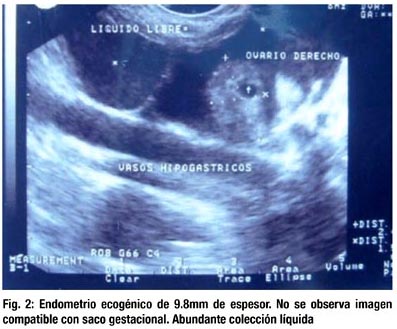
Es evaluada por el equipo de ginecología de guardia quienes le realizan una culdocentesis saliendo positiva. Se indica transfundir 4 unidades de paquete globular y se programa para una laparotomía exploratoria con los siguientes diagnósticos: 1. Hemoperitoneo de etiología a determinar (descartar un embarazo ectópico roto vs. perforación víscera hueca), 2. Anemia severa. Durante el acto quirúrgico el equipo de ginecología encuentra hemoperitoneo de más o menos 3L, útero y anexos de características normales; se avisa al equipo de cirugía de guardia, quienes encuentran una lesión violácea, nodular, blanda, de aspecto vascular en el segmento V del hígado, de más o menos 5x4cm, con solución de continuidad en su superficie y sangrado profuso. Otras lesiones en los segmentos IV, VII y VIII con las características antes descritas pero sin sangrado activo y sin solución de continuidad. Se intenta suturar dicha lesión con catgut crómico 1/0 sin lograrse, debido a lo friable del tejido por lo que se realiza empaquetamiento con gasa de los segmentos V y VI del hígado. Verificado el control del sangrado se cierra la pared abdominal.
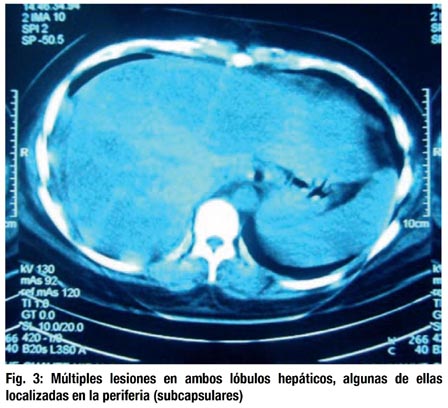
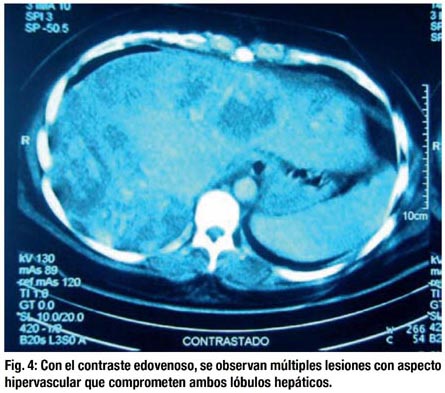
Posteriormente la paciente ingresa a la unidad de cuidados intensivos, donde se le realizó una TAC abdominal con contraste (figs. 3 y 4) evidenciándose múltiples lesiones hipervasculares en ambos lóbulos hepáticos, algunas de ellas localizadas en la periferie (subcapsulares). Además se realizaron dosajes de AFP: 2.64, CEA: 2.15 y HCG: mayor de 1 000 000 UI/L. La paciente permaneció hemodinámicamente estable y ventilando espontáneamente, pasando al servicio de cirugía para observación y posterior retiro del empaquetamiento. Al cuarto día post operatorio, presentó shock hipovolémico de manera súbita. Se ingresa a sala de operaciones encontrándose hemoperitoneo de más o menos 2 litros y múltiples áreas de aspecto vascular en segmento IV, VII y VIII del hígado con sangrado profuso. Se procede a la toma de biopsia y empaquetamiento hepático. La paciente fallece a las 3 horas de culminado el acto quirúrgico.
En las secciones histológicas de la biopsia hepática, se observa una mixtura de células del cititrofoblasto y sincitiotrofoblasto con atipia severa infiltrando el escaso tejido hepático que queda. Además se observa zonas de necrosis y hemorragia. (Fig. 5).
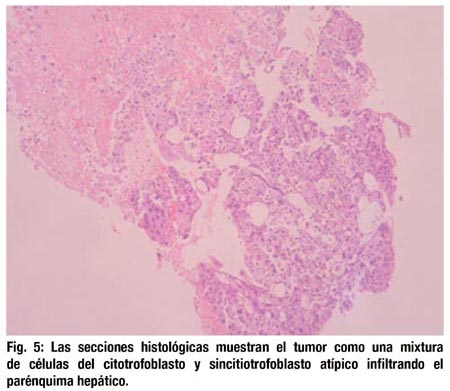
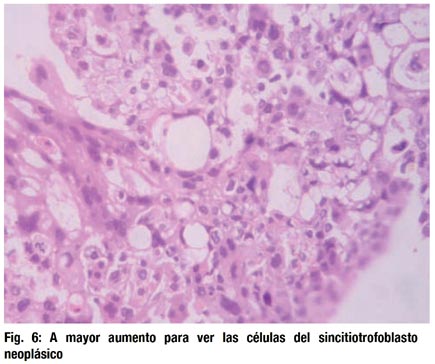
Las células trofoblásticas tienen núcleos muy pleomórficos, con uno o dos nucleolos (Fig. 6). Las figuras mitóticas son escasas. Se presentan en grupos aislados. Las células neoplásicas tienden a bordear las zonas de hemorragia (Fig. 6).
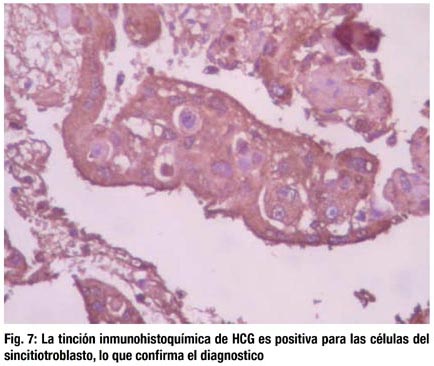
Se realizó inmunohistoquímica para confirmar el diagnóstico con el marcador
βHCG; el cual es fuertemente positivo en las células del sincitiotrofoblasto del tumor. (Fig. 7)
DISCUSIÓN
Las neoplasias trofoblásticas gestacionales son una complicación poco común del embarazo, comprenden a la mola hidatiforme (completa y parcial), mola invasiva y al coriocarcinoma (6).
El coriocarcinoma es tradicionalmente descrito como compuesto por citotrofoblasto y sincitiotrofoblasto. Microscópicamente estos dos tipos de células están intimamente asociadas formando un patrón plexiforme bifásico característico, sin embargo la naturaleza de estos dos tipos de células trofoblásticas no está bien comprendida. En el estudio realizado por Mao y col, se usó inmunohistoquímica para marcadores trofoblásticos: Mel-CAM (CD146), HLA-G, MUC-4 y
β-catenina. Los resultados sugieren que el coriocarcinoma está compuesto predominantemente de una mixtura de sincitiotrofoblasto y trofoblasto intermedio con sólo una pequeña proporción de citotrofoblasto. La presencia de β-catenina nuclear en el citotrofoblasto del coriocarcinoma concuerda con la opinión de que el coriocarcinoma se desarrolla de células citotrofoblásticas transformadas, las cuales presumiblemente son las células madre del cáncer, que se diferencian en trofoblasto intermedio o sincitiotrofoblasto (5).La gonadotropina coriónica humana (HCG) es una glicoproteína compuesta por dos subunidades, alfa y beta. Es producida normalmente en altas cantidades por el sincitiotrofoblasto durante la gestación. Es también producida en altas cantidades por tumores trofoblásticos y en mucho menor cantidad por una gran variedad de células neoplásicas no trofoblásticas. La HCG plasmática se ha encontrado elevada en una gran variedad de tumores no trofoblásticos; como en el 17% de tumores hepáticos. En casi todos estos tumores no trofoblásticos, la magnitud de la elevación de la HCG plasmática es pequeña (<5,1ng/ml) (6). Se ha encontrado que los tumores trofoblásticos gestacionales pueden secretar la HCG completa, la subunidad alfa o la beta (6). En nuestro paciente los valores de HCG fueron mucho más alt
os que los de la β-HCG.La hemorragia hepática espontánea es una condición rara. En ausencia de trauma o terapia anticoagulante, ésta, se debe a una enfermedad hepática subyacente. La causa más común de hemorragia hepática no traumática es el carcinoma hepatocelular y el adenoma hepatocelular. (7) Los otros tumores hepáticos que podrían causar hemorragia espontánea son las hiperplasias nodulares focales, hemangiomas y metástasis. (1,7) Otras condiciones asociadas con hemorragia hepática espontánea incluyen al síndrome HELLP y la amiloidosis. (7)
El hemoperitoneo secundario a la ruptura de una metástasis hepática espontánea ha sido descrito en tumores primarios de pulmón, páncreas, estómago, riñones, mama, próstata, testículo, vesícula biliar, piel (melanoma), nasofaringe y coriocarcinoma. (1,7) La ruptura de un tumor metastático hepático es rara ya que éstos tienden a ser fibróticos, menos vascularizados e invasivos y tienen menos capacidad de penetrar la cápsula hepática comparados con el carcinoma hepatocelular.(1) Sin embargo, el coriocarcinoma al ser un tumor vascular y hemorrágico es más propenso a romperse, especialmente cuando se localiza en la zona subcapsular, debido a la presión directa del tumor en contra de la superficie capsular, cuando hay incremento de la presión intraabdominal. Otros mecanismos de ruptura que han sido descritos son la necrosis y la descomposición de un nódulo tumoral o el aumento de la presión intavascular secundaria a un émbolo tumoral, resultando en una obstrucción venosa intrahepática. (1,8)
Una alta proporción de pacientes con coriocarcinoma tienen metástasis cuando se presenta el cuadro, siendo afectados más frecuentemente los pulmones (75%), vagina (50%), ovarios, cerebro, uréter e intestinos. (3) Las metástasis hepáticas son menos comunes, afectando del 4 al 20% de pacientes con enfermedad trofoblástica gestacional(2) . El hígado puede ser el único sitio de diseminación. La diseminación a distancia del coriocarcinoima en ausencia de tumor uterino está bien documentada. Esto podría ser explicado por la regresión del tumor primario después que éste ha hecho metástasis (2,3). La mayoría de coricarcinomas gestacionales ocurren dentro del primer año del tumor primario, pero hay algunos reportes que describen coriocarcinomas metastáticos con períodos de latencia muy largos (6). Ocurren en un 50% después de un embarazo molar, 25% después de un embarazo normal y 24% después de un aborto espontáneo (3,4). En nuestra paciente, se presentó dos años después de un embarazo molar.
Los síntomas dependen de la localización de la metástasis. Debido a la naturaleza altamente vascular de las lesiones mestastáticas similares a los tumores primarios, la hemorragia tumoral, ya sea espontánea o post biopsia pueden ser un gran problema (3)
La apariencia de las metástasis del coriocarcinoma es similar a otras lesiones vasculares(1). En la ecografía, hay usualmente lesiones hiperecoicas (1), como las descritas en la ecografía abdominal de nuestra paciente. Las imágenes de tomografía bifásica muestran lesiones hipervasculares en la fase arterial con aclaración en la fase venosa portal. La ruptura se sospecha cuando hay lesiones hemorrágicas con hematoma subcapsular en relación a las lesiones hepáticas con o sin hemoperitoneo. La resonancia magnética también muestra lesiones hipervasculares similares. Los hallazgos angiográficos incluyen una masa hipervascular con dilatación aneurismal de la terminación periférica de las arterias hepáticas ("apariencia de uva") en la fase arterial y lagos vasculares persistentes en la fase venosa (1,3,9). Estos hallazgos son similares a los hemangiomas, pero a diferencia de los coriocarcinomas metastáticos del hígado, los hemangiomas tienen un hallazgo tomográfico único que es el reforzamiento periférico con flujo centrípeto. En adición, una característica que permite diferenciar entre un coriocarcinoma metastático y un hepatoma es que en el último, los lagos vasculares retienen contraste por menos tiempo que en el primero (3).
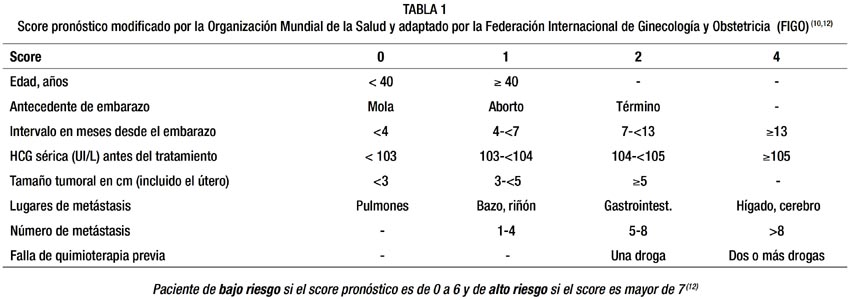
El tratamiento de la neoplasia gestacional persistente, ha tenido mucho éxito en los últimos años con la quimioterapia, sin embargo ocasionalmente pacientes con enfermedad metastática aún siguen muriendo (10). Los pacientes con bajo riesgo de neoplasia trofoblástica gestacional (tablas 1) son tratados con un solo agente quimioterápico: metotrexato o dactinomicina (11,12). Los pacientes con alto riesgo de enfermedad metastática reciben regimenes de quimioterapia combinada desde el inicio(11,12). La alta respuesta y la buena sobrevida, así como la tolerabilidad y efectos tóxicos acumulativos asociados con el uso de etopósido, metotrexato y dactinomicina alternado con ciclofosfamida y vincristina (EMA/CO), hacen de este protocolo o una de sus variantes como metotrexato alternado con dactinomicina y etopósido (MEA), el manejo actual de elección en estos pacientes (10).
El manejo de la ruptura espontánea de las metástasis hepáticas de un coriocarcinoma depende del tamaño del tumor, localización del tumor y severidad del sangrado. La cirugía en estos pacientes es usualmente difícil debido a la inestabilidad hemodinámica, dificultad considerable para lograr la hemostasia local con sutura, empaquetamiento o agentes hemostáticos tópicos y la resección hepática usualmente no es posible debido a las múltiples lesiones. La mejor alternativa es la embolización de la arteria hepática, la cual es una opción terapéutica paliativa para otras metástasis hepáticas sangrantes, incluyendo aquellas hemorragias masivas causadas por ruptura espontánea. La embolización debe ser selectiva para controlar el sangrado en estos casos porque el tumor primario tiene localización extrahepática y la resección quirúrgica no es curativa. El pronóstico de los pacientes con metástasis hepáticas rotas por coriocarcinoma es muy pobre. Usualmente tienen metástasis extensas en otras partes y la ruptura espontánea de las metástasis hepáticas es frecuentemente un evento terminal. La sobrevida es menos de 6 meses y en la mayoría menos de 6 semanas (1).
La hemorragia hepática espontánea es una condición rara. En ausencia de trauma o terapia anticoagulante, ésta, se debe a una enfermedad hepática subyacente. La causa más común de hemorragia hepática no traumática es el carcinoma hepatocelular y el adenoma hepatocelular. (7) Los otros tumores hepáticos que podrían causar hemorragia espontánea son las hiperplasias nodulares focales, hemangiomas y metástasis. (1,7) Otras condiciones asociadas con hemorragia hepática espontánea incluyen al síndrome HELLP y la amiloidosis. (7)
El hemoperitoneo secundario a la ruptura de una metástasis hepática espontánea ha sido descrito en tumores primarios de pulmón, páncreas, estómago, riñones, mama, próstata, testículo, vesícula biliar, piel (melanoma), nasofaringe y coriocarcinoma. (1,7) La ruptura de un tumor metastático hepático es rara ya que éstos tienden a ser fibróticos, menos vascularizados e invasivos y tienen menos capacidad de penetrar la cápsula hepática comparados con el carcinoma hepatocelular.(1) Sin embargo, el coriocarcinoma al ser un tumor vascular y hemorrágico es más propenso a romperse, especialmente cuando se localiza en la zona subcapsular, debido a la presión directa del tumor en contra de la superficie capsular, cuando hay incremento de la presión intraabdominal. Otros mecanismos de ruptura que han sido descritos son la necrosis y la descomposición de un nódulo tumoral o el aumento de la presión intavascular secundaria a un émbolo tumoral, resultando en una obstrucción venosa intrahepática. (1,8)
Una alta proporción de pacientes con coriocarcinoma tienen metástasis cuando se presenta el cuadro, siendo afectados más frecuentemente los pulmones (75%), vagina (50%), ovarios, cerebro, uréter e intestinos. (3) Las metástasis hepáticas son menos comunes, afectando del 4 al 20% de pacientes con enfermedad trofoblástica gestacional(2) . El hígado puede ser el único sitio de diseminación. La diseminación a distancia del coriocarcinoima en ausencia de tumor uterino está bien documentada. Esto podría ser explicado por la regresión del tumor primario después que éste ha hecho metástasis (2,3). La mayoría de coricarcinomas gestacionales ocurren dentro del primer año del tumor primario, pero hay algunos reportes que describen coriocarcinomas metastáticos con períodos de latencia muy largos (6). Ocurren en un 50% después de un embarazo molar, 25% después de un embarazo normal y 24% después de un aborto espontáneo (3,4). En nuestra paciente, se presentó dos años después de un embarazo molar.
Los síntomas dependen de la localización de la metástasis. Debido a la naturaleza altamente vascular de las lesiones mestastáticas similares a los tumores primarios, la hemorragia tumoral, ya sea espontánea o post biopsia pueden ser un gran problema (3)
La apariencia de las metástasis del coriocarcinoma es similar a otras lesiones vasculares(1). En la ecografía, hay usualmente lesiones hiperecoicas (1), como las descritas en la ecografía abdominal de nuestra paciente. Las imágenes de tomografía bifásica muestran lesiones hipervasculares en la fase arterial con aclaración en la fase venosa portal. La ruptura se sospecha cuando hay lesiones hemorrágicas con hematoma subcapsular en relación a las lesiones hepáticas con o sin hemoperitoneo. La resonancia magnética también muestra lesiones hipervasculares similares. Los hallazgos angiográficos incluyen una masa hipervascular con dilatación aneurismal de la terminación periférica de las arterias hepáticas ("apariencia de uva") en la fase arterial y lagos vasculares persistentes en la fase venosa (1,3,9). Estos hallazgos son similares a los hemangiomas, pero a diferencia de los coriocarcinomas metastáticos del hígado, los hemangiomas tienen un hallazgo tomográfico único que es el reforzamiento periférico con flujo centrípeto. En adición, una característica que permite diferenciar entre un coriocarcinoma metastático y un hepatoma es que en el último, los lagos vasculares retienen contraste por menos tiempo que en el primero (3).
El tratamiento de la neoplasia gestacional persistente, ha tenido mucho éxito en los últimos años con la quimioterapia, sin embargo ocasionalmente pacientes con enfermedad metastática aún siguen muriendo (10). Los pacientes con bajo riesgo de neoplasia trofoblástica gestacional (tablas 1) son tratados con un solo agente quimioterápico: metotrexato o dactinomicina (11,12). Los pacientes con alto riesgo de enfermedad metastática reciben regimenes de quimioterapia combinada desde el inicio(11,12). La alta respuesta y la buena sobrevida, así como la tolerabilidad y efectos tóxicos acumulativos asociados con el uso de etopósido, metotrexato y dactinomicina alternado con ciclofosfamida y vincristina (EMA/CO), hacen de este protocolo o una de sus variantes como metotrexato alternado con dactinomicina y etopósido (MEA), el manejo actual de elección en estos pacientes (10).
El manejo de la ruptura espontánea de las metástasis hepáticas de un coriocarcinoma depende del tamaño del tumor, localización del tumor y severidad del sangrado. La cirugía en estos pacientes es usualmente difícil debido a la inestabilidad hemodinámica, dificultad considerable para lograr la hemostasia local con sutura, empaquetamiento o agentes hemostáticos tópicos y la resección hepática usualmente no es posible debido a las múltiples lesiones. La mejor alternativa es la embolización de la arteria hepática, la cual es una opción terapéutica paliativa para otras metástasis hepáticas sangrantes, incluyendo aquellas hemorragias masivas causadas por ruptura espontánea. La embolización debe ser selectiva para controlar el sangrado en estos casos porque el tumor primario tiene localización extrahepática y la resección quirúrgica no es curativa. El pronóstico de los pacientes con metástasis hepáticas rotas por coriocarcinoma es muy pobre. Usualmente tienen metástasis extensas en otras partes y la ruptura espontánea de las metástasis hepáticas es frecuentemente un evento terminal. La sobrevida es menos de 6 meses y en la mayoría menos de 6 semanas (1).
Para concluir, la ruptura espontánea de una metástasis riesgo de hemorragia, la biopsia debe ser diferida hasta que de un coriocarcinoma es una entidad muy rara. En mujeres la HCG sérica o la excreción urinaria de 24 horas de HCG en edad fértil, que presenten metástasis hepáticas, la posi-haya sido medida. Si se encuentra un valor elevado de HCG, bilidad de un coriocarcinoma debe ser enfatizada. Debido al en ausencia de gestación, la biopsia debe ser evitada.
REFERENCIAS
1. GULATI A, VYAS S, LAL A, HARSHA S, et al. Spontaneous rupture of hepatic metastasis from choriocarcinoma: a review of imaging and management. Annals of hepatology. 2009; 8(4): 384 – 387.
2. ALVEYN CG, LOEHRY CA. Hepatic metastases due to choriocarcinoma. Postgrad Med J. 1988; 64: 941 – 942.
3. KANG YJ, OH JH, YOON Y, KIM EJ, et al. Hepatic metastasis from choriocarcinoma: angiographic findings in two cases. Korean J Radiol. 2002; 3(4): 260 – 263.
4. HILLARD AE, ALLEN RW, BEALE G. Metastatic choriocarcinoma: correlation of MRI, CT and angiography. South Med J. 1993; 86: 1299 – 1302.
5. MAO TL, KURMAN RJ, HUANG CH, LIN MCH, SH IM. Immunohistochemistry of choriocarcinoma, an aid in differential diagnosis and elucidating pathogenesis. Am J Pathol. 2007; 31(11): 1726 – 1732.
6. HEATON G, MATTHEWS T, CHRISTOPHERSON W. Malignant trophoblastic tumors with massive hemorrhage presenting as liver primary. Am J Surg Pathol. 1986; 10(5): 342 – 347.
7. CASILLAS VJ, AMENDOLA MA, GASCUE A, PINNAR N, et al. Imaging of nontraumatic hemorrhagic hepatic lesions. Radio Graphics. 2000; 20(2): 367 – 378.
8. SAKAI M, OGURI T, SATO SH, HATTORI N, et al. Spontaneous hepatic rupture due to metastatic tumor of lung adenocarcinoma. Int Med. 2005; 44(1): 54 – 57.
9. NIMJE K, DEORE L, DESHMUKH M, PAI B, et al. Case report : Case of mestatic choriocarcinoma, unusual metastasis. Indian J Radiol Imaging. 2006; 16: 801 – 803.
10. EL-HELW LM, HANCOCK BW. Treatment of metastatic gestacional trophoblastic neoplasia. Lancet oncol. 2007; 8: 715 – 724
.11. SMITH HO, KOHORN E, COLE LA. Choriocarcinoma and gestational trophoblastic disease. Obstet Gynecol Clin North Am. Dec 2005; 32(4): 661 – 684.
12. FIGO staging for gestational trophoblastic neoplasia 2000. FIGO Oncology Committee. Int J Gynaecol Obstet. Jun 2002; 77(3): 285 – 287.













