Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Gastroenterología del Perú
versión impresa ISSN 1022-5129
Rev. gastroenterol. Perú v.30 n.4 Lima set./dic. 2010
REPORTE DE CASOS
Melanoma amelanótico en ciego
Cecal amelanotic melanoma
Ofelia Castillo1 ; Oscar Frisancho2 y Americo Palomino3
1 Médico residente del Departamento de Aparato Digestivo del Hospital Edgardo Rebagliati Martins. ESSALUD – Lima, Perú.
2 Médico asistente del Departamento de Aparato Digestivo del Hospital Edgardo Rebagliati Martins.
3 Médico asistente del Departamento de Anatomía Patológica del Hospital Edgardo Rebagliati Martins. ESSALUD – Lima, Perú.
RESUMEN
Paciente varón de 73 años que acude a emergencia con anemia severa (Hb 4.9 g/dL), refiriendo un mes con deposiciones oscuras, astenia y pérdida significativa de peso. La evaluación endoscópica alta no encontró lesiones potencialmente sangrantes. Posteriormente se constató la presencia de heces sanguinolentas rojizas tipo enterorragia y se realizó una colonoscopía, en la cual se encontraron dos lesiones elevadas en el ciego: una pedunculada (con sangrado activo rezumante) y otra sésil, ambas fueron extirpadas; el estudio de anatomía patológica demostró que correspondían a melanoma amelanótico de ciego. El examen físico no reveló lesiones neoplásicas dérmicas. El sangrado digestivo recurrente obligó a realizar una nueva colonoscopia que demostró una nueva lesión sangrante de ciego. Fue intervenido quirúrgicamente con una cecostomía y extirpación de la lesión cecal. La tomografía demostró metástasis en mediastino y en la cirugía se encontraron implantes metastásicos en hígado e intestino delgado. El paciente continuó tratamiento en oncología médica. Nosotros reportamos el presente caso, por ser la hemorragia digestiva una forma inusual de presentación clínica del melanoma maligno metastásico.
PALABRAS CLAVES: melanoma amelanótico; hemorragia digestiva baja; tumor maligno gastrointestinal.
SUMMARY
A 73 year old male patient who presented to emergency with severe anemia (Hb 4.9 g / dL), referring to a month with dark stools, fatigue and significant weight loss. The high endoscopic evaluation found no potentially bleeding lesions. Subsequently, we confirmed the presence of red blood in stools, like enterorrhagia and underwent a colonoscopy, in which two elevated lesions were found in the cecum: a pedunculated (with active bleeding, oozing) and other sessile; both were removed. the pathology showed that corresponded to amelanotic melanoma in cecal region. Physical examination revealed no malignant skin lesions. Recurrent gastrointestinal bleeding forced to make another colonoscopy that showed new bleeding lesion of the cecum. He was operated with a cecostomy and cecal excision of the lesion.. The tomography scan showed metastases in mediastinum and surgical implants were found in liver metastases and small intestine. The patient continued treatment in medical oncology. We report this case, because gastrointestinal bleeding is an unusual clinical presentation of malignant melanoma.
KEYWORDS: amelanotic melanoma; lower gastrointestinal bleeding, gastrointestinal malignancy.
INTRODUCCIÓN
El melanoma maligno es el tumor metastásico más común del tubo digestivo, entre el 1 al 4% de los pacientes se presenta con cuadro clínico y 60% se diagnóstica en la necropsia (1).
El intestino delgado es el lugar más común de metástasis, con una predilección por la serosa y el mesenterio; mientras que en el colon es menos frecuente (1,2). Los melanomas primarios del tubo digestivo son raros, a menudo se presentan en el ano, recto y esófago con síntomas inespecíficos y tardíos como sangrado y anemia (3).
DESCRIPCIÓN DEL CASO CLÍNICO
Es un paciente varón de 73 años, natural de Cajamarca y procedente de Lima con antecedente de cáncer papilar primitivo de vejiga y adenoma prostático, ambos operados a las edades de 53 y 61 años respectivamente. Sin antecedente personal o familiar de melanoma cutáneo.
Se presenta a la emergencia con tiempo de enfermedad de un mes caracterizado por melena, astenia y baja ponderal de 7 kilos. En el examen físico se encontraba en regular estado general, no se observaron signos de consunción, ni lesiones dérmicas. A la auscultación destacó una respiración ruda. El abdomen blando y depresible, no doloroso a la palpación y sin tumoraciones. El tacto rectal en emergencia no evidenció melena.
Al ingreso su hemoglobina fue de 4.92 g/dL, VCM 71.19 fL y thevenon en heces positivo; con el diagnóstico de anemia sintomática severa se le practicaron estudios endoscópicos altos previa transfusión sanguínea.
Se realizaron dos endoscopías altas encontrando angiodisplasias gástricas aisladas, se les aplicó termocoagulación con argón plasma: en el resto del estómago solo se observaron signos de gastritis erosiva leve.
En la primera colonoscopia solo se llegó a la región de ascendente proximal, se describieron dos lesiones vasculares en sigmoides y ascendente, y también se detectó un pólipo adenomatoso en la región rectosigmoidea de 12 mm.
El paciente fue dado de alta con Hb 11g/dL, sin embargo reapareció el sangrado, en esta oportunidad presento franca enterorragia. Se realizo una nueva colonoscopia en la que se logro progresar hasta ciego donde se observaron dos lesiones elevadas, una subpedunculada de 15 mm erosionada y con sangrado rezumante junto al orificio apendicular, y otra adyacente, sésil de 5 – 6 mm erosionada, ambas se extirparon previa inyectoterapia con adrenalina 1/10 000 y con asa de electrocauterio. En el lecho de la lesión pequeña se observo sangrado rezumante, se aplico argón plasma. Además se apreciaron algunos orificios diverticulares en el resto del colon.
Fue dado de alta, para recoger ambulatoriamente sus resultados de anatomía patológica, el estudio demostró un melanoma maligno en colon. En este período presentó nuevamente hemorragia digestiva baja y reingreso con Hb 5.22 g/dL, VCM 69.22 fL.
Una nueva colonoscopía alcanzó el ciego y encontró frente a válvula ileocecal una lesión elevada Yamada I de 12 mm, de aspecto subepitelial, que fue sangrante a la biopsia. Se inyecto adrenalina 1/10 000 y se aplicó termocoagulación con probeta caliente.
Los exámenes auxiliares complementarios incluyendo bioquímico, perfil hepático y marcadores tumorales fueron negativos. En la tomografía espiral multicorte de estadiaje se describieron imágenes metastásicas en el mediastino superior con engrosamiento pleural derecho y otra en el segmento posterior del lóbulo pulmonar inferior izquierdo con pequeños nódulos satélites con extensión a la vena pulmonar inferior izquierda.
El paciente fue sometido a una cecostomía y resección en losange de la lesión cecal, la cual tenia bordes elevados y aspecto grisáceo. En el acto operatorio se observaron múltiples nódulos de 2 mm en el hígado e intestino delgado, además de adherencias de epiplón a sigmoides y ciego.
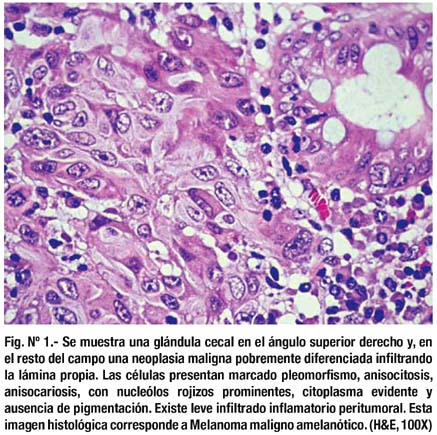
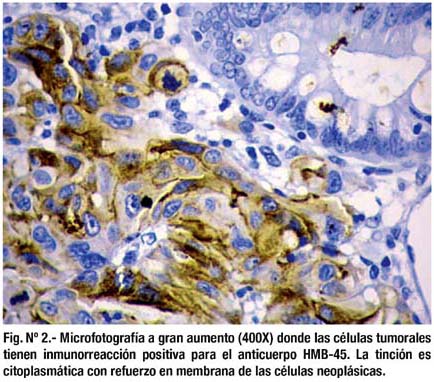
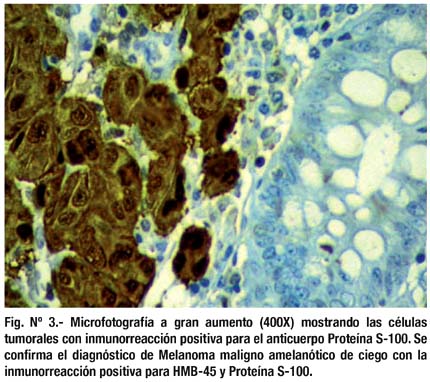
El espécimen quirúrgico fue evaluado por histología común e inmunohistoquímica con informe de melanoma maligno tipo epitelial metastático y ulcerado en ciego. El paciente posteriormente continuó tratamiento por oncología médica.
DISCUSIÓN
El melanoma maligno es frecuente origen de metástasis al tubo digestivo; es raro el melanoma primario de la mucosa gastrointestinal, genitourinaria y respiratoria. Sólo el 20% de melanomas no cutáneos se originan en la mucosa y representan el 3 al 4% de los casos diagnosticados anualmente (4).
El melanoma solitario del colon es extremadamente raro, aparentemente tiene una mejor sobrevida que el melanoma de colon metastático; como lo reportan dos publicaciones que muestran un promedio de mortalidad de 69% y 81% a los 6 y 12 meses respectivamente (5,6), mientras la sobrevida de los casos metastásicos es de solo de 4 a 6 meses (7). Otros autores señalan lo contrario, que los melanomas primarios del tubo digestivo son más agresivos y de peor pronóstico por su diagnóstico tardío (2,7).
Las metástasis del melanoma maligno pueden no ser detectadas clínicamente luego de años de la resección quirúrgica curativa del tumor primario. En una serie de casos publicada por Blecker (1) el diagnóstico de melanoma precedió a los síntomas gastrointestinales en promedio 4 años o más.
Los lugares más frecuentes de metástasis son el intestino delgado (58%), colon (22%) y ano-recto (6%), éstas generalmente se presentan como lesiones polipoides múltiples, pigmentadas o amelanóticas y a menudo ulceradas; menos frecuente como tumores solitarios (7). Las lesiones amelanóticas se desarrollan en la mitad de pacientes con metástasis intestinal y pueden coexistir con tumores melanóticos (8, 9).
También se describe que los melanomas cutáneos pueden regresionar espontáneamente dejando múltiples metástasis sin lesión primaria identifi cable (10, 11). Aproximadamente 11% de los melanomas cutáneos tienen regresión parcial que se asocia con cambios en el estado inmunológico del paciente y despigmentación de la lesión (4).
Distinguir entre un melanoma primario del tubo digestivo de un melanoma metastásico de primario no conocido es difícil. La incidencia de metástasis de melanoma maligno de primario no conocido es de 4- 9% (6, 12, 13).
Blecker sugiere los siguientes criterios para el diagnóstico de melanoma primario gastrointestinal: no evidencia de melanoma concurrente en la piel, ausencia de metástasis extraintestinal y evidencia de lesiones intramucosas en el epitelio que cubre a la lesión(1); histológicamente se describe como melanocitos atípicos que se extienden de la capa basal del epitelio en forma "pagetoide" a la superficie en el 40 a 100% de melanomas primarios gastrointestinales (15).
De acuerdo a Sachs (14) el melanoma primario se presenta como lesión solitaria con o sin metástasis ganglionares linfáticas y sobrevida libre de enfermedad de al menos 12 meses. Se han descrito siete casos de melanoma primario de colon aunque su existencia es controversial, incluyendo dos de ellos en el ciego (16).
Estudios histológicos recientes con tinciones de inmunohistoquímica con HMB 45 y S100 confirman la presencia de melanocitos en la mucosa del esófago, intestino delgado, recto y ano (7).
A pesar que el colon humano no contiene células pigmentadas, se postula que las células de la cresta neural tienen el potencial de transformarse en melanocitos y alcanzar el intestino: otra hipótesis planteada, sugiere que los melanomas pueden originarse de las células APUD (2, 4, 16-18), ya sea por una migración aberrante o un crecimiento heterotópico de células que escapan a los mecanismos reguladores del colon.
En este paciente no se halló evidencia de melanoma en piel, sin embargo no se puede excluir la posibilidad de lesión cutánea en regresión.
En conclusión, podemos decir que la existencia de melanoma primario de colon es controversial, pues su mucosa no contiene melanocitos. La regresión de la lesión primaria es la explicación más aceptada, así como localizaciones ocultas en retina.
Nuestro paciente debuto clínicamente con hemorragia digestiva, cuya fuente procedía de un melanoma amelanótico implantado en el ciego; simultáneamente se demostró compromiso en intestino delgado, hígado y mediastino. Esta situación nos muestra que se trata de un melanoma maligno metastásico a colon de origen primario desconocido.
BIBLIOGRAFIA
1. BLECKER D, ABRAHAM S, FURTH E, KOCHMAN M. Melanoma in the gastrointestinal tract. Am J Gastroenterol 1999; 94: 3427–3433.
2. LENS M, BATAILLE V, KRIVOKAPIC Z. Melanoma of the small intestine. Lancet Oncol 2009; 10: 516–21
3. REYES D, CARRASCO E. Melanoma maligno primario de intestino grueso. Presentación de un caso. Oncología 2005; 15 (1-2): 75 77.
4. POGGI S, MCNIFF J, HWU WJ, BAYAR S, SALEM R. Colonic melanoma, primary or regressed primary. J Clin Gastroenterol. 2000; 30(4):441-4.
5. MEDLINE [database on magnetic tape] Bethesda (MD): National Library of Medicine; 1966-1997. Updated monthly. Available from Ovid Technologies, Inc., New York.
6. BAAB G, MCBRIDE C. Malignant melanoma: the patient with an unknown site of primary origin. Arch Surg 1975;110:896-900.
7. SCHUCHTER L, GREEN R AND FRAKER D. Primary and metastatic diseases in malignant melanoma of the gastrointestinal tract. Curr Opin Oncol 2000, 12:181–185
8. BENDER GN, MAGLINTE DD, MCLARNEY JH, REX D, KELVIN FM. Malignant melanoma: patterns of metastasis to the small bowel, reliability of imaging studies, and clinical relevance. Am J Gastroenterol 2001; 96: 2392–400.
9. LIANG KV, SANDERSON SO, NOWAKOWSKI GS, ARORA AS. Metastatic malignant melanoma of the gastrointestinal tract. Mayo Clin Proc2006; 81: 511–16.
10. EVERSON T, COLE W. cited by Bodurtha A. Spontaneous regression of malignant melanoma. In: Clark W, ed. Human malignant melanoma. New York: Grune and Stratton, 1979:227.
11. HIGH WA, Stewart D, Wilbers CRH, et al. Completely regressed primary cutaneous malignant melanoma with nodal and/or visceral metastases: a report of 5 cases and assessment of the literature and diagnostic criteria. J Am Acad Dermatol. 2005;53(1):89-100.
12. PANAGOPOULOS E, MURRAY D. Metastatic melanoma of unknown primary origin: a study of 30 cases. J Surg Oncol 1983; 23 :8-10.
13. MANOURAS A, GENETZAKIS M, LAGOUDIANAKIS E, et al. Malignant gastrointestinal melanomas of unknown origin: should it be considered primary? World J Gastroenterol 2007; 13: 4027–29.
14. SACHS DL, LOWE L, CHANG AE, CARSON E, JOHNSON TM. Do primary small intestinal melanomas exist? Report of a case. J Am Acad Dermatol 1999; 41: 1042–44.
15. CHRISTOVA S, MEINHARD K, MIHAILOV I, et al. Three cases of primary malignant melanoma of the alimentary tract. Gen Diagnostic Pathol 1996;142: 63–7.
16. KENNEY B, DOTTO J, HOMER R, SHAFI N and Davydova L. Primary Malignant Melanoma of the Transverse Colon: Report of a Case and Review of the Literature. Int J Surg Pathol 2007; 15; 401-407.
17. TABAIE H, CITTA R, GELLO L, BONDI R, MEOLI F, SILVERMAN D. Primary malignat melanoma of the small intestine: report of a case and discussion of the APUD cell concept. J Am Osteopath Assoc. 1984; 83: 374-77.
18. JACOBS-COHEN RJ, WADE PR, GERSHON MD. Suppression of the melanogenic potential of migrating neural crest– derived cells by the branchial arches. Anat Rec. 2002; 268(1):16-26.
Correspondencia:
Ofelia Castillo
E-mail: brisaida2@yahoo.es













