Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Gastroenterología del Perú
versión impresa ISSN 1022-5129
Rev. gastroenterol. Perú v.31 n.1 Lima ene./mar. 2011
ARTÍCULO DE REVISIÓN
Seguridad de los Inhibidores de la bomba de protones
Safety of the proton pump inhibitors
Teodoro Julio Oscanoa Espinoza*
* Doctor en Medicina, Profesor de Farmacología de la Facultad de Medicina de la Universidad Nacional Mayor de San Marcos.
Jefe del Servicio de Geriatría del Hospital Almenara. Lima Perú.
RESUMEN
Los fármacos Inhibidores de la Bomba de protones (IBPs) son consumidos por millones de personas en el mundo, ya sea por prescripción médica o por automedicación, algunos medicamentos de este grupo son de venta libre. Los IBPs han sido asociados con hipergastrinemia, hipersecreción acida de rebote, malabsorcion, osteoporosis e infecciones. El presente es una revisión actualizada sobre la farmacología clínica de los IBPs, con énfasis en los aspectos de seguridad.
PALABRAS CLAVE: Eventos adversos, Inhibidores de Bomba de Protones.
SUMMARY
Proton Pump Inhibitors (PPI) are consumed by millions of people around the world, either by prescription or self-medication, some medications of this group are Over-the-counter (OTC) medicines. PPIs have been associated with hypergastrinemia, rebound acid hypersecretion, malabsorption, osteoporosis and infections. This is an updated review of clinical pharmacology aspects of IPBS, with emphasis on safety aspects.
KEY WORDS: Adverse Events, Proton Pump Inhibitors (PPI)
INTRODUCCIÓN
La historia moderna de la gastroenterología bien podría resumirse en 3 grandes descubrimientos, dos de ellos merecieron el Premio Nobel. En 1988, el Dr. James Black ganó el Premio Nobel de Fisiología por el descubrimiento de los receptores H2 gástricos, como parte de este proyecto sintetizó la cimetidina en 1976, con el que cambió dramáticamente la terapéutica de la ulcera péptica. El 2005 los Dres. Barry J Marshall y J. Robin Warren se hicieron acreedores al Premio Nobel de Medicina por su descubrimiento del Helicobacter pylori como una de la principales causas de ulcera duodenal, lo que conllevaría al desarrollo de una terapia antibiótica de la enfermedad ulcero péptica, un verdadero cambio de paradigma terapéutico de dicha enfermedad. La trilogía de descubrimientos se completa en 1973, con la primera descripción experimental en la rana mujidora de la Bomba de protones o H+K+trifosfatasa de adenosina (ATP asa), realizada por Gansejl y Forte1,2, base del desarrollo de los Inhibidores de la Bomba de Protones (IBPs), que se inicia experimentalmente con el timoprazol (1975), hasta llegar al omeprazol en 1989, el primer fármaco de uso clínico. Posteriormente la clase de IBPs se enriquece con el lansoprazol, pantoprazol, esomeprazol, rabeprazol, tenatoprazole y el S-enantiomero de omeprazol.
FISIOLOGÍA DE LA SECRECIÓN ACIDA GÁSTRICA
Epitelio gástrico
El estomago tiene 3 partes anatómicas (fondo, cuerpo y antro) y dos áreas funcionales (glándulas oxínticas y pilóricas). Las glándulas oxínticas (del griego oxys, acido) están conformadas en un 80% de células parietales, secretoras de acido clorhídrico y de factor intrínseco; los otros grupos celulares son: células principales o zimógenas (secretan pepsinógeno I y II), células mucosas del cuello (mucosa alcalina), células G (gastrina), células D (somatostatina y amilina), Células enterocromafines o EC (serotonina, adrenomedullina, péptido natriurético atrial), células enterocromafin-like o ECL (histamina) y las células GR o A-like (ghrelin y obestatin) y Células madre con capacidad para generar la mayor parte de tipos celulares descritos. Las glándulas pilóricas secretan moco y también contienen células G, D y EC (péptido natriurético atrial).3
Células parietales:
Estas células tienen receptores tipo H2, colecistoquina 2 (CCK2) y muscarínicos (M3); por consiguiente, los estimulantes principales de la secreción acida gástrica son la histamina (control paracrino), gastrina (control hormonal) y acetilcolina (control neurocrino). La histamina es liberada por las células enterocromafin-like, se unen a los receptores H2 que activan la adenilato ciclasa y genera AMPc. Las células G secretan gastrina que se une al receptor de CCK2 que activa la fosfolipasa C e induce la liberación de calcio citosolico (Ca++), por otro lado la gastrina también estimula indirectamente la liberación de acido clorhídrico por intermedio de la estimulación de las células ECL. La acetilcolina es liberada por las neuronas intramurales, se unen a los receptores M3 que a su vez incrementan el Ca++ intracelular. El AMPc intracelular y sistemas de señalización dependientes de calcio activan las proteínas quinasas, el resultado final de todo es la activación de H+K+ATPasa (bomba de protones), que hace posible la secreción gástrica de acido o clorhídrico a concentración aproximada de 160mmol/L o pH 0.8. Por lo tanto, en la secreción acida gástrica, la vía final del control paracrino, hormonal y neurocrino es la activación del la bomba de protones o H+K+ATP asa.3
Bomba de protones o H+K+trifosfatasa de adenosina (ATP asa)
Es una enzima que cataliza el intercambio electroneutral de iones potasio luminal (K+) por Hidrogeniones (H+) citoplasmáticos de la célula parietal. El catión llega a la superfi cie luminal de la ATPasa por inserción en los canales de K+Cl- (KCNQ1,Clic6) dentro de la membrana.4 Tiene dos subunidades, la subunidad alfa tiene función catalítica, transportadora y contiene secuencias responsables de la localización apical de la membrana. La subunidad beta, densamente glucosilada, protege a la enzima de la degradación y es necesario para el tráfico desde y hacia la membrana plasmática. En estado de reposo la bomba de protones se encuentra dentro de vesículas (túbulo-vesículas) del citosol de la célula parietal, al pasar al estado estimulado, estas vesículas viajan hacia el polo apical donde se fusiona con la membrana apical, exponiendo y activando la bomba de protones para la secreción de hidrogeniones. Cuando cesa la estimulación, la bomba de protones se retrae al compartimiento túbulovesicular dentro del citosol de la célula parietal. La dinámica del transporte de las vesículas conteniendo la bomba de protones, estaría a cargo de microfilamentos de actina-base, GTPasas pequeñas, proteína de fusión/conexión / proteínas de fusión, citoesqueleto, y clatrin.3
FARMACOLOGÍA CLÍNICA DE LOS IBPS
Farmacodinamia
El mecanismo de acción de los IBPs consiste en la inactivación irreversible de la H+K+trifosfatasa de adenosina (ATP asa) gástrica, enzima encargada de la producción de acido clorhídrico. Los IBPs son bases débiles (pKa 5.4) y son permeables a la membrana plasmática en su forma no ionizada (no protonada) y relativamente impermeable en la forma ionizada (protonada). Por consiguiente, tienden a acumularse en medios ácidos con un pH<4. Debe recordarse que el pKa de una molécula, evidencia la capacidad de los compuestos de aceptar o donar un protón; cuando una molécula se encuentra en un ambiente con un pH igual a su pKa, el 50% de están ionizados y el otro 50% esta no ionizado. En la sangre (pH:7.4), los IPBs estarán mayoritariamente en su forma no ionizada, esto facilita su pasaje y distribución en el organismo. Por el contrario, cuando ingresan a canalículo secretor de la célula parietal (pH <1) el 99.9% de los IBPs se ionizan, en este estado se tornan impermeables a la membrana celular, por lo tanto no pueden salir y quedan atrapados en dicho lugar. Los IBPs en un ambiente acido, se comportan como una profarmaco, es decir, se activan bajo la forma de una sulfenamida o acido sulfonico, que a su vez su une a la bomba de protones mediante un enlace covalente de disulfuro en los residuos de cisteína en la zona luminal expuesta de la bomba de protones, más específi camente, en la subunidad alfa de esta enzima, inactivándola. Todos los IBPs se unen a la cisteína 813 de la subunidad alfa de la bomba de protones, adicionalmente omeprazol, lanzoprazol y pantoprazol también se unen a la cisteína 892, 321 y 822, respectivamente.4
Farmacocinética
La unión covalente e irreversible de los IBPs a la H,K-ATPasa gástrica hace que la duración de la acción (inhibición de la secreción acida gástrica), sea de 48 horas; debe tenerse en cuenta que la vida media de los IBPs es en promedio aproximadamente 60 minutos (excepto tenatoprazole 9h). Durante su vida media relativamente corta los IBPs pueden inhibir hasta un 70% de bomba de protones gástrico. Se tarda de 2 a 3 días en llegar a un estado estable, es decir, una inhibición de la secreción acida gástrica. Para explicar toda la farmacocinética de los IBPs, es necesario tomar en cuenta la vida media de la bomba de protones gástrico, porque con ello se determinará su tasa de recambio, por consiguiente, la duración del efecto de los IBPs administrado. El tiempo de vida media de la bomba de protones en ratas es de 54h (probablemente sea igual en humanos). En un periodo de 24 horas, un 20% de nuevas bombas de protones es sintetizado, esto no es uniforme durante dicho periodo, es mayor durante la noche comparada con el día. Debe anotarse que la administración de IBPs antes de dormir no redundará en la inhibición de la recidiva nocturna de la acidez (nocturnal acid breakthrough), este último se define como una caída en el pH gástrico por debajo de 4 durante al menos una hora entre las 10:00 pm y las 6:00 am.; porque lo más probable es que el fármaco habrá desaparecido cuando esto ocurra (debido a su corta vida media). Administrando un IBP una vez al día, 30 a 60 minutos antes del desayuno (cuando cerca del 70% de las bombas de protones están activas) se logra inhibir cerca del 66% de la producción de acido máxima, cuando se llega a un estado estable de inhibición. Para tratar mejorar la inhibición de producción acida máxima, se puede optar por dos estrategias, el incremento de la frecuencia de administración (antes del desayuno y la cena) puede aumentar la inhibición de la producción acida máxima hasta 80%; el aumentar la dosis única diaria, tiene poco efecto por encima de la dosis optima.4
La correlación entre la concentración plasmática máxima de los IPBs (Cmax) y el grado de supresión acida no es muy buena; sin embargo, existe una buena correlación entre el área bajo la curva de tiempo-concentración plasmática (AUC).4 Los parámetros farmacocinéticas5 de los IBPs están en la tabla 1.
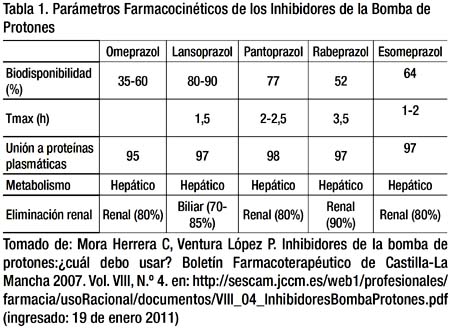
Todos los IBPs tienen un rápido metabolismo hepático (excepto tenatoprazole), mediante las enzimas CYP (generalmente el CYPP2C19 y 3A4). El factor principal que determina la magnitud del metabolismo hepático de cada uno de los IBPs depende básicamente del fenotipo metabolizador del individuo. Se han identificado 3 tipos de principales de fenotipos: metabolizadores rápidos (homEM), lentos (PM) e individuos portadores de un tipo salvaje y un alelo mutante (hetEM).4 Los Metabolizadores lentos representan aproximadamente el 3% de los caucásicos y el 15% a 20% de los asiáticos. Este tópico ha recobrado importancia recientemente debido a la interacción farmacológica adversa entre IBPs y clopidrogrel. Los pacientes con trastorno hepático muestran un incremento de hasta 7 veces en el área bajo la curva de los IBPs e incremento en vida media.
Los IBPs deben administrarse 1 hora antes de desayuno o cena, porque en esos momentos un gran porcentaje de las bombas de protones están insertadas en la membrana (forma activa); si se requiere una inhibición adicional puede administrarse antes de la cena.6
Seguridad de los IBPs
Las reacciones adversas mas importantes de los IBP son: hipergastrinemia, hipersecreción acida de rebote, malabsorcion, osteoporois, infecciones e interacción con clopidogrel.
Hipergastrinemia y carcinoides gástrico
La respuesta del organismo a la acción de los IBPs es con incremento de la gastrina, la hipergastrinemia a su vez puede producir experimentalmente en ratas hiperplasia y displasia de células ECL (enterocromafi n-like), finalmente pueden evolucionar a tumor carcinoide. Sin embargo en humanos, la respuesta hipergastrinemica no es intensa y no desarrollan carcinoides gástricos, a menos que el paciente tenga antecedentes de gastritis atrófica severa (anemia perniciosa) o síndrome de Zollinger Ellison asociado con MEN-1(neoplasia endocrina múltiple tipo 1)7
Hipersecreción acida de rebote (HAR)
Es el incremento en la secreción acida gástrica por encima de los niveles basales (pretratamiento) después de terapia antisecretoria.8 Se ha observado aumento de secreción acida basal y máxima en pacientes Helicobacter-negativo después de la discontinuación de IPBs, el mecanismo estaría relacionado con la hipergastrinemia inducida por los IPB que produciría hiperplasia e hipertrofia de las células enterocromafin-like o ECL que contienen histamina. La suspensión brusca de los IBPs, produciría una hipersecreción acida de rebote. Generalmente esto sucede después de 8 semanas de tratamiento y demora otras 8 semanas después de la suspensión.8,9 La relevancia clínica de este fenómeno estriba en que la suspensión de los IBPs exacerbaría la sintomatología gástrica y condicionaría al paciente a seguir tomando la medicación. Para prevenir este fenómeno se ha sugerido reducir la duración del tratamiento (2 semanas), evitar la suspensión brusca (reducción paulatina) o pasar a inhibidores de los receptores H2 (ranitidina) por 4 semanas. En pacientes Helicobacter-positivo (HP) este fenómeno no se produce, probablemente porque el HP y las citoquinas inducidas por el infiltrado inflamatorio inhiben la secreción acida gástrica.
Alteración de absorción de vitamina B12
La absorción de vitamina B12 depende de la activación de pepsinógeno a pepsina, tarea realizada por el acido clorhídrico, la pepsina libera la vitamina B12 de los alimentos que lo contienen, facilitando su absorción en el intestino delgado. A pesar de la existencia de una base fisiopatológica para que el uso de IBPs puedan interferir con la absorción de B12, su relevancia clínica todavía no ha sido comprobada. Hasta el año 2010 cinco de seis estudios de uso prolongado de IBP en pacientes menores de 65 años, no mostraron alteraciones en los niveles séricos de vitamina B12, por lo tanto, el dosaje rutinario de vitamina B12 no se recomienda.10 Sin embargo, en personas mayores de 65 años, especialmente adultos mayores institucionalizados, existe el riesgo de defi ciencia de vitamina b12 inducida por uso crónico de IBPs, en esta población se ha recomendado la investigación de este déficit y la terapia sustitutiva adecuada.11,12 Otro grupo de riesgo son los pacientes con síndrome de Zollinger-Ellison (gastrinoma productor de gastrina) donde se utiliza dosis altas de IBP y por tiempo prolongado.10
Alteración de absorción de Hierro
Los IBPs se utilizan en la terapia de la hemocromatosis (enfermedad hereditaria caracterizada por acumulo de hierro en el organismo) para reducir la absorción de hierro. Sin embargo, hasta el momento no se ha evidenciado clínicamente que la administración de IBPs en pacientes sin esa enfermedad, altere la absorción de hierro o produzca anemia ferropénica. Teóricamente los IBPs podrían disminuir la absorción de hierro, porque el acido gástrico facilita la disociación de las sales de hierro de los alimentos y también reduce el hierro férrico a la forma ferrosa, esta última es mucho mas absorbible en el duodeno.3
Osteoporosis
En el año 2010 la Administración de Drogas y Medicamentos de los EEUU (FDA), emitió un reporte sobre la seguridad de los IBPs de venta sin receta y su posible asociación con un aumento de riesgo fracturas de la cadera, la muñeca y columna vertebral.13 La base del comunicado descansa en 7 estudios publicados hasta el 2010 al respecto14-20 y que muestran: incremento de riesgo de fractura, el periodo de exposición es de 1 a 12 años, (mayor riesgo después de 5 años), mayor frecuencia en ancianos. Un estudio publicado en el año 2010 no mostró dicha asociación en personas sin otros factores de riesgo de fractura.21 El mecanismo fi siopatológico de la asociación entre IBPs y el riesgo de osteoporosis y fractura, es todavía incierto, existe la hipótesis de una disminución de la absorción de calcio debida a la supresión de la secreción de HCl inducida por estos fármacos; la disminución de la vitamina B12 también jugaría un doble papel: disminución de la actividad osteoblástica y la inducción de homocisteinemia. La homocisteinemia reduce la dureza ósea al interferir con los enlaces de colágeno, un mecanismo independiente de la densidad mineral ósea. De acuerdo a estas hipótesis, para relacionar fi siopatológicamente la IBPs con aumento de riesgo de fractura, no debería esperarse como prueba la disminución de la densidad ósea; por otro lado, también debe adicionarse la hipótesis de un incremento en síndrome de caídas en adultos mayores 22 asociado a trastornos neurológicos relacionados con la deficiencia de vitamina B12. Se ha recomendado el uso racional de IBPs en pacientes mayores de 64 años (la menor dosis efectiva y duración corta), terapia sustitutiva (suplementos de calcio y vitamina B12). Evidentemente se hace sumamente urgente la realización de un estudio meta-analítico sobre este tópico.
Riesgo de infección
La acidez gástrica es una barrera para el ingreso de bacterias viables al tracto intestinal, la elevación del pH inducido por los IBPs podría alterar esta función y conducir a un aumento del riesgo de infección; se ha reportado incremento en el riesgo entérica (Clostridium diffi cile) y neumonía. Debe señalarse que si bien es cierto que las esporas de Clostridium diffi cile son resistentes a la acidez, sus formas vegetativas no son; también se ha observado que el aumento del pH incrementa la conversión de esporas a formas vegetativas. Un estudio sistemático publicado en el año 2007, analizando 12 estudios reveló un aumento del riesgo de infección por Clostridium diffi cile de 2 a 3 veces en paciente con terapia supresora de acido; el riesgo fue mayor en los consumidores de IBP comparado con fármacos anti H2 (Leonard 2007); existirían evidencias de riesgo de infección con otros microorganismo diferentes de Clostridium difficile (Vgr. Salmonella, Campylobacgter, E. coli, Shigella).23 Otro estudio publicado el 2010 ha encontrado que el consumo de IBPs aumenta el riesgo de recurrencia de infección por C. Diffi cile hasta en un 42%.24 Se ha recomendado el uso racional de IBPs en pacientes con riesgos adicionales de infección intestinal (viajeros a lugares de alto riesgo, pacientes hospitalizados usando antibióticos y adultos mayores frágiles).
La relación entre IBPs y riesgo de neumonía de la comunidad ha sido analizado en un estudio metanalitico publicado en el año 2010, en los 6 estudios analizados se encontró un incremento en riesgo (1.36 veces) en el grupo con IBPs, un hallazgo interesante fue que los usuarios de IBPs por un corto periodo de tiempo superaban en riesgo a los crónicos.25 Los autores apoyan la hipótesis de que los IBPs inhibirían la respuesta celular del sistema inmune que incluye la actividad de los neutrofi los, células natural killer y células T citotoxicas. Los usuarios crónicos de IBPs tendrían sufi ciente tiempo para compensar o superar dichos efectos y minimizar sus manifestaciones. 25,26
Interaccion IBPs y clopidogrel
Clopidogrel es una tienopiridina, que se utiliza como antiagregante plaquetario en la prevención de eventos coronarios agudos. Es una prodroga que se activa a nivel hepático mediante las enzimas del citocromo p450. Recientemente se ha reportado una interacción farmacológica importante entre los IBPs y clopidogrel, cuyo resultado sería la disminución de la efectividad (menor biodisponibilidad de fármaco activo), clínicamente se traduciría en una disminución de efecto protector contra los eventos coronarios. Dada la importancia de esta interacción farmacológica, dos interrogantes requieren urgente respuesta: ¿Cuál es magnitud de riesgo de esta interacción? y ¿es un efecto de clase?. Un estudio metaanalítico publicado en el año 2010, analizó 25 estudios, encontrándose que la administración de IBPs conjuntamente con clopidogrel incremento el riesgo de eventos cardiovasculares e infarto de miocardio en un 29% y 31% respectivamente, no se afectó la mortalidad y el riesgo de hemorragia digestiva disminuyó en un 50% en el grupo con IBPs.27 Con respecto a la segunda interrogante, los IBPs tienen efecto inhibitorio sobre los diversos tipos de citocromo p450, asi, omeprazol muestra mayor afinidad por el CYP2C19 (metabolizador de clopidogrel), esomeprazol y pantoprazol tienen igual afi nidad sobre CYP2C19 y CYP3A4, pantoprazol puede ser metabolizado por una vía completamente diferente, sin intervención del ningún citocromo P450. Con esta última descripción, podría aseverarse que omeprazol y esomeprazol deberían estar más asociados a esta interacción no deseada con clopidogrel, sin embargo, a juzgar por el estudio MEDCO Outcomes Study 28, -el más grande estudio sobre este tema-evaluó 16,690 pacientes tratados con clopidogrel en los 12 meses siguientes a la colocación de stent coronario; la morbimortalidad cardiovascular y vascular cerebral en los pacientes con IBPs fue de 25% y en los expuestos 18%; el desagregado entre los diferentes IBPs no mostró gran diferencia (sorprendentemente pantoprazol tuvo más alto riesgo 29%, comparado con omeprazol 25%), antes estos hechos, los estudios actuales refuerzan la hipótesis de un efecto de clase. En oposición a esta hipótesis existen estudios con variables subrogadas (de actividad plaquetaria) en los que la interacción de pantoprazol y esomeprazol es mucho menor comparado con omeprazol y lansoprazol.29 Otro interesante hallazgo es que esta interacción se manifiesta generalmente en los portadores de polimorfi smo hidroxilador lento (metabolizadores lentos) del CYP2C19 (25-30% de la población). Las recomendaciones del Consenso de la American Heart Association publicada en el 2010, propone evaluar el riesgo vs beneficio entre los eventos cardiovasculares y los de hemorragia digestiva, los IBPs solo deberían usarse en los pacientes con altos riesgo de sangrado digestivo como usuarios de corticoides, antiinflamatorios no esteroideos, anticoagulados e infección por Helicobacer pylori; debiendo evaluarse la posibilidad de uso de fármacos anti-H2 (excepto cimetidina).30
Comparación de Efi cacia clínica y costo de los IBPs
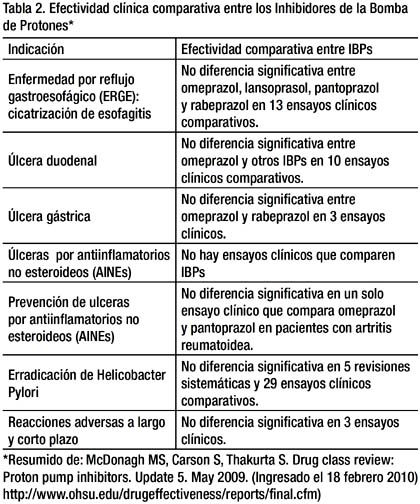
Las indicaciones principales de los IBPs son enfermedad por reflujo gastroesofágico (ERGE), ulcera péptica y erradicación de Helicobacter Pylori, prevención y tratamiento de ulceras por antiinflamatorios no esteroideos (AINEs) y síndrome de Zollinger-Ellison. De manera general se puede afi rmar que no existen diferencias significativas entre los diferentes IBPs para la indicaciones señaladas31 (Ver Tabla 2). En relación con el costo a 28 días a dosis equipotentes, el de menor costo es omeprazol, seguido en orden creciente por lanzoprazol, pantoprazol, esomeprazol y rabeprazol.32
CONCLUSIÓN
Los IBPs constituyen uno de las más grandes avances en la terapia de reflujo gastroesofágico (ERGE), ulcera péptica y erradicación de Helicobacter Pylori, prevención y tratamiento de ulceras por antiinflamatorios no esteroideos (AINEs) y síndrome de Zollinger-Ellison; sin embargo se hace necesario su uso racional debido a los reportes de reacciones adversas como hipergastrinemia, hipersecreción acida de rebote, malabsorción, osteoporosis e infecciones.
REFERENCIAS
1. RABON E, CUPPOLETTI J, MALINOWSKA D, SMOLKA A, HELANDER HF, MENDLEIN J, SACHS G. Pro-ton secretion by the gastric parietal cell. J Exp Biol. 1983 Sep;106:119-33.
2. GANSEJL, A. L. & FORTE, J. G. (1973a).
K+-stimulated ATPase in purified microsomes of bullfrog oxyntic cells. Biochim. biophys. Acta 307, 169-180. Medline.3. SCHUBERT ML, Peura DA. Control of gastric acid secretion in health and disease. Gastroenterology. 2008 Jun;134(7):1842-60.
4. SHIN JM, SACHS G. Pharmacology of proton pump inhibitors. Curr Gastroenterol Rep. 2008 Dec;10(6):528-34.
5. MORA HERRERA C, VENTURA LÓPEZ P. Inhibidores de la bomba de protones:¿cuál debo usar? Boletín Farmacoterapéutico de Castilla-La Mancha 2007. Vol. VIII, N.º 4. en: http://sescam.jccm.es/web1/profesionales/farmacia/usoRacional/documentos/VIII_04_InhibidoresBombaProtones.pdf (ingresado: 19 de enero 2011)
6. HATLEBAKK JG, KATZ PO, CAMACHO-LOBATO L, et al. Proton pump inhibitors: better acid suppression when taken before a meal than without a meal. Aliment Pharmacol Ther 2000;14:1267–1272.
7. MODLIN IM, LYE KD, KIDD M. Carcinoid tumors of the stomach. Surg Oncol 2003;12:153–172
8. REIMER C, SØNDERGAARD B, HILSTED L, BYTZER P. Proton-pump inhibitor therapy induces acid-related symptoms in healthy volunteers after withdrawal of therapy. Gastroenterology. 2009 Jul;137(1):80-7, 87.e1.
9. NIKLASSON A, LINDSTRÖM L, SIMRÉN M, LINDBERG G, BJÖRNSSON E. Dyspeptic symptom development after discontinuation of a proton pump inhibitor: a double-blind placebo-controlled trial. Am J Gastroenterol. 2010 Jul;105(7):1531-7. Epub 2010 Mar 23.
10. THOMSON ABR, SAUVE MD, KASSAM N, KAMITAKAHARA H. SAFETY of the long-term use of proton pump inhibitors. World J Gastroenterol 2010; 16(19): 2323-2330
11. DHARMARAJAN TS, KANAGALA MR, MURAKONDA P, LEBELT AS, NORKUS EP. Do acid-lowering agents affect vitamin B12 status in older adults? J Am Med Dir Assoc. 2008 Mar;9(3):162-7. Medline.
12. ROZGONY NR, FANG C, KUCZMARSKI MF, BOB H. Vitamin B(12) deficiency is linked with long-term use of proton pump inhibitors in institutionalized older adults: could a cyanocobalamin nasal spray be beneficial? J Nutr Elder. 2010 Jan;29(1):87-99. Medline.
13. FDA Drug Safety Communication: Possible increased risk of fractures of the hip, wrist, and spine with the use of proton pump inhibitors. (Ingresado el 12 de febrero del 1010 http://www.fda.gov/Drugs/Drug-Safety/PostmarketDrugSafetyInformationforPatientsandProviders/ucm213206.htm
14. VESTERGAARD P, REJNMARK L, MOSEKILDE L. Proton pump inhibitors, histamine H2 receptor antagonists, and other antacid medications and the risk of fracture. Calcif Tissue Int. 2006;79:76-83.
15. YANG YX, LEWIS JD, EPSTEIN S, METZ DC. Longterm proton pump inhibitor therapy and risk of hip fracture. JAMA 2006;296:2947-53.
16. TARGOWNIK LE, LIX LM, METGE CJ, PRIOR HJ, LEUNG S, LESLIE WD. Use of proton pump inhibitors and risk of osteoporosis-related fractures. CMAJ 2008 Aug 12;179(4):319-26.
17. KAYE JA, JICK H. Proton pump inhibitor use and risk of hip fractures in patients without major risk factors. Pharmacotherapy 2008;28:951-59.
18. CORLEY, D.A., KUBO, A., ZHAO, W., QUESENBERRY, C., Proton Pump Inhibitors and Histamine-2 Receptor Antagonists are Associated with Hip Fractures among At-Risk Patients, Gastroenterology (2009), doi:10.1053/j.gastro.2010.03.055.
19. GRAY SL, LACROIX AZ, LARSON J, ROBBINS J, CAULEY JA, MANSON JE, CHEN Z. Proton Pump Inhibitor Use, Hip Fracture, and Change in Bone Mineral Density in Postmenopausal Women. Arch Intern Med 2010;170 (9):765-771.
20. YU EW, BLACKWELL T, ENSRUD KE, HILLIER TA, LANE NE, ORWOLL E, BAUER DC, et al. Acid-Suppressive Medications and Risk of Bone Loss and Fracture in Older Adults. Calcif Tissue Int. 2008;83(4):251-259.
21. TARGOWNIK LE, LIX LM, LEUNG S, LESLIE WD. Proton-pump inhibitor use is not associated with osteoporosis or accelerated bone mineral density loss. Gastroenterology 2010;138:896-904.
22. YANG YX, METZ DC. Safety of proton pump inhibitor exposure. Gastroenterology. 2010 Oct;139(4):1115-27. Epub 2010 Aug 19.
23. LEONARD J, MARSHALL JK, MOAYYEDI P. Systematic review of the risk of enteric infection in patients taking acid suppression. Am J Gastroenterol 2007;102:2047–2056;
24. LINSKY A, GUPTA K, LAWLER EV, FONDA JR, HERMOS JA. Proton pump inhibitors and risk for recurrent Clostridium difficile infection. Arch Intern Med. 2010 May 10;170(9):772-8.
25. JOHNSTONE J, NERENBERG K, LOEB M.Metaanalysis: proton pump inhibitor use and the risk of community-acquired pneumonia. Aliment Pharmacol Ther. 2010 Jun;31(11):1165-77. Epub 2010 Mar 4.
26. AYBAY C, IMIR T, OKUR H. The effect of omeprazole on human natural killer cells. Gen Pharmacol 1995; 26: 1413–8.
27. SILLER-MATULA JM, JILMA B, SCHRÖR K, CHRIST G, HUBER K. Effect of proton pump inhibitors on clinical outcome in patients treated with clopidogrel: a systematic review and meta-analysis. J Thromb Haemost. 2010 Dec;8(12):2624-41
28. KREUTZ RP, STANEK EJ, AUBERT R, YAO J, BREALL JA, DESTA Z, SKAAR TC, TEAGARDEN JR, FRUEH FW, EPSTEIN RS, FLOCKHART DA. Impact of pro-ton pump inhibitors on the effectiveness of clopidogrel after coronary stent placement: the clopidogrel medco outcomes study. Pharmacotherapy. 2010 Aug;30(8):787-96.
29. SIBBING D, MORATH T, STEGHERR J, BRAUN S, VOGT W, HADAMITZKY M, SCHÖMIG A, KASTRATI A, VON BECKERATH N. Impact of proton pump inhibitors on the antiplatelet effects of clopidogrel. Thromb Haemost. 2009 Apr;101(4):714-9.
30. ABRAHAM NS, HLATKY MA, ANTMAN EM, BHATT DL, BJORKMAN DJ, CLARK CB, FURBERG CD, JOHNSON DA, KAHI CJ, LAINE L, MAHAFFEY KW, QUIGLEY EM, SCHEIMAN J, SPERLING LS, TOMASELLI GF; ACCF/ACG/AHA. ACCF/ACG/AHA 2010 Expert Consensus Document on the concomitant use of proton pump inhibitors and thienopyridines: a focused update of the ACCF/ACG/AHA 2008 expert consensus document on reducing the gastrointestinal risks of antiplatelet therapy and NSAID use: a report of the American College of Cardiology Foundation Task Force on Expert Consensus Documents. Circulation. 2010 Dec 14;122(24):2619-33. Epub 2010 Nov 8.
31. MCDONAGH MS, CARSON S, THAKURTA S. Drug class review: Proton pump inhibitors. Update 5. May 2009. (Ingresado el 18 febrero 2010) En: http://www.ohsu.edu/drugeffectiveness/reports/final.cfm
32. SACYLITE. Inhibidores de la bomba de protones.¿Cómo se utilizan? Boletín de Información Terapéutica 2010;2:1-6.
Correspondencia:
teodoroscanoa@yahoo.com
teodoro.oscanoa@essalud.gob.pe
Telef. Hospital: 324 2983 anexo 4085 cel: 996104483













