Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista de Gastroenterología del Perú
Print version ISSN 1022-5129
Rev. gastroenterol. Perú vol.32 no.1 Lima Jan./Mar. 2012
ARTÍCULOS ORIGINALES
Lesiones planas, deprimidas y polipoides colorrectales: estudio comparativo utilizando un índice de avance histológico
Flat, depressed and polypoid colorectal lesions: a comparative study using a index of histological advance
Carlos Barreda C (1) ; Víctor Monge Z (1) ; Fernando Salazar C (1-2) ; Eduardo Barriga C (1-2) ; Fernando Salazar M (1-2) ; José Barriga B (1-2) ; Simón Irriberry U (1) ; Juan Loyola Z (1) ; Alberto Machado M (1) ; Roberto Piccini L (1) ; Héctor Velarde C (1) ; Sandro Vila G (1).
1 Servicio de Gastroenterología y Hepatología BASAMEA - Clínica Ricardo Palma. Lima-Perú.
2 Profesor de la Universidad Peruana Cayetano Heredia.
Abreviaturas: Lesiones no polipoides (LNP), Lesiones polipoides (LP), Adenocarcinoma (ADCA), Intramucoso (im), Submucoso (sm), Indice de Avance Histologico (IAH), Lesiones de crecimiento lateral (LST).
RESUMEN
ANTECEDENTES: Se ha descrito que las lesiones planas y deprimidas colorrectales, llamadas también no polipoides (LNP) tienen una histología más avanzada que las polipoides o protruidas (LP).
OBJETIVOS: Comparar el grado de avance histológico de las LNP con el de las LP, a nivel del colon y recto. Validar el uso de un Índice de Avance Histológico (IAH) para objetivar estas diferencias.
METODOLOGÍA: Estudio observacional, prospectivo, realizado en adultos programados a colonoscopía en un Centro Endoscópico privado de Lima- Perú. Dos grupos: 417 pacientes con LNP (planas, deprimidas y de crecimiento lateral o LST) y 405 pacientes con solo LP.
RESULTADOS: 417/ 8,248 pacientes (5%) tuvieron LNP; 368 (4.5%) planas, 27(0.32%) deprimidas y 22(0.26%) LST. Según nuestro IAH, las lesiones planas y polipoides mostraron similar avance histológico. Las LST tuvieron una histología más avanzada y las deprimidas alcanzaron los valores más altos. Las lesiones planas tuvieron mayor tendencia que las polipoides a situarse en colon derecho (31% vs 22% p< 0.01), a presentar histología aserrada (9% vs 2% p< 0.01) y displasia de alto grado (5% vs 3% NS), pero menor tendencia al cáncer (0.2% vs 1% NS). Comparadas con las polipoides, las deprimidas tuvieron similar displasia de alto grado (3.7% /NS) pero una alta proporción de cáncer (18 % p < 0.01), mientras que las LST se localizaron sobre todo en colon derecho y recto, con componente velloso en 23% (p< 0.01) y displasia de alto grado en 32% (p< 0.01), pero no cáncer.
CONCLUSIONES: Las lesiones planas mostraron un grado de avance histológico similar a las polipoides, pero las de crecimiento lateral si tuvieron una histología más avanzada y las deprimidas desarrollaron cáncer en una elevada proporción. El Índice de Avance Histológico fue una herramienta útil para comparar los grupos y resaltar sus diferencias.
PALABRAS CLAVE: Lesiones No Polipoides colorrectales. Adenomas planos y deprimidos. Pólipos planos del colon.
ABSTRACT
BACKGROUND: It has been described that the histological changes in flat and depressed colon lesions are more advanced than the ones in polypoid lesions. Objectives: To compare the histological findings in flat or depressed (non polypoid) and elevated (polypoid) colon lesions. To validate the use of a newly developed Histological Advance Index to compare results.
MATERIALS & METHODS: Prospective observational study. Population in study consisted of adult patients programmed for an elective colonoscopy at a private endoscopy center in Lima- Perú. Two groups: 417 found to have non polypoid lesions (which included flat, depressed and lateral spreading tumors or LST), and 405 with polypoid lesions.
RESULTS: Total of 8,248 patients, with 417(5%) in the non polypoid group; 368(4.5%) in the flat lesion group, 27(0.32%) in the depressed and 22 (0.26%) LSTs. According to our index, flat and polypoid lesions showed no difference in histological findings. LSTs had a more advanced histology and depressed lesions reached the highest index scores. Flat lesions were found more often in right colon compared with polypoid ones (31% vs 22%, p<0.01), with a higher percentage of serrated lesions (9% vs 2%, p<0.01) and high grade dysplasia (5% vs 3%, NS). In contrast, depressed lesions, showed high grade dysplasia in 3.7% (NS) but cancer in 18% (p<0.01) LSTs were found mainly in right colon and rectum, showing villous component in 23%(p< 0.01) and high grade dysplasia in 32%(p <0.01), but no cancer was found.
CONCLUSIONS: Flat and polypoid lesions showed similar histological findings, but LSTs were found to have a higher prevalence of villous lesions and high grade dysplasia. Depressed lesions were found to have a higher prevalence of malignancy. Histological Advance Index proved to be a useful tool to compare groups and quantify differences.
KEY WORDS: Non Polypoid colonic lesions. Flat and depressed adenomas. Flat colonic polyps.
INTRODUCCIÓN
Autores japoneses, como Muto (1) en los 80, comienzan a describir lesiones planas y deprimidas del colon, señalando su importancia en la génesis del cáncer colorrectal (2,3). El hallazgo de estas lesiones en Norteamérica y Europa (4,5,6) mostraron que no eran patrimonio de los países orientales, sino que existían en otras regiones, pero inicialmente no eran reconocidas.
Toda neoplasia epitelial del colon se origina con cambios en una cripta (adenoma unicriptal) pasando a comprometer a las criptas vecinas (adenoma oligocriptal), hasta llegar a constituir un foco de "criptas aberrantes". Se trata aún de una lesión microscópica, evidentemente plana, que solo es visible usando endoscopios con magnificación óptica y cromoendoscopía. Al crecer aumentará tanto el diámetro horizontal como la altura, pero mientras no supere los 2.5 mm seguirá siendo plana, de acuerdo a la definición más aceptada que considera planas a las lesiones que no superen los 2.5 mm de elevación sobre el nivel de la mucosa. (7) Recién al alcanzar unos 3-4 mm de diámetro se va a definir si la lesión continúa creciendo hacia el lumen y da origen a un pólipo pediculado o sésil, o si sigue un desarrollo horizontal y se mantiene plana. Por esta razón, en el presente trabajo decidimos solo incluir lesiones planas con un diámetro mínimo de 4 mm.
Diversos estudios han evidenciado que estas lesiones, también llamadas no polipoides (LNP) y sobre todo las que tienen áreas deprimidas, suelen mostrar una histología más avanzada, con una mayor tendencia al desarrollo de displasia de alto grado (DAG), adenocarcinoma intramucoso (ADCA im) o submucoso (ADCA sm), en relación a las lesiones polipoides o protruidas (LP), aún si comparamos lesiones de diámetros semejantes. (8, 9,10).
El diagnóstico endoscópico de estas LNP suele ser más difícil que el de las protruidas y requiere de un entrenamiento especial para comenzar a reconocerlas, así como el uso de colonoscopios de alta resolución y una optima limpieza del colon. (11) La cromoendoscopía, con aplicación de colorantes sobre la mucosa colónica y posteriormente con métodos de contraste electrónico, como la imagen de banda estrecha (NBI), han mostrado utilidad para un mejor diagnóstico y caracterización de estas lesiones (12).
En nuestro medio no ha habido publicaciones dedicadas a las LNP, por lo que consideramos importante investigar su prevalencia. Asimismo determinar si su significado clínico y su tendencia a mostrar una histología más avanzada que las LP, es similar a la observada en otras latitudes. Para facilitar la comparación de estas lesiones planas y deprimidas con las protruidas o polipoides, hemos ideado un Índice de Avance Histológico cuyas características se detallan más adelante.
MATERIAL Y MÉTODOS
Estudio prospectivo de tipo observacional, de 30 meses de duración (octubre 2009 a marzo 2011) realizado en un Centro Endoscópico privado, en Lima, Perú. Las colonoscopías fueron realizadas por doce gastroenterólogos con entrenamiento formal en endoscopía digestiva. Se usaron colonoscopios Olympus de la serie HD 180-Exera, con alta definición y contraste electrónico (NBI)
Población estudiada: Pacientes adultos, de ambos sexos, programados a una colonoscopía por síntomas digestivos, historia familiar, seguimiento post polipectomía o chequeo etario.
Criterios de inclusión: a-Grupo de Lesiones No Polipoides (LNP). Pacientes que tenían en la colonoscopía al menos una LNP (plana, deprimida o de crecimiento lateral) con un diámetro mínimo de 4 mm. Se definió como lesión plana a la que tenía una elevación no mayor de 2.5 mm sobre el nivel de la mucosa; como comparación se utilizó la pinza de biopsia cerrada (2.5 mm). Se consideró deprimidas a las LNP que presentaban áreas de depresión (tipo Paris IIc, IIa +IIc, IIc + IIa). Se denominó lesiones de crecimiento lateral (LST) a LNP mayores de 10 mm, que se extendían superficialmente a manera de "alfombrado".
b-Grupo Control, con un número semejante de pacientes, pero portadores de solo lesiones polipoides( LP) del colon. Este grupo se formó seleccionando aleatoriamente los casos entre 1,492 pacientes incluidos en un estudio prospectivo sobre pólipos del colon, realizado en el mismo Centro, entre Octubre 2008 y septiembre 2009. (13) Se excluía al paciente si tenía alguna LNP.
Criterios de exclusión: Imposibilidad de alcanzar el fondo cecal o mala preparación del colon. Poliposis múltiples familiares. Pacientes con colonoscopías previas en los últimos 12 meses. Si el paciente tuvo más de un examen, solo se consideró válido el primero de ellos.
Metodología: Por cada paciente incluido en el grupo LNP, los investigadores llenaron una ficha con datos demográficos y una descripción de cada LNP encontrada; se graficaba su localización en el colon. No se incluyeron las LNP menores de 4 mm ni las LP encontradas en este grupo. En los pacientes del grupo Control (LP) solo se extrajo la ficha ya completada del Registro, pues en el estudio anterior ya mencionado, habíamos utilizado idéntica ficha y metodología.
Se utilizó la Clasificación de Paris (14,15) para describir la forma de las lesiones. El diámetro se midió utilizando la pinza de biopsia abierta (7mm) como comparación. Se trató de extirpar las lesiones en un solo bloque; si no era posible, se hizo la resección por partes. Cuando no se pudo resecar la lesión, se tomaron biopsias. Si se optó por el tratamiento quirúrgico, se dio prioridad al reporte histológico de la pieza operatoria. Las muestras fueron remitidas a patología en frascos separados. El material fue examinado por un patólogo experimentado, usando coloraciones de hematoxilina- eosina. Para el grado de diferenciación de los adenomas, se usaron dos categorías: Displasia de Bajo Grado (DBG) y Displasia de Alto Grado (DAG) El adenocarcinoma temprano fue clasificado según su profundidad en ADCA im y ADCA sm.
A fin de poder comparar los grupos, utilizamos el "Índice de Avance Histológico" (IAH) que es una fórmula aritmética sencilla y fácil de reproducir, creada por nosotros, que asigna un coeficiente o puntaje a cada tipo de lesión, el cual va en aumento a medida que ésta es más avanzada desde el punto de vista histológico (Cuadro Nº 1) Este coeficiente se multiplica por el porcentaje de lesiones de este tipo en el grupo y se suman los productos: IAH = Σ de 1(% PNN) + 3(%As) + 4(%AT) + 6(%ATV o AV) + 8(%Ad DAG) + 16(%ADCA im) + 20(%ADCA sm)
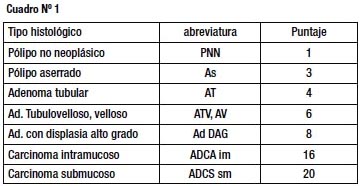
El rango de valores va de 100 a 2,000 puntos y será mayor conforme exista una histología más avanzada en el grupo. Esto permite comparar mediante el IAH grupos de lesiones que comparten una característica común; como su diámetro, tipo macroscópico o localización en el colon. Como utiliza porcentajes y no números absolutos, pueden compararse grupos que no tengan una cantidad exacta de pacientes o de lesiones. Sin embargo, como muchos puntajes o índices de este tipo, perderá valor por efecto del azar al usarse en grupos muy pequeños, por lo cual debe señalarse el número total de lesiones al cual se ha aplicado. Siendo la primera vez que utilizamos este IAH, se harán además pruebas estadísticas formales, en este caso el chi cuadrado, para corroborar si existen diferencias significativas entre los grupos, lo cual estaría validando nuestro método de comparación.
RESULTADOS
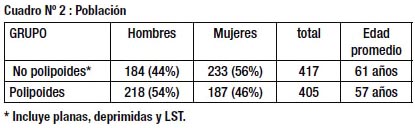
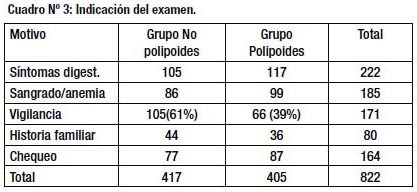
Durante los 30 meses que duró el estudio se hicieron 8,351 colonoscopías en 8,248 pacientes; 417(5%) de ellos presentaron LNP. En 386 pacientes (4.5%) las lesiones fueron planas, en 27 (0.32%) deprimidas y en 22 (0.26%) de crecimiento lateral. Como se ve en el cuadro Nº 2, las características de los pacientes son semejantes en ambos grupos (LNP y LP). En el Cuadro Nº 3 se aprecia que los dos grupos tuvieron indicaciones similares para la colonoscopía, con la excepción de una mayor proporción de pacientes en vigilancia por adenomas previos en el Grupo de LNP (61% vs 39% p< 0.01)
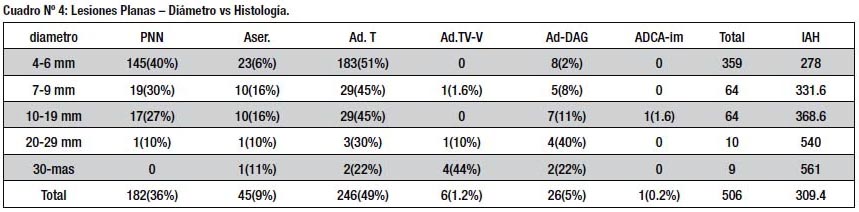
Entre las lesiones planas predominaron los adenomas tubulares (49%) con una importante proporción de lesiones aserradas (9%) y de adenomas con DAG (5%). Se evidenció una histología más avanzada a medida que las lesiones eran de mayor diámetro, lo cual se reflejó en un valor más alto de IAH. (Cuadro Nº 4)
Las lesiones polipoides (cuadro Nº 5) mostraron una proporción similar de adenomas (48%), menos lesiones aserradas (2% p < 0.01) y menor desarrollo de DAG (3%, NS). También se apreció en este grupo una histología más avanzada al aumentar el tamaño de las lesiones, encontrándose 4 ADCA im y 3 ADCA sm, en pólipos mayores de 10 mm, lo cual representó más del 1%. En el grupo de lesiones planas solo hubo 1 ADCA im (0.2%) y ningún ADCA sm. Sin embargo esta diferencia no alcanzo significado estadístico (NS p> 0.05). Al final el IAH total de ambos grupos fue muy semejante (309 vs 295).
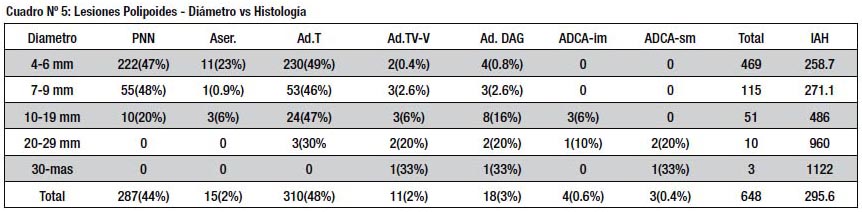
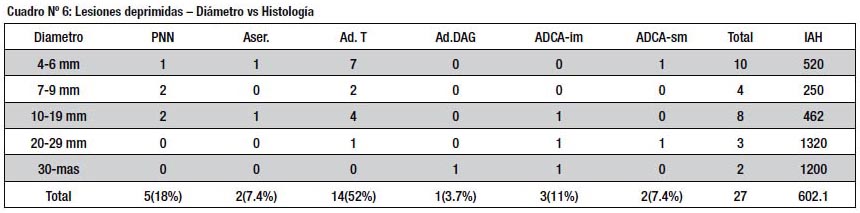
El grupo de lesiones deprimidas estuvo constituido por 27 lesiones, todas mixtas (IIa + c, IIc + a) en igual número de pacientes. Estas si mostraron un alto grado de avance histológico, reflejado en valores muy altos del IAH; hubo 3 casos de ADCA im y 2 de ADCA sm lo que equivalía a un 18 %, diferencia que si alcanzo significado estadístico (p< de 0.01) (cuadro Nº 6)
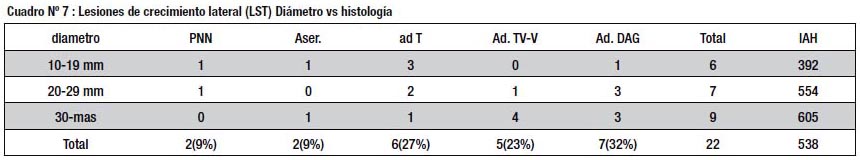
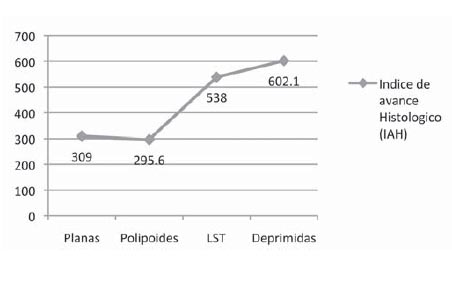
El grupo de lesiones tipo LST, compuesto por 22 lesiones en 22 pacientes, también mostró una histología avanzada, con alta proporción de lesiones vellosas (23%) y con DAG (32%), pero no hubo casos de ADCA (cuadro Nº 7); esto se reflejó en un IAH alto, pero inferior al de las lesiones deprimidas. En el Gráfico Nº 1 pueden apreciarse los valores de IAH, para el total de lesiones, en los diferentes grupos.
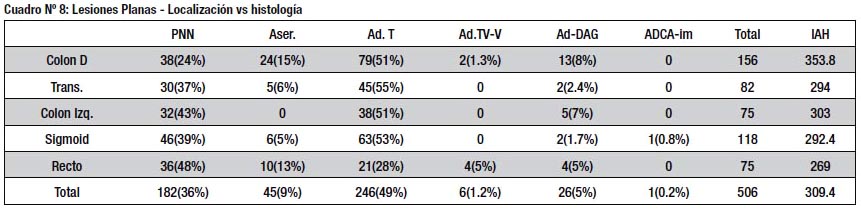
La distribución de las lesiones planas y polipoides en el colon se aprecia en los cuadros Nº 8 y 9; las primeras fueron más frecuentes en el colon derecho, donde también alcanzaron un mayor IAH. Las polipoides mostraron tendencia a ubicarse en el recto y sigmoides, donde se dieron los 7 casos de pólipos con cáncer. En ambos grupos se notó una alta proporción de pólipos no neoplásicos (PNN) en el recto.
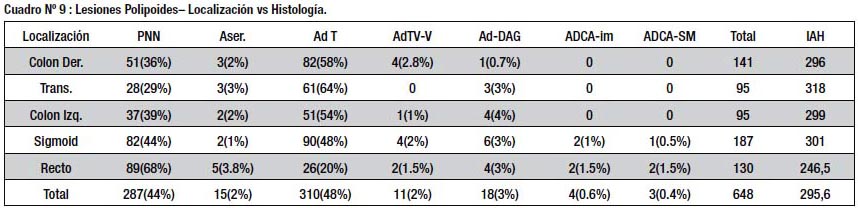
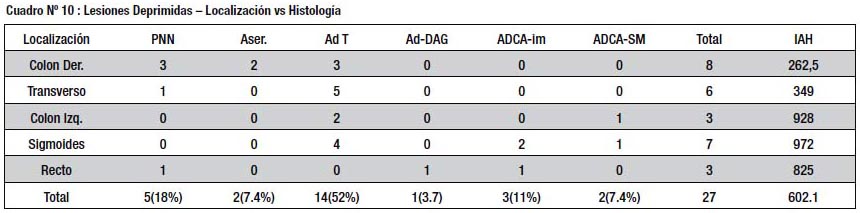
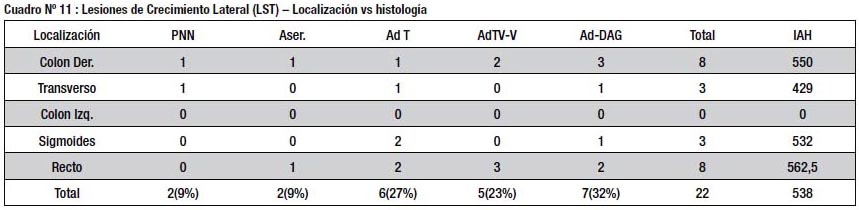
Las lesiones deprimidas se distribuyeron en forma homogénea en el colon, alcanzando mayor avance histológico en el colon distal, donde el IAH fue elevado (cuadro Nº 10) Las lesiones de crecimiento lateral (LST) se localizaron sobre todo en el colon derecho y el recto, sin mostrar diferencia en cuanto al IAH entre los diferentes segmentos del colon (cuadro Nº 11).
DISCUSIÓN
En varios hospitales del Japón, como en Akita, Yokahama e Hiroshima se ha estimado que entre un 21 y 42% de las lesiones encontradas en el colon eran planas. (7) En otros países se han encontrado cifras variables; así O´Brien (16) en USA revisando retrospectivamente el material del National Polyp Study estima que un 31% de las lesiones eran planas. Soetikno (17) en un estudio mas reciente reporta un 15 % de lesiones planas y demuestra que éstas tienen una histología más avanzada, sobre todo cuando tienen áreas deprimidas.
En Europa la prevalencia de lesiones planas ha sido estimada entre 8.4% y 40% en diferentes estudios (18, 19 ,20)
La prevalencia de lesiones deprimidas es mucho menor; estudios realizados en Japón, en los hospitales antes mencionados, reportan que estas constituyen un 2.3 % del total de lesiones y solo un 5-10% de las LNP. También se ha estimado que representan entre un 5-10% de los casos de cáncer temprano del colon. (7)
En el presente trabajo un 5 % (417/8,248) de los pacientes tuvieron LNP; la proporción de lesiones deprimidas fue de 0.32% (27/8,248) y las de crecimiento lateral (LST) representaron un 0.26% (22/8,248). En esta misma población determinamos en un trabajo reciente (13) que un 40% de los pacientes examinados tenían algún tipo de pólipo (plano o protruido). Estas cifras, bajas en relación a otras publicaciones, obviamente tienen que ver con el hecho que no hemos incluido lesiones menores de 4mm, que en muchos trabajos son las predominantes. Si analizamos reportes en los que abundan lesiones diminutas, como el de Canales (21) donde el diámetro promedio era de solo 2.6 mm; el 88.2 % de ellas eran planas (105/119), por otro lado, en nuestro trabajo sobre adenomas avanzados (13), donde el diámetro promedio de las lesiones era mayor de 10 mm, el 14% (37/260) eran planas o deprimidas.
Creemos que estas diferencias se explican porque muchas de estas lesiones "aparentemente planas o IIa" muy pequeñas, al crecer se van a convertir en pólipos sésiles o pediculados. Es muy difícil en la práctica diferenciar una lesión IIa de una Is cuando tienen 2 o 3 mm; ambas tendrán una altura menor de 2.5 mm, que es el requisito para considerarlas planas.
Comparando el grado de avance histológico del grupo de lesiones planas con el de las polipoides, apreciamos que las aparentes diferencias no alcanzaron valor estadístico (cuadros 6 y 7) y el valor del IAH coincide casi exactamente (309.4/295.6). Esto podría explicarse porque nuestro estudio se ha realizado en población sintomática, incluyendo pacientes con sangrado visible; en estos casos el hallazgo de lesiones polipoides grandes, con histología avanzada, es frecuente. En pacientes asintomáticos la situación podría ser diferente.
Sin embargo las lesiones tipo LST y las deprimidas, si presentaron una histología más avanzada (cuadros 8 y 9), lo cual coincide con reportes previos (23,24). Esto se reflejó en valores más altos de IAH (538 y 601.6 respectivamente) como se aprecia en el Grafico 1. En este caso las diferencias con las lesiones polipoides y planas si alcanzaron significado estadístico; hubo un claro aumento en la proporción de lesiones vellosas y con displasia de alto grado en el grupo de LST y una mayor incidencia de cáncer en las lesiones deprimidas.
Se pudo apreciar que las lesiones planas fueron más frecuentes y mostraron una histología más avanzada en el colon derecho, donde las aserradas también fueron comunes. (Cuadro 9) Sin embargo, fue en el recto y sigmoides donde tanto las lesiones polipoides como las deprimidas alcanzaron su mayor avance histológico y donde se ubicaron los casos de cáncer. (Cuadros 10 y 11) En el recto el IAH fue el más bajo, tanto para las lesiones planas, como para las LP, por la alta proporción de PNN. Estos hallazgos coinciden con diversas publicaciones. (25, 26)
Según Kudo (22) los adenomas planos del colon no son invasivos hasta alcanzar un considerable diámetro, pero las lesiones deprimidas pueden invadir hasta la submucosa, mostrando un comportamiento maligno, aun siendo muy pequeñas; estas lesiones son con frecuencia carcinoma "de novo" o sea no se desarrollan a partir de una adenoma y por tanto no presentan restos de adenoma. En nuestro estudio tuvimos oportunidad de ver una de estas lesiones, de solo 6 mm, pero que ya tenía ADCA- sm, y no mostraba restos de adenoma. (Figura 1). Estas lesiones deprimidas, si bien son raras en comparación con la gran cantidad de pólipos que encontramos, darían origen a una proporción significativa de los casos de cáncer avanzado.
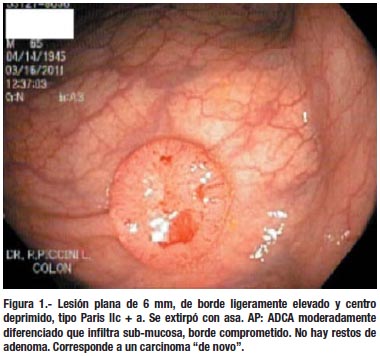
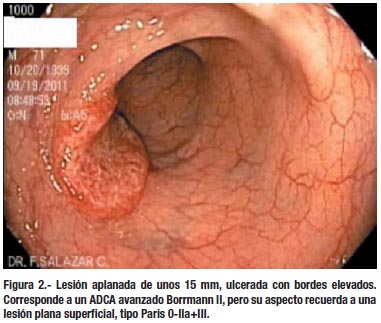
Si observamos el aspecto macroscópico del cáncer de colon avanzado, vemos que predominan las lesiones infi ltrativas y ulceradas (Borrmann II y III); éstas lesiones, sobre todo cuando aun son pequeñas, se parecen más a un adenoma plano o deprimido que a un pólipo. (Figura 2). Por otro lado los carcinomas tempranos suelen ser lesiones polipoides (pediculadas o sésiles) hasta en un 80 % de los casos. Se ha teorizado que estas lesiones polipoides al malignizarse se ulcerarían, infiltrando la pared del colon; pero esto no ha podido ser demostrado. Siendo éste un proceso continuo y gradual, deberían encontrarse con frecuencia lesiones "en transición" entre el pólipo maligno y el cáncer de colon avanzado, cosa que no ocurre. (27)
Por décadas se nos ha inculcado el concepto de que casi todos los cánceres de colon se originan a partir de un pólipo adenomatoso. Si esto fuera exacto, la detección y remoción endoscópica de los pólipos, seguida de una vigilancia con colonoscopías cada 3 a 5 años, traería como corolario la desaparición casi total del cáncer de colon (CCR) en una población. Pero este no ha sido el caso. Si bien es rara la aparición de un CCR en los 5 a 10 años siguientes a una colonoscopia negativa (28, 29), no lo es tanto después de la detección de adenomas; Robertson (30) encuentra 58 cánceres en el seguimiento de 9,000 pacientes durante 4 años y comienza a utilizar el término "carcinoma de intervalo" para referirse a estos casos, en los que aparece un cáncer avanzado en pacientes que están sometidos a una vigilancia, de acuerdo a las recomendaciones vigentes. Baxter (31) en Canadá, solo encuentra una disminución del 67 % en la mortalidad esperada por CCR y Lakoff (32) no encuentra disminución en la incidencia de cáncer del colon derecho, en pacientes sometidos a vigilancia colonoscópica. Otros autores, como Leung (33), solo logran observar una modesta reducción de 26% en la incidencia esperada de CCR en una población seguida con frecuentes colonoscopías.
Se han ensayado varias explicaciones para justificar esta debilidad de la colonoscopía, sobre todo a nivel del colon derecho; entre ellas se barajan la dificultad para llegar al fondo cecal, la limpieza inadecuada del colon y los remanentes de adenomas como resultado de resecciones incompletas. Pensamos que los principales responsables serían los adenomas planos y deprimidos, por las dificultades en su detección , así como tumores de crecimiento acelerado, que incluirían tumores con inestabilidad microsatelite, originados con frecuencia en lesiones aserradas y probablemente una proporción no conocida de carcinomas " de novo".
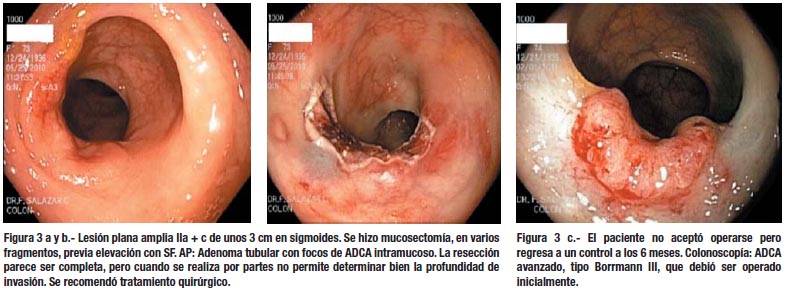
En el presente estudio hemos observado alguno de estos casos, como una lesión IIa + c que se extirpo mostrando displasia de alto grado y ADCA im; no acepto el tratamiento quirúrgico convirtiéndose en un ADCA avanzado en un lapso de 6 meses. (Figura 3) A diferencia del caso de lesiones pediculadas, en lesiones planas de este tipo, la resección endoscópica suele ser un tratamiento insuficiente.
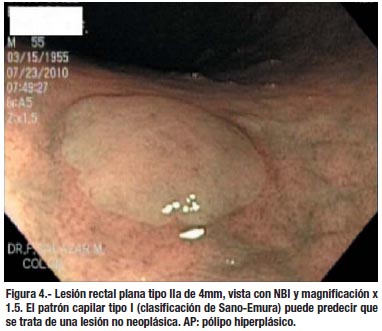
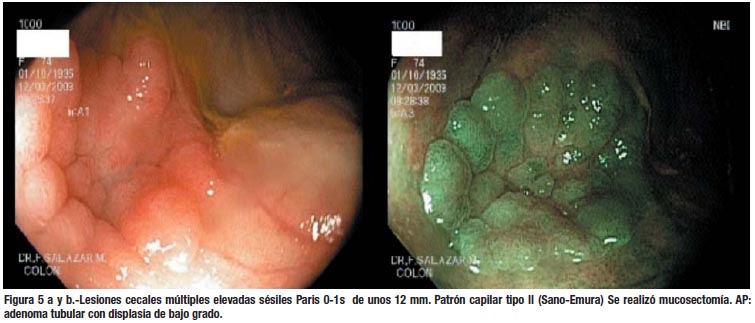
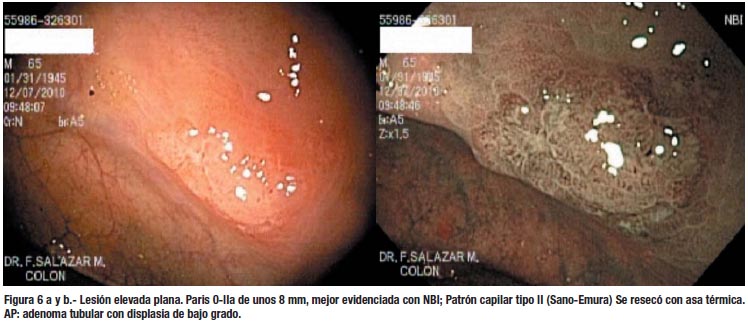
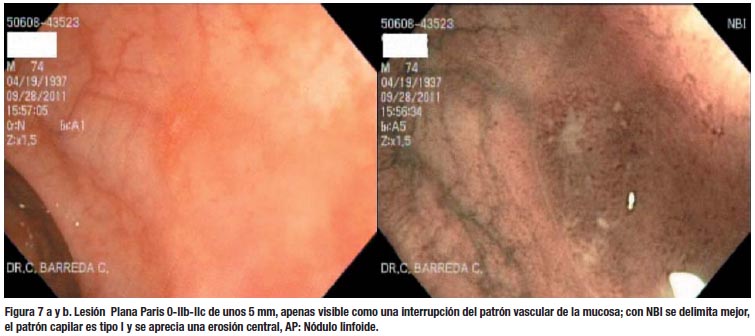
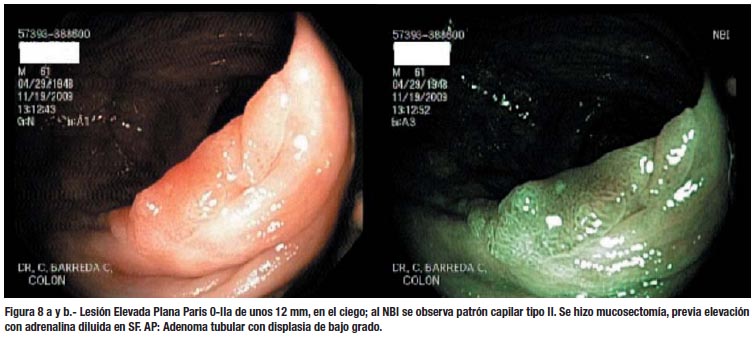
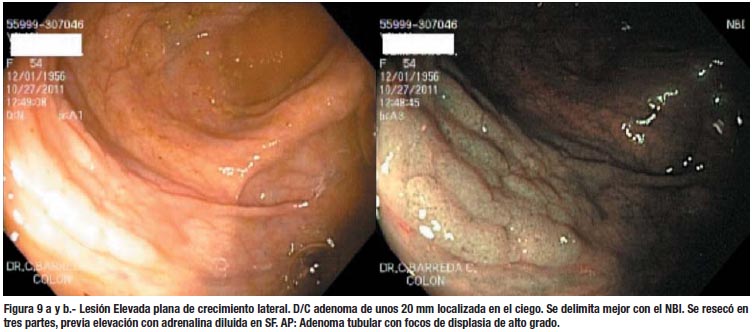
Creemos que puede mejorarse el rendimiento de la colonoscopía si se usa una óptima preparación, se emplea el tiempo adecuado (no menos de 6 minutos para salir del ciego al recto, según la mayoría de estudios) y se presta atención a los detalles finos, que son muy importantes para la detección de lesiones planas; entre ellos destacan observar cualquier área de eritema, sangrado espontaneo o interrupción del patrón vascular de la mucosa. (Figura 7) Evitar la sobre insuflación del colon, porque a veces ocasiona que la lesión se aplane y no sea visible. Los medios de tinción, como la cromo-endoscopía o el contraste electrónico, deben aplicarse en las áreas sospechosas, para confirmar las lesiones y delimitar mejor sus márgenes. Sano y Emura (34) han propuesto una clasificación para las lesiones del colon, de acuerdo al patrón capilar con el NBI, que es muy útil para tratar de predecir su histología y decidir la factibilidad del tratamiento endoscópico. (Figuras 6, 7, 8 y 9)
Conclusiones: Las lesiones planas no mostraron una histología más avanzada que las polipoides, pero las de crecimiento lateral (LST) si tuvieron mayor componente velloso y displasia de alto grado. Las lesiones deprimidas presentaron una elevada proporción de cáncer. Por otro lado, si bien hubo mayor cantidad de lesiones planas en el colon derecho, las más avanzadas se ubicaron en el recto y sigmoides. El Índice de Avance Histológico demostró ser una herramienta útil para comparar los grupos y resaltar sus diferencias.
Fortalezas de nuestro estudio incluyen el hecho de que todos los exámenes fueron realizados por gastroenterólogos formalmente entrenados en endoscopia, y que tanto el Grupo de Estudio como el Grupo Control estuvieron formados por una misma población de pacientes.
Agradecimiento especial: Al Dr. Sixto Recavarren Arce, Patólogo de la Clínica Ricardo Palma, por su invalorable contribución revisando el material histopatológico en el cual se sustenta el presente estudio.
REFERENCIAS
1. MUTO T, KAMIYA J, SAWADA T et al. Smalll "Flat adenoma" of the large bowel with special reference to its clinicopathologic features. Dis Colon Rectum 1985; 28: 847-51.
2. WOLBER RA, OWEN DA. Flat adenomas of the colon. Hum pathol 1991; 22: 70-4.
3. WATANABE T. SAWADA T. KUBOTA Y et al. Malignant potencial in flat elevations. Dis Colon Rectum 1993; 179: 548-53.
4. HART AR, KUDO S, MACKAY EH, MAYBERRY JF, ATKIN WS. Flat adenomas exist in asymptomatic people: important implications for colorectal cancer screening programmes. Gut. 1998 Aug;43(2):229-31.
5. JARAMILLO E, WATANABE M, SLEZAK P, RUBIO C. Flat neoplastic lesions of the colon and rectum detected by high resolution videoendoscopy and chromoscopy. Gatrointest Endosc 1995; 42:114-22.
6. FUJII T, REMBACKEN B, DIXON M, YOSHIDA S, AXON A. Flat adenomas in the United Kingdom: are treatable cancers being missed? Endoscopy 1998;30: 437-43.18
7. KUDO S, LAMBERT R, ALLEN J, et al. Nonpolypoid neoplastic lesions of the colorectal mucosa. Gastrointestinal Endoscopy 2008 vol 18 Nº 4 Suplement
8. ADACHI M, MUTO T, OKINAGA K et al. Clinicopathologic features of the flat adenoma. Dis Colon Rectum 1991; 34: 981-6.
9. MATSUMOTO T, LIDA M, KUWANO T, TADA S, YAO T, FUJISHIMA M. Small nonpolypoid neoplastic lesions of the colon: endoscopic features with emphasis on their progression. Gastrointest Endosc 1995; 41: 135-40.
10. GIMENO A, PARRA-BLANCO A, GARCÍA C, et al. Morphological characterization and prevalence of high grade dysplasia and invasive carcinoma in colon flat adenomas. Gut 2003; 52 (Suppl): A193.
11. MATSUMOTO T, MITSUO I, KUWANO Y et al. Minute non-Polypoid adenoma of the colon detected by colonoscopy: Correlation between endoscopic and histologic findings, Gastrointest Endosc 1992; 38: 645-50.
12. SANO Y, IKEMATSU H, FU K, et al. Meshed capillary vessels by use of narrow-band imaging for differential diagnosis of small colorectal polyps. Gastrointest Endosc 2009; 69: 278-83
13. BARREDA C, VILA S, SALAZAR F, et al. Adenomas Avanzados en 3,700 colonoscopias. Rev. Gastroenterol. Perú; 2010;30-2: 113-120.
14. The Paris endoscopic classification of superficial neoplastic lesions: esophagus, stomach and colon. Gastrointest Endosc 2003;58 (Suppl 6):S3-43.
15. Endoscopic Classification Review Group. Update on the Paris classification of superficial neoplastic lesions in the digestive tract. Endoscopy 2005;37: 570-8
16. O´BRIEN MJ, WINAWER SJ, ZAUBER AG, et al. Flat adenomas in the National Polyp Study: is there increased risk for high-grade dysplasia initially or during surveillance? Clin Gastroenterol Hepatol 2004;2:905-11.
17. SOETIKNO RM, KALTENBACH T, ROUSE RV, et al. Prevalence of nonpolypoid (flat and depressed) colorectal neoplasms in asymptomatic and symptomatic adults. JAMA 2008; 299:1027-1035. 18-Rembacken B, Fujii T, Cairns A, et al. Flat and depressed colonic neoplasms: a prospective study of 1000 colonoscopies in the UK. Lancet 2000; 355:1211-4.
18. HURLSTONE DP, CROSS SS, ADAM I, et al. A prospective clinicopathological and endoscopic evaluation of flat and depressed colorectal lesions in the United Kingdom. Am J Gastroenterol 2003;98: 2543-9.
19. TSUDA S, VERESS B, TOTH E, et al. Flat and depressed colorectal tumors in a southern Swedish population: a prospective chromoendoscopic and histopathological study. Gut 2002;51:550-5.
20. CANALES O, MIYAGUI J, TAKANO J, et al. Utilidad del NBI y magnificación óptica en el diagnóstico diferencial de las lesiones neoplásicas y no neoplásicas colorrectales en el Perú. Rev. Gastroenterol. Perú 2010; 30-4: 277-283.
21. KUDO S, KASHIDA H, TAMURA S, et al. The problem of "flat" colonic adenoma. Gastrointest Endoscopy Clinics of North America 1997;7:87-98.
22. WATANABE T. SAWADA T. KUBOTA Y et al. Malignant potencial in flat elevations. Dis Colon Rectum 1993; 179: 548-53.
23. ADACHI M, MUTO T, OKINAGA K et al. Clinicopathologic features of the flat adenoma. Dis Colon Rectum 1991; 34: 981-6.
24. CASTAÑO L, PUERTA J, ROLDAN L. et al. Adenomas planos colorrectales: correlación endoscópica e histológica. Rev Colombiana de Gastroenterol 2000;vol 15: Nº 1
25. TAULLARD D, GONZALES N, SANGUINETTI A, et al. Poli-pos planos del colon en una población de Montevideo: características histológicas, endoscópics, tratamiento y seguimiento. Arch Med Interna 2009; XXXI;2-3;42-45.
26. NAKAMURA K. Histogénesis y Carcinoma de novo. Avances en el diagnóstico y tratamiento de las afecciones rectocolónicas – 1ª edición 1995 Editorial Trineo. Santiago de Chile.
27. SINGH H, TURNER D, XUE L, et al. Risk of developing colorectal cancer following a negative colonoscopy examination: evidence for a 10 year interval between colonoscopies. JAMA 2006:295; 2366-73.
28. IMPERIALE T, GLOWINSKI E, LIN-COOPER C, et al. Fiveyear risk of colorectal neoplasia after negative screening colonoscopy. N Engl J Med 2008;359: 1218-24.
29. ROBERTSON D, LIEBERMAN D, WINAWER S, et al. Interval cancer after total colonoscopy; results from a pooled analysis of eight studies. Gastroenterology 2008; 134: A111-A-112.
30. BAXTER N, GOLDWASSER M, PASZAT L, et al. Association of colonoscopy and death from colorectal cancer. Ann Intern Med 2009;150: 1-8.
31. LAKOFF J, PASZAT L, SASKIN R, et al. Risk of developing proximal vs distal colorectal cancer after a negative colonoscopy ; a population based study. Clin Gastroenterol Hepatol 2008;6:1117-2.
32. LEUNG K, PINSKY P, LAIYEMO A, et al. Ongoing colorectal cancer risk despite surveillance colonoscopy: the Polyp Prevention Trial Continued Follow up Study. Gastrointest Endosc 2010; 71: 111-17.
33. SANO Y, EMURA F, IKEMATSU H. Narrow Band Imaging. In Colonoscopy; principles and practice. 2nd edidtion. Edited by Jerome Waye, Douglas Rex and Christopher Williams. 2009 Blackwell Publishing. ISBN: 987-1-4051-1449-3.
Correspondencia:
Dr. Carlos Barreda Costa.
Clínica Ricardo Palma.
E-mail: cbcservimed@hotmail.com













