Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Gastroenterología del Perú
versión impresa ISSN 1022-5129
Rev. gastroenterol. Perú v.32 n.2 Lima abr./jun. 2012
REPORTE DE CASOS
Trombosis venosa profunda como manifestación extra intestinal de colitis ulcerativa. Presentación de un caso
Deep vein thrombosis as an extraintestinal manifestation of ulcerative colitis. Presentation of a case
Víctor Yep-Gamarra (1), Nelly Amaya-Vásquez (2), Gustavo Vásquez-Tirado (3), Edgar Mora (4), Jean Donet-Mostacero (5)
1. Medico Ex Residente de Gastroenterología, Universidad Nacional de Trujillo. Hospital Regional Docente de Trujillo- Perú.
2. Médico Gastroenterólogo. Servicio de Gastroenterología Hospital Regional Docente de Trujillo - Perú.
3. Médico Internista. Departamento de Medicina, Hospital Regional Docente de Trujillo – Perú.
4. Medico Gastroenterólogo. Servicio de Gastroenterología, Hospital II Chocope Essalud. Ascope-Perú.
5. Médico Cirujano. Universidad Nacional de Trujillo-Perú. Research Fellow, Department of Medicine, University of Virginia, Charlottesville, VA-USA.
6. Contactos: Dr. Víctor Yep-Gamarra: vyg77@yahoo.com Dr. Gustavo Vasquez: gustvovat@msm.com
RESUMEN
Las manifestaciones extra intestinales en pacientes con Enfermedad Inflamatoria Intestinal (EII) se presentan en un 25% de los casos, de éstas, las manifestaciones vasculares son raras y representan entre el 1% al 8%, las más importantes son la trombosis venosa profunda (TVP) y la embolia pulmonar (EP), representan una causa relevante de morbilidad y mortalidad, además de un mayor riesgo de recurrencia de TVP. Por lo que el reconocimiento y la prevención de estas complicaciones son importantes. No hay consenso aún sobre profilaxis primaria ni secundaria para evitar recurrencias en este tipo de pacientes.
Reportamos el caso de un paciente varón de 52 años de edad quien ingresa con cuadro de TVP en vena poplítea izquierda al momento del diagnóstico de Colitis Ulcerativa y durante un episodio de exacerbación severa (Índice de Truelove: 16 puntos). El ecodoppler mostró la presencia de un trombo organizado en vena poplítea izquierda. La colonoscopia mostro en toda la extensión del colon una mucosa nodular, erosionada y tejido edematoso con estenosis parcial, la biopsia reveló Colitis Ulcerativa (CU). El paciente recibió tratamiento con sulfazalasina 2gr/día con remisión de cuadro clínico de CU y anticoagulantes con Enoxaparina 1.5 UI/kg/día al inicio de tratamiento, seguido con Warfarina 5mg/día, con remisión de trombo en vena poplítea a las 4 semanas. Continuó con tratamiento anticoagulante por vía oral por 6 meses no presentando recurrencia de TVP durante el seguimiento de 1,5 años.
PALABRAS CLAVES: Colitis Ulcerativa, Trombosis Venosa Profunda, recurrencia.
ABSTRACT:
Extra-intestinal manifestations of Inflammatory Bowel Disease occur in 25% of cases. Vascular manifestations are rare and occur in 1 to 8% of cases. The most relevant are Deep Venous Thrombosis (DVT) and Pulmonary Embolism (PE). They both represent an important cause of morbidity and mortality and increase the risk of DVT recurrence. These are the reasons why prevention and early recognition of these entities are important. There is no agreement yet about the prophylaxis of DVT, neither primary nor secondary, to prevent recurrences in this group of patients.
We report the case of a 52 year-old male patient who was admitted due to DVT in the left leg and who was simultaneously diagnosed with Ulcerative Colitis (Truelove activity index:16 points) during this same hospitalization. Doppler ultrasonography of the leg showed a thrombus in the left popliteal vein. Colonoscopy showed nodules, erosions, edema and erythema in the whole colonic mucosa in a continuous fashion. The patient was treated with Sulfazalasine 2gr per day, resulting in total remission of the intestinal complaints, and with Enoxaparin 1.5 IU/Kg per day followed by warfarin 5 mg per day, resulting in disappearance of the popliteal thrombus at 4 weeks. Oral anticoagulant treatment continued for 6 months and no DVT recurrences were seen during follow-up appointments.
KEY WORDS: ulcerative colitis, Deep venous thrombosis, recurrence.
INTRODUCCIÓN
La Enfermedad Inflamatoria Intestinal (EII) comprende principalmente a la Colitis Ulcerativa (CU) y la enfermedad de Crohn (EC) y otras identidades que comprenden a la colitis microscópica (colitis linfocitica y colagenosa) (1), se estima que un 15% de los pacientes presentas casos con colitis indeterminada en la cual la distinción entre CU y EC no puede ser hecha o hay un fenotipo fl uctuantes(1,2).Se caracteriza por un curso crónico con periodos asintomáticos de variada duración interrumpida por exacerbación del cuadro clínico (1). Las manifestaciones extra intestinales se reportan desde un 20% (3, 4,5) hasta en un 46 % (3) .Estas comprenden manifestaciones reumatológicas (31%), oftalmológicas (2,3%), dermatológicas (15%) (3).
Las Complicaciones vasculares son raras su incidencia varía entre 1 -8 % (3,6) pero en estudios postmorten llegan hasta 39% (6,7) sin embargo representan una causa relevante de morbimortalidad en pacientes con EII (8) y cuando se presenta generalmente son episodios de tromboembolia venosa (2,5) cuya localización más común son los miembros superiores o inferiores , presentándose además en otros sitios como vena porta(8) , mesentéricas(8,9) , cerebro vascular, (8,10,11,12) la complicación más temida es la Embolia Pulmonar(EP) que condiciona a una mayor morbimortalidad en los pacientes con EII. Reportamos un caso clínico de un paciente con colitis ulcerativa que debuta además de las manifestaciones intestinales con trombosis venosa profunda de la vena poplítea durante episodio de exacerbación severa. Remitiendo con terapia anticoagulante, no presento complicación hemorrágica durante la terapia de anticoagulación y al seguimiento a los 6 meses presentó remisión de TVP.
CASO CLÍNICO
Varón de 52 años de edad, procedente de Chachapoyas, Perú, con historia de 3 meses de deposiciones semilíquidas con moco y ocasionalmente con sangre, con dolor cólico y tenesmo. 5 días antes del ingreso se le agrega dolor moderado en pierna izquierda que aumenta con la de ambulación asociado a aumento de volumen, sensación de alza térmica y diaforesis por lo que acude a nuestro servicio.
Al examen Físico: PA 110/70mmHg, Frecuencia Cardiaca 92 x min., Tº 38ºC, Frecuencia Respiratoria 18 x min. Adelgazado, con palidez leve de piel y mucosas. Miembro inferior izquierdo: aumento de volumen, dolor e hipertermia en pantorrilla, abdomen: blando, RHA (+), no doloroso, no masas. Demás no contributorio.
Los exámenes de laboratorio de ingreso muestran: Hemograma 10,000 leucocitos /mm3 (0 – 76 - 6 - 0 - 3-15) Hematocrito: 32%. Glucosa: 111mg/dl; Creatinina: 1.0mg/dl, TP: 12.6s INR: 1.09 TPT: 50s. Las funciones Biológicas: Pérdida de Peso: aproximadamente 10 kg en 1 mes.
Antecedentes: descendencia Judía
Durante la hospitalización se realizó un Ecodoppler venoso de pierna izquierda (Fig. 1 y 2) que mostró trombo organizado en vena poplítea izquierda por lo que se inicio terapia de anticoagulación con Enoxaparina a dosis de 1.5 mg/k/día. Se realizó una colonoscopía observándose desde el recto mucosa comprometida en su totalidad, irregular con áreas de aspecto nodular, erosiones múltiples y tejido edematoso que ocasiona estenosis parcial, con múltiples pólipos pequeño con válvula ileocecal comprometida. Se concluye en: Colitis difusa severa. La histopatología de colon informó: Colititis crónica y aguda de fondo moderado a severo compatible con Colitis Ulcerosa.
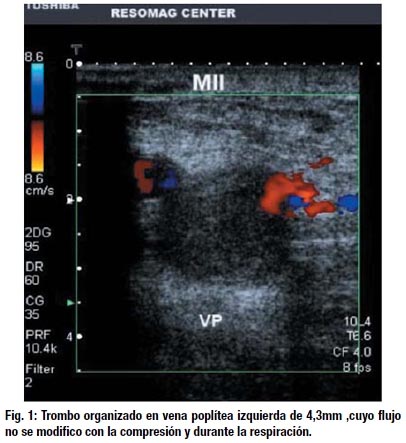
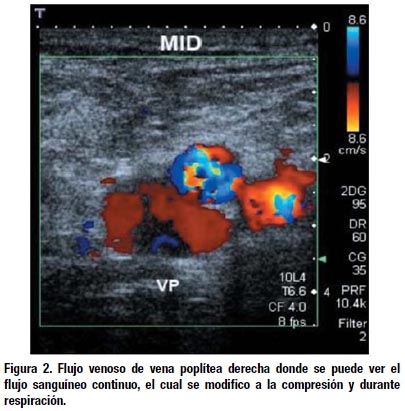
Los exámenes de transaminasas, bilirrubina y fosfatasa alcalina estuvieron dentro del rango normal. Elisa para VIH fue negativo, y el cultivo de parásitos en heces, coprofuncional y el estudio coprológico y baciloscopía (BAAR) fue negativo, la velocidad de sedimentación globular (VSG) fue de 58 mm/h., la Proteína C Reactiva (PCR) fue de 96 mg/dl. Anticuerpos antinucleares (ANA): negativo. Fenómeno LE: negativo, Factor Reumatoideo: negativo. Presentaba un índice de severidad de la exacerbación de Truelove de 16 puntos.
La proteína S fue: 113.1 (VN: 70 - 122), la antitrombina III: 15.9 (VN: 12 -35). Se inició tratamiento con sulfazalasina: 500 mg 4 veces al día consiguiéndose remisión del cuadro clínico inicial a los 10 días de tratamiento, concomitantemente terapia anticoagulante con Enoxaparina a la par de Warfarina. El Ecodoppler a la 4 semana muestro resolución del coagulo. No presento recurrencia de trombosis durante el seguimiento al 1,5 años.
DISCUSIÓN
Las manifestaciones extra intestinales de la Enfermedad Inflamatoria Intestinal (EII) se presentan en un 20 a 25% de los casos, (10) las manifestaciones tromboembólicas se presentan en un 1 a 8%, la morbimortalidad es mayor cuando se presenta Embolia Pulmonar, los pacientes con EII tienen 3 a 4 veces más riesgo de TVP(8,12,13), y ésta se presenta hasta en 31,4 casos cada 10 000 pacientes con CU(6) , además los pacientes con EII que van a una cirugía presentan hasta 2,5 veces más riesgo de TVP y EP, y si la cirugía es no gastrointestinal este riesgo es hasta 5 veces (14) La mayor complicación de la TVP es el fallecimiento el cual puede ser de 8 a 25% durante la fase aguda trombótica(6) y las recurrencias la cual esta incrementada en 2,5 veces en pacientes con EEI, no existiendo diferencia signifi cativa entre CU y EC (8).
Nuestro paciente presento trombosis venosa profunda (vena poplítea) asociado al episodio de exacerbación severa de la colitis ulcerativa (diarrea frecuente con sangre, PCR elevado y VSG elevado, anemia) no llegando a complicarse con embolia pulmonar. El sustrato fi siopatológico de estas manifestaciones es una respuesta inmunológica excesiva, no se conoce porque se expresan en determinados órganos, pero se han postulado diversas teorías como similitud antigénica de estas regiones y el intestino o la presencia de circuitos anatómicos desconocidos (10).
El mayor riesgo de tromboembolia puede atribuirse a tres diferentes hipótesis: (6,15) 1o hipercoagulabilidad por aumento de las citoquinas inflamatorias, 2o alteración en la hemostasia plasmática y de la mucosa por la EII y 3o cambios en el metabolismo protrombótico. Dentro de los factores genéticos que se sugieren intervienen en las manifestaciones trombóticas de la EII se citan al factor V de Leiden (16), Factor II , mutación del gen inhibidor del activador de plasminogeno tipo 1.(17) Se ha demostrado que pacientes con CU intervenidos quirúrgicamente y con trombosis asociada , la proctocolectomia no protege contra la recurrencia de trombosis por lo que deben existir otros mecanismos diferentes a la inflamación que produzcan trombosis, por lo que debe descartarse otras alteraciones trombofílicas subyacentes con la EII o independientes de ella(estado de hipercoagulabilidad, tumores , conectivopatías) (10,14) en nuestro caso no se detecto estados trombofílicos como déficit de antitrombina III plasmática o déficit de proteína S, siendo además el panel inmunológico negativo.
El manejo de la TVP en pacientes con EII consiste en la anticoagulación, actualmente no disponemos de guías clínicas precisas sobre anticoagulación en este grupo de pacientes por lo que se manejan según las recomendaciones estándares, es decir anticoagulación por 3 meses si es un TVP provocada (cirugía) y de 6 meses si es de origen no precisado como es nuestro caso.
Respecto a la tromboprofilaxis, esta se podría analizarse desde diferentes escenarios, en el caso de nuestro paciente, se relata como antecedente una exacerbación leve a moderada 3 meses antes de la TVP, estaríamos en el caso de una tromboprofilaxis primaria; la literatura solamente nos relata que debería realizarse tromboprofi laxis a pacientes con EII con exacerbaciones o sin ellas, confinados a cama durante la hospitalización(18), no existiendo datos sobre la que pueda realizarse en pacientes ambulatorios (con severidad leve – moderada) (13,18,19,20) . Otros reportes mencionan que pareciera razonable considerar tromboprofilaxis en pacientes ambulatorios con enfermedad activa, sin importar el grado de severidad. (21,22) pues la actividad es un factor de riesgo independiente(13). Si nuestro paciente no hubiera presentado el cuadro de trombosis venosa al momento de la hospitalización hubiera sido candidato a la tromboprofilaxis(18).
Existen altas tasas de recurrencia y de complicación a partir de una TVP, su evolución a EP y la alta mortalidad que ésta última signifi ca. Novacek (8) realizo un estudio de cohorte para evaluar la recurrencia de TVP en pacientes con EII, encontrando una recurrencia de 33,4% a los 5 años de descontinuar la terapia de anticoagulación contra 21% en el grupo sin EII, constituyendo además un factor de riesgo independiente con un OR 2,5 por lo tanto estos pacientes pudieran ser considerados para una anticoagulación prolongada, sin embargo hacen falta estudios para evaluar el riesgo de sangrado de los antagonistas de vitamina K en los pacientes con EII, además encontró que el sexo masculino (OR:3) y la edad de la primera TVP (OR:1,03) estuvo asociado con un incremento significativo de recurrencia en pacientes con EII. Pero no hay datos suficientes para conocer sobre cuales pacientes deben mantener una anticoagulación prolongada para evitar la recidiva. Lo que está claro, es lo referido en las guías clínicas del CHEST en considerar anticoagulación prolongada en aquellos pacientes que han experimentado más de un episodio previo de TVP o EP (18,21,22,23) . Como sabemos, más de la mitad de los pacientes con EII presenta recurrencia de TVP durante las exacerbaciones de la enfermedad activa, por lo que la tromboprofilaxis en este escenario clinico podría considerarse(8).
Si consideramos a estos pacientes en un escenario post operatorio encontramos que presentan un alto riesgo de desarrollar TVP y EP, Merril(14) encontró un OR:2,5 , siendo mayor si la cirugía no es gastrointestinal por lo que propone reconsiderar las recomendaciones dadas en las guías clínicas para este tipo de pacientes.
CONCLUSIONES
-
Las manifestaciones tromboembólicas son complicaciones raras de la Enfermedad Inflamatoria Intestinal y representan una causa relevante de morbilidad y mortalidad comparado con pacientes sin EII.
-
Los pacientes con EII tienen hasta 4 veces más riesgo de TVP y por ende de Embolia Pulmonar.
-
La etiología de la TVP en pacientes con EEI es multifactorial e incluye alteración en el metabolismo protrombótico, alteración en la homeostasia plasmática y cambios secundarios por la inflamación sistémica.
-
En pacientes con EII hospitalizados con o sin exacerbación de la enfermedad se recomienda la trombo-profilaxis. No hay estudios que avalen dicha conducta en pacientes ambulatorios.
-
Podría considerarse tromboprofilaxis en pacientes ambulatorios con exacerbación de la enfermedad e historia previa de TVP.
-
No hay recomendaciones sobre anticoagulacion prolongada en pacientes con EII y TVP.
-
El tratamiento de la TVP en pacientes con EII debe guiarse de acuerdo a estándares generales, considerando anticoagulación prolongada en pacientes con recidivas.
-
Hacen falta estudio prospectivos para evaluar el riesgo, complicaciones y estrategias de prevención de TVP y EP en este tipo de pacientes.
REFERENCIAS
1. NIKOLAUSS S, SCHREIBER S. Diagnostics of Inflammatory Bowel Disease. Gastroenterology 2007;133:1670-89.
2. TORRES MI, RÍOS A. Current view of the immunopathogenesis in inflammatory bowel disease and its implications for therapy. World J Gastroenterol. 2008; 14(13): 1972-80.
3. MENDOZA J, LANAB R, TAXONERA C, ALBA C, IZQUIERDO, DÍAZ-RUBIO S. Manifestaciones extraintestinales en la enfermedad infl amatoria intestinal: diferencias entre la enfermedad de Crohn y la colitis ulcerosa. Med Clin (Barc). 2005;125(8):297-0.
4. LAKATOS L, PANDUR T, DAVID G, BALOGH Z, KURON-YA P, TOLLAS A, et al. Association of extraintestinal manifestations of inflammatory bowel disease in a province of western Hungary with disease phe-notype: results of a 25-year follow-up study. World J Gastroenterol. 2003;9:2300-7.
5. PODOLSKY DK. Inflammatory bowel disease. N Engl J Med. 2002;347:417-29.
6. KOUTROUBAKIS I. Therapy Insight: vascular complications in patients with inflammatory bowel disease. Nature reviews gastroenterology and hepatology 2005, 2(6)266-272.
7. GRAEF V et al. Venous thrombosis occuring in non-specific ulcerative colitis. Arch Intern Med 1965, 117: 377–382.
8. NOVACEK G, WELTERMANN A, OBALA A,TILG H,PETRISTSCH W, REINISCH W, et al Inflammatory Bowel Disease Is a Risk Factor for Recurrent Venous Thromboembolism Gastroenterology 2010;139:779-787.
9. LEFÈVRE A , SOYER P,VAHEDIB K , GUERRACHE Y , BELLUCCI S, GAULT V A, BOUDIAF M. Multiple intra-abdominal venous thrombosis in ulcerative colitis: role of MDCT for detection Clinical Imaging 2011; 35 68–72.
10. MOLINA-INFANTE J, SANZ-GARCÍA C, CATALINARODRÍGUEZ M.V, NOGALES-RINCÓN O, MATILLA-PEÑA A, NÚÑEZ-MARTÍNEZ O. Y CLEMENTERICOTE G. Trombosis venosa masiva abdominal con insufi ciencia hepática aguda y megacolon tóxico como presentación de colitis ulcerosa. Gastroenterol Hepatol. 2005; 28(9):551-4.
11. DIAKOU M ,KOSTADIMA V , GIANNOPOULOS S, ZIKOU A , ARGYROPOULOU M, P. KYRITSIS A. Cerebral venous thrombosis in an adolescent with ulcerative colitis Brain & Development 2011; 33 49–51.
12. BENJILALI L, AIDI S,EL MANSOURI H, BENABDEJLIL ,JIDDANE M, AND EL ALAOUI FARIS M. Cerebral Thrombosis Complicating Crohns Disease: Two Cases. Journal of Stroke and Cerebrovascular Diseases, 2010; Article in Press.
13. MURTHY S, NGUYEN G, Venous Thromboembolism in Inflammatory Bowel Disease: An Epidemiological Review. Am J Gastroenterol 2011; 106:713-718.
14. MERRILL A, MILLHAM F. Increased Risk of Postoperative Deep Vein Thrombosis and Pulmonary Embolism in Patients with Inflammatory Bowel Disease: A Study of National Surgical Quality Improve Program Patients. Arch Surg. 2011; Oct 17. [Epub ahead of print].
<15. SAIBENIA S, SALADINO V, CHANTARANGKULC V, VILLA F, BRUNO S, VECCHID M, FRANCHISB R, et al. Increased thrombin generation in inflammatory bowel diseases. Thrombosis Research 2010; 125:278–282.
16. ZHONG M, DONG XW, ZHENGQ, TONG JL, RAN ZH. FACTOR V Leiden and thrombosis in patients whit inflammatory bowel disease (IBD): A metaanalysis. Thromb Res. 2011 Aug 8. [Epub ahead of print]
17. TSIOLAKIDOU G, KOUTROUBAKIS I. Thrombosis and infammatory bowel disease-the role of genetic risk factors. World J Gastroenterol. 2008 ; 14(28): 4440-4.
18. GEERTS WH, BERGQVIST D, PINEO GF et al. Prevention of venous thromboembolism: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines (8th Edition) Chest 2008 ; 133 : 381S – 453S.
19. MURTHY S ,NGUYEN G. Venous Thromboembolism in Inflammatory Bowel Disease: An Epidemiological Review. Am J Gastroenterol 2011; 106:713–718.
20. KAPPELMAN MD, HORVATH-PUHO E, SANDLER RS, RUBIN DT, ULLMAN TA et al. Thromboembolic risk among Danish children and adults with inflammatory bowel diseases: a population-based nationwide study. Gut. 2011; 60(7):937-43.
21. TAVALERA F. Extraintestinal manifestations of inflammatory bowel disease: Do they infl uence treatment and outcome?. World J Gastroenterol. 2011. 17(22): 2702-07.
22. LÓPEZ A, MUÑOZ F. Comorbidity in inflammatory bowel disease. World J Gastroenterol. 2011. 17(22): 2723-33.
23. SHEN J, RAN ZH, TONG JL, et al. Meta-analysis: the utility and safety of heparin in the treatment of active ulcerative colitis. Aliment Pharmacolther. 2007; 26:653-63.













