Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Gastroenterología del Perú
versión impresa ISSN 1022-5129
Rev. gastroenterol. Perú v.32 n.2 Lima abr./jun. 2012
REPORTE DE CASOS
Síndrome de plummer-vinson: reporte de caso y revisión de la literatura
Plummer-vinson syndrome: report of a case and review of literature
Angel A. Mitma1, Oscar E. Frisancho2
1. Departamento de Medicina Interna, Hospital Nacional Edgardo Rebagliati Martins, Lima, Perú.
2. Departamento del Aparato Digestivo, Hospital Nacional Edgardo Rebagliati Martins, Lima, Perú.
RESUMEN
Presentamos a una mujer de 39 años que acude a nuestro hospital por disnea de esfuerzo, adinamia y cansancio progresivo desde hace 8 meses. Antecedente quirúrgico de miomectomia por menometrorragias frecuentes. Niega ser vegetariana. Régimen catamenial: 3-5 días cada mes. Hace 2 meses se añade "ardor" en lengua al comer. Nota uñas quebradizas. Toleraba alimentos blandos. Al examen físico había moderada palidez; las uñas eran muy delgadas, frágiles y algo cóncavas. En la boca se encontró estomatitis angular, lengua depapilada y glositis. El diagnóstico clínico era síndrome anémico y disfagia. Exámenes auxiliares: Hb: 7.0g/dL; VCM: 57.42fL; HCM: 15.82pg; leucocitos: 4,980; reticulocitos: 2.18%, índice reticulocitario: 0.1%, hierro sérico: 21ug/dl, transferrina (TIBC): 286, saturación de transferrina: 7%, ferritina sérica: 27ng/ml. La lámina periférica demostró anisocitosis, hipocromía y microcitosis. Thevenon en heces negativo. Ecografía abdominal: mioma uterino. La radiografía esofágica con bario demostró una imagen lineal por defecto de relleno de 2 mm a altura entre vértebras C4 y C5 en vista anteroposterior y lateral; se extendía a cara anterior y reducía la luz esofágica en 60%. Durante la endoscopía, evidenciamos una membrana fibrosa estenosante en la región cricofaríngea. Multiples dilataciones fueron realizadas progresivamente mediante una guía con bujías dilatadoras Savary-Gilliard hasta 14 mm, mejorando la disfagia. Recibió terapia transfusional y hierro parenteral. Salió de alta con sulfato ferroso y ácido fólico. El síndrome de Plummer-Vinson, Paterson-Brown-Kelly o disfagia sideropénica es definido por disfagia, anemia ferropénica y membrana esofágica alta. El síndrome es descrito como muy raro.
PALABRAS CLAVE: Síndrome de Plummer-Vinson, anemia ferropénica, disfagia, membrana esofágica alta, síndrome de Paterson-Brown-Kelly.
ABSTRACT
A 39-year-old woman was admitted to our hospital with an eight-month history of dyspnea on exertion, weakness and increasing fatigue. She reported repeated episodes of menometrorrhagia and underwent a myomectomy. She is not a vegetarian. Her menstrual bleeding: 3-5 days per month. Two months ago, she complained of burning sensation of the tongue upon swallowing food and noted brittle nails. She tolerated soft foods. On physical examination, she was pale; her nails were very thin, fragile and somewhat concave. Her oral examination showed angular stomatitis, depapillated tongue and glossitis. The clinical diagnosis was anemia and dysphagia. Laboratory tests were: Hb: 7.0g/dL, MCV: 57.42fL, MCH: 15.82 pg; leukocytes: 4,980; reticulocytes: 2.18%, reticulocyte index: 0.1%, serum iron: 21ug/dl, total iron binding capacity (TIBC): 286, transferrin saturation: 7% and serum ferritin: 27ng/ml. The peripheral blood smear showed anisocytosis and hypochromic microcytic cells. Thevenon test was negative. Abdominal ultrasound: uterine myoma. A barium swallow X-ray showed a 2-mm linear filling defect between the 4th and 5th cervical vertebrae in the anteroposterior and lateral view; it protruded from the anterior wall and reduced esophageal lumen by 60%. In the endoscopy, we found a fibrous web in the cricopharyngeal area. Serial dilatations were performed over a guidewire using Savary-Gilliard dilators with diameter up to 14 mm, improving dysphagia. She was treated with transfusional therapy and parenteral iron. She was discharged with ferrous sulfate and folic acid. The Plummer-Vinson syndrome, Paterson-Brown-Kelly or sideropenic dysphagia is characterized by dysphagia, irondeficiency anemia and upper esophageal web. The syndrome is described as very rare.
KEY WORDS: Plummer-Vinson Syndrome, iron-deficiency anemia, dysphagia, upper esophageal web, Paterson-Brown-Kelly syndrome.
INTRODUCCIÓN
El síndrome de Plummer-Vinson, Paterson-Brown-Kelly o disfagia sideropénica, es definido por disfagia, anemia ferropénica y membrana esofágica alta.1 El síndrome fue inicialmente visto en países del norte de Europa a inicios del siglo XX.
En 1912, Dr. Plummer2 de la Clínica Mayo, reportó pacientes con rigidez o espasmo esofágico alto y anemia ferropénica crónica. En 1922, Dr. Vinson3 reportó casos de mujeres con anemia y atribuyo la causa a una nutrición deficiente por disfagia.
No disponemos de reportes nacionales del síndrome de Plummer-Vinson; por ello, decidimos hacer de conocimiento este caso y presentar una breve revisión de la etiopatogenia, cuadro clínico y el manejo de esta entidad.
CASO CLÍNICO
Persona de sexo femenino de 39 años, natural y procedente de Lima, soltera, técnica de enfermería, con antecedente quirúrgico de una miomectomia hace 5 años por menometrorragias frecuentes. Niega reacciones adversas a medicamentos. Niega medicamentos de uso habitual. Niega ser vegetariana. No ha tenido ninguna gestación. Régimen catamenial 3-5 días al mes. No usa métodos anticonceptivos. Niega tabaquismo y consumo de alcohol.
Refiere un tiempo de enfermedad actual aproximado de 8 meses de inicio insidioso y curso progresivo. La paciente refiere disnea de esfuerzo, mareos, astenia, cansancio progresivo y adinamia. Cabe destacar que la paciente se da cuenta que masticaba por más tiempo los alimentos antes de deglutirlos, al terminar de comer última en una cena de amigos. Toleraba alimentos blandos. Hace 2 meses se añade "ardor" en la lengua al comer. Nota uñas quebradizas. Por glositis, cansancio, astenia y adinamia, consulta en policlínico particular donde es diagnosticada de anemia severa y es transferida a nuestro hospital. Niega fi ebre, baja de peso, pirosis, regurgitación, odinofagia y halitosis.
Al examen físico, la paciente se encontraba con funciones vitales: presión arterial: 120/70 mmHg; frecuencia cardiaca: 96 por min; frecuencia respiratoria: 16 por min; temperatura: 37 °C. Despierta, orientada, respondía a la entrevista adecuadamente. Se observó una marcada palidez en piel y mucosas, no había ictericia ni cianosis; las uñas eran muy delgadas, frágiles, algo cóncavas (Figura 1). En el examen de boca se encontró estomatitis angular, lengua depapilada y glositis (Figura 2). En cuello, no se palparon adenopatías. Tiroides: no se palpa bocio. En pulmones, no se auscultaron estertores. Aparato cardiovascular sin alteraciones. Abdomen con ruidos hidroaereos presentes, blando, no doloroso; resto del examen sin hallazgos significativos.
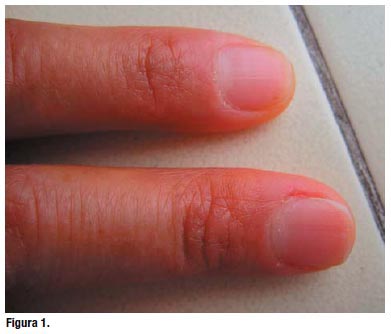
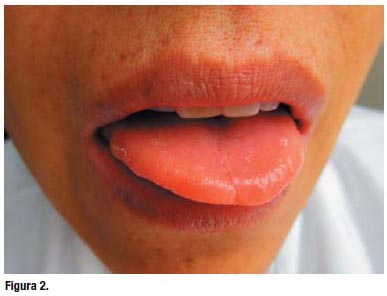
El diagnóstico clínico presuntivo era síndrome anémico y disfagia en estudio. Cabe destacar que el motivo de consulta de la paciente eran los síntomas de anemia crónica más que disfagia.
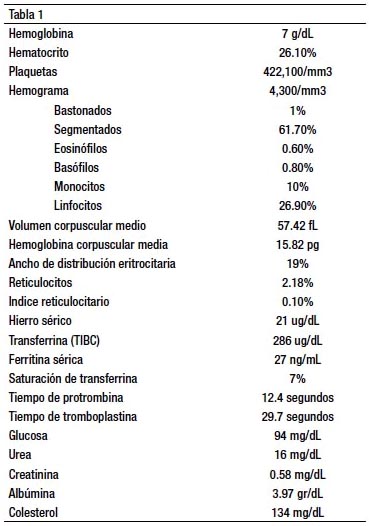
Los exámenes de laboratorio demostraron una anemia severa microcítica hipocrómica por deficiencia de hierro, sin respuesta medular (Tabla 1). La lámina periférica mostró anisocitosis, hipocromía y microcitosis. Examen de orina: no había hematuria, test de Thevenon en heces fue negativo. Radiografía de tórax: sin alteraciones. Ecografía abdominal: pequeña litiasis de 7 mm en el fondo vesicular; no había ascitis. Mioma uterino corporal anterior.
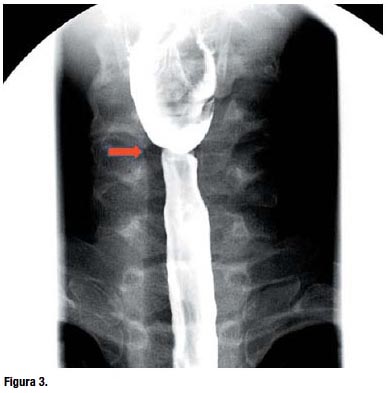
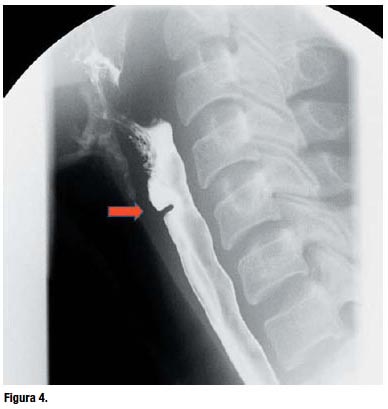
Se realizó una radiografía de esófago contrastada con bario, la cual mostró una imagen lineal por defecto de relleno de 2mm de longitud, a la altura de la cuarta y quinta vértebra cervical en la vista anteroposterior y lateral; se extendía a la cara esofágica anterior y reducía la luz en 60% (Figura 3 y 4).
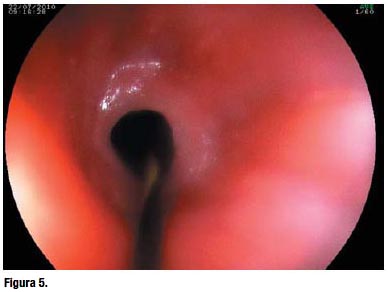
Se sometió a endoscopia digestiva alta introduciéndose el endoscopio bajo visión directa y se evidenció una membrana fibrosa que estenosaba la región cricofaríngea (Figura 5). Se pasó una guía teflonada tipo cebra y con el equipo se logró dilatar, pasando al esófago (diámetro: 9 mm). Esófago con mucosa, calibre y distensibilidad normal.
La paciente refirió mejoría leve de la deglución; fue sometida a dilataciones progresivas usando bujías dilatadoras Savary-Gilliard, llegando al final de la tercera dilatación hasta 14 mm, con lo que mejoró progresivamente la disfagia.
Recibió transfusión de un paquete de glóbulos rojos, luego recibió hierro endovenoso por 3 dosis interdiario. Salió de alta con sulfato ferroso y ácido fólico por vía oral.
La evaluación endoscópica fue luego de un mes. La evolución clínica ha sido favorable con resolución progresiva de la disfagia; además ha iniciado dieta, tolerando alimentos sólidos.
DISCUSIÓN
El síndrome de Plummer-Vinson es descrito como muy raro, pero su reconocimiento es importante porque estos pacientes tienen mayor riesgo de carcinoma epidermoide de esófago.
Epidemiologia
No hay datos recientes publicados en la literatura, solo se dispone actualmente de reportes de casos más que serie de pacientes. Por ello no hay datos precisos sobre la incidencia y prevalencia del síndrome. En relación a morbilidad, está relacionada a anemia ferropénica y al hecho de someterse a dilataciones esofágicas repetidas. En cuanto a mortalidad, no hay información disponible pero se presume que sea baja. Se ha postulado que el síndrome estaría asociado a deficiencia nutricional de hierro y la mejora nutricional de la población en los últimos decenios, como por ejemplo la masiva suplementación de productos con hierro, explicaría la gran disminución en la incidencia.4 Por otro lado, en África, continente con extrema pobreza y deficiencia en el aporte de hierro casi endémica, el síndrome casi no se ha presentado, haciendo que otros micronutrientes y/o un factor ambiental se tenga en cuenta.5
Etiopatogenia
La etiología de la formación de membranas y la disfagia es desconocida. Se han investigado factores nutricionales, genéticos y autoinmunes. Se ha asociado la patogénesis de las membranas probablemente a deficiencia de hierro,1 pero otros estudios sugieren que el hierro no es suficiente ni necesario para la formación de membranas,6 haciendo esta teoría controversial.
En cuanto a disfagia, la relación de ésta con deficiencia de hierro está documentada, pero además de estar relacionada a membranas, se postula que la ferropenia produciría alteraciones de la fibra muscular provocando cambios miasténicos que llevarían a alteraciones de la deglución y motilidad esofágica disminuida,6 probablemente debido a baja actividad de la óxido nítrico sintetasa neuronal y/o alteraciones de la función mitocondrial y daño del DNA.7 Las enzimas dependientes de hierro rápidamente se pierden por la alta velocidad del recambio celular del epitelio gastrointestinal, se especula que esto causaría degeneración mucosa hiperplásica y formación de membranas.1,5,6
Es indispensable mantener niveles de hierro adecuados para conseguir suficiente cantidad de enzimas para la oxidación y reducción de citocromos implicados en la respiración celular. La deficiencia de hierro produce un severo cambio en la regeneración celular, produciendo un adelgazamiento de la mucosa y una alteración del proceso de epitelización; llegando a ser susceptible de daño por estimulo mecánico.8 El peristaltismo esofágico alterado llevaría a formación de pliegues y membranas en la pared anterior, donde son más frecuentes.1,6 La atrofia y cambios ulcerosos que ocurren por lesiones del esófago superior por trauma del alimento sólido, condicionaría la formación de membranas en esa zona, lo que llevaría a estenosis y luego disfagia.8
La manometría esofágica muestra la zona de máxima presión disminuida a nivel faríngeo, además, ondas de contracción de baja amplitud y presión durante deglución alta se han demostrado en cuerpo esofágico.9 En anemia ferropénica, se ha demostrado una alteración del tránsito faríngeo y esofágico, con contracciones esofágicas disminuidas que producirían disfagia, mejorando al reponer hierro.10
Enfermedades que han sido reportadas asociadas al síndrome de Plummer-Vinson son la enfermedad celiaca, que es la más frecuentemente asociada,1,11,12 seguido por incremento del flujo menstrual y hernia hiatal,13 anemia perniciosa6, artritis reumatoide14 y tiroiditis.15
Características clínicas
El cuadro clínico se presenta en pacientes de 40 a 70 años de edad6, 75-90% son mujeres, 15,16 de raza blanca. Se ha reportado casos de niños y adolescentes.17-19 Los pacientes se presentan con disfagia alta, tipo orofaríngea, no dolorosa, intermitente, progresiva, crónica; predomina la dificultad para deglutir sólidos. Historia de pérdida de peso y debilidad puede estar presente.1,15,16 Cabe resaltar que el síndrome anémico puede ser el cuadro clínico predominante1, siendo el motivo de consulta, quedando la disfagia como síntoma secundario; lo cual fue evidenciado en nuestra paciente, no se había percatado de la disfagia, solo comía alimentos blandos.
Durante el examen clínico, se evidencia estomatitis angular, glositis y coiloniquia.1,6,20 Puede haber esplenomegalia (30%), bocio tiroideo, caída de los dientes, uñas quebradizas en manos y pies6; además conjuntivitis, dermatitis seborreica, hiperqueratosis, queratitis, blefaritis y alteraciones visuales.16 Hallazgos inusuales son: acropaquia y tortuosidad esofágica.21
Diagnóstico y Diagnóstico diferencial
Para el diagnóstico se requiere la historia de disfagia, anemia por deficiencia de hierro y membranas en esófago proximal. Se pueden documentar las membranas con métodos radiológicos y/o endoscopia digestiva alta; se sugiere iniciar el estudio con apoyo de imágenes, ir directo a la endoscopia puede no evidenciar membranas porque éstas pueden romperse accidentalmente durante el examen y concluir que no hay lesión. La radiología esofágica o esofagograma con bario y la videofluoroscopia son los métodos de elección.1,6,15 Se solicita en vista anteroposterior y lateral. La membrana se visualiza mucho mejor en la vista lateral, cuando la faringe inferior y el esófago superior están dilatados al máximo. Se observa un defecto de relleno en forma de una proyección delgada en el esófago proximal por debajo del cartílago cricoides. Si el cuadro clínico es compatible y la sospecha diagnostica es alta, pero la radiología baritada es negativa o no concluyente, se puede solicitar la videofluoroscopia que es el método más sensible.1,6,15 Ésta puede distinguir verdaderas membranas de pliegues mucosos no definidos o alteraciones de la submucosa.6
La endoscopia alta es diagnóstica y terapéutica. La membrana no es lesionada si se ingresa el instrumento cuidadosamente bajo visión directa.6 La lesión mide de 1 a 2 mm, es horizontal, delgada, lisa, generalmente única, raro múltiple, de apariencia grisácea, la mayoría tienen la luz excéntrica, raramente es central.6 Se ubica con frecuencia debajo del musculo cricofaríngeo, generalmente protruye de la pared anterior extendiéndose lateralmente, raramente cruzan hacia la pared posterior.1 Siendo la enfermedad celiaca frecuentemente asociada, se recomienda tomar múltiples biopsias en duodeno durante el procedimiento.
Otras causas de disfagia son anillos, retracciones, estenosis inflamatorias o infecciosas, divertículos, alteraciones de la motilidad, compresión extrínseca de un plexo venoso submucoso y neoplasia postcricoidea. Además se debe tener en cuenta el diagnóstico diferencial de anemia microcítica hipocrómica por ferropenia: falta de ingesta o por pérdidas gastrointestinales y/o ginecológicas. La importancia radica en buscar causas potencialmente tratables de anemia.12
Histología
Por definición, la membrana debe contener solo mucosa y submucosa del epitelio poliestratificado plano no queratinizado esofágico normal, a diferencia del anillo que tiene mucosa, submucosa y muscular. La Histopatología muestra hipertrofia o atrofia de la membrana mucosa, degeneración y atrofia de la muscularis mucosae y, a veces, cartílago hialinizado.6,16 Los resultados de biopsias de epitelio esofágico de humanos y animales demuestra que fibrosis, hiperplasia epitelial e inflamación crónica en submucosa están asociados a un riesgo de cancer.7
Tratamiento
La reposición de hierro es fundamental y mejorar el régimen higiénico dietético es suficiente en sintomatología leve. Generalmente mejora la disfagia con hierro por vía oral y parenteral.5,6 Tratar la causa de la anemia si es identificable. La dilatación mecánica endoscópica es útil en pacientes con disfagia crónica y severa y/o si no mejoran solo con hierro.4 La membrana usualmente ocluye gran porcentaje del diámetro esofágico y no es distensible; se debe colocar una guía y se pueden hacer dilataciones progresivas de hasta 17 mm.1 Varias sesiones pueden ser necesarias, dado que es un procedimiento seguro y efectivo en el manejo de la membrana.22
Pronóstico
En general, el pronóstico a largo plazo del síndrome es bueno, la disfagia algunas veces puede recurrir si la deficiencia de hierro aparece nuevamente. Dado que es una condición premaligna la asociación con carcinoma epidermoide de esófago e hipofaringe es de 5-15%, empeorando el pronóstico.6,8,23,24 Se ha reportado asociación con cáncer gástrico,6,8,16 tumor pseudopapilar del páncreas,25 talasemia26 y carcinoma de lengua.27 El seguimiento endoscópico es anual,1,5,12,16 aunque no hay datos concluyentes sobre esta recomendación.6
Conclusión
Es una paciente mujer de 39 años con síndrome anémico y disfagia. Los exámenes muestran anemia ferropénica severa. La radiología demuestra una imagen compatible con membrana esofágica que se corrobora con endoscopia digestiva, corroborando el síndrome de Plummer-Vinson. Dado que es una condición premaligna, es mandatorio que el síndrome se tenga en cuenta en el diagnóstico diferencial de un paciente con anemia ferropénica.
REFERENCIAS
1. NOVACEK G. Plummer-Vinson syndrome. Orphanet Journal of Rare Diseases 2006, 1:36 doi:10.1186/1750-1172-1-36
2. PLUMMER HS. Diffuse dilatation of the esophagus without anatomic stenosis (cardiospasm): a report of 91 cases. JAMA. 1912; 58:2013-2015.
3. VINSON PP. Hysterical dysphagia. Minn Med. 1922; 5:107-108.
4. CHEN TS, CHEN PS: Rise and fall of the Plummer-Vinson syndrome. J Gastroenterol Hepatol 1994, 9:654-658.
5. RINCÓN RA, HANI A, ALVARADO J. Sindrome de Plummer-Vinson. Rev Colomb Gastroenterol 2004; 19:288-290
6. HOFFMANN RM, JAFFE PE: Plummer-Vinson syndrome. A case report and literature review. Arch Intern Med 1995; 155:2008-2011.
7. PRÁ D, RECH FRANKE SI, PEGAS HENRIQUES JA, FENECH M. A possible link between iron deficiency and gastrointestinal carcinogenesis. Nutr Cancer. 2009; 61(4):415-26.
8. NAGAI T, SUSAMI E, EBIHARA T. Plummer-Vinson síndrome complicated by gastric cancer: A case report. Keio J Med 1990; 39(2):106-111
9. DANTAS RO, VILLANOVA MG. Esophageal motility impairment in Plummer-Vinson syndrome. Correction by iron treatment. Dig Dis Sci. 1993; 38: 968-71.
10. MIRANDA AL, DANTAS RO. Esophageal contractions and oropharyngeal and esophageal transits in patients with iron deficiency anemia. Am J Gastroenterol. 2003 May; 98(5):1000-4.
11. DICKEY W, MCCONNELL B. Celiac disease presenting as the Paterson-Brown Kelly (Plummer-Vinson) syndrome. Am J Gastroenterol 1999; 94(2):527-9.
12. MNIF L, AMOURI A, TAHRI N. Celiac disease presenting as Plummer-Vinson syndrome. Tunis Med. 2010; 88(11):858.
13. MALEKI D, CAMERON AJ. Plummer-Vinson Syndrome Associated With Chronic Blood Loss Anemia and Large Diaphragmatic Hernia. Am J Gastroenterol 2002; 97:190-193
14. MEDRANO M. Dysphagia in a patient with rheumatoid arthritis and iron deficiency anemia. Med Gen Med 2002; 4: 10.
15. HEFAIEDH R, BOUTREAA Y, OUAKAA-KCHAOU A, GARGOURI D, ELLOUMI H, KOCHLEF A et al. Plummer-Vinson syndrome. Tunis Med. 2010; 88(10):721-4.
16. KIM KH, KIM MC, JUNG GJ. Gastric cancer occurring in a patient with Plummer-Vinson syndrome: a case report. World J Gastroenterol. 2005; 11(44):7048-50
17. LOPEZ RODRIGUEZ MJ, ROBLEDO ANDRES P, AMARILLA JIMENEZ A, RONCERAO MAILLO M, LOPEZ LAGUENTE A, ARROYO CARRERA I. Sideropenic dysphagia in an adolescent. J Pediatr Gastroenterol Nutr 2002; 34: 87-90.
18. MANSELL NJ, BAILEY CM. Plummer-Vinson syndrome: a rare presentation in a child. J Laryngol Otol 1999; 113: 475-6.
19. ANTHONY R, SOOD S, STRACHAN DR, FENWICK JD. A case of Plummer-Vinson syndrome in childhood. J Pediatr Surg 1999; 34:1570-2.
20. DEMIRCI F, SAVAŞ MC, KEPKEP N, OKAN V, YILMAZ M, BÜYÜKBERBER M, GÜLŞEN MT. Plummer-Vinson syndrome and dilation therapy: a report of two cases. Turk J Gastroenterol. 2005; 16(4):224-7.
21. MAKHARIA GK, NANDI B, GARG PK, TANDON RK. Plummer Vinson syndrome: unusual features. Indian J Gastroenterol. 2002; 21: 74-5.
22. ENOMOTO M, KOHMOTO M, ARAFA UA, SHIBA M, WATANABE T, TOMINAGA K et al. Plummer-Vinson syndrome successfully treated by endoscopic dilatation. J Gastroenterol Hepatol. 2007; 22(12):2348-51.
23. ENZINGER PC, MAYER RJ. Esophageal cancer. N Engl J Med 2003; 349:2241-52.
24. SHIMIZU M, BAN S, ODZE RD. Squamous Dysplasia and Other Precursor Lesions Related to esophageal Squamous Cell Carcinoma. Gastroenterol Clin N Am 2007; 36:797-811
25. KHAN FY, EL-HIDAY AH, MORAD NA. Plummer-Vinson syndrome associated with solid-pseudopapillary tumor of the pancreas. Chin Med J 2007; 120(17):1553-55
26. CREMA E, FONSECA AMR, RIBEIRO LBP, BELLO CAD, MARTINS PRJ, SILVA AA. Plumer-Vinson syndrome: A rare association with thalassemia. Rev. bras. hematol. hemoter. 2007; 29(4):412-415
27. DONOHUE-CORNEJO A, GUZMÁN-GASTELUM DA, CONSTANDSE-CORTÉZ D, GAITÁN-CEPEDA LA, REYES-ESCALERA C. Squamous cell carcinoma in the tongue and Plummer-Vinson syndrome. A case report. Revista Odontológica Mexicana 2011;15(3): 189-192
Correspondencia:
Angel A. Mitma
E-mail: angel_mitma@hotmail.com













