Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista de Gastroenterología del Perú
Print version ISSN 1022-5129
Rev. gastroenterol. Perú vol.32 no.3 Lima July/Sep. 2012
ARTÍCULOS ORIGINALES
Prevalencia de disfunción glucémica post pancreatitis aguda. Estudio prospectivo
Glycemic dysfunction prevalence post acute pancreatitis. A prospective study
María J. Soutelo1; Melina Saban1; María C. Fritz1; Susana Perez1; Ruben J. Lutfi1; Fernando Gasali2
1. Servicio de Endocrinología
2. Servicio de Cirugía. Complejo Médico (PFA) Churruca Visca. Uspallata 3400 CP: C1437JCP Ciudad Autónoma de Buenos Aires. Argentina.
RESUMEN
OBJETIVO: Estimar la prevalencia de la alteración del metabolismo de los hidratos de carbono en pacientes con pancreatitis aguda leve
MÉTODOS: Se incluyó 85 pacientes con diagnóstico de pancreatitis. Se utilizaron los criterios de Ranson y Balthazar para evaluar pronóstico. Los pacientes fueron interrogados y examinados. Se realizó laboratorio de rutina y prueba de tolerancia oral a la glucosa (PTOG). Se excluyeron pacientes con diagnóstico previo de diabetes mellitus, pancreatitis alcohólica, hipertrigliceridemia severa y pancreatitis recurrente/severas.
RESULTADOS: Ingresaron 30 mujeres y 27 hombres. Post PTOG fueron clasificados en tres grupos. Grupo 1 (n: 19): PTOG normal, Grupo 2 (n: 33): GAA, IHC o ambas y Grupo 3 (n: 5): diagnóstico de diabetes mellitus. El grupo 3 presentó un promedio mayor de edad (p=0,02) y Tensión Arterial Diastólica (p=0,048). Se observó una diferencia significativa en los valores de glucemia basal (p= 0.0001) y a los 120 minutos post PTOG (p= 0.0001). El HOMA, se encontró elevado (p=0.031) en el grupo 2.
CONCLUSIONES: Este trabajo muestra una relación entre pancreatitis agudas leves y disfunción del metabolismo de la glucosa, donde encontramos que los pacientes de mayor edad, TAD y aquellos con SM presentaron mayor prevalencia de 65.66% de Pre diabetes y diabetes.
PALABRAS CLAVES: Pancreatitis aguda leve. Alteraciones del metabolismo glucémico. Diabetes de causa pancreática.
ABSTRACT
OBJECTIVE: To estimate the prevalence of altered metabolism of carbohydrates in patients with mild acute pancreatitis
METHODS: We included 85 patients diagnosed with pancreatitis. We used to evaluate prognosis Balthazar and Ranson criteria. All patients were interviewed and examined. Was performed routine laboratory and Oral glucose tolerance test (OGTT) We excluded patients with previous diagnosis of diabetes mellitus, alcoholic pancreatitis, severe hypertriglyceridemia and recurrent/ severe pancreatitis
RESULTS: 30 women and 27 men. After performing the OGTT were classified into three groups. Group 1 (n: 19): normal OGTT; Group 2 (n: 33): GAA, IHC, or both, and Group 3 (n = 5): with diabetes mellitus. Patients in group 3 had a higher average age (p = 0.02), and higher diastolic blood pressure (DBP) (p = 0.048). We observe a significant difference in fasting glucose values (p = 0.0001) and 120 minutes post-OGTT in all groups (p = 0.0001). HOMA was found higher (p = 0.031) in group 2.
CONCLUSIONS: This study showing a link between mild acute pancreatitis and dysfunction of glucose metabolism, which found older patients, DBP and those with metabolic syndrome, had a higher prevalence of 65.66% of Pre diabetes and diabetes.
KEYWORDS: Pancreatitis. Mild acute pancreatitis. Dysglycemia. Glucose metabolism disorders. Cause pancreatic diabetes.
INTRODUCCIÓN
La pancreatitis aguda es un proceso inflamatorio agudo y difuso del páncreas, producido por la activación intraparenquimatosa de enzimas digestivas, con afección variable de otros tejidos regionales1. La incidencia y prevalencia varía según criterios diagnósticos y geografía, sin guardar relación con la raza o género. Su incidencia aumenta con la edad. En los hombres predomina la etiología alcohólica y en las mujeres la litiasis biliar2.
La pancreatitis aguda se puede clasificar según la severidad del cuadro en: Pancreatitis leve, representa al 80-90% de las pancreatitis, caracterizada por disfunción orgánica mínima y recuperación sin eventualidades, y pancreatitis severa (10-20%), asociada a disfunción y/ó falla multiorgánica, complicaciones locales como necrosis, abscesos ó pseudoquistes y complicaciones tardías como diabetes entre otras3.
La Diabetes Mellitus (DM) es un grupo de enfermedades metabólicas caracterizadas por hiperglucemia que resulta de defectos en la secreción, acción de la insulina ó en ambas4. El grado de hiperglucemia puede variar en el tiempo, dependiendo de la extensión ó compromiso de la enfermedad. Debido a esto, puede hallarse en un primer momento una glucemia alterada en ayuna (GAA) y/ó intolerancia a los hidratos de carbono (IHC) sin presentar criterios de diabetes1.
La diabetes secundaria a enfermedades del páncreas representa el 0.5% de todas las causas de DM. Cualquier enfermedad del páncreas exócrino, como pancreatitis, traumas, neoplasias, pancreatectomias, fi brosis quística entre otras, puede asociarse con intolerancia a la glucosa ó diabetes4.
Asimismo, la incidencia de alteraciones del metabolismo de la glucosa y diabetes en la pancreatitis crónica esta bien establecido5. Mientras que pocos estudios han demostrado6-7 la incidencia de disfunción del metabolismo de la glucosa en pancreatitis agudas.
El objetivo de este trabajo es estimar la prevalencia de la alteración del metabolismo de los hidratos de carbono en pacientes con pancreatitis aguda leve y correlacionarlos eventualmente con factores de riesgo metabólicos.
MATERIAL Y MÉTODOS
Fueron estudiados 85 pacientes que ingresaron al Servicio de Cirugía del Complejo Médico (PFA) "Churruca-Visca" entre el 1 de Enero de 2010 al 31 de Diciembre 2010 con diagnóstico de pancreatitis (por criterio clínico, bioquímico, como amilasa entre otros, e imágenes complementarias, como tomografía computada) Se utilizaron los criterios de Ranson y Balthazar para evaluar pronóstico8-9. Todos los pacientes fueron interrogados y examinados por un médico endocrinólogo. Para evitar factores de confusión se excluyeron a los pacientes con diagnóstico previo de diabetes mellitus, pancreatitis de etiología alcohólica, hipertrigliceridemia severa y pancreatitis recurrente/severas.
Este trabajo fue aprobado por el comité de ética de nuestra institución y todos los pacientes firmaron un consentimiento.
Medidas Antropométricas y Análisis de Sangre: Se midieron presión arterial, circunferencia de la cintura, talla, peso y se calculó el índice de masa corporal (IMC) de cada paciente. La circunferencia de la cintura se definió como la circunferencia mínima del torso entre el margen inferior de la parrilla costal y las crestas ilíacas. La presión arterial fue medida luego de 10 minutos de reposo con un esfingomanómetro de mercurio estándar.
Todos los pacientes fueron evaluados en condiciones basales y a los 30 días posteriores al egreso hospitalario. Se les extrajo sangre para el análisis bioquímico de laboratorio entre las 8 y las 9 de la mañana con un ayuno previo de 12 horas. Se midieron glucemia, colesterol total, colesterol-HDL, colesterol-LDL, triglicéridos (TG), creatinina plasmática, hepatograma, ácido úrico, los estudios se realizaron con métodos enzimáticos colorimétricos.
Como marcadores de insulinoresistencia se utilizó el modelo homeostático de insulino resistencia (HOMA-IR)10 y la relación TG/HDL11.
Se realizó una prueba de tolerancia oral a la glucosa (PTOG), a los 30 días del alta con el objetivo de detectar alteraciones en el metabolismo de los hidratos de carbono. La prueba consistió en extraer sangre en condiciones basales y a los 120 minutos luego de ingerir 75 gramos de glucosa.
Diagnóstico de diabetes mellitus (DM): Glucemia en ayunas ≥ 126 mg/dl y confirmando el diagnóstico con la (PTOG) luego de 2 horas ≥ 200 mg/dl. Además, los pacientes con hiperglucemia grave (≥ 200 mg/dl), que presentan síntomas de hiperglucemia diagnosticada al azar, también fueron considerados diabéticos4.
Diagnóstico de glucemia alterada en ayunas (GAA):
Valores de glucemia basal comprendidos entre 100-125 mg/dl4.
Diagnóstico de intolerancia a los hidratos de carbono (IHC): Valores de glucemia a las 2 horas de la PTOG entre 140-199 mg/dl4.
Síndrome metabólico (SM): Fue definido por el "National Cholesterol Education Program Adult Treatment Panel III" (NCEP/ATP III) como la presencia de al menos tres de los siguientes factores de riesgo: (1) circunferencia de cintura ≥ 88 cm en mujeres y ≥ 102 cm en hombres; (2) triglicéridos en ayuno > 150 mg/dl; (3) Colesterol-HDL < 50mg/dl en mujeres y < 40mg/dl en hombres; (4) Presión arterial sistólica (PAS) o diastólica (PAD) ≥ 130/85 mmHg y (5) glucemia en ayuno ≥ 100 mg/dl12.
Estadística: Los resultados fueron expresados como media ± desvío standart (SD) ó media (rango), según corresponda. Las comparaciones de las medias entre grupos fueron realizadas con ANOVA y posteriormente, el test de Bonferroni y con la prueba de Chi cuadrado, según corresponda. Se consideró una diferencia significativa a un valor de p< 0.05. El análisis estadístico fue realizado usando el SPSS software.
RESULTADOS
Fueron evaluados 85 pacientes (50.8% correspondían a mujeres) que ingresaron al Servicio de cirugía general con diagnóstico de pancreatitis desde el 1 de enero de 2010 al 31 de Diciembre de 2010, el promedio de edad fue 50.9±16.6 años y el de índice de masa corporal (IMC) 31.38±7.4 Kg/m2.
Se excluyeron del estudio 28 pacientes: 7 pacientes: por diagnóstico previo de diabetes, 5 pacientes por presentar pancreatitis recurrente, 3 pacientes: pancreatitis de causa alcohólica, 1 paciente: hipertrigliceridemia severa y 12 pacientes no concurrieron a los controles. Finalmente, 57 pacientes ingresaron al estudio, siendo evaluados al mes del alta (30 pacientes de sexo femenino y 27 de sexo masculino), donde se les realizó un interrogatorio exhaustivo, junto a un examen físico y laboratorio de rutina. Se realizó la prueba de tolerancia oral a la glucosa (PTOG) en todos los casos. Luego de realizar la PTOG fueron clasificados en tres grupos según el resultado de la misma. Grupo 1 (n: 19): Pacientes con PTOG dentro de parámetros normales, Grupo 2 (n: 33): Pacientes con GAA, IHC o ambas y Grupo 3 (n: 5): Pacientes con diagnóstico de diabetes mellitus (Ver tabla Nº1).
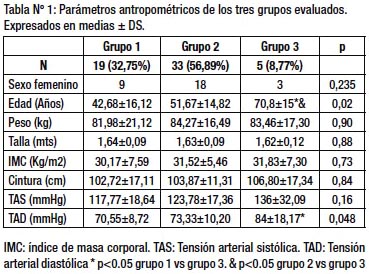
La distribución por sexo, el índice de masa corporal (IMC), la circunferencia de cintura y la Tensión Arterial Sistólica (TAS) no fueron estadísticamente diferentes entre los grupos. Se observaron diferencias significativas en relación con la edad, donde los pacientes del grupo 3 presentaron un promedio mayor de edad (p=0,02) respecto de los grupos 1 y 2, y en relación con la Tensión Arterial Diastólica (TAD) también el promedio fue superior en el grupo 3 respecto de los grupos 1 y 2 (p=0,048).
Respecto a los valores de laboratorio podemos observar una diferencia significativa en los valores de glucemia basal (p= 0.0001) y a los 120 minutos luego de 75 gramos de glucosa en todos los grupos (p= 0.0001). El HOMA, se encontró elevado (p=0.031) en el grupo 2 y no hubo diferencias estadísticamente significativa en la relación TG/HDL (p=0.32).
No se encontraron diferencias significativas cuando se analizaron los valores de creatinina, HDL y triglicéridos (Tabla Nº 2).
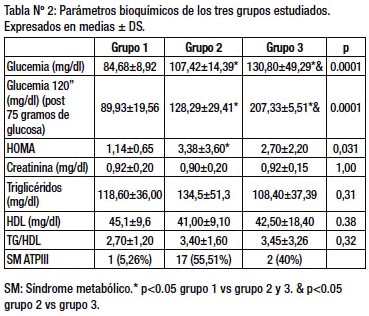
Los pacientes del grupo 2 presentaron mayor porcentaje de síndrome metabólico cuando se los compara con los grupos 1 y 3 (p=0,03).
No se halló correlación entre pancreatitis aguda leve y factores de riesgo metabólico (datos no mostrados)
DISCUSIÓN
En este trabajo estudiamos las alteraciones del metabolismo de la glucosa en pacientes que padecieron una pancreatitis aguda leve de origen biliar, dado que es la causa mas frecuente en la Argentina en ambos sexos.
Nosotros observamos una diferencias significativas en relación con la edad, donde los pacientes con diabetes presentaron un promedio de edad mayor (p=0,02) respecto de los grupos 1 y 2. Esto puede deberse dado que la tolerancia a la glucosa declina progresivamente con los años y para ello contribuyen muchos factores asociados con la edad como incremento de la adiposidad, disminución de la actividad física, medicaciones, enfermedades coexistentes y defectos en la secreción de insulina.
En ayunas se observa una liberación de insulina caracterizada por pulsos de menor amplitud y menor frecuencia en personas mayores. También se hallo un deterioro en la sensibilidad de la célula β al efecto del GIP, a pesar de una disminución en la actividad de la dipeptidil peptidasa IV. En conclusión, la edad avanzada se asocia a una falla en la compensación de la célula β a la insulinorresistencia13.
También se halló un incremento de la TAD significativo en el grupo de diabetes. Tanto la hipertensión (HTA) como la diabetes son dos condiciones crónicas que parecen compartir factores genéticos y/o ambientales en su etiología. La obesidad y el sedentarismo son dos factores etiológicos comunes a ambas enfermedades. Las dos patologías son componentes del síndrome metabólico y la obesidad a menudo es la condición precursora común de las mismas14. La insulinorresistencia jugaría un rol en la patogenia de la HTA. La insulina estimula el sistema nervioso simpático, aumenta la retención renal de sodio, modula el transporte del catión e induce hipertrofia del musculo liso vascular15. La asociación entre HTA y disglucemia se estudio en el Hong Kong Cardiovascular Risk Factor Prevalence Study Cohort. Donde observaron que los predictores independientes de DM más HTA en un mismo individuo fueron IMC, TAS y glucemia a las 2 hs de una PTOG. Las características de los pacientes que presentaban ambas patologías eran similares en edad, sexo, obesidad, TA, glucemia y triglicéridos, lo que reafirma que los factores de riesgo englobados en el SM son importantes en la enfermedad cardiometabolica. Al igual que dicho trabajo, nuestros pacientes fueron obesos, lo que coincide con el incremento de diabetes e hipertensión. En conclusión, existe importante superposición entre DM e HTA y ambas enfermedades comparten factores etiológicos relacionados con la obesidad y el SM16.
Nosotros hallamos un incremento en el HOMA y mayor prevalencia de SM en el grupo 2 (Pre diabetes) La insulinorresistencia y la disfunción progresiva de la célula β son dos características fundamentales en la patogénesis de la DM. El HOMA-IR es una herramienta clínicamente validada que es utilizada ampliamente como medición de la insulinorresistencia. Numerosos estudios prospectivos y retrospectivos han asociado la elevación del HOMA-IR con aumento en la prevalencia de DM17.
El SM ha sido promovido como un método para identificar individuos con riesgo aumentado para DM y enfermedad cardiovascular18. La DM se desarrolla cuando los pacientes con insulinorresistencia no pueden secretar la cantidad de insulina necesaria para compensar dicha situación. Por lo que coincide que nuestro grupo de pacientes con diabetes presentaron menor indice HOMA que el grupo de Pre diabetes. La insulinorresistencia se asocia con riesgo incrementado de disglucemia, dislipidemia con aumento de TG y descenso de HDL e incremento en la TA. Cuatro de los cinco componentes del SM son reconocidos factores de riesgo cardiovascular y ocurren más frecuentemente en individuos con insulinorresistencia19.
La incidencia de alteraciones del metabolismo de la glucosa y diabetes en la pancreatitis crónica esta bien establecido5. Al igual que la incidencia de diabetes en pancretitis agudas severas ó recurrentes. Este es el primer trabajo que muestra una relación entre pancreatitis agudas leves y disfunción del metabolismo de la glucosa, donde encontramos que los pacientes de mayor edad, TAD y aquellos con SM presentaron mayor prevalencia de 65.66% de Pre diabetes y diabetes.
Dados los resultados previamente mostrados, consideramos que aquellos pacientes con antecedentes de pancreatitis (aguda, recurrente ó crónica) deben ser evaluados para diagnóstico de diabetes.
REFERENCIAS
1. BRADLEY E. A clinically based classification system for acute pancreatitis: summary of the Atlanta symposium. Archives of Surgery 1993; 128 (5): 586-590.
2. WHITCOMB DC. Acute Pancreatitis. N Engl J Med 2006; 354: 2142-2150.
3. BALTHAZAR E. Complications of acute pancreatitis and CT evaluation. Radiol Clin N American 2002; 40: 1211-1227.
4. American Diabetes Association. Diagnosis and Classification of Diabetes Mellitus. Diabetes Care, 2011; 34 (S1): S62-S69.
5. CZAKÓ L, HEGYI P, RAKONCZAY Z y col. Interactions between the endocrine and exocrine pancreas and their clinical relevance. Pancreatology, 2009; 9: 351-359.
6. MALECKA-PANAS E, GASIOROWSKA A, KROPIWNICKA A y col. Endocrine pancreatic function in patients after acute pancreatitis. Hepato- Gastroenterology, 2002; 49: 1707-1712.
7. YASUDA T, UEDA T, TAKEYAMA Y y col. Long-term outcome of severe acute pancreatitis. J Hepatobiliary Pancret Sug, 2008; 15: 397-402.
8. RANSON JH. Etiological and prognostic factors in human acute pancreatitis: a review. Am J Gastroenterol 1982; 77:633-638.
9. BALTHAZAR EJ, ROBINSON DL, MEGIBOW AJ, RANSON JH.ACUTE pancreatitis: value of CT in establishing prognosis. Radiology 1990; 174: 331-336.
10. MATTHEWS DR, HOSKER JP, RUDENSKI AS y col. Homeostasis model assessment: insulin resistance and beta-cell function from fasting plasma glucose and insulin concentrations in man. Diabetologia 1985;28: 412-419.
11. MCLAUGHLIN T, ABBASI F, CHEAL K y col. Use of metabolic markers to identify overweight individuals who are insulin resistant. Ann Intern Med. 2003;139 (10):802-809.
12. Third Report of the National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III) Final Report. Circulation 2002; 106(25):3143-3421.
13. CHANG A, HALTER J. Aging and insulin secretion. Am J Physiol Endocrinol Metab 2003; 284: E7-E12.
14. CHEUNG B. The hypertension-Diabetes continuum. J Cardiovasc Pharmacol 2010; 55 (4): 333-339.
15. HAFFNER S. Hypertension, insulin and proinsulin in participants with impaired glucose tolerance. Hypertension, 2002:40(5): 679-686
16. CHEUNG B, WAT N, TSO A y col. Association between raised blood pressure and dysglycemia in Hong Kong Chinese. Diabetes Care 2008; 31 (9): 1889-1891.
17. SONG Y, MANSON J, TINKER L y col. Insulin Sensitivity and Insulin Secretion determined by Homeostasis Model Assessment and risk of diabetes in a multiethnic cohort of women. Diabetes Care, 2007; 30 (7):1747-1752
18. STERN M, WILLIAMS K, GONZALEZ-VILLALPANDO C y col. Does the Metabolic Syndrome improve identification of individuals at risk of type 2 diabetes and/ or cardiovascular disease?. Diabetes Care, 2004; 27 (11): 2676-2681.
19. REAVEN G. The Metabolic Syndrome: time to get off the merry-go-round? Journal of Internal Medicine 2010; 269: 127-136.
Correspondencia del autor:
María Jimena Soutelo.
jimesoutelo@arnet.com.ar
Servicio de Endocrinología.
Complejo Médico (PFA) Churruca Visca.
Uspallata 3400 CP: C1437JCP
Ciudad Autónoma de Buenos Aires. Argentina.
Conflictos de intereses: Ningún autor presenta conflicto de intereses.













