Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista de Gastroenterología del Perú
Print version ISSN 1022-5129
Rev. gastroenterol. Perú vol.32 no.3 Lima July/Sep. 2012
ARTÍCULOS ORIGINALES
Estado nutricional y morbi-mortalidad en pacientes con anastomosis gastrointestinales en el Hospital Nacional Hipolito Unanue (HNHU)
Nutritional status morbility and mortality in patients with gastro intestinal anastomosis in the "Hospital Nacional Hipolito Unanue" (HNHU)
David Alvarez Baca1, Fernando Revoredo Rego1, Mario Suarez Lazo2, Isabel Acevedo Rique3, Patricia Lloclla Kano4
1. Cirujano General, Servicio B de Cirugía General. HNHU
2. Medico Intensivista, Unidad de Terapia Intensiva (UTI), Unidad de Terapia Nutricional (UTENEP). HNHU
3. Licenciada en Nutrición, Unidad de Terapia Nutricional (UTENEP). HNHU
4. Médico Cirujano, Clínica San Gabriel - CHSP
RESUMEN
OBJETIVO: Determinar el estado nutricional de pacientes con anastomosis gastrointestinales, su morbilidad y mortalidad. Determinar que prueba utilizada para el diagnóstico de desnutrición se correlaciona mejor con la presencia de complicaciones.
METODOS: se valoró el estado nutricional de 136 pacientes con pruebas hematológicas, antropométricas y Evaluación Global Subjetiva (EGS). La morbilidad y mortalidad fueron registradas para identificar las diferencias entre los pacientes bien nutridos y los desnutridos.
RESULTADOS: 85 (62,5%) pacientes fueron varones. La desnutrición, de acuerdo a la albúmina, linfocitos, IMC, CMB (circunferencia muscular del brazo) y EGS fue de 54,5%; 58,9%; 19,1%; 50,7% y 44,9% respectivamente. Las complicaciones estuvieron presentes en 44 (32,4%) pacientes. Al realizar el análisis de regresión múltiple, se obtuvo diferencia con significancia estadística para la albúmina y la EGS con la presencia de complicaciones. En cuanto la estancia hospitalaria, el promedio de los pacientes bien nutridos fue de 10,7 días y de los desnutridos fue de 25,22 días (p<0,005). La mortalidad fue de 7,5%.
CONCLUSIONES: La prevalencia de desnutrición en pacientes quirúrgicos es alta. Los pacientes desnutridos muestran mayor incidencia de complicaciones y estancia hospitalaria prolongada. La albúmina y la EGS son buenos parámetros para valorar el estado nutricional y su correlación con las complicaciones.
PALABRAS CLAVE: desnutrición, morbimortalidad, pacientes quirúrgicos.
ABSTRACT
OBJETIVES: To estimate the nutritional status of patients undergoing gastrointestinal anastomoses. To determine which test used for the malnutrition diagnose is better correlated with the presence of complications.
METHODS: The nutritional status of 136 patients was done with hematologic and anthropometric tests and Subjective Global Assessment (SGA). The morbidity and mortality were recorded to identify the difference between well-nourished and malnourished patients.
RESULTS: 85 (62,5%) patients were males. Malnutrition rate according to albumin, lymphocyte count, BMI, UAC (upper arm circumference) and SGA was 54,5%; 58,9%; 19,1%; 50,7% y 44,9% respectively. 44 (32,4%) patients had complications. It was found a statistically significant relationship for albumin and SGA for complications when comparing with the multiple regression analysis. The length of stay average was 10,7 days for well-nourished patients and 25,22 days for malnourished patients (p<0,005). The mortality rate was 7,5%.
CONCLUSIONS: The prevalence of malnutrition in surgical patients is high. Malnutrition is associated with complications and increased length of stay. The albumin and SGA are good parameters to value the nutrition status and the correlation with complications.
KEY WORDS: malnutrition, morbimortality, surgical patients.
INTRODUCCIÓN
La desnutrición es "cualquier desorden del estado nutricional que incluye los trastornos resultantes de una deficiencia en la ingestión de nutrientes, metabolismo alterado de los nutrientes o la sobrenutrición" (1). La desnutrición hospitalaria es un hallazgo frecuente y causa de costos incrementados de asistencia médica, estancia hospitalaria prolongada y aumento de las tasas de morbimortalidad (2). La desnutrición definida como la desproporción entre el aporte de nutrientes y las necesidades del sujeto para realizar de manera óptima sus procesos metabólicos y fi siológicos, es en sí determinante de la alteración en la homeostasia. La desnutrición proteínico - calórica, en la que el aporte de nitrógeno proteínico es menor al requerido y el aporte calórico está en desproporción al utilizado en el organismo, representa un problema de salud pública mundial; en Latinoamérica se ha calculado que los enfermos que ingresan a un hospital tienen una prevalencia de desnutrición proteínico - calórica de 40 a 50% para pacientes quirúrgicos y no quirúrgicos, y en el enfermo hospitalizado se incrementa a 69% a las dos semanas (3,4,5); además se ha reportado que el 75% de pacientes que permanecen hospitalizados por más de una semana pierden peso (5).
Los pacientes quirúrgicos presentan tres problemas nutricionales básicos: malnutrición secundaria al ayuno postoperatorio prolongado relacionado sobre todo con complicaciones postoperatorias, malnutrición crónica en pacientes candidatos a cirugía que han perdido peso como consecuencia de su enfermedad y pacientes politraumatizados y quemados que debido a la gravedad de sus lesiones tienen altas demandas energéticas (6). La cirugía en sí condiciona ayuno de tiempo variable, estrés quirúrgico y aumento de la tasa metabólica. Estos problemas son mayores si la cirugía es en el tubo digestivo (3).
Es sabido que la desnutrición afecta a la musculatura y función de los músculos respiratorios, disminuye la función del músculo cardíaco (pérdida de masa muscular y disminución del gasto cardíaco), tiene efectos nocivos sobre la masa y función del enterocito y colonocito, retrasa la cicatrización de las heridas y altera la respuesta inmunitaria (7). Todo ello implicará la presentación de un mayor número de complicaciones en el período posterior a la operación, estancias hospitalarias más prolongadas, mayor costo económico y una mortalidad más elevada (7,8,9,10). La desnutrición proteínico-calórica se ha descrito como un factor de riesgo operatorio desde 1936, con aumento de la mortalidad hasta 10 veces mayor cuando la pérdida de peso ha sido de más del 20% de su peso teórico o habitual, lo cual puede ser reversible si se da un apoyo nutricional adecuado preoperatorio (3).
Es difícil asegurar que una determinada complicación sea consecuencia de la desnutrición, pero las complicaciones sépticas y respiratorias parecen guardar una clara relación causa-efecto (11,12). Es evidente que otros factores como la comorbilidad, la técnica quirúrgica y las transfusiones, entre otros, pueden afectar también el índice de complicaciones quirúrgicas (13), sin embargo, el estado nutricional del huésped es capital para controlar o paliar los efectos locales o sistémicos de una complicación de origen técnico (6).
Algunas investigaciones han reportado que corrigiendo la malnutrición antes de una cirugía se observa un efecto favorable en la disminución de complicaciones post operatorias (14), por lo tanto, una evaluación metabólico nutricional integral en el preoperatorio asegura un buen plan terapéutico que reditúa en mejor respuesta del enfermo en el posoperatorio, con evidente descenso en la morbimortalidad y costos día -cama- hospital (3).
La finalidad del presente trabajo es determinar el estado nutricional de los pacientes con anastomosis gastrointestinales, la morbilidad y la mortalidad. Asimismo determinar que prueba utilizada para el diagnóstico de desnutrición se correlaciona mejor con la presencia de las complicaciones.
MATERIAL Y MÉTODOS
El presente trabajo se realizó durante los meses de enero a diciembre del año 2010 en el Hospital Nacional Hipólito Unanue (HNHU) de Lima - Perú. El grupo estuvo conformado por 136 pacientes. Los criterios de inclusión fueron: pacientes mayores de 15 años en quienes se realizó algún tipo de sutura gastrointestinal o anastomosis, ya sea de una cirugía de emergencia o una cirugía electiva, pacientes que firmaron el consentimiento informado para participar en la investigación y pacientes con historias clínicas con datos completos. Los criterios de exclusión fueron: pacientes de cirugías de pared abdominal, cirugías menores, pacientes con edemas o ascitis, pacientes menores de 15 años y los que no desearon participar en el estudio. La selección de estos pacientes estuvo a cargo de un cirujano del Servicio de Cirugía del HNHU.
A todos los pacientes que cumplieron los criterios de inclusión se les realizaron las siguientes valoraciones al ingreso:
1. Valoración pre quirúrgica:
Datos hematológicos: Se obtuvieron a través de las siguientes pruebas sanguíneas: proteínas totales, albúmina, globulina, hemoglobina, leucocitos y recuento de linfocitos.
Antropometría: Se recolectó la información relacionada con el peso actual, talla, índice de masa corporal (IMC), pliegue cutáneo tricipital (PCT), circunferencia del brazo (CB) y circunferencia muscular del brazo (CMB). La medición del peso corporal se hizo con una balanza marca SECA de precisión de 100
g. La medición del PCT se realizó con un medidor de panículo adiposo (cáliper de grasa) en el brazo no dominante, estando el paciente en posición sentado con la extremidad relajada y paralela al cuerpo. Se eligió el punto medio entre la distancia entre el acromion clavicular y el olécranon. En este mismo punto, se midió el CB con una cinta métrica. Las mediciones fueron realizadas por la misma persona.
El IMC y la CMB se calcularon con las siguientes fórmulas:
-
– IMC = peso (Kg)/ talla (m2)
-
– CMB = CB (cm) – [0,314 X PCT (mm)]
El PCT se utilizó como indicador de la masa grasa del organismo. La valoración proteica muscular se basó en la CB y la CMB como indicadores de la masa magra. La valoración proteica visceral la hemos realizado mediante las proteínas totales y la albúmina. Asimismo hemos realizado el recuento total de linfocitos como indicador indirecto del estado nutricional relacionado con la función inmunitaria. Con los valores de IMC, CMB, albúmina y recuento de linfocitos se determinaron los grados de desnutrición, según queda reflejado en la tabla siguiente:
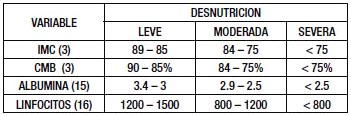
Evaluación Global Subjetiva (EGS): Analiza desde un punto de vista nutricional la historia clínica y el examen físico. La historia clínica valora los cambios en el peso del individuo (con referencia a los últimos 6 meses y a las últimas 2 semanas); los cambios en la ingesta, la presencia durante por lo menos 2 semanas de síntomas gastrointestinales (náuseas, vómitos, diarreas y dolor abdominal); los cambios en la capacidad funcional, y los requerimientos nutricionales en función del grado de agresión de la enfermedad del paciente. El examen físico valora si existe pérdida de grasa subcutánea, si existe desgaste muscular, o edemas, ascitis, lesiones mucosas o cambios en la piel y cabellos sugestivos de déficit de nutrientes. Por medio de la VGS clasificaremos a los pacientes en bien nutridos (A), moderadamente desnutridos (B) o severamente desnutridos (C) (17).
Otras: en la valoración pre quirúrgica se contemplaron otras variables como la nutrición enteral y/o parenteral, así como la duración de las mismas.
2. Valoración post quirúrgica
Presencia de complicaciones: Estos datos se obtuvieron mediante la evolución diaria del paciente correspondiente al período de estancia hospitalaria, consignando en la ficha de recolección la presencia o ausencia de complicaciones hasta el egreso y si estas fueron menores o mayores.
Otras: En la valoración post quirúrgica se contemplaron otras variables como la nutrición enteral y/o parenteral, así como la estancia hospitalaria y la mortalidad
3. Análisis estadístico:
Se realizó utilizando el programa SPSS para Windows versión 18. Los estadísticos descriptivos fueron promedio aritmético y porcentajes; se usaron también tablas de contingencia de 2 x 2. El análisis multivariado se realizó a través de un modelo de regresión múltiple con la presencia de complicaciones como variable dependiente y como independientes la edad, el tipo de cirugía (electiva o programada), albúmina, linfocitos, IMC, CMB y la EGS.
RESULTADOS
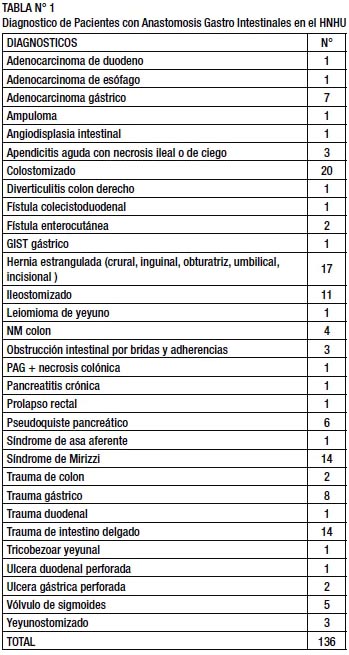
La edad promedio de los pacientes estudiados fue de 47,19 años (± 18,04). En cuanto al sexo, 51 pacientes (37,5%) fueron mujeres y 85 pacientes (62,5%) fueron varones. Las cirugías de emergencia fueron 62 (45,6%), mientras que las cirugías electivas fueron 74 (54,4%). La mayoría de pacientes sometidos a una anastomosis gastro intestinal tuvieron como diagnóstico el ser portadores de una colostomía en 20 casos (14,7%), seguido de hernias estranguladas, ya sean inguinales (6 casos), umbilicales (5 casos), crurales (3 casos), epigástricas (1 caso), incisionales (o eventraciones, 1 caso) y obturatrices (1 caso), haciendo un total de 17 casos (12,5%) de hernias estranguladas. (TABLA N° 1).
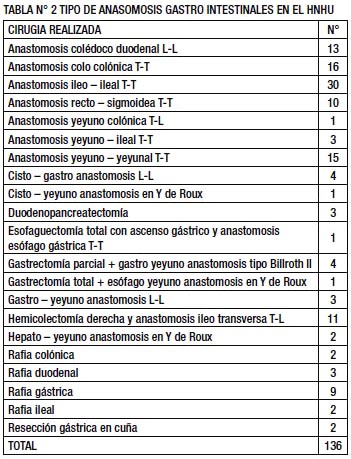
El procedimiento quirúrgico que se realizó con mayor frecuencia fue la anastomosis íleo – ileal en 30 pacientes (22%), seguido de la anastomosis colo – colónica en 16 pacientes (11,8%) (TABLA N° 2).
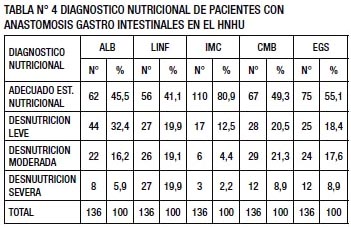
El estado nutricional de los pacientes se determinó a través de la albúmina, recuento linfocitos, Circunferencia Muscular del Brazo (CMB), Indice de Masa Corporal (IMC) y la Evaluación Global Subjetiva (EGS) (TABLA N° 3).
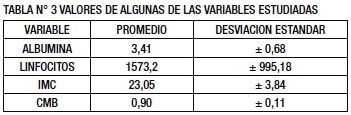
De acuerdo a los valores de albúmina, 62 pacientes (45,5%) tuvieron un adecuado estado nutricional, mientras que 74 pacientes (54,5%) tuvieron algún grado de desnutrición. De acuerdo a los valores del recuento de linfocitos, 56 pacientes (41,1%) tuvieron un adecuado estado nutricional, mientras que 80 pacientes (58,9%) tuvieron algún grado de desnutrición. De acuerdo al IMC, 110 pacientes (80,9%) tuvieron un adecuado estado nutricional, mientras que 26 pacientes (19,1%) tuvieron algún grado de desnutrición. De acuerdo a la CMB, 67 pacientes (49,3%) tuvieron un adecuado estado nutricional, mientras que 69 pacientes (50,7%) tuvieron algún grado de desnutrición. De acuerdo a la EGS, 75 pacientes (55,1%) tuvieron un adecuado estado nutricional, mientras que 61 pacientes (44,9%) tuvieron algún grado de desnutrición (TABLA N° 4)
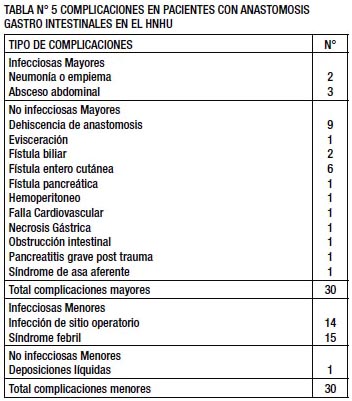
Las complicaciones se presentaron en 44 pacientes (32,4%), de éstos, 21 pacientes (47,7%) fueron de cirugías de emergencia y 23 pacientes (52,3%) de cirugías electivas. 30 pacientes presentaron complicaciones menores siendo la más frecuente el síndrome febril en 15 casos, seguida de la infección de sitio operatorio en 14 casos, 27 pacientes presentaron complicaciones mayores siendo la más frecuente la dehiscencia de anastomosis en 9 casos. 13 pacientes presentaron complicaciones menores y mayores, y de éstos, 3 presentaron más de una complicación mayor (TABLA N° 5).
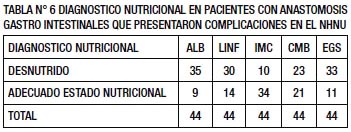
De los 44 pacientes que presentaron complicaciones, 35 (80%) tuvieron algún grado de desnutrición de acuerdo a la albúmina, 30 (68%) de acuerdo al recuento de linfocitos, 10 (22,72%) de acuerdo al IMC, 23 (52,3%) de acuerdo a la CMB y 33 (75%) de acuerdo a la EGS. (TABLA N° 6). 42 pacientes tuvieron algún estado desnutrición con alguno de los métodos utilizados y sólo 2 tuvieron un adecuado estado nutricional.
El promedio de la edad de los pacientes que presentaron complicaciones fue de 50,36 años (DS ± 18,42) y de los que no presentaron complicaciones fue de 45,67 años (DS ± 17,76).
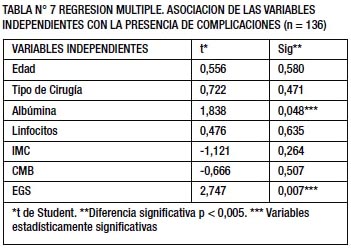
Al realizar el análisis multivariado a través de un modelo de regresión múltiple con el tipo de complicaciones como variable dependiente y como independientes, albúmina, linfocitos, IMC y el CMB; se obtuvo diferencia con significancia estadística sólo para la albúmina y la EGS (TABLA N° 7).
En cuanto a la estancia hospitalaria, el promedio general fue de 15,4 días (DS ± 13,89), si analizamos por separado encontramos que los pacientes que fueron diagnosticados con adecuado estado nutricional tuvieron un promedio de 10,7 días, mientras que los que fueron diagnosticados con algún grado de desnutrición, tuvieron un promedio de 25,22 días (p < 0,05).
En cuanto a la mortalidad, 10 pacientes fallecieron (7,35%), de éstos todos presentaron algún grado de desnutrición.
DISCUSIÓN
La desnutrición complica y alarga cualquier proceso hospitalario, sobre todo los quirúrgicos (18). Múltiples estudios evidencian que existe una relación entre la situación nutricional previa a la intervención y la evolución posterior del paciente (7,8,9,19).
La valoración nutricional en el paciente quirúrgico tiene como objetivos teóricos evaluar, de forma específica el riesgo de morbilidad y mortalidad de la desnutrición, identificar y separar de forma individualizada las causas y consecuencias de la desnutrición y analizar el grupo de enfermos con mayor posibilidad de beneficiarse del soporte nutricional (20,21). Para la valoración del estado nutricional se recurre normalmente a variables antropométricas, marcadores bioquímicos y pruebas funcionales.
En la valoración nutricional preoperatoria de los pacientes incluidos en nuestro estudio encontramos hasta un 58,9% de desnutrición, dependiendo de la herramienta usada para el diagnóstico, siendo este valor semejante a otros encontrados en otros estudios donde mencionan que encontraron desnutrición en alrededor del 60% de los pacientes quirúrgicos (4,22,23). Estas variaciones en el diagnóstico del estado nutricional, de acuerdo a la herramienta usada son similares a las encontradas por Wu et al (23), donde encuentran desnutrición en un 24% de acuerdo a los valores de albúmina, 55,8% de acuerdo al recuento de linfocitos, 21% de los pacientes de acuerdo al IMC, 50% de acuerdo a la CMB y 38,8% de acuerdo a la EGS. Los valores encontrados en el presente trabajo fueron 54%, 56%, 19,1%, 50,7% y 44,9% respectivamente.
El cuerpo humano puede verse como la suma de dos grandes compartimientos: uno graso y otro magro (24). La composición corporal puede medirse con técnicas simples, como los pliegues cutáneos o perímetros corporales, o con técnicas más sofisticadas como la impedancia bioeléctrica, densitometría, dilución isotópica o la resonancia magnética, entre otras (25). La medición de los pliegues grasos cutáneos es el punto de partida para la construcción de modelos compartimentales de la composición corporal (graso/ no graso). La grasa subcutánea concentra del 50 al 60 % de la grasa corporal (24). Por consiguiente, su medición pudiera servir para evaluar el estado de preservación del compartimiento graso y por lo tanto, su reserva energética (20,24). El grosor de determinados pliegues cutáneos (bíceps, tríceps, subescapular, suprailíaco, abdominal) es un índice de la grasa corporal total. El más usado es el tricipital, sin embargo es una estimación que está sujeta a amplias variaciones derivadas de la técnica, del lugar de medición, de la posición del sujeto y del equipo empleado (25). Por otro lado, las circunferencias musculares permiten estimar las proteínas somáticas del organismo y son una medición indirecta de la masa muscular corporal (25). La circunferencia del brazo (CB) ha sido propuesta como un indicador del estado de preservación del compartimiento muscular (26). Si la CB se combina con los pliegues cutáneos, se pueden construir la circunferencia muscular del brazo (CMB) valiosa para la realización de inferencias adicionales sobre el estado de los compartimientos muscular y graso (20,25). Errores de esta medición son tanto la falsa suposición de que el brazo es circular; el componente del área ósea y, que la masa muscular en la parte superior del brazo no proporciona una correcta indicación de los niveles de masa muscular corporal (25)
Existe suficiente información sobre la asociación entre disminución de los valores séricos de proteínas viscerales, desnutrición, morbilidad y mortalidad (20,21,27) . La masa de proteínas viscerales se puede valorar a partir de las concentraciones séricas de las proteínas de transporte sintetizadas por el hígado, de ellas la albúmina es fácil de determinar. Se considera que la albúmina es un buen marcador epidemiológico, pero, por su larga vida media (20 días) y su gran pool corporal, es mal monitor de cambios agudos. Otras proteínas como la transferrina, la prealbúmina y la proteína unida al retinol, de vida media más corta, al igual que la albúmina se pueden alterar por otras situaciones distintas a las nutricionales (20,28). No obstante, la utilidad diagnóstica de las proteínas secretoras hepáticas dependerá en gran medida de la fase clínica en que se encuentre el paciente en el momento del diagnóstico nutricional. En casos de respuesta a la agresión, las proteínas secretoras hepáticas se comportan como reactantes negativos de fase aguda, y su síntesis y liberación se deprime, en favor de la producción de proteínas de fase aguda como citoquinas, TNF y otras proteínas especializadas (29). La proteína C, alfa-1-antitripsina, alfa-1-glicoproteina, alfa-2-macroglobulina, la fibronectina, el fibrinógeno y la haptoglobina, son proteínas inespecíficas, cuyo valor puede encontrarse relacionado con la intensidad de la respuesta metabólica. No obstante, pueden alterarse también por un gran número de situaciones no relacionadas con el estado nutricional (20).
La respuesta inmune y el estado nutricional del paciente son entidades inseparables: un paciente desnutrido se encuentra en riesgo incrementado de sepsis debido a depresión del sistema inmune que acompaña a la desnutrición. Asimismo, un paciente séptico está en riesgo de desnutrirse, debido a la cascada de eventos metabólicos que desencadena la sepsis (SIRS/FMO) para mantener las funciones vitales, la respuesta inflamatoria, la función inmunitaria y la reparación hística. El conteo total de linfocitos es un indicador inespecífico del estado de inmunocompetencia del ser humano, y mide la capacidad del organismo de movilizar células inmunoactivas para enfrentar la sepsis y la agresión (30).
Finalmente, la Valoración Global Subjetiva diseñada por Baker y colaboradores en 1982 es un proceso de valoración nutricional dinámico, estructurado y sencillo que analiza desde un punto de vista nutricional la historia clínica y el examen físico (17).
El 67,6% (92 pacientes) no presentó ningún tipo de complicación, mientras que el 32,4% (44 pacientes) presentaron complicaciones. De los que presentaron complicaciones, el 95,5% tuvo diagnóstico de desnutrición con alguno de los métodos utilizados y sólo el 4,5% tuvo un adecuado estado nutricional. Estas cifras son totalmente distintas a las encontradas por Rueda et al (9), en donde de 101 pacientes estudiados, sólo 9 (8%) presentaron complicaciones, posiblemente pueda estar relacionado al porcentaje 6 veces superior de déficit nutricional que presentaron nuestros pacientes si tomamos en cuenta la albúmina y el IMC (58,9% versus 10,9% para la albúmina y 19,1% versus 3% para el IMC). Otro factor que pudo influenciar es el tipo de cirugía, ya que en el trabajo de Rueda et al, 57,3% de las cirugías correspondieron a histerectomías y colecistectomías en tanto que el 42,7% restante representaron cirugías como burch, eventrorrafia, colporrafia anterior y posterior, oforectomia, gastrectomía subtotal, gastroyeyunostomia, colectomía, mastectomía, tiroidectomía y colostomía. En otros estudios los pacientes desnutridos sometidos a cirugía electiva por enfermedad gastrointestinal benigna presentaron unos índices de morbilidad y mortalidad significativamente más altos que los pacientes eutróficos (59% vs 29% y 20% vs 7%, respectivamente) (9).
La mayoría de las complicaciones post operatorias observadas entre los pacientes desnutridos, y registradas en nuestro estudio, se relacionan con síndrome febril y fracaso de la cicatrización: infección de sitio operatorio y dehiscencia de anastomosis. Hoy se comprende que muchas de las células inmunocompetentes consumen glutamina como sustrato energético preferencial e incluso obligado (31). Los fibroblastos y los enterocitos son también grandes consumidores de este aminoácido. El pool corporal de glutamina se concentra en el tejido muscular esquelético, y se deprime muy rápidamente en casos de desnutrición. El aporte insuficiente (e incluso nulo) de este nutriente, entre otros, provoca alteraciones del metabolismo de estas subpoblaciones celulares especializadas, y con ello, pérdida de sus funciones biológicas. Todo ello resulta en un fracaso de los mecanismos homeostáticos de la economía, y trastornos de la cicatrización y reparación tisulares, que eventualmente conducirán a los eventos antes señalados (31).
Frente a este gran problema de la desnutrición hospitalaria existen innumerables artículos publicados y guías de consenso que proponen líneas de actuación que ayudan a reducir el riesgo de complicaciones (32), sobre todo en aquellos pacientes que se van a someter a cirugía digestiva oncológica. En concreto, las Guías de la ESPEN, elaboradas por los mejores expertos en la materia, nos recomiendan utilizar la nutrición enteral preferentemente con sustancias inmunomoduladoras (arginina, ácidos grasos ω-3 y nucleótidos) en el peri operatorio. La nutrición enteral está indicada en pacientes sin desnutrición, si se anticipa que el paciente no podrá ingerir alimento en más de 7 días peri operatoriamente. También está indicada en pacientes quienes no pueden mantener la ingesta oral sobre el 60% de lo recomendado por más de 10 días. En estas situaciones, el soporte nutricional debería ser iniciado sin demora. Retrasar la cirugía para nutrición enteral está recomendado en pacientes con riesgo nutricional severo defi nido por la presencia de al menos uno de los siguientes criterios: pérdida de peso > 10 – 15% en los últimos 6 meses, IMC < 18,5 Kg/m2, EGS igual a C y albúmina sérica < 30g/L (sin evidencia de disfunción renal o hepática) (33). Este soporte nutricional específico proporciona al paciente los requerimientos nutricionales necesarios y mejoran su estado inmunológico con el aporte de sustratos con capacidad inmunomoduladora que tratan de minimizar la respuesta a la agresión quirúrgica (34,35).
Hay una gran variedad de trabajos que demuestran el beneficio de nutrición enteral temprana (menos de 36 horas) sobre nutrición parenteral total en peri operatorio en enfermos con traumatismo craneoencefálico, quemados y pancreatitis grave, ya que se consigue atenuar la magnitud de la respuesta metabólica y neuroendocrina al traumatismo, lo que se traduce en menor tendencia a la hiperglucemia y menor aparición de la infección clínica Para este fin, debe asegurarse estabilidad hemodinámica, lo que evita el riesgo de isquemia y necrosis intestinal exacerbado por la nutrición enteral y empeorado por el aporte de fibra (3). Está bien comprobado que la falta de uso del intestino produce translocación bacteriana y los productos de las bacterias, en especial gramnegativos de la flora colónica, que se suma a la disminución de la función inmunitaria e isquemia multifactorial, con activación de la cascada del ácido araquidónico. En este proceso destaca el efecto inmunosupresor de prostaglandina E2, el efecto proinflamatorio de leucotrieno B4 y la respuesta trombógena/vasoconstrictora del tromboxano A2 liberados en cascada (3).
Dada la importancia para esta investigación de la relación del estado nutricional con la presencia de complicaciones se realizó una regresión múltiple siendo la albúmina y la EGS las únicas variables que mostraron significancia estadística (p< 0,05) (TABLA N°7). No se encontró significancia estadística para la edad, tipo de Cirugía (electiva o emergencia), IMC, CMB y recuento de linfocitos. Estos resultados son ampliamente conocidos, con respecto a la albúmina sérica y su relación con las complicaciones. Niveles séricos por debajo de 3,5 gr/dl reflejan un daño no específico de la capacidad del organismo para enfrentar la enfermedad grave, una intervención quirúrgica o una complicación séptica (36).
En cuanto a la estancia hospitalaria, también se encontraron diferencias estadísticamente significativas entre los pacientes que tuvieron un adecuado estado nutricional versus los desnutridos (10,7 vs 25,22 días) (p < 0,05), estos resultados son similares a los reportados en otras series donde encuentran que la gravedad de complicaciones de enfermos con desnutrición y sin desnutrición (31% en comparación con 9%) (p < 0.005) así como el tiempo de estancia hospitalaria (29 contra 14 días) (p < 0.005) son mayores para los desnutridos (3).
En el presente trabajo encontramos una mortalidad de 7,35% (10 pacientes), todos estos pacientes tuvieron algún grado de desnutrición, cifra similar a un estudio que encontró una mortalidad de 12% en pacientes desnutridos (37). En otro estudio sobre más de 4.300 pacientes adultos sometidos a diferentes procedimientos quirúrgicos, el grupo que había perdido más de 10% de su peso, tuvo un incremento mayor de 19 veces en la mortalidad operatoria. Así mismo se demostró que los pacientes hipoalbuminémicos y con linfocitos totales disminuidos, tuvieron una mortalidad 4.5 veces mayor que aquellos con albúmina y linfocitos normales (38).
CONCLUSIONES
Nuestro estudio confirma la alta prevalencia de desnutrición en pacientes quirúrgicos, así mismo muestra de forma estadísticamente significativa que los pacientes desnutridos muestran mayor incidencia de complicaciones, estancia hospitalaria más prolongada y mortalidad más elevada.
La albúmina y la Evaluación Global Subjetiva (EGS) son los parámetros con significancia estadística para valorar el estado nutricional y su correlación con las complicaciones en nuestros pacientes.
REFERENCIAS
1. ASPEN Board of Directors. Definitions of terms used in ASPEN guidelines and standards. JPEN J Parenter Enteral Nutr 1995; 19: 1 – 2.
2. JURETIC A, VEGAR V, PREDRIJEVAC D, et al. Nutritional Screening of Patients Undergoing Surgery or Oncological Treatment in Four Croatian Hospitals. Croat Med J. 2004; 45: 181 – 187.
3. FUENTES DEL TORO S. Apoyo metabólico nutricional en el perioperatorio. En: Arenas H, Anaya R ed. Nutrición enteral y parenteral. México: Mc Graw Hill Interamericana. 2007: 455 – 460.
4. TOULSON MI, COSTA P, MACHADO GA. Perioperative nutritional management of patients undergoing laparotomy. Nutr Hosp. 2009; 24(4): 479 – 484.
5. LEANDRO V.A, DÍEZ G R W, BRAGA J L. Atención nutricional convencional en pacientes quirúrgicos hospitalizados, Nutr Hosp 2007; 22: 447 – 454).
6. SITGES SERRA A. Parenteral Nutrition and the surgical patient. Danone Chair Monograph. Institut Danone 1999.
7. SALVINO R, DECHICCO R, SEIDNER D. Perioperative nutrition: who and how. Clev Clin J of Med. 2004; 71(4): 345 – 351.
8. TANAKA Y, ASAKAWA T, SAIKUSA N, et al. Perioperative nutritional support from the viewpoint of risk management. Nippon Geka Gakkai Zasshi. 2010; 111(3): 149 – 155.
9. RUEDA EV, YEPES H, MORA CS, et al. Comportamiento de las fórmulas índice de pronóstico nutricional adaptado (IPNa) de la original de Mullen y el índice de riesgo nutricional (IRN) en pacientes de cirugías electivas. Rev Chil Nutr. 2009 36(1): 75 – 83.
10. The veterans affairs total parenteral nutrition cooperative study group. Perioperative parenteral nutrition in surgical patients. New Engl J Med 1991; 325: 525 – 532.
11. DANNHAUSER A, VAN ZYL JM, NEL CJ. Preoperative nutritional status and prognostic nutritional index in patients with benign disease undergoing abdominal operations. J Am Coll Nutr. 1995; 14(1): 91 – 98.
12. GINER M, LAVIANO A, MEGUID MM, GLEASON JR. In 1995 a correlation between malnutrition and poor outcome in critically ill patients still exists. Nutrition. 1996; 12(1): 23 – 29.
13. YAMANAKA H, NISHI M, KANEMAKI T, et al. Preoperative nutritional assessment to predict postoperative complication in gastric cancer patients. JPEN J Parenter Enteral Nutr. 1989; 13(3): 286 – 291.
14. SÁNCHEZ LÓPEZ AM, MORENO TORRES, HERRERA R, MEDINA T, et al. Prevalencia de desnutrición en pa cientes ingresados en un hospital de rehabilitación y traumatología. Nutr Hosp 2005; 20: 121 – 130.
15. CHRISTOU N, TELLADO RODRÍGUEZ J, CHARTRAND L, et al. Estimating mortality risk in preoperative patients using immunology, nutritional and acute-phase response variables. Ann Surg. 1989; 210: 69 – 77.
16. MÍAS C, JURSCHIK P, MASSONI T, et al. Evaluación del estado nutricional de los pacientes mayores atendidos en una unidad de atención a domicilio. Nutr Hosp. 2003; 38 (1): 6 – 14.
17. DETSKY AS, BAKER JP, MENDELSON RA, et al. Evaluating the accuracy of nutritional assessment techniques applied to hospitalized patients: methodology and comparisons. JPEN J Parenter Enteral Nutr. 1984; 8(2): 153 – 159.
18. SÁNCHEZ ALVAREZ C, NÚÑEZ RUIZ R, MORÁN GARCÍA V. Soporte nutricional en el paciente con neoplasia digestiva. Nutr Hosp 2005; 20: 38 – 40.
19. SUNGURTEKIN H, SUNGURTEKIN U, BALCI C et al. The influence of nutritional status on complications after major intraabdominal surgery. J Am Coll Nutr 2004; 23 (3): 227 – 232.
20. MONTEJO JC, CULEBRAS – FERNÁNDEZ JM, GARCÍA DE LORENZO A. Recomendaciones para la valoración nutricional del paciente crítico. Rev Med Chile. 2006; 134: 1049 – 1056.
21. HALL J. Nutritional assessment of surgery patients. J Am Coll Surg. 2006; 202(5): 837 – 843.
22. GÓMEZ SÁNCHEZ MB, GARCÍA NV, MONEDERO T, et al. Evaluación de la terapia nutricional peri operatoria en pacientes con neoplasia del tracto gastrointestinal superior. Nutr Hosp. 2011; 26(5): 1073 – 1080.
23. WU GH, LIU ZH, ZHENG LW, et al. Prevalence of malnutrition in general surgical patients: evaluation of nutritional status and prognosis. Zhonghua Wai Ke Za Zhi. 2005; 43(11): 693 – 696.
24. PIETROBELLI A, HEYMSFIELD SB. Establishing body composition in obesity. J Endocrinol Invest 2002; 25: 884 – 892.
25. SEIDELL JC, KAHN HS, WILLIAMSON DF, LISSNER L, VALDEZ R. Report from a Centers for Disease Control and Prevention Workshop on use of adult anthropometry for public health and primary health care. Health Care. Am J Clin Nutr. 2001; 73(1): 123 – 126).
26. BERDASCO GÓMEZ A. Evaluación del estado nutricional del adulto mediante la antropometría. Rev Cub Aliment Nutr. 2002; 16: 146 – 152.
27. HALDUN G, EREN E, RECEP A, et al. Evaluation of nutritional risk on admission to the general surgery department. Bratisl Lek Listy. 2008; 109(2): 57 – 60.
28. VELANOVICH V. The value of routine preoperative laboratory testing in predicting postoperative complications: a multivariate analysis. Surgery. 1991; 109(3): 236 – 243.
29. BRUGLER L, STANKOVIC A, BERNSTEIN L, SCOTT F, OSULLIVAN-MAILLET J. The role of visceral proteins in proteincalorie malnutrition. Clin Chem Lab Med 2002; 40: 1360 – 1369.
30. MUCIÑO M, FUENTES C, GONZÁLEZ A. Nutrición en sepsis abdominal. En: Arenas H, Anaya R ed. Nutrición enteral y parenteral. México: Mc Graw Hill Interamericana. 2007: 438 – 454.
31. RODRÍGUEZ DE MIRANDA, SANTANA S, BORBOLLA E. Estado Nutricional peri operatorio en pacientes de cirugía mayor del tracto gastro intestinal. Revista Cubana Aliment Nutr. 2007; 17(1): 61 – 71.
32. MARÍN CARO MM, GÓMEZ CANDELA C, CASTILLO RABANEDA R, et al. Evaluación del riesgo nutricional e instauración de soporte nutricional en pacientes oncológicos, según el protocolo del grupo español de Nutrición y Cáncer. Nutr Hosp 2008; 23: 458 – 468.
33. WEIMANN A, BRATA M, HARSANYI L, LAVIANO A, LJUNGQVIST O, SOETERS P. ESPEN Guidelines on Enteral Nutrición: Surgery including Organ Transplantation. Clin Nutr 2006; 25: 224 – 244.
34. ABDEL-LAH FERNÁNDEZ O, ABDEL-LAH MOHAMED A, SÁNCHEZ FERNÁNDEZ J, GÓMEZ ALONSO A. Nutrición enteral con dieta inmunomoduladora perioperatoria. Nutr Hosp 2005; 20: 403 – 408.
35. SANJAYA A, KUMAR A. Systematic Review of Peri-Operative Nutritional Supplementation in Patients Undergoing Pancreaticoduodenectomy. J Pancreas. 2006; 7(1): 5 – 13.
36. AGUILAR O, SÁNCHEZ R, FIGUEROA S. Sistema de evaluación nutricional simplificado para pacientes quirúrgicos. Cir Ciruj 2003; 71(1): 45 – 49.
37. MEGUID MM, MUGHAL MM, DEBONIS D, et al. Influence of nutritional status on the resumption of adequate food intake in patients recovering from colorectal cancer operations. Surg Clin North Am 1986; 66: 1167 – 1176.
38. SELTZER MH, SLOCUM BA, CATALDI-BETCHER EL, et al. Instant nutritional assessment: Absolute weigth lost and surgical mortality. lPEN 1982; 6: 218 – 221.













