Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Gastroenterología del Perú
versión impresa ISSN 1022-5129
Rev. gastroenterol. Perú vol.33 no.3 Lima jul./set. 2013
ARTÍCULO ORIGINAL
Factores de riesgo asociados a la mortalidad por hemorragia digestiva alta en pacientes de un hospital público. Estudio caso control
Risk factors associated to mortality by upper GI bleeding in patients from a public hospital. A case control study
Manuel Alejandro Corzo Maldonado 1a, Patricia Guzmán Rojas 1a, Eduar Alban Bravo Paredes 2,1b. Roxana Consuelo Gallegos López 1a, Jorge Huerta Mercado-Tenorio 1c, Yolanda Surco Ochoa 3d, Ricardo Prochazka Zárate 2,1bc, Alejandro Piscoya Rivera 2b, José Pinto Valdivia 2b, Raúl De los Ríos Senmache 1c
1 Universidad Peruana Cayetano Heredia. Lima, Perú.
2 Hospital Nacional Cayetano Heredia. Lima, Perú.
3 Servicio de Gastroenterología, Hospital Nacional Cayetano Heredia. Lima, Perú.
a Alumno, b Médico gastroenterólogo, c Profesor, d Ex–residente
RESUMEN
Objetivo: Determinar y establecer los factores de riesgo asociados a la mortalidad por hemorragia digestiva alta (HDA) a los 30 días posteriores al episodio en el Hospital Nacional Cayetano Heredia, Lima, Perú. Materiales y métodos: Se realizó un estudio observacional analítico caso-control retrospectivo con una proporción caso: control de 1:3, analizando 180 pacientes, siendo 135 los controles y 45 los casos. Se determinó por plausibilidad biológica como posibles factores de riesgo a 14 variables, con las cuales se realizó un análisis logístico bivariado y multivariado. Resultados: Se encontró en el análisis logístico bivariado como variables relacionadas estadísticamente a la mortalidad: edad (OR=1,02), hematemesis (OR=2,57), hemorragia digestiva alta intrahospitalaria (OR=4), cirrosis (OR=2,67), neoplasia maligna (OR=5,37), ingreso a la unidad de cuidados intensivos/Shock-Trauma (OR=9,29), score de Rockall mayor a 4 (OR=19,75), resangrado (OR=5,65), y paquetes globulares transfundidos (OR=1,22). Mientras que en el análisis logístico multivariado se encontró solamente a las variables neoplasia maligna (OR=5,35), ingreso a la unidad de cuidados intensivos/Shock-Trauma (OR=8,29), y score de Rockall mayor a 4 (OR=8,43). Conclusiones: Los factores que aumentan el riesgo de mortalidad en pacientes con hemorragia digestiva alta son: un score de Rockall mayor a 4, ingreso a la unidad de cuidados intensivos/Shock-Trauma, resangrado, hemorragia digestiva alta intrahospitalaria, cirrosis, presencia de hematemesis, neoplasia maligna, número de paquetes globulares transfundidos y edad.
Palabras clave: Hemorragia gastrointestinal; Factores de riesgo; Mortalidad; Cirrosis; Neoplasias (fuente: DeCS BIREME).
ABSTRACT
Objective: Identify and establish risk factors associated with mortality secondary to upper gastrointestinal bleeding up to 30 days after the episode, at the Hospital Nacional Cayetano Heredia. Material and methods: A retrospective analytic observational case-control study was made with a case: control proportion of 1:3, analyzing 180 patient from which 135 were the controls and 45 the cases. It was determined by biological plausibility as potential risk factors to 14 variables, with which were performed bivariate and multivariate logistic analyses. Results: It was found in the bivariate logistic analysis as variables statistically related to mortality: age (OR=1.02), hematemesis (OR=2.57), in-hospital upper gastrointestinal bleeding (OR=4), cirrhosis (OR=2.67), malignancy (OR=5,37), admittance to intensive care unit/Shock-Trauma (OR=9.29), Rockall score greater than 4 (OR=19.75), rebleeding (OR=5.65), and number of packed red blood cell transfusions(OR=1.22). While in the multivariate logistic analysis, the only variables statistically related to mortality were: malignancy (OR=5.35), admittance to intensive care unit/Shock-Trauma (OR=8.29), and Rockall score greater than 4 (OR=8.43). Conclusions: The factors that increase the risk of mortality in patient with upper gastrointestinal bleeding are: Rockall score greater than 4, admittance to intensive care unit/Shock-Trauma, rebleeding, in-hospital upper gastrointestinal bleeding, cirrhosis, hematemesis, malignancy, the number of red blood cell transfusion, and age.
Key words: Gastrointestinal hemorrhage; Risk factors; Mortality; Cirrhosis; Neoplasms (source: MeSH NLM).
INTRODUCCIÓN
La hemorragia digestiva alta (HDA) es una patología que tiene una incidencia que varía de 50 a 170 por cada 100 000 habitantes en países occidentales (1), considerándose la causa más frecuente de emergencia en el área de la gastroenterología (2) y una de las principales causas de morbilidad y mortalidad. La HDA tiene una incidencia mayor, aproximadamente el doble, en el sexo masculino que en el femenino y afecta a diversos grupos etarios, siendo las edades más avanzadas las más afectadas (3).La mortalidad global no ha variado en las últimas cinco décadas, manteniéndose dentro del rango de 5-15% (4-7) mientras que en la literatura nacional se reporta una mortalidad de 9,1 a 12,9% (2,8).
Un estudio realizado en el Hospital Nacional Cayetano Heredia de Lima, Perú (8), encontró que las causas más comunes de mortalidad en pacientes con HDA son: úlceras gástricas (23,8%) y várices esofágicas (19,04%). Además, la literatura mundial ha encontrado que las variables más relevantes asociadas a un pobre pronóstico en HDA son: resangrado (9), edad, estado circulatorio, presencia de comorbilidades y sangrado por várices esofágicas en pacientes con cirrosis (4).
Sin embargo, no existen suficientes estudios nacionales que analicen los factores de riesgo relacionados a un mal pronóstico por HDA, por lo que el presente trabajo tiene como objetivo principal determinar y establecer los factores de riesgos estrechamente asociados a la mortalidad hasta 30 días después del episodio de HDA; y así poder intervenir con un manejo más eficaz de estos pacientes y en consecuencia obtener un mejor pronóstico, evitar complicaciones o anticipar y prevenir el mortal desenlace.
MATERIALES Y MÉTODOS
Se realizó un estudio observacional analítico caso-control retrospectivo entre los años 2009 y 2011 que incluyó a pacientes con edad mayor o igual a 15 años que ingresaron por HDA al Hospital Nacional Cayetano Heredia (HNCH) a través del servicio de emergencias, así como pacientes hospitalizados por cualquier causa que presenten signos de HDA. Sólo se tomaron datos de pacientes en los que se logró realizar una endoscopía digestiva alta. Los pacientes que presentaron HDA y no fallecieron hasta 30 días posteriores al evento fueron considerados como controles, los que fallecieron por factores relacionados a la HDA hasta 30 días luego del episodio fueron considerados como casos.
Mediante el programa Epi Info 3.5.1 se calculó el tamaño, con una proporción caso: control de 1:3, con un nivel de confianza de 95%, y una potencia de 80%, por lo que se analizaron los datos de 180 pacientes, siendo 135 los controles y 45 los casos. El método utilizado de selección para la obtención de la muestra fue un muestreo no probabilístico por saturación.
Se recolectó información de manera prospectiva de las historias clínicas de pacientes con HDA atendidos por el servicio de gastroenterología del HNCH entre los años 2009 y 2011 en un formato elaborado por los autores (Anexo 1), con la cual se elaboró una base de datos conteniendo información de cada paciente que haya presentado uno o más episodios de HDA, Además, se efectuó seguimiento telefónico o por consultorio externo de la condición del paciente hasta 30 días posteriores al episodio de HDA.
De los datos obtenidos se determinó que la variable dependiente es la mortalidad y las variables independientes fueron elegidas por su plausibilidad biológica, teniendo en cuenta los factores que son considerados de riesgo para mortalidad en la bibliografía analizada y descartando aquellas variables que muestran una relación entre sí (lo cual podría generar una sobreestimación del riesgo) ya sea mediante la búsqueda bibliográfica o por el análisis estadístico. No se consideraron en el análisis variables cuyo número total de datos sean menor a 10, ya que esta es una condición para el análisis logístico.
Las variables elegidas fueron:
• Edad del paciente.
• Si ingresó por hematemesis.
• Si el episodio de HDA fue intra o extrahospitalaria.
• Si ha tenido un episodio de HDA previo.
• Si presenta insuficiencia renal como comorbilidad.
• Si presenta cirrosis como comorbilidad.
• Si la causa del sangrado fue úlcera péptica.
• Si la causa del sangrado fueron varices gastroesofágicas.
• Si la causa del sangrado fue una neoplasia maligna (NM).
• Si se realizó alguna terapia endoscópica.
• Si ingresó a la unidad de cuidados intensivos (UCI) o a la unidad de shock-trauma.
• Si presenta un score de Rockall mayor a 4.
• Si presentó un nuevo episodio de sangrado durante su hospitalización.
• El número de paquetes globulares (PG) transfundidos.
Las variables fueron ordenadas en el programa Microsoft Office Excel 2013 y posteriormente analizadas por el programa Stata/IC 12.0 para Windows, en el cual se realizó un análisis logístico bivariado y multivariado. Se consideró a las variables que presentan un p<0,05 y un intervalo de confianza (IC) que no incluya al 1 como variables con una relación estadísticamente significativa a la mortalidad.
RESULTADOS
De los 365 pacientes obtenidos luego de pérdidas en el seguimiento, se realizó la recolección de la muestra hasta llegar a los 45 casos, es decir el numero los fallecidos; los 135 controles necesarios fueron elegidos al azar dentro del grupo total de controles obtenidos hasta la fecha. Figura 1.
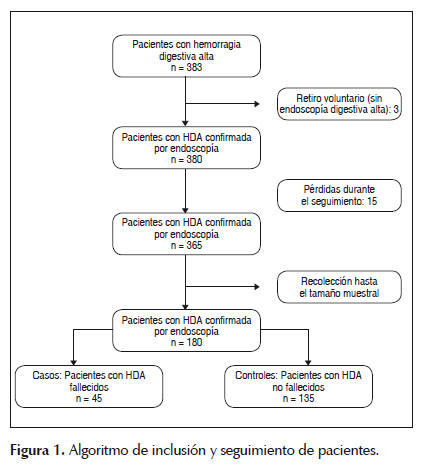
El total de pacientes hombres fue 131 (72,8%) y de los pacientes que fallecieron, 29 fueron varones (64,4%). Se encontró que del total de pacientes con HDA, la media y mediana de la edad es 64 y 60 años respectivamente. Mientras que con respecto a los paquetes globulares transfundidos, la mediana es 2 PG ya sea en los casos como en los controles, así como en el total de pacientes con HDA (Tabla 1).
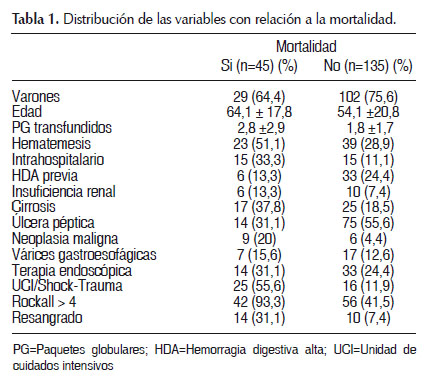
Además, el porcentaje de pacientes que presentaron alguno de los factores de riesgo propuestos es mayor en los que fallecieron en comparación a los que sobrevivieron, con excepción de la variable HDA previa (13,3% en los casos y 24,4% en los controles).Ver Tabla 1.
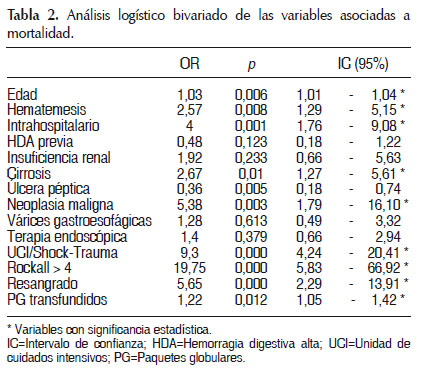
Por otro lado, se realizó un análisis logístico bivariado de cada una de las variables en relación a la mortalidad, las cuales se encuentran en la Tabla 2, donde se puede observar que las variables que cumplen con un OR mayor a 1, con un p menor a 0,05 y un intervalo de confianza (IC) que no incluya al 1 son: Edad, hematemesis, HDA intrahospitalaria, cirrosis, Neoplasia Maligna (NM), UCI/Shock-Trauma, score de Rockall mayor a 4, resangrado, y PG transfundidos.
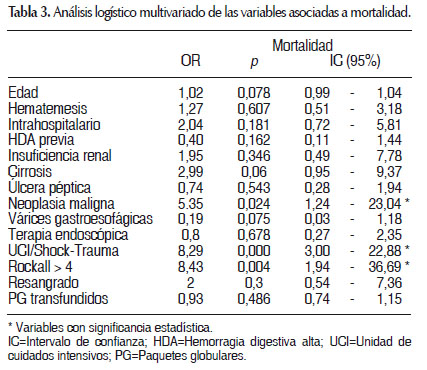
Finalmente se realiza el análisis logístico multivariado de las variables asociadas a la mortalidad, la cual se presenta en la Tabla 3. Se puede observar que en este análisis las únicas variables que cumplen con un OR ajustado mayor a 1, con un p menor a 0,05 e IC que no incluya al 1 son: NM, UCI/Shock-Trauma y Rockall > 4.
DISCUSIÓN
En nuestro estudio trabajamos con una muestra de 180 pacientes con HDA con un diagnóstico confirmado por endoscopía; de los cuales 45 pacientes corresponden a los casos y 135 a los controles.
Cuando analizamos la edad de la población, se observa que la mediana de la edad de los pacientes con HDA en nuestro estudio es de 60 años, valor menor al obtenido en el 2007 por un estudio elaborado en 208 hospitales del Reino Unido (10), en donde muestran una mediana de 68 años. Por otro lado, un trabajo realizado en 74 hospitales de la misma región entre los años 1993 y 1994 (11) obtuvo una mediana de edad en 71 años. Esta variación en la edad de presentación respecto a los años podría significar una tendencia a la presentación de episodios de HDA en pacientes de menor edad en nuestro medio.
Podemos apreciar en nuestros resultados la asociación de cada variable, independientemente de las otras, con la mortalidad. De este modo, se observa 2,6% mayor probabilidad de que el paciente fallezca por cada año de edad que aumente. Lo cual es corroborado adecuadamente por diversos estudios, en donde concluyen que la edad avanzada es un factor de riesgo para mortalidad en pacientes que presentan HDA (4,12-15).
En Portugal, Fonseca et al, con 404 pacientes con HDA determinaron que hematemesis como presentación del HDA era uno de los factores relacionados con un pobre pronóstico (16); al igual que Fattahi y col quienes también concluyen que dicha variable era un factor predictor de mortalidad en pacientes con HDA (17). Lo mismo se observa en nuestro trabajo, en donde encontramos que existe un riesgo 2,6 veces mayor de morir en los que presenten hematemesis con respecto a los que no lo presenten. Cabe decir que este tipo de presentación implica un mayor volumen de pérdida sanguínea, lo que estaría relacionado, a la vez, con la mortalidad; de esta manera, mediante nuestros resultados, se apoya el conocimiento actual (18) sobre el valor de esta variable como factor de riesgo para mortalidad.
En una guía clínica escocesa publicada en el año 2008 mencionan que los pacientes con HDA intrahospitalaria tienen 3 veces mayor riesgo de fallecer (19). Valor similar al obtenido por nosotros, que encontramos un riesgo 4 veces mayor. Cabe mencionar, que la causa principal de este riesgo es la presencia de comorbilidades que presentan este tipo de pacientes, más que por la gravedad del sangrado en sí.
Los pacientes que presentan cirrosis tienen un riesgo 2,67 veces mayor de morir a comparación de los pacientes que no presentan esta comorbilidad, asemejándose al riesgo 2 a 2,5 veces mayor que se menciona en la literatura (19). Del mismo modo, un estudio nacional realizado por Velásquez et al. (20), encontró que en 4772 pacientes con HDA evaluados, más de la mitad de los fallecidos correspondían a pacientes cirróticos. Esta relación entre cirrosis y mortalidad puede ser explicada teniendo en cuenta que la mayoría de episodios de HDA en pacientes con cirrosis son causados por varices esofágicas, siendo éstas un factor de riesgo de mortalidad de forma independiente (20,21). No obstante, en este estudio no se observa una relación estadísticamente significativa entre sangrado variceal y mortalidad (p=0,49).
Respecto a la relación entre neoplasia maligna (NM) como causa del HDA y mortalidad, en nuestro estudio los pacientes con NM tienen 5,38 veces mayor riesgo de fallecer con respecto a aquellos que tienen una diferente causa de sangrado. La presencia de esta variable es fundamental para el pronóstico del paciente, tal y como lo establecen Robert et al. (22), quienes en el Reino Unido analizaron a 14 212 pacientes entre los años 1999 y 2004 y con un seguimiento de 3 años observaron que el 95% de los pacientes que presentaron un cuadro de HDA debido a alguna NM fallecieron. Estos datos, junto a los presentados anteriormente, apoyan la idea de que se deberían aumentar los cuidados a los pacientes con HDA que presentan cirrosis como comorbilidad o una NM como causa de sangrado.
Uno de los pocos trabajos que evalúan la relación existente entre ingreso a UCI/Shock Trauma y mortalidad en pacientes con HDA, menciona que aproximadamente el 66,3% de los pacientes fallecidos ingresaron a la UCI (23). Sin embargo, a diferencia de nuestro estudio, no obtienen una asociación estadísticamente significativa.
Son varios los estudios en los que se confirma a la escala de Rockall como un buen predictor de mortalidad (24,25) a nivel mundial. En nuestro país, un estudio realizado el 2009 en el Hospital Nacional Cayetano Heredia concluye que un valor mayor a 4 en la escala de Rockall discrimina adecuadamente a los pacientes con riesgo de fallecer (8); mientras que en nuestro trabajo los resultados muestran que pacientes con un score de Rockall mayor a 4 tienen 19,75 veces mayor riesgo de fallecer con respecto a los que tiene un score menor o igual a 4.
Los pacientes que presentan episodios de resangrado durante su hospitalización tienen un riesgo 5,65 veces mayor de fallecer. De igual modo, en un estudio entre el 2007 y 2008 con 1360 pacientes encontraron que el resangrado era un factor independiente que predice la mortalidad (26); sin embargo, en aquel estudio, esa variable no presentaba una significancia estadística (OR=3,27; IC= 0,91 - 7,44)
Es preciso indicar que el valor de estas 3 últimas variables (ingreso a UCI/Shock-Trauma, score de Rockall mayor a 4, y resangrado) puede estar sobreestimando el riesgo de mortalidad debido a que el tamaño de la muestra no es el suficiente para poder tener una mejor precisión del riesgo ya que los IC son muy amplios.
En base a los hallazgos encontrados en este estudio, se propone el uso de la escala de Rockall en los pacientes con HDA de manera regular ya que la literatura nacional ha reforzado la validez de esta escala como un buen predictor de mortalidad (2,8). Asimismo, planteamos revisar las estrategias que se utilizan para evitar el sangrado intrahospitalario, tal como el uso apropiado de inhibidores de bomba de protones o el evitar medicamentos gastrolesivos en pacientes con riesgo de sangrado gastrointestinal (27,28).
Finalmente, el análisis de regresión logística multivariado se utiliza para hallar el riesgo de una variable independiente ajustado a las demás variables independientes. Utilizando este análisis se muestran los riesgos ajustados y se puede notar que variables como: la edad, hematemesis, sangrado intrahospitalario, cirrosis, resangrado y PG transfundidos, que en el análisis bivariado eran estadísticamente significativos, con el análisis multivariado no lo son, esto puede significar que al estar asociados a las demás variables están perdiendo la significancia debido a una probable superposición de sus efectos. Por ello, en nuestros resultados podemos apreciar que una NM como causa del HDA, ingreso a UCI/Shock-Trauma y un score de Rockall mayor a 4 son los factores de riesgo más importantes en nuestro estudio al mantener su significancia estadística en el análisis logístico multivariado.
El aporte de nuestro trabajo es el haber identificado y corroborados nuevos factores de riesgo para mortalidad en pacientes con HDA en nuestra realidad, como por ejemplo el sangrado intrahospitalario, la necesidad de terapia en una unidad de cuidados críticos y la presencia de resangrado. De igual modo, al realizar un análisis de regresión logística identificamos factores que poseen un mayor rigor estadístico como riesgo de mortalidad. Una fortaleza de nuestro trabajo es haber utilizado una ficha y una base de datos que fueron recolectados en forma prospectiva y confiable con un seguimiento a 30 días después de la HDA, esto gracias a los otros trabajos de investigación que el servicio de gastroenterología está desarrollando.
Dentro de las limitaciones de nuestro estudio encontramos al diseño de tipo retrospectivo; así como también nuestro número de pacientes identificados como casos, por lo que se refleja en nuestros amplios intervalos de confianza. De este modo, sugerimos la realización de un estudio prospectivo con un mayor número de pacientes en diferentes hospitales de nuestro país, para que de ese modo se puedan identificar los factores de riesgo de mortalidad para nuestro medio.
Podemos concluir que los factores que aumentan el riesgo de mortalidad en pacientes con hemorragia digestiva alta son: un score de Rockall mayor a 4, ingreso a la unidad de cuidados intensivos/Shock-Trauma, resangrado, hemorragia digestiva alta intrahospitalaria, cirrosis, presencia de hematemesis, número de paquetes globulares transfundidos, neoplasia maligna y edad.
BIBLIOGRAFÍA
1. Schemmer P, Decker F, Dei-Anane G, Henschel V, Buhl K, Herfarth C, et al. The vital threat of an upper gastrointestinal bleeding: Risk factor analysis of 121 consecutive patients. World J Gastroenterol. 2006;12(22):3597-601. [ Links ]
2. Soto-Tarazona A, Gutiérrez-de-Aranguren C, Cueva-Cueva K, Flores-Alva J, Díaz-Calderón A. Nuevo sistema de puntaje de predicción de la hemorragia digestiva alta complicada en comparación con el sistema de puntaje de Rockall. Rev Soc Peru Med Interna. 2007;20(1):5-9. [ Links ]
3. Cruz Alonso JR, Anaya González JL, Pampín Camejo LE, Pérez Blanco D, Lopategui Cabezas I. Mortalidad por sangrado digestivo alto en el Hospital «Enrique Cabrera». Rev Cubana Cir. 2008;47(4). [ Links ]
4. Alam MK. Factors affecting hospital mortality in acute upper gastrointestinal bleeding. Saudi J Gastroenterol. 2000;6(2):87-91. [ Links ]
5. Rockall TA, Logan RF, Devlin HB, Northfield TC. Variation in outcome after acute upper gastrointestinal haemorrhage. The National Audit of Acute Upper Gastrointestinal Hemorrhage. Lancet. 1995;346(8971):346-50. [ Links ]
6. Lewis JD, Bilker WB, Brensinger C, Farrar JT, Strom BL. Hospitalization and mortality rates from peptic ulcer disease and GI bleeding in the 1990s: relationship to sales of nonsteroidal anti-inflammatory drugs and acid suppression medications. Am J Gastroenterol. 2002;97(10):2540-9. [ Links ]
7. Yavorski RT, Wong RK, Maydonovitch C, Battin LS, Furnia A, Amundson DE. Analysis of 3,294 cases of upper gastrointestinal bleeding in military medical facilities. Am J Gastroenterol. 1995;90(4):568-73. [ Links ]
8. Espinoza J, Huerta J, Lindo M, García C, Ríos S, Vila S, et al. Validación del Score de Rockall en pacientes con hemorragia digestiva alta en un hospital de Lima - Perú. Rev Gastroenterol Peru, 2009;29(2):111-7. [ Links ]
9. Saeed ZA, Cole RA, Ramirez FC, Schneider FE, Hepps KS, Graham DY. Endoscopic retreatment after successful initial hemostasis prevents ulcer rebleeding: a prospective randomized trial. Endoscopy. 1996;28(3):288-94. [ Links ]
10. British Society of gastroenterology. UK comparative audit of upper gastrointestinal bleeding and the use of blood. United Kingdom: Elsewhere’s NHS Foundation Trust; 2007. [ Links ]
11. Rockall TA, Logan RF, Devlin HB, Northfield TC. Incidence of and mortality from acute upper gastrointestinal haemorrhage in the United Kingdom. Steering Committee and members of the National Audit of Acute Upper Gastrointestinal Haemorrhage. BMJ. 1995;311(6999):222-6. [ Links ]
12. Thomopoulos KC, Vagenas KA, Vagianos CE, Margaritis VG, Blikas AP, Katsakoulis EC, et al. Changes in etiology and clinical outcome of acute upper gastrointestinal bleeding during the last 15 years. Eur J Gastroenterol Hepatol. 2004;16(2):177-82. [ Links ]
13. Katschinski B, Logan R, Davies J, Faulkner G, Pearson J, Langman M. Prognostic factors in upper gastrointestinal bleeding. Dig Dis Sci. 1994;39(4):706-12. [ Links ]
14. Clason AE, Macleod DA, Elton RA. Clinical factors in the prediction for further haemorrhage or mortality in acute upper gastrointestinal haemorrhage. Br J Surg. 1986;73(12):985-7. [ Links ]
15. Loperfido S, Monica F, Maifreni L, Paccagnella A, Fama R, Dal Pos R, et al. Bleeding peptic ulcer occurring in hospitalized patients: analysis of predictive and risk factors and comparison with out-of-hospital onset of hemorrhage. Dig Dis Sci. 1994;39(4):698-705. [ Links ]
16. Fonseca J, Alves CC, Neto R, Arroja B, Vidal R, Macedo G, et al. Nonvariceal upper gastrointestinal bleeding in Portugal: a multicentric retrospective study in twelve Portuguese hospitals. Gastroenterol Hepatol. 2012;35(6):377-85. [ Links ]
17. Fattahi E, Somi MH, Moosapour MR, Fouladi RF. Independent predictors of in-hospital re-bleeding, need of operation and mortality in acute upper gastrointestinal bleeding. Pak J Biol Sci. 2011;14(17):849-53. [ Links ]
18. Green BT, Rockey DC. Acute gastrointestinal bleeding. Semin gastrointest Dis. 2003;14(2):44-65. [ Links ]
19. Scottish Intercollegiate Guidelines Network (SIGN). Management of acute upper and lower gastrointestinal bleeding: A national clinical guideline. Edinburgh: SIGN; 2008
[ Links ]20. Velásquez H, Espejo H, Ruiz E, Contardo C, Ichiyanagui C, Román R et al. Reporte de 4772 hemorragias digestivas en una unidad de sangrantes [resumen]. Resúmenes de comunicaciones libres XXVII Congreso Panamericano de Enfermedades Digestivas. Rev Gastroenterol Peru. 2001;21 Supl 1:S12-S13. [ Links ]
21. Imperiale TF, Dominitz JA, Provenzale DT, Boes LP, Rose CM, Bowers JC, et al. Predicting poor outcome from acute upper gastrointestinal hemorrhage. Arch Intern Med. 2007;167(12):1291-6. [ Links ]
22. Roberts SE, Button LA, Williams JG. Prognosis following upper gastrointestinal bleeding. PLoS One. 2012;7(12):e49507. [ Links ]
23. Klebl F, Bregenzer N, Schofer L, Tamme W, Langgartner J, Scholmerich J, et al. Risk factors for mortality in severe upper gastrointestinal bleeding upper gastrointestinal bleeding. Int J Colorectal Dis. 2005;20(1):49-56. [ Links ]
25. Sanders DS, Carter MJ, Goodchap RJ, Cross SS, Gleeson DC, Lobo AJ. Prospective validation of the Rockall risk scoring system for upper GI hemorrhage in subgroups of patients with varices and peptic ulcers. Am J Gastroenterol. 2002;97(3):630-5.
26. Musa M, Grimley CE. An Audit of acute upper-gastrointestinal haemorrhage, can Blatchford and Rockall aid in the management? [abstract]. Gut. 2005;54 Sup II:A113.
27. Marmo R, Koch M, Cipolletta L, Capurso L, Grossi E, Cestari R, et al. Predicting mortality in non-variceal upper gastrointestinal bleeders: validation of the Italian PNED score and prospective comparison with the Rockall score. Am J Gastroenterol. 2010;105(6):1284-91.
28. Cryer B. Management of patients with high gastrointestinal risk on antiplatelet therapy. Gastroenterol Clin North Am. 2009;38(2):289-303.
29. Lanza FL, Chan FK, Quigley EM; Practice Parameters Committee of the American College of Gastroenterology. Guidelines for prevention of NSAID related ulcer complications. Am J Gastroenterol. 2009;104(3):728-38. Correspondencia: Manuel Alejandro Corzo Maldonado Calle Los Tacones 395. Urb. Sta. Inés Chaclacayo. Lima 08, Perú. E-mail: manuel.corzo@upch.pe
Correspondencia:
Manuel Alejandro Corzo Maldonado
Calle Los Tacones 395. Urb. Sta. Inés, Chaclacayo. Lima 08, Perú.
E-mail: manuel.corzo@upch.pe
Recibido: 07/03/2013
Aprobado: 04/08/2013
Anexos
Anexo 1. Formato de recolección de datos.















