Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Gastroenterología del Perú
versión impresa ISSN 1022-5129
Rev. gastroenterol. Perú vol.34 no.1 Lima ene. 2014
R
eporte de casos
Hipertensión portal en el embarazo: presentación de un caso
Portal hypertension in pregnancy: report of a case
Daysi Rivera 1,2, Julián D. Martínez 3, Jorge I. Lizarazo 1,2, Geovanny Hernández 1,2, Martín Garzón 1,2, Juan C. Molano 1,2, Juan C. Marulanda 1,2, Nathan Hormaza 1,2, Camilo Manrique 1,2, Mario H. Rey 1,2
1 Unidad de Gastroenterología, Hospital Universitario de La Samaritana. Bogotá, Colombia.
2 Universidad del Rosario. Bogotá, Colombia.
3 Facultad de Medicina, Universidad Nacional de Colombia. Bogotá, Colombia.
RESUMEN
La coexistencia de embarazo y enfermedad hepática representa una situación clínica compleja. Durante el embarazo se desarrolla un estado hipervolémico debido a un flujo esplácnico incrementado, que contribuye a mayor presión portal transmitida a las venas colaterales que incrementan el riesgo de hemorragia varicosa en este grupo de pacientes. Se reporta el caso de una paciente de 39 años en el sexto embarazo y sin ningún antecedente médico previo que presenta hipertensión portal pre-sinusoidal y que gracias al manejo multidisciplinario adecuado, tuvo un parto sin complicaciones. Se revisa la literatura pertinente al caso.
Palabras clave: Hipertensión portal; Embarazo; Várices esofágicas y gástricas (fuente: DeCS BIREME).
ABSTRACT
The coexistence of pregnancy and liver disease represents a complex clinical situation. Pregnancy develops hypervolemic state due to increased splachnic blood flow, which contributes to increased portal pressure transmitted to collateral veins that increase the risk of variceal bleeding in these patients. We report the case of a 39 years old patient in the sixth pregnancy and without any previous medical history that presented pre-sinusoidal portal hypertension, and thanks to appropriate multidisciplinary management had an uncomplicated delivery. We review the literature relevant to the case.
Key words: Hypertension, portal; Pregnancy; Esophageal and gastric varices (source: MeSH NLM).
INTRODUCCIÓN
La enfermedad hepática durante el embarazo es infrecuente, pero cuando se presenta puede ser un evento dramático. La disfunción hepática puede ser causada por condiciones que son específicas del embarazo o por enfermedades hepáticas que no son propias del embarazo (1).
El embarazo modifica el estado hemodinámico tempranamente durante el primer trimestre en respuesta a requerimientos aumentados de oxígeno tanto para el feto como para la madre, como consecuencia, el volumen plasmático está incrementado desde la semana 6 a la 32 de gestación con un incremento global del 50%. Se produce mayor retención de agua debido a la retención de sodio secundario a la activación de los canales específicos de agua (aquaporinas) en la nefrona distal; por lo tanto el agua se mueve del intersticio hipoosmolar al intersticio hiperosmolar. Tanto la retención de agua como de sodio, contribuyen a la expansión de volumen, aumento de la masa eritrocitaria en un 30%, a pesar de que el volumen plasmático incrementa más que la masa eritrocitaria existe un descenso significativo en el hematocrito materno. El gasto cardíaco se incrementa en un 30-50% (1). Este estado hipervolémico crea un flujo portal incrementado, el cual contribuye a una presión portal incrementada la cual es transmitida a venas colaterales del tracto gastrointestinal superior y por lo tanto incrementa el riesgo de sangrado varicoso (2).
Mediante este reporte de caso, nos proponemos contribuir al manejo de las pacientes que se presentan con hipertensión portal durante el embarazo.
CASO CLÍNICO
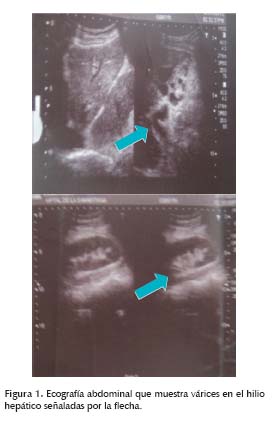
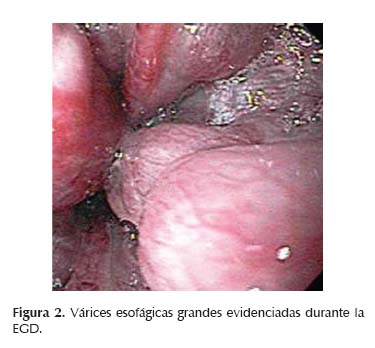
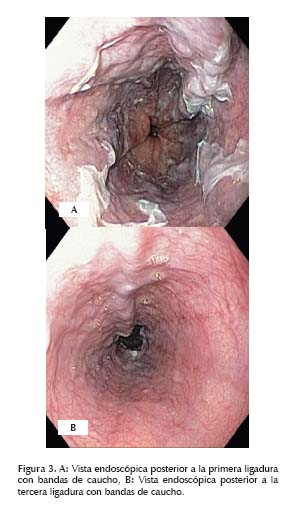
Mujer de 39 años procedente de Nilo, Cundinamarca, que cursa con el sexto embarazo, en la semana 27 de gestación (documentada por ecografía), sin ningún antecedente previo, es referida de hospital local, al Hospital Universitario de la Samaritana (HUS), debido a que durante su segundo control prenatal, se le documenta bicitopenia (Glóbulos blancos: 2 800 x mm3 y Plaquetas: 69 000 x mm3). No hay datos de sangrado transvaginal, ictericia, coluria, cefalea, edema de miembros inferiores, proceso febril u otros síntomas. La paciente reportaba que sus cinco embarazos previos, habían cursado sin ningún problema y fueron partos vaginales. Al examen físico a la unidad de urgencias, se le documenta pálida, adelgazada, abdomen ocupado por útero grávido, con fetocardia presente, sin actividad uterina, neurológico sin alteraciones, extremidades sin edemas. Tacto vaginal sin alteraciones que reportar, no evidencia de sangrado. Se realiza ecografía obstétrica que reporta feto único vivo, fetocardia presente. En paraclínicos se reporta pancitopenia (glóbulos blancos: 3 080 x mm3, Hemoglobina: 11,7 g/dl Hematocrito 30% Plaquetas: 65 000 x mm3), pruebas hepáticas dentro de límites normales (transaminasa glutámica oxalacética: 22,2 U/l, transaminasa glutámica pirúvica: 19,7 u/l, bilirrubina total: 0,5 mg/dl fosfatasa alcalina: 68 u/l gamma glutamil transferasa: 26 u/l, deshidrogenasa láctica: 282,7 u/l) examen parcial de orina normal, sin evidencia de proteinuria, en frotis de sangre periférica, se reportó disminución de todas las líneas celulares. Debido a plaquetopenia, se decide realizar ecografía abdominal que reportó esplenomegalia y várices en el hilio hepático, sugestivas de hipertensión portal (Figura 1). Es evaluada por gastroenterología y se considera que la paciente no presenta factores de riesgo para hepatopatía, presenta pancitopenia con perfil hepático normal y función hepática preservada, se sugiere descartar hipertensión portal presinusoidal mediante la realización de doppler portal, marcadores virales, metabólicos, inmunológicos, estudio de coagulopatía y realización de esofagogastrodudoenoscopia (EGD), ésta última demostró várices esofágicas grandes con estigmas inminentes de sangrado (Figura 2), gastropatía portal hipertensiva y várices fúndicas pequeñas. El doppler portal reportó malformación cavernomatosa del hilio hepático y signos de hipertensión portal. El resto de estudios solicitados, perfil viral, inmunológico y metabólico fueron negativos, observándose únicamente disminución de los niveles séricos de antitrombina III: 13,2 UI/ml (Valores normales (VN): 16,5-31,4 UI/ ml), proteína S: 25 (VN: 70-140), proteína C: 24 (VN: 52-118), factor V de Leiden: negativo. Con lo anterior se considera un síndrome de hipertensión portal presinusoidal secundario a trastorno de hipercoagulabilidad. Se realiza resonancia magnética abdominal que reportó degeneración cavernomatosa de la porta por lo cual se decide realizar ligadura endoscópica de várices esofágicas en tres sesiones (Figura 3) mostrando notable disminución del tamaño de éstas. La paciente es llevada hasta la semana 36 de embarazo y se realiza cesárea, nace producto único con bajo peso al nacer pero en condiciones de salud favorables. A la paciente se le indica salida con profilaxis secundaria con propranolol 40 mg/dia y anticoagulación con heparinas de bajo peso molecular (HBPM) 40 mg subcutáneo c/12 horas posterior al parto.
DISCUSIÓN
El gradiente de presión venosa hepática (HVPG) normal es de 3-5 mmHg. Un HVPG por encima de 5 mmHg define hipertensión portal, sin embargo un HVPG de 10 mmHg o mayor define hipertensión portal clínicamente significativa ya que este gradiente de presión predice el curso clínico en pacientes con cirrosis que incluye el desarrollo de várices, descompensación clínica y hepatocarcinoma (3) y puede ser el resultado de cirrosis hepática o enfermedades no cirróticas (4). Las venas portales acarrean aproximadamente 1500 mL/min de sangre desde el intestino delgado, intestino grueso, bazo, estómago e hígado. La obstrucción en el flujo venoso portal resulta en un aumento en la presión venosa portal. Como respuesta a esto se desarrolla una circulación colateral derivando el flujo sanguíneo obstruido a las venas sistémicas (colaterales portosistémicas) (5). Las anastomosis más importantes, son las colaterales gastroesofágicas que drenan en la vena ácigos e incluyen las várices esofágicas, las cuales son las responsables de la principal complicación de la hipertensión portal: el sangramiento digestivo alto (4).
Las causas de hipertensión portal pueden dividirse en posthepáticas, intrahepáticas (presinusoidal o sinusoidal) y prehepáticas (6). Entre las causas posthepáticas se encuentran la insuficiencia cardíaca derecha, pericarditis constrictiva y el síndrome de Budd Chiari. Las causas prehepáticas son aquellas que causan trombosis de la vena porta o compresión u oclusión portal, mientras que la principal causa intrahepática es la cirrosis (5). La hipertensión portal no cirrótica (HPNC) es un grupo heterogéneo de enfermedades que es secundario a etiologías intrahepáticas y extrahepáticas, donde la función hepática usualmente está preservada y el sistema reproductor raramente se afecta (7). En general, estas lesiones por naturaleza son vasculares y pueden ser clasificadas según el sitio de resistencia al flujo sanguíneo sanguíneo (4,5).
La mayoría de los desórdenes vasculares hepáticos son raros con excepción de la trombosis de la vena porta (8). La oclusión de la vena porta a nivel prehepático con la formación de un cavernoma portal es llamado obstrucción de la vena porta extrahepático (EHPVO, del inglés extrahepatic portal vein obstruction) (9). El cavernoma portal consiste en una red venosa colateral periportal y/o intrahepática, que se ha desarrollado como trombosis portal aguda o de larga duración y es el resultado de una combinación de factores protrombóticos locales y sistémicos (10). En países en desarrollo, esta es una causa frecuente de HPNC, y hasta el 30% de las hemorragias varicosas son debidas a ésta (11).
La esplenomegalia es un hallazgo frecuente en pacientes con enfermedad hepática, usualmente es asintomática pero puede causar hiperesplenismo (12) condición que puede ser vista en los pacientes con EHPVO (13). Trombocitopenia es la manifestación más frecuente de del hiperesplenismo y puede contribuir a la hemorragia producida por la hipertensión portal. La esplenectomía sola, puede efectivamente aliviar el hiperesplenismo, pero no hace nada con la hipertensión portal subyacente (12,13). La EHPVO en el 74 Rev Gastroenterol Peru. 2014;34(1):73-6 adulto, ocurre secundario a estímulos trombóticos, tales como el embarazo, anticonceptivos orales, trastornos (4,9,11) mieloproliferativos o déficit de proteínas C y S , en el caso de nuestra paciente estaban presentes tanto el embarazo como los déficit de proteína C y S que condicionaron su estado de hipertensión portal. Esta se presenta con episodios repetidos de sangrado varicoso, esplenomegalia asintomática o características de hiperesplenismo, y raramente, con ictericia y/o ascitis (11).
Estudios han reportado que la fertilidad está cerca de lo normal en pacientes con HPNC (2), sin embargo el embarazo se ha reportado como un potencial peligro que podría causar episodios recurrentes de hemorragia en las mujeres con EHPVO que no han sido tratados de una forma adecuada (14), ya que el riesgo estimado de sangrado reportado en la literatura es 400 veces mayor que en pacientes con gestación normal (15). No todas las pacientes con hipertensión portal elevada sangran, diversos factores locales deben estar involucrados: la tensión de la pared de la várice es probablemente el mejor descriptor simple de riesgo de sangrado varicoso y depende de la presión portal, del tamaño de la várice y del grosor de su pared (5). La hemorragia varicosa es más frecuente que ocurra durante el segundo y tercer trimestre del embarazo, cuando el volumen sanguíneo está máximamente expandido y el feto causa una mayor compresión en la vena cava inferior y la vasculatura colateral (16).
Al igual que en las pacientes cirróticas que no están embarazadas, la ligadura endoscópica con bandas es el pilar del tratamiento para episodios agudos de hemorragia. La escleroterapia anteriormente era vista como una alternativa, pero ha sido reemplazada por la ligadura con bandas ya que con esta última se evita cualquier riesgo de instilación química (16). De acuerdo al reciente reporte del consenso de Baveno V, la ligadura endoscópica con bandas es la terapia endoscópica (17) recomendada lo cual fue realizado en nuestra paciente.
Otro aspecto importante en el manejo de las pacientes embarazadas con EHPVO es el rol de la anticoagulación. En contraste con los pacientes crónicos, las HBPM deberían iniciarse inmediatamente y luego iniciar terapia oral en pacientes con EHPVO sintomáticos agudos (11,17). Esta recomendación sugiere que ya que el embarazo es un estado protrombótico, la terapia anticoagulante es necesaria en mujeres embarazadas con EHPVO solamente si se presenta con un episodio agudo o reciente; sin embargo la factibilidad de instituirla cuando una paciente se presenta con hematemesis, pancitopenia o várices esofágicas grandes con signos rojos permanece aún en debate (11,18). En pacientes con EHPVO crónica establecida y que presentan estados hipercoagulables y/o episodios trombóticos recurrentes asociados, los anticoagulantes deben ser administrados a lo largo de toda su vida (18), tal como se realizó en el caso de nuestra paciente. En mujeres con alto riesgo de sangrado, los beneficios potenciales de la profilaxis primaria con betabloqueadores no selectivos tales como propranolol y nadolol, designados por la Food and Drug Administration como categoría C en el embarazo, pueden sobrepasar los riesgos potenciales de daño fetal. Las morbilidades más comúnmente reportadas de estas drogas incluyen retardo del crecimiento intrauterino, hipoglicemia y bradicardia neonatal (19).
Un área de controversia en pacientes embarazadas con hipertensión portal, es el momento del parto. El riesgo de sangrado varicoso está incrementado al momento de la labor del parto debido a las múltiples maniobras de Valsalva. Se ha postulado que la presión intrabdominal resultante incrementada, conlleva a hipertensión portal incrementada y por lo tanto a mayor riesgo de ruptura de las várices. Es por esto, que algunos expertos sugieren el parto por cesárea (13,15) y así disminuir este riesgo. Otros autores reportan que el parto transpelviano puede ser planificado en la mayoría de pacientes y que la cesárea debe preservarse para cuando existan indicaciones obstétricas (5).
El manejo interdisciplinario en la paciente fue indispensable para obtener resultados favorables en pacientes con hipertensión portal presinusoidal.
BIBLIOGRAFÍA
1. Lopez-Mendez E, Avila-Escobedo L. Pregnancy and portal hypertension a pathology view of physiologic changes. Ann Hepatol. 2006;5(3):219-23. [ Links ]
2.
Qureshi W, Adler DG, Davila R, Egan J, Hirota W, Leighton J, et al. ASGE Guideline: the role of endoscopy in the management of variceal hemorrhage, updated July 2005. Gastrointest Endosc. 2005;62(5):651-5. [ Links ]3. Bari K, Garcia-Tsao G. Treatment of portal hypertension. World J Gastroenterol 2012;18(11):1166-75. [ Links ]
4.
Sarin SK, Kumar A. Noncirrhotic portal hypertension. Clin Liver Dis. 2006;10(3):627-51. [ Links ]5. Sáez V, Pérez M, Daudinot C, Molina C, Miranda J, Montero F, et al. Hipertensión portal y embarazo. Rev Cubana Obstet Ginecol. 2009;35(3):1-8. [ Links ]
6. Berzigotti A, Seijo S, Reverter E, Bosch J. Assessing portal hypertension in liver diseases. Expert Rev Gastroenterol Hepatol. 2013;7(2):141-55. [ Links ]
7. Aggarwal N, Sawhney H, Vasishta K, Dhiman RK, Chawla Y. Non-cirrhotic portal hypertension in pregnancy. Int J Gynaecol Obstet. 2001;72(1):1-7. [ Links ]
8. DeLeve LD, Valla DC, Garcia-Tsao G; American Association for the Study Liver Diseases. Vascular disorders of the liver. Hepatology. 2009;49(5):1729-64. [ Links ]
9. Hajdu CH, Murakami T, Diflo T, Taouli B, Laser J, Teperman L, et al. Intrahepatic portal cavernoma as an indication for liver transplantation. Liver Transpl. 2007;13(9):1312-6. [ Links ]
10. Parikh S, Shah R, Kapoor P. Portal vein thrombosis. Am J Med. 2010;123(2):111-9. [ Links ]
11. Mandal D, Dattaray C, Sarkar R, Mandal S, Choudhary A, Maity TK. Is pregnancy safe with extrahepatic portal vein obstruction? An analysis. Singapore Med J. 2012;53(10):676-80. [ Links ]
12. McCormick PA, Murphy KM. Splenomegaly, hypersplenism and coagulation abnormalities in liver disease. Baillieres Best Pract Res Clin Gastroenterol. 2000;14(6):1009-31. [ Links ]
13. Rajalingam R, Javed A, Sharma D, Sakhuja P, Singh S, Nag HH, et al. Management of hypersplenism in non-cirrhotic portal hypertension: a surgical series. Hepatobiliary Pancreat Dis Int. 2012;11(2):165-71. [ Links ]
14. Bhandarkar PV, Sreenivasa D, Mistry FP, Abraham P, Bhatia SJ. Profile of extrahepatic portal venous obstruction in Mumbai. J Assoc Physicians India. 1999;47(8):791-4. [ Links ]
15. Paternoster DM, Floreani AR, Paggioro A, Laureti E. Portal hypertension in a pregnant woman. Minerva Ginecol. 1996;48(6):243-5. [ Links ]
16. Tan J, Surti B, Saab S. Pregnancy and cirrhosis. Liver Transpl. 2008;14(8):1081-91. [ Links ]
17. de Franchis R; Baveno V Faculty. Revising consensus in portal hypertension: report of the Baveno V consensus workshop on methodology of diagnosis and therapy in portal hypertension. J Hepatol. 2010;53(4):762-8. [ Links ]
18. Sarin SK, Sollano JD, Chawla YK, Amarapurkar D, Hamid S, Hashizume M, et al. Consensus on extra-hepatic portal vein obstruction. Liver Int. 2006;26(5):512-9. [ Links ]
19 Garcia-Tsao G, Sanyal AJ, Grace ND, Carey W. Prevention and management of gastroesophageal varices and variceal hemorrhage in cirrhosis. Hepatology. 2007;46(3):922-38. [ Links ]
Recibido: 18/07/2013
Aceptado: 06/01/2014