Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista de Gastroenterología del Perú
Print version ISSN 1022-5129
Rev. gastroenterol. Perú vol.34 no.2 Lima Apr. 2014
Artículo original
Síndrome de prolapso de mucosa rectal: estudio de casos. Hospital Daniel A Carrión,Lima, Perú. 2010-2013
Rectal mucosal prolapse syndrome: study of cases. Hospital Daniel A Carrion, Lima, Peru, 2010-2013
Fernando Arévalo Suarez1b,2,4,5, Irene Cárdenas Vela1a, Kriss Rodríguez Rodríguez1a, María Teresa Pérez Narrea 1b,4, Omar Rodríguez Vargas1a, Pedro Montes Teves1a,3,4, Eduardo Monge Salgado1a,4,5,6
1 Hospital Nacional Daniel Alcides Carrión-Callao. Lima, Perú.
2 Clínica Ricardo Palma. Lima, Perú.
3 Clínica Internacional. Lima, Perú.
4 Universidad Peruana de Ciencias Aplicadas. Lima, Perú.
5 Universidad Nacional Mayor de San Marcos. Lima, Perú.
6 Universidad Peruana Cayetano Heredia. Lima, Perú.
a Médico gastroenterólogo, b Médico patólogo
RESUMEN
Objetivo: Describir el espectro clínico endoscópico e histológico de síndrome de prolapso de mucosa rectal, antes llamado ulcera rectal solitaria, en pacientes de un hospital general. Material y métodos: Se recolectaron los casos diagnosticados como síndrome de prolapso de mucosa rectal durante los años 2010-2013. Las historias clínicas fueron revisadas y las láminas fueron reevaluadas por 2 patólogos. Resultados: Se seleccionaron 17 casos de prolapso de mucosa rectal, la mayoría en varones menores de 50 años, los hallazgos clínicos más frecuentes fueron rectorragia (82%) y constipación (65%), con hallazgos endoscópicos muy variables que incluyó eritema (41%), ulceras (35%) y lesiones elevadas (29%). Todos los casos presentaron hiperplasia fibromuscular en lámina propia y distorsión de criptas en la evaluación histológica Conclusión: En nuestro estudio de síndrome de prolapso de mucosa rectal la rectorragia y la constipación fueron los hallazgos clínicos más frecuentes. El eritema mucoso fue la presentación endoscópica más frecuente.
Palabras clave: Úlcera anal; Prolapso rectal; Hiperplasia; Hemorragia (fuente: DeCS BIREME).
ABSTRACT
Objective: to describe the clinical, endoscopic, and histological characteristics of rectal mucosal prolapse syndrome, formerly known as Solitary rectal ulcer, in patients from a general hospital. Material and methods: All patient diagnosed as rectal mucosal prolapse syndrome during 2010-2013 was selected; the medical history war reviewed and the histological slides were reevaluated by two pathologists. Results: 17 cases of rectal mucosal prolapse syndrome were selected, the majority were males under 50 years, the most common clinical findings were rectal bleeding (82%) and constipation (65%), the endocopic findings were heterogeneous,: erythema (41%), ulcers (35%) and elevated lesions (29%). All cases presented fibromuscular hyperplasia in lamina propia and crypt distortion in the microscopic evaluation. Conclusion: In our study of rectal mucosal prolapse syndrome. The most common clinical findings were rectal bleeding and constipation. Erythematous mucosa was the most common endoscopic finding.
Key words: Anal ulcer; Rectal prolapse; Hyperplasia; Hemorrhage (source: MeSH NLM).
INTRODUCCIÓN
El síndrome de prolapso de mucosa rectal (SPMR) es una patología poco conocida de curso crónico y benigno, cuya presentación clínica y endoscópica es tan variable, que puede confundirse con otras entidades como un cáncer colorectal o colitis ulcerativa (1,2).
Conocida bajo el nombre de úlcera rectal solitaria a inicios de los años 70’ (3); actualmente se desaconseja este nombre porque no siempre se presenta como ulcera ni de manera solitaria ni siempre en recto (4). Una búsqueda actualizada en Medline nos mostró que el primer reporte en nuestro país data del año 2002 (5); en un paciente de 14 años cuya presentación fue la clásica ulcera en recto. Otros trabajos en Latinoamérica son reporte de casos o artículos de revisión (6).
En 1983, Du Boulay y col. (7), le dieron el nombre de SPMR, debido a que los hallazgos histológicos son similares a los encontrados en otras zonas de prolapso mucoso, como ocurre, por ejemplo, en la diverticulosis colónica.
Este prolapso se produciría sin que necesariamente se acompañe de un prolapso de toda la pared. Se cree que el prolapso mucoso condicionaría isquemia por trauma vascular, lo que finalmente genera ulceración y cambios regenerativos de la mucosa. Este prolapso mucoso puede estar condicionado por una alteración funcional espástica del músculo puborrectal, conocida como contracción paradójica, durante el acto de la defecación. Ello conllevaría un incremento de la presión intraabdominal y en el canal anal, que finalmente conduciría al prolapso de la mucosa (4,6).
El SPMR, actualmente agrupa a la clásica ulcera rectal solitaria, proctitis quística profunda, pólipos inflamatorios cloacogénicos, pólipos inflamatorios “caps” y los pólipos inflamatorios mioglandulares o pólipos de Nakamura (8). Todas ellas se diferencian por las características clínicas pero comparten el mismo aspecto histológico.
El diagnostico endoscópico y clínico requiere confirmar con la histología para el diagnóstico definitivo. La hiperplasia fibromuscular con extensión de fibras de músculo liso en la lámina propia de la mucosa rectal, es el hallazgo histológico más característico y el de mayor importancia, para el diagnóstico (9).
Por lo tanto, es muy importante reconocer esta entidad para tenerla en cuenta en nuestro diagnóstico diferencial endoscópico así como histológico. El objetivo del presente trabajo es describir el espectro clínico endoscópico histológico de esta patología en un grupo de pacientes de nuestro hospital durante los años 2010-2013.
MATERIAL Y MÉTODOS
Se recolectaron de la base de datos del servicio de patología del hospital Daniel A Carrión, todos los casos diagnosticados como prolapso de la mucosa rectal durante los años 2010-2013.
Las láminas histológicas fueron reevaluadas por dos patólogos, se consideró como caso de Prolapso de mucosa rectal si al examen microscópico se encontraba las siguientes características: a) Hiperplasia fibromuscular en lámina propia, b) criptas alargadas con cambios regenerativos epiteliales (10,11).
Las historias clínicas de los casos fueron revisadas. Se recolectaron características clínicas como genero, edad y sintomas y los hallazgos endoscópicos. Se excluyeron los casos que no tuviesen información clínica completa. Los datos fueron procesados en Excel 8.0, el análisis consistió en medias y frecuencias.
RESULTADOS
Se recolectaron 20 casos de SPMR durante los años 2010-2013, no obstante 3 fueron excluidos, por no contar con información clínica suficiente, seleccionándose finalmente 17 casos. La mayoría fueron varones (64,7%). El rango de edad fue de 17 a 67 años. El promedio de edad fue 36,8 años.
Todos ellos acudieron por rectorragia, constipación, dolor anal, entre otros síntomas menos frecuentes (ver Tabla 1).

La presentación endoscópica fue de úlcera, eritema, lesión elevada y estenosis (ver Tabla 2) .La úlcera fue en 4 casos múltiple y en 2 solitaria. La lesión elevada fue polipoide, tumoral y nodular múltiple (ver Figura 1). Es importante señalar que estos tipos de lesiones no son excluyentes entre sí, pudiendo coexistir en algunos casos, como eritema y lesiones elevadas.
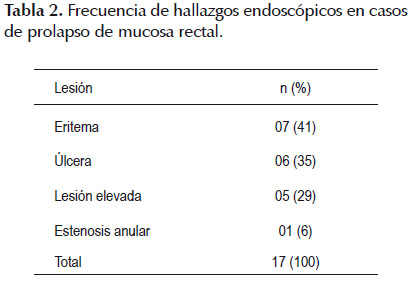
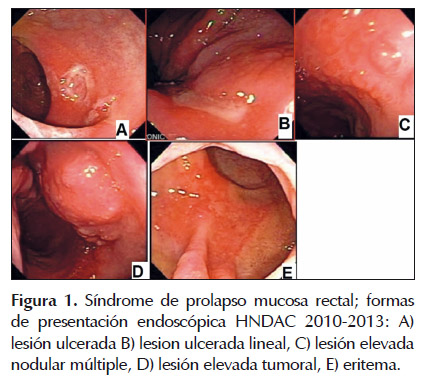
Se identificaron otras patologías asociadas como hemorroides en 11 casos 65%. La coexistencia de prolapso total de mucosa fue de 12%.
Los hallazgos histológicos reportados se describen en la Tabla 3; todos ellos mostraron hiperplasia fibromuscular y criptas alargadas con cambios regenerativos, con alteración en el número de células caliciformes, como se muestra en la Figura 2.
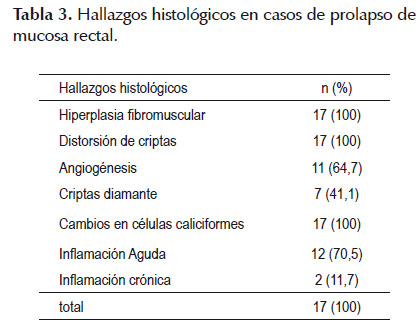
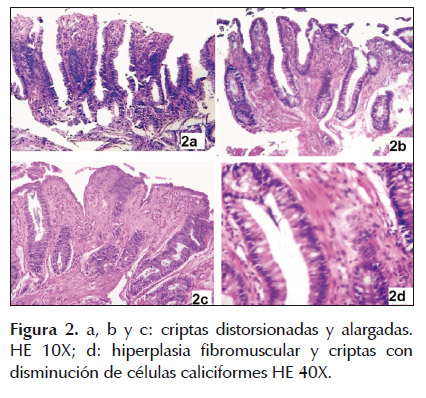
DISCUSIÓN
El SPMR, es una entidad poco frecuente, con la que nos estamos familiarizando. Reportamos 17 casos en 3 años y medio. En un estudio realizado en Irlanda (12) se estimó su incidencia a un caso por 100 000 habitantes por año. Hubo confusión diagnóstica con otras entidades como cáncer colorectal y colitis ulcerativa al inicio de la evaluación de 3 casos. Este hecho, no es raro que ocurra, incluso en centros especializados, Tjandra et al menciona que el tiempo de demora hasta el diagnóstico final es de 5 años en promedio (13).
Esta es una entidad que clásicamente se ha descrito en menores de 50 años (4). La edad promedio de nuestros casos fue de 36,8 años. Nuestros pacientes más jovenes fueron dos varones, ambos de 17 años. Debe tenerse en cuenta que esta patología puede observarse incluso en pacientes pediátricos., en quienes la presentación clínica es muy parecida a la del adulto (14).
La rectorragia es el síntoma más frecuente en esta patología, se produce por ulceración de la mucosa, en forma de pequeñas cantidades de sangre fresca mezclada con las heces (15). En nuestros pacientes, se presentó en el 82%. Similares hallazgos fueron reportados por Abid (15) y Tjandra (16), quienes reportan la frecuencia de rectorragia en 80% y 56% respectivamente.
El segundo síntoma más frecuentemente hallado fue la constipación, que nosotros encontramos en un 65% de nuestros pacientes, mayor a lo descrito en otros trabajos (15) (23%), se caracteriza por un deseo permanente de defecar, con esfuerzos defecatorios reiterados y sensación de taponamiento debido a la existencia de prolapso mucoso del recto en la zona proximal del canal anal. incluso muchos pacientes precisan manipulación digital para defecar. Esta maniobra fue consignada sólo en dos de nuestros pacientes.
Asimismo una patología asociada a constipación, como son las hemorroides fue hallada con mayor frecuencia (65%) a lo reportada por otros trabajos que la describen en un 7%. Esto nos da una idea de la importancia, que para algunos autores, tiene la constipación crónica en el desarrollo del prolapso de mucosa.
Síntomas como eliminación de moco y dolor abdominal fueron hallados con menor frecuencia a lo reportado por otros autores. Sorprendentemente, en esta patología, también se describe diarrea hasta en 20% (4), síntoma que se pudo evidenciar en 5 de nuestros pacientes. Todos nuestros pacientes fueron sintomáticos, se dice que el 25% permanece asintomático (16), el diagnóstico en estos casos es incidental.
En algunos pacientes puede existir una patología psiquiátrica subyacente, como un trastorno obsesivo-compulsivo, aunque este aspecto ha sido poco estudiado (16).
La presentación endoscópica de esta patología es muy variable, pueden observarse úlceras, estenosis, lesiones elevadas tipo masa, pólipo y nodulaciones múltiples y eritema.
La presentación endoscópica tipo eritema, en nuestro estudio, fue la más frecuente y mayor (41%) a lo reportado por otros autores (3%). Este hallazgo nos resulta muy interesante porque este tipo de lesion podría pasar desapercibida o ser minimizada como cambios por enema; lo que nos hace replantear la conducta que tenemos frente a ellas.
La lesión ulcerada es la lesión endoscópica más frecuente según la mayoría de autores, Abid y col. la reportan en el 78%, nosotros observamos una frecuencia de 35%, por debajo de la presentación tipo eritema. El aspecto macroscópico típico, es el de una úlcera pequeña (0,5 -5 cm), superficial, rodeada de un halo eritematoso, y su fondo suele ser blanquecino, gris o amarillento. La morfología de la úlcera puede variar de redondeada, ovalada, lineal, serpiginosa o estrellada. Puede ser única o múltiple; Se suele localizar en la cara anterior o anterolateral del recto, entre los 5 y los 10 cm del margen anal y centrada sobre un pliegue rectal (17-19).
En nuestro trabajo, la lesión elevada se presentó en el 29%. Sin embargo para otros autores, es la segunda e incluso la principal manifestación endoscópica en frecuencia (16). Es importante señalar que en este grupo de lesiones levadas, incluimos nodulaciones múltiples, pólipos y tumoraciones, Esta lesión puede simular pólipos hiperplásicos o incluso un carcinoma rectal. Dependiendo de la localización recibe diferentes nombres desde el término genérico, pólipos asociados a prolapso mucoso, o más específico como pólipo cloacogénico, cuando su localización es anorectal.
La mayoría de autores estan de acuerdo en que el criterio histológico fundamental para el diagnóstico es: la hiperplasia fibromuscular de la lámina propia, con fibras musculares lisas verticalizadas entre las criptas (10,11). Esta característica fue criterio de inclusión, por lo que estuvo presente en el 100% de nuestros pacientes.
La remodelacion arquitectural de la mucosa es una característica importante de esta patología, resultado de la reparación y regeneración epitelial generados por el prolapso mucoso que condiciona isquemia crónica. Lo que produce cambios en la mucosa como alargamiento de criptas y pérdida o hipérplasia de células caliciformes. Estos cambios fueron observados en todos nuestros casos.
Adicionalmente se estudiaron otras características histológicas como angiogénesis reparativa, el grado de inflamación y las criptas en forma de diamante (20,21). La angiogénesis reparativa que está en relación a ulceración e indirectamente a la patología vascular subyacente, estuvo presente en 11 de nuestros casos. La presencia de criptas anguladas en forma de “diamante”, como consecuencia de la reparación arquitectural son también características histológicas de esta entidad. Warren (21) lo reporta en un 54%, nosotros lo vimos en 41% de los casos. La inflamación de nuestros casos fue leve y mayoritariamente aguda, hallazgo que es de utilidad en la diferenciación con CU, en la cual la inflamación es severa y crónica, predominantemente linfoplasmocitaria.
El diagnóstico diferencial histológico, incluye a la colitis ulcerativa (CU), de esta, puede diferenciarse por la poca presencia de células inflamatorias en el SPMR y la ausencia de hiperplasia fibromuscular en CU. Es importante resaltar que Bifurcación de criptas, hallazgo característico de CU, se observó solo en 2 de nuestros casos de SPMR.
También es importante diferenciarlo del adenoma o adenocarcinoma, sobretodo cuando los cambios regenerativos epiteliales son marcados. Sin embargo, en los casos de prolapso mucoso, la atipia nuclear es basal y no alcanza la superficie mucosa como si ocurre en los procesos neoplásicos
Se debe señalar, que aunque el prolapso de la mucosa rectal es por definición una lesión benigna reparativa, se han reportado casos de asociación con adenomas y adenocarcinomas, por lo que en el estudio histológico debe tenerse mucho cuidado en la identificación de lesiones neoplásicas. Tsuschida y cols. describieron un caso de úlcera rectal solitaria con un foco de adenocarcinoma bien diferenciado sugiriendo la posibilidad de transformación maligna del SPMR (22).
En conclusión, presentamos 17 casos de prolapso de mucosa rectal, la mayoría en varones menores de 50 años, cuya sintomatología más frecuente fue rectorragia y constipación, con hallazgos endoscópicos muy variables que incluyó úlceras, eritema y lesiones elevadas. Todos los casos presentaron hiperplasia fibromuscular como criterio fundamental para el diagnóstico histológico. Nuestros hallazgos son similares a los reportados por otros autores a nivel mundial.
BIBLIOGRAFÍA
1. Li SC, Hamilton SR. Malignant tumors in the rectum simulating solitary rectal ulcer syndrome in endoscopic biopsy specimens. Am J Surg Pathol. 1998 Jan;22(1):106-12. [ Links ]
2. Britto E, Borges AM, Swaroop VS, Jagannath P, DeSouza LJ.Solitary rectal ulcer syndrome. Twenty cases seen at an oncology center . Dis Colon Rectum. 1987 May;30(5):381-5.
3. Madigan MR, Morson BC. Solitary ulcer of the rectum. Gut. 1969 Nov;10(11):871-81. [ Links ] [ Links ]
5. Salazar Ventura S, Ramos Barrientos M. Úlcera rectal solitaria a propósito de un caso. Rev Gastroenterol Peru. 2002;22(2):173-6. [ Links ]
6. Marquez JR, Martinez CE, Escobar J, Hormaza JA, Sanchez W. Ulcera rectal solitaria. Revista Colombiana de Gastroenterología. 2000;15(1):74-84 . [ Links ]
7. Du Boulay CE, Fairbrother J, Isaacson PG.Mucosal prolapse syndrome--a unifying concept for solitary ulcer syndrome and related disorders. J Clin Pathol. 1983 Nov;36(11):1264-8. [ Links ]
8. Arévalo F, Aragón V, Alva J, Perez Narrea M, Cerrillo G, Montes P, et al.Pólipos colorectales: actualización en el diagnóstico . Rev Gastroenterol Peru. 2012;32(2):123-33. [ Links ]
9. Chiang JM, Changchien CR, Chen JR.Solitary rectal ulcer syndrome: an endoscopic and histological presentation and literature review . Int J Colorectal Dis. 2006 May;21(4):348-56. [ Links ]
10. Greenson JK. Diagnostic Pathology: Gastrointestinal. Chicago: Lippincott Williams & Wilkins; 2009. [ Links ]
11. Odze RD, Goldblum JR. Surgical Pathology of the GI Tract, Liver, Biliary Tract, and Pancreas, 2nd ed. Philadelphia: Elsevier; 2009. [ Links ]
12. Martin CJ, Parks TG, Biggart JD. Solitary rectal ulcer syndrome in Northern Ireland. 1971-1980. Br J Surg. 1981 Oct;68(10):744-7. [ Links ]
13. Tjandra JJ1, Fazio VW, Petras RE, Lavery IC, Oakley JR, Milsom JW, et al. Clinical and pathologic factors associated with delayed diagnosis in solitary rectal ulcer syndrome. Dis Colon Rectum. 1993 Feb;36(2):146-53. [ Links ]
14. Dehghani SM, Haghighat M, Imanieh MH, Geramizadeh B. S olitary rectal ulcer syndrome in children: a prospective study of cases from southern Iran. Eur J Gastroenterol Hepatol. 2008 Feb;20(2):93-5. doi: 10.1097/MEG .0b013e3282f1cbb6. [ Links ]
15. Abid S, Khawaja A, Bhimani SA, Ahmad Z, Hamid S, Jafri W. The clinical, endoscopic and histological spectrum of the solitary rectal ulcer syndrome: a single-center experience of 116 cases . BMC Gastroenterol. 2012 Jun 14;12:72. doi: 10.1186/1471-230X-12-72. [ Links ]
16. Tjandra JJ, Fazio VW, Church JM, Lavery IC, Oakley JR, Milsom JW. Clinical conundrum of solitary rectal ulcer. Dis Colon Rectum. 1992 Mar;35(3):227-34. [ Links ]
17. Al-Brahim N, Al-Awadhi N, Al-Enezi S, Alsurayei S, Ahmad M. Solitary rectal ulcer syndrome: a clinicopathological study of 13cases. Saudi J Gastroenterol. 2009 Jul-Sep;15(3):188-92. doi: 10.4103/1319-3767.54749. [ Links ]
18. Vaizey CJ, Van den Bogaerde JB, Emmanuel AV, Talbot JC, Nicholls RJ, Kamm MA. Solitary rectal ulcer syndrome. Br J Surg. 1998 Dec;85(12):1617-23. [ Links ]
19. Ford MJ, Anderson JR, Gilmour HM, Holt S, Sircus W, Heading RC. Clinical spectrum of “solitary ulcer” of the rectum. Gastroenterology. 1983 Jun;84(6):1533-40. [ Links ]
20. Kang YS, Kamm MA, Engel AF, Talbot JC. Pathology of the rectal wall in solitary rectal ulcer syndrome and complete rectal prolapse. Gut. 1996;38(4):587-90. [ Links ]
21. Warren BF, Dankwa EK, Davies JD. ‘Diamond-shaped’ crypts and mucosal elastin: helpful diagnostic features in biopsies of rectal prolapse. Histopathology. 1990 Aug;17(2):129-34. [ Links ]
22. Tsuchida K, Okayama N, Miyata M, Joh T, Yokoyama Y, Itoh M, et al. Solitary rectal ulcer syndrome accompanied by submucosal invasive carcinoma. Am J Gastroenterol. 1998 Nov;93(11):2235-8. [ Links ]
Correspondencia:
Fernando Arévalo E-mail: histodiagnostico1303@hotmail.com
Recibido: 30/09/2013
Aprobado: 21/04/2013














